модуль по психиатрии. 2 модуль. Параноидная шизофрения
 Скачать 0.91 Mb. Скачать 0.91 Mb.
|
|
Шизофрения— психическое заболевание, характеризующееся дисгармоничностью и утратой единства психических функций (мышления, эмоций, моторики),длительным непрерывным или приступообразным течением и разной выраженностью продуктивных (позитивных) и негативных расстройств, приводящих к изменениям личности в виде аутизма, снижения энергетического потенциала, эмоционального обеднения и нарастающей инвертированности. 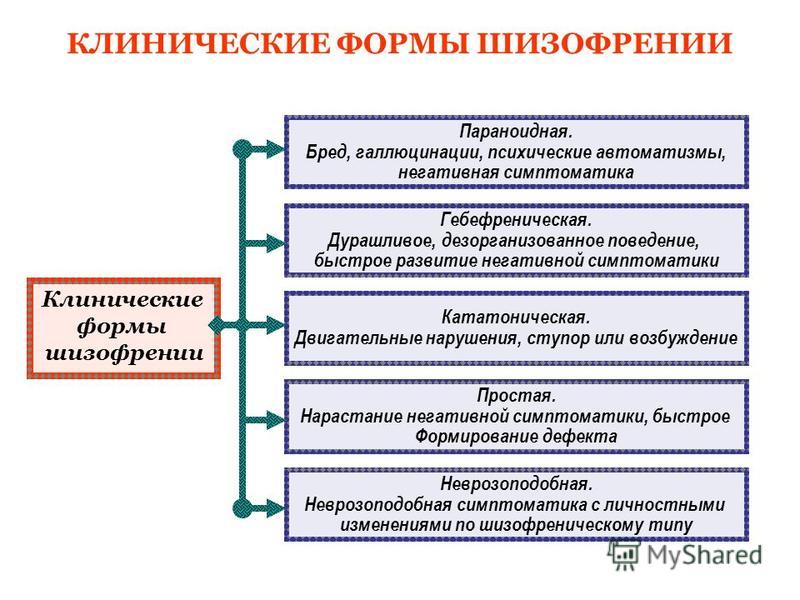 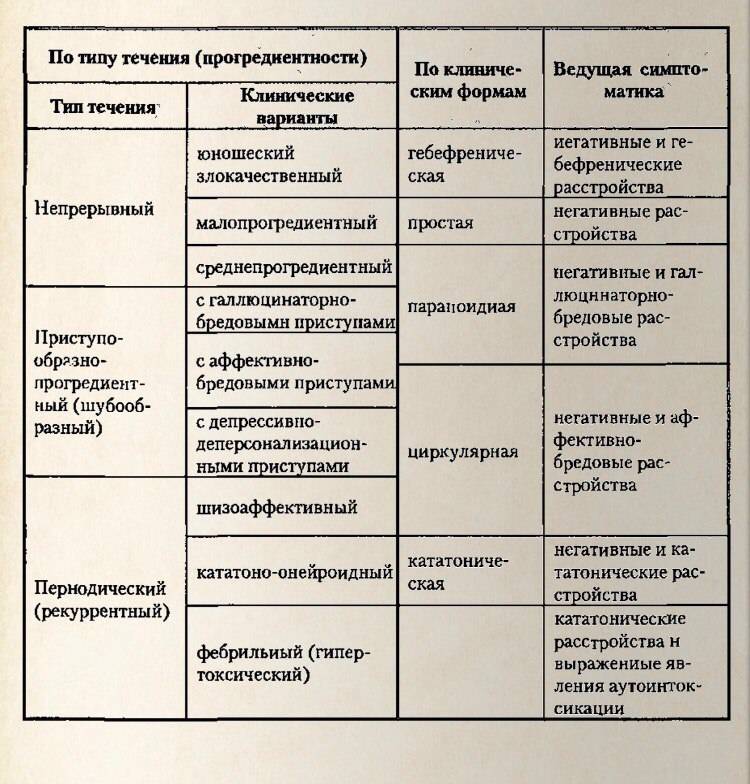 Параноидная шизофрения: · Должны быть выраженными бред и галлюцинации (такие как бред преследования, значения и отношения, высокого родства, особой миссии, телесного изменения или ревности; "голоса" угрожающего или императивного характера, обонятельные или вкусовые галлюцинации, сексуальные или другие телесные сенсации); · Эмоциональная сглаженность или неадекватность, кататонические симптомы или разорванная речь не должны доминировать в клинической картине, хотя они могут присутствовать в легкой степени выраженности. Гебефренная шизофрения: 1) поведение, которое характеризуется больше бесцельностью и несуразностью, нежели целенаправленностью; 2) отчетливое расстройство мышления, проявляющееся разорванной речью Г. В клинической картине не должны доминировать галлюцинации или бред, хотя они и могут присутствовать в легкой степени выраженности. Кататоническая шизофрения: 1) ступор (значительное снижение реактивности на внешние стимулы и уменьшение спонтанных движений и активности) или мутизм; 2) возбуждение (моторная активность без видимой цели, на которую не оказывают влияния внешние стимулы); 3) застывания (произвольное принятие и сохранение неадекватных или причудливых поз); 4) негативизм (сопротивление без видимых мотивов всем инструкциям и попыткам сдвинуть с места, или даже движение в противоположном направлении); 5) ригидность (сохранение ригидной позы несмотря на попытки изменить ее); 6) восковая гибкость (сохранение членов тела в положении, которое ему придается другими людьми); 7) автоматическая подчиняемость (автоматическое выполнение инструкций). Фебрильная: повышение т тела, бред, галлюцинации. Псевдоневротическая:ипохондрия,сенестопатии. Психопатоподобная-нарушение мышления, непоследовательность. Простая шизофрения. А. Медленное прогрессирующее развитие на протяжении не менее года всех трех признаков: 1) отчетливое изменение преморбидной личности, проявляющееся потерей влечений и интересов, бездеятельностью и бесцельным поведением, самопоглощенностью и социальной аутизацией; 2) постепенное появление и углубление "негативных" симптомов, таких как выраженная апатия, слабость, деперсанолизация, дереализация, обеднение речи, гипоактивность, эмоциональная сглаженность, пассивность и отсутствие инициативы и бедность невербального общения (определяемая по мимическому выражению лица, контактности во взгляде, модуляции голоса или позы); 3) отчетливое снижение социальной, учебной или профессиональной продуктивности. Маниакально-депрессивный психоз это психическое расстройство, проявляющееся выраженными аффективными нарушениями. Он проявляется чередованием 3 фаз: маниакальная фаза, депрессивная и интермиссия Правильно перемежающийся– наблюдается упорядоченное чередование депрессии и мании, аффективные эпизоды разделены светлым промежутком. Неправильно перемежающийся– наблюдается беспорядочное чередование депрессии и мании (возможны два или более депрессивных либо маниакальных эпизода подряд), аффективные эпизоды разделены светлым промежутком. Двойной– депрессия сразу сменяется манией (либо мания депрессией), за двумя аффективными эпизодами следует светлый промежуток. Циркулярный– наблюдается упорядоченное чередование депрессии и мании, светлые промежутки отсутствуют. Выделяют 3 степени тяжести мании. -Для легкой степени (гипомании) характерно улучшение настроения, увеличение социальной активности, психической и физической продуктивности. Пациент становится энергичным, активным, разговорчивым и несколько рассеянным. Потребность в сексе увеличивается, во сне – уменьшается. Иногда вместо эйфории возникает дисфория (враждебность,раздражительность). Продолжительность эпизода не превышает нескольких дней. -При умеренной мании (мании без психотических симптомов) наблюдается резкий подъем настроения и существенное усиление активности. Потребность во сне практически полностью исчезает. Наблюдаются колебания от радости и возбуждения к агрессии, подавленности и раздражительности. Социальные контакты затруднены, пациент рассеян, постоянно отвлекается. Появляются идеи величия. Продолжительность эпизода составляет не менее 7 дней, эпизод сопровождается утратой трудоспособности и способности к социальным взаимодействиям. -При тяжелой мании (мании с психотическими симптомами) наблюдается выраженноепсихомоторное возбуждение. У некоторых больных отмечается склонность к насилию. Мышление становится бессвязным, появляются скачки мыслей. Развиваются бред игаллюцинации, по своему характеру отличающиеся от аналогичных симптомов пришизофрении. Продуктивные симптомы могут соответствовать или не соответствовать настроению больного. При бреде высокого происхождения илибреде величияговорят о соответствующей продуктивной симптоматике; при нейтральных, слабо эмоционально окрашенных бреде и галлюцинациях – о несоответствующей. При депрессии возникают симптомы, противоположные мании:двигательная заторможенность, выраженное снижение настроения и замедление мышления. Пропадает аппетит, наблюдается прогрессирующая потеря веса. У женщин прекращаются менструации, у пациентов обоих полов исчезает сексуальное влечение. В легких случаях отмечаются суточные колебания настроения. Утром выраженность симптомов достигает максимума, к вечеру проявления болезни сглаживаются. С возрастом депрессия постепенно приобретает характер тревожной. При маниакально-депрессивном психозе может развиваться пять форм депрессии: простая, ипохондрическая, бредовая, ажитированная и анестетическая. При простой депрессии выявляется депрессивная триада без других выраженных симптомов. При ипохондрической депрессии возникает бредовая убежденность в наличии тяжелого заболевания (возможно – неизвестного врачам или постыдного). При ажитированной депрессии отсутствует двигательная заторможенность. При анестетической депрессии на первый план выходит ощущение болезненного бесчувствия. Больному кажется, что на месте всех ранее существовавших чувств возникла пустота, и эта пустота доставляет ему тяжелые страдания. Эпилепсия– это стойкое церебральное расстройство разной этиологии, при котором отмечаются высокая вероятность развития эпилептических приступов в будущем и связанных с ними нейробиологические, когнитивные, психологические и социальные последствия. -идиопатическая (первичная, или врожденная)-всегда есть наследственная предрасположенность к приступам: заболевание диагностировано у кровных родственников, либо имелись повторяющиеся потери сознания замирания, затянувшийсяэнурез. Учёные выделили около 500 генов, которые могут нести информацию об этой мутации, причём тип наследования этих генов может быть как аутосомно-доминантным (когда болезненный ген может проявляться в каждом поколении, подавляя здоровый ген), так и рецессивным (когда ген болезни подавляется здоровым и проявление болезни возможно при носительстве болезненного гена матерью и отцом)[15].Клинические проявления идиопатической эпилепсии начинаются в детском возрасте. Чаще всего структурные изменения мозга отсутствуют, но имеется высокая активность нейронов. Нет и выраженного когнитивного дефекта. Прогноз при этой форме эпилепсии чаще благоприятен, пациенты хорошо себя чувствуют на антиэпилептических препаратах, которые значительно уменьшают количество приступов и позволяют добиться длительной ремиссии. -симптоматическая (вторичная, или фокальная)-всегда есть органическая причина — кисты, опухоли головного мозга, пороки развития, неврологические инфекции, инсульты, а также изменения мозга в результатенаркотическойилиалкогольной зависимости. -криптогенная эпилепсия (приступы возникают при отсутствии очаговых изменений в головном мозге по данным электроэнцефалографии, не подходят под критерии идиопатической формы, но при этом нет доказательств их симптоматической природы). Эпилептический статус- наличие повторных эпизодов эпилептических приступов без периодов восстановления сознания, продолжающихся более 30 минут Экзогенные психозы представляют собой группу психических заболеваний, объединенных общей этиологией (инфекции, интоксикации, черепно-мозговые травмы и т.д.), особенностями клинических проявлений, течения и исходов. Наиболее часто при экзогенно-органических расстройствах встречаются следующие синдромы, которые со времен К.Бонгеффера принято называть “реакциями экзогенного типа”: ·астенический синдром («органическое эмоционально-лабильное расстройство»: F06.6 по МКБ-10). Астения - основной фон психических изменений при острых, затяжных и хронических экзогенно-органических психических расстройствах, как правило, выявляется после выхода больного из психотического состояния. Её признаки: быстрая утомляемость, истощаемость психической деятельности, нарушение концентрации внимания, гиперестезия, усталость в конце беседы, эмоциональная лабильность, расстройство памяти и сна по астеническому типу; ·синдромы нарушенного сознания как в виде выключения сознания(от оглушения до комы),так в форме всех разновидностей помрачения сознания (делириозного, аментивного, сумеречного, онейроидного, особого). В МКБ-10 эта группа расстройств классифицируется в разделе «делирий, не обусловленный алкоголем или другими психоактивными веществами»: F05; ·синдромы расстройства восприятия («органический галлюциноз»: F06.0 по МКБ-10) характеризуются постоянными или рецидивирующими, как правило, истинными галлюцинациями (слуховыми, зрительными, тактильными и пр.), а также психосенсорными расстройствами в виде метаморфопсий и нарушений «схемы тела» на фоне ясного сознания при отсутствии доминирующих бредовых идей; ·амнестический (корсаковский) синдром («органический амнестический синдром, не обусловленный алкоголем или другими психоактивными веществами»: F04 по МКБ-10) характеризуется фиксационной амнезией со снижением способности к усвоению нового материала, амнестической дезориентировкой в месте, времени, окружающих лицах, псевдореминисценциями или конфабуляциями; ·эмоциональные нарушения («органические аффективные расстройства настроения»: F06.3 по МКБ-10) в виде дисфорий, слабодушия, эмоциональной лабильности, эйфории, маниаформных расстройств, а также депрессивных расстройств органической природы; ·«тревожные расстройства органической природы» F06.4 по МКБ-10; ·галлюцинаторно-параноидный синдром («органическое бредовое шизофреноподобное расстройство»: F06.2 по МКБ-10), при котором в клинической картине заболевания доминируют постоянные или рецидивирующие бредовые идеи преследования, физического воздействия, ревности в сопровождении галлюцинаций, которые, как правило, не привязаны к содержанию бреда на фоне ясного сознания; ·«кататоническое расстройство органической природы» (F06.1 по МКБ-10) в виде кататонического ступора с частичным или полным мутизмом, негативизмом, застываниями, стереотипиями, восковой гибкостью или кататоническим возбуждением с импульсивными актами, агрессивностью); ·психоорганический синдром («расстройства личности и поведения вследствие болезни, повреждения и дисфункции головного мозга: F07 по МКБ-10) характеризуется значительным изменением привычного образа преморбидного поведения в виде а). чрезмерной утомляемости, истощаемости психической деятельности, эмоциональной лабильности, разнообразных неприятных физических ощущений (головных болей, головокружений) - церебрастенический вариант психоорганического синдрома; б). поверхностным неоправданным весельем, неадекватной шутливостью, расторможенностью, суетливостью - эйфорический вариант психоорганического синдрома; в). раздражительностью, взрывчатостью, кратковременными приступами злобы и агрессии - эксплозивный вариант психоорганического синдрома; г). бездеятельностью, вялостью, аспонтанностью, адинамией - апатический вариант психоорганического синдрома; д). изменение потребностей и влечений в виде совершения антисоциальных актов (например, воровство), прожорливости, не соблюдений правил личной гигиены, изменения сексуального поведения (гипосексуальность или неадекватные сексуальные притязания), когнитивные нарушения, вязкости, торпидности, инертности мышления, изменения в темпе и потоке речевой продукции и пр. - психопатоподобный вариант психоорганического синдрома; симптоматическая эпилепсия. Соматогенное психическое заболевание-сборная группапсихическихрасстройств, возникающих в результате соматических неинфекционныхзаболеваний. К ним относятнарушениепсихикипри сердечно-сосудистыхзаболеваниях, желудочно-кишечных, почечных, эндокринных, обменных и другихзаболеваниях. 1.1.Синдромы помрачения сознания. Наиболее часто при соматической патологии возникают делириозные помрачения сознания, характеризующиеся дезориентировкой во времени и месте, наплывами ярких истинных зрительных и слуховых галлюцинаций, психомоторным возбуждением. При соматической патологии делирий может носить как волнообразный так и эпизодический характер, проявляясь в виде абортивных делириев, нередко сочетающихся с оглушением или с онейрическими (сновидными) состояниями. 1.2. Синдромы выключения сознания. При выключенном сознании разной степени глубины отмечается повышение порога возбудимости, замедление психических процессов в целом, психомоторная заторможенность, нарушение восприятия и контакта с окружающим миром (вплоть до полной потери при коме). Выключение сознания наступает в терминальных состояниях, при тяжелых интоксикациях, черепно-мозговых травмах, опухолях головного мозга и др.Степени выключения сознания:1. сомноленция,2. оглушение,3. сопор,4. кома. 1.3 Психоорганический синдром и деменция. синдром нарушения интеллектуальной деятельности и эмоционально-волевой сферы при поражениях головного мозга. Может развиваться на фоне сосудистых заболеваний, как последствие черепно-мозговых травм, нейроинфекций, при хронических обменных нарушениях, эпилепсии, атрофических старческих процессах и др. Расстройства интеллектуальной деятельности проявляются снижением ее общей продуктивности и нарушением отдельных когнитивных функций – памяти, внимания, мышления. Отчетливо выступают снижение темпа, инертность и вязкость познавательных процессов, обеднение речи, тенденция к персеверациям. Нарушения эмоционально-волевой сферы проявляются эмоциональной неустойчивостью, вязкостью и недержанием аффекта, дисфоричностью, трудностями самоконтроля поведения, изменением структуры и иерархии мотивов, обеднением мотивационно-ценностной сферы личности. При прогрессировании психоорганического синдрома (например, на фоне нейродегенеративных заболеваний) возможно развитие деменции. 1.4. Астенический синдром при соматических заболеваниях. Астенические явления наблюдаются у большинства больных с соматическими заболеваниями, в особенности при декомпенсации, неблагоприятном течении болезни, наличии осложнений, полиморбидности. Астенический синдром проявляется следующей симптоматикой: 1. повышенная физическая/умственная утомляемость и истощаемость психических процессов, раздражительность, гиперестезия (повышенная чувствительность к сенсорным, проприо- и интероцептивным раздражителям) 2. сомато-вегетативные симптомы; 3. расстройства сна. Выделяют три формы астенического синдрома: 1. гиперстеническая форма; 2. раздражительная слабость; 3. гипостеническая форма. Характерными признаками гиперстенического варианта астении являются повышенная раздражительность, вспыльчивость, эмоциональная лабильность, неспособность довести до конца энергично начатое дело вследствие неустойчивости внимания и быстрого утомления, нетерпеливость, слезливость, преобладание тревожного аффекта и т.п. Для гипостенической формы астении более характерны упорная усталость, снижение умственной и физической работоспособности, общая слабость, вялость, иногда сонливость, потеря инициативы и т.п. 1.5. Соматогенные эмоциональные нарушения. Наиболее типичными эмоциональными нарушениями вследствие соматогенных воздействий являются депрессии. Для органических депрессий (депрессий при органических расстройствах центральной нервной системы) характерны сочетание аффективной симптоматики с явлениями интеллектуального снижения, преобладание в клинической картине явлений негативной аффективности (адинамия, аспонтанность, ангедония и др.), выраженность астенического синдрома. При сосудистых депрессиях также могут отмечаться множественные устойчивые соматические и ипохондрические жалобы. При мозговых дисфункциях часто развиваются дисфорические депрессии с преобладание тоскливо-злобного настроения, раздражительностью, эксползивностью. Депрессии на фоне соматической патологии характеризуются значительной выраженностью астенической составляющей. Типичны явления повышенной психической и физической истощаемости, гиперестезия, раздражительная слабость, слабодушие, слезливость. Витальный компонент депрессии при соматических расстройствах часто преобладает над собственно аффективным. Соматические симптомы в структуре депрессивного расстройства могут имитировать симптомы основного заболевания и, соответственно, существенно затруднять диагностику психического нарушения. Условно выделяют следующие типы отношения к заболеванию (Личко А.Е., Иванов Н.Я., 1980; Вассерман Л.И. с соавт., 2002): 1) Гармоничный тип – характеризуется трезвой оценкой своего состояния и стремлением содействовать успеху лечения. 2) Эргопатический тип – проявляется «уходом в работу от болезни», стремлением компенсировать чувство личной неполноценности в связи с болезнью достижениями в профессиональной, учебной деятельности и в целом высоким уровнем активности. Характерно избирательное отношение к лечению, предпочтение социальных ценностей ценности здоровья. 3) Анозогнозический тип – проявляется частичным или полным игнорированием факта болезни и медицинских рекомендаций, стремлением сохранить прежний образ жизни и прежний образ Я, несмотря на болезнь. Часто такое отношение к болезни имеет защитно-компенсаторный характер и является способом преодоления тревоги в связи с заболеванием. 4) Тревожный тип – характеризуется постоянным чувством обеспокоенности соматическим состоянием, медицинским прогнозом, реальными и мнимыми симптомами болезни и осложнений, степенью эффективности лечения и т.п. Тревога в связи с заболеванием заставляет пациента испытывать новые способы лечения, обращаться к множеству специалистов, не находя, однако успокоения и возможности избавиться от опасений и страхов. 5) Обсессивно-фобический тип – проявляется навязчивыми мыслями о маловероятных неблагоприятных последствиях болезни и лечения, постоянными размышлениями о возможном влиянии заболевания на повседневную жизнь, о риске инвалидизации, летального исхода и т.п. 6) Ипохондрический тип – проявляется в сосредоточении на субъективных болезненных, неприятных ощущениях, преувеличении страданий в связи с болезнью стремлении сообщать о своем недуге окружающим. Типично сочетание желания лечиться и неверия в успех лечения. 7) Неврастенический тип – характеризуется явлениями раздражительной слабости, повышенной утомляемости, непереносимостью болевых ощущений, вспышками раздражения и нетерпения в связи с болезнью с последующим раскаянием за собственную несдержанность. 8) Меланхолический тип – определяется сниженным настроением в связи с болезнью, унынием, подавленностью, неверием в успех лечения и возможность улучшения соматического состояния, чувством вины в связи с болезнью/немощностью, суицидальными идеями. 9) Апатический тип – характеризуется безразличием к своей судьбе, исходу заболевания, результатам лечения, пассивностью в лечении, сужением круга интересов и социальных контактов. 10) Сенситивный тип – проявляется повышенной чувствительностью к мнению окружающих относительно факта болезни, боязнью стать обузой для близких, стремлением скрывать факт заболевания, ожидая неблагожелательной реакции, оскорбительной жалости или подозрений в использовании заболевания в корыстных целях. 11) Эгоцентрический тип – характеризуется использованием заболевания с целью манипулирования окружающими и привлечения их внимания, требованием исключительной заботы о себе и подчинения их интересов своим. 12) Паранойяльный тип – связан с уверенностью в том, что болезнь является результатом злого умысла, подозрительностью в отношении лекарств и процедур, поведения врача и близких. Побочные эффекты и возникновение осложнений рассматривается как следствие недобросовестности или злонамеренности медперсонала. 13) Дисфорический тип – проявляется злобно-тоскливым настроением в связи с болезнью, завистью, враждебностью по отношению к здоровым людям, раздражительностью, вспышками гнева, требованием подчинения окружающих личным интересам, в том числе, связанным с болезнью и лечением. Пресенильные психозы– выраженные нарушения психической деятельности, возникающие в возрасте 45-60 лет, сопровождающиеся грубыми расстройствами восприятия реального мира и изменениями поведения. Протекают в виде инволюционной депрессии или инволюционного параноида. Проявляются аффективными нарушениями, образованием сверхценных, навязчивых, бредовых и паранойяльных идей. Возможны иллюзии, галлюцинации. Характерно затяжное или волнообразное течение. Существует несколько классификаций данной группы психотических состояний, однако большинство специалистов выделяют два основных типа заболевания: -Инволюционная меланхолия. Возникает преимущественно у тревожных, мнительных личностей, сопровождается типичной симптоматикой депрессивного расстройства с выраженным тревожным компонентом. На высоте болезненного состояния появляются бредовые идеи. Патология может существенно различаться по тяжести, наряду с доброкачественными формами включает болезнь Крепелина – злокачественную пресенильную депрессию с прогрессирующим истощением, завершающуюся гибелью пациента при отсутствии своевременного лечения. -Инволюционный параноид. Диагностируется у ригидных, консервативных личностей, склонных к излишней подозрительности. Характеризуется обыденностью, повседневностью фабулы бреда при сохранности этических и социальных установок, из-за чего нередко не распознается окружающими на начальных стадиях. В последующем может протекать в нескольких вариантах, в том числе – сопровождающихся иллюзиями, галлюцинациями,бредом величияи другими нарушениями. Сенильный психоз – разнородная группа нарушений, характеризующихся острым началом психотических симптомов, таких, как бред, галлюцинации и расстройства восприятия, и тяжелым нарушением обычного поведения на фоне деменции. Под острым началом понимают быстро нарастающее развитие (в течение двух недель или менее) ясно выраженной аномальной клинической картины. Очевидная органическая причина этих нарушений отсутствует. Часто отмечаются растерянность и недоумение, изменчивый аффект. Сенильные психозы– группа психотических состояний, возникающих у людей старше 60 лет и не сопровождающихся быстрым развитием глубокого слабоумия. Различаются по этиологии и симптоматике, могут протекать остро или хронически. Проявляются помрачением сознания, нарушениями, напоминающими клиническую картину шизофрении или биполярного аффективного расстройства. Возможны паранойяльные, галлюцинаторные и галлюцинаторно-бредовые состояния. Аффективные психозы. Маниакальные и депрессивные расстройства, впервые возникшие в старости. Парафрении.Психотические состояния, определяющими симптомами которых являются галлюцинации, галлюцинаторно-бредовые и бредовые расстройства. Состояния спутанности. Нарушения, при которых доминирующую роль играет спутанность сознания. Психозы при соматических заболеваниях.Возникают при обострении или декомпенсации существующей терапевтической патологии. Существует также российская клиническая классификация, в соответствии с которой выделяют одну форму острого сенильного расстройства (соматогенный или симптоматический психоз) и пять форм хронического психотического состояния: сенильныедепрессии, галлюцинозы, галлюцинаторно-параноидные и паранойяльные психозы, старческие парафрении. -Острые формы старческих психозов. Являются наиболее распространенными. Обычно возникают на фоне декомпенсации или обострения соматического заболевания, поэтому носят название соматогенных или симптоматических. Чаще всего провоцирующим фактором становитсясердечная недостаточность, острые либо хронические патологии дыхательных путей, болезни мочеполовых органов игиповитаминозы. Характеризуются нарушениями ориентировки, фрагментированностью симптоматики, частой сменой форм помрачения сознания. Возможно двигательное возбуждение, тревога, растерянность, бредовые идеи, нерезко выраженныегаллюцинации. Расстройства длятся от нескольких дней до нескольких недель, могут быть однократными или многократными, интенсивность психических нарушений напрямую коррелирует с тяжестью соматической патологии. В исходе наблюдается стойкий или преходящийпсихоорганический синдром,астения, адинамия. -Хронические сенильные депрессии.Развиваются преимущественно у женщин. Протекают в виде апатии, адинамии или «тихих» депрессивных состояний с тяжелыми аффективными нарушениями (вплоть до неожиданного для родных самоубийства на фоне внешне нерезко выраженных изменений настроения). Возможны ипохондрические расстройства, ажитированные состояния с самообвинением, тревогой, в тяжелых случаях – с развитием бреда Котара. Продолжительность заболевания может составлять 10 и более лет. В последние годы наблюдается смягчение клинической картины, тяжелые депрессии с бредом и ажитацией встречаются реже. Патология оказывает незначительное влияние на уровень интеллекта и когнитивные функции, со временем возникают нерезко выраженные нарушения памяти. -Хронические паранойяльные психозы.Проявляются бредом малого размаха – интерпретативным бредом о вредоносных намерениях и действиях со стороны родственников и соседей. Пациенты считают, что другие люди пытаются ускорить их смерть, выжить их из квартиры, тайно подсыпают яд или нечто несъедобное в пищу, крадут и переставляют вещи. Сопровождаются попытками «защитить себя» (сменой замков, жалобами в официальные инстанции). Мало влияют на социальную адаптацию, возможность самообслуживания сохраняется. Протекают годами с постепенной редукцией симптоматики. -Хронические галлюцинозы. Возникают в возрасте старше 70-80 лет. Проявляются зрительными, слуховыми (галлюцинозы Бонне) или тактильными галлюцинациями. Для зрительного и слухового галлюциноза типично сохранение критического отношения в сочетании с реакциями на галлюцинации, как на реальные явления на высоте приступа. Средний возраст появления симптомов вербального галлюциноза – 70 лет, зрительного – 80 лет. В последующем у больных развиваются дисмнестические расстройства. -Тактильный галлюциноз (дерматозный бред) возникает после 50 лет, сопровождается уверенностью больного в том, что на его коже находятся либо в его кожу проникли паразиты или мелкие частицы (например, песок), протекает с утратой критического восприятия и высокой активностью для устранения неприятных ощущений. Пациенты обращаются кдерматологам, пытаются лечиться самостоятельно, постоянно дезинфицируют помещения, стирают белье. Течение многолетнее приступообразное, симптоматика в момент последующих приступов редуцируется или остается на том же уровне. -Галлюцинаторно-параноидные психозы.Характеризуются возникновением бреда ущерба, к которому позже присоединяются галлюцинации, постепенно приобретающие фантастическое содержание и в последующем замещающиеся конфабуляциями. Первые симптомы появляются в возрасте около 60 лет, клиническая картина поначалу аналогична паранойяльному сенильному психозу. В возрасте 70-80 лет симптоматика дополняется поливокальным вербальным галлюцинозом, который напоминает галлюциноз Бонне, иногда дополняется эхо-мыслями, ощущением мысленной открытости, мысленными голосами. Развивается шизофреноподобная картина заболевания. В исходе наблюдаются парафренно-конфабуляторные нарушения илиэкмнестические конфабуляции. Длительность течения может составлять десятки лет, со временем выявляются медленно прогрессирующие нарушения памяти. -Старческие парафрении. Обычно возникает после 70 лет. Ведущее место в клинической картине занимают конфабуляции фантастического содержания, имеющие отношение к прошлому, иногда сочетающиеся с обыденными конфабуляциями. Пациенты рассказывают о невероятных увлекательных событиях, которые с ними якобы происходили, о дружбе со знаменитостями, о победах на любовном фронте и пр. Конфабуляции носят устойчивый характер, изменения как в основе сюжета, так и в деталях нехарактерны. Типично эйфорически приподнятое настроение, возможно развитиебреда величия. Продолжительность течения – 3-4 года, в последующем наблюдается постепенная редукция симптоматики с развитием дисмнестических нарушений. Невротические, связанные со стрессом соматоформные расстройства- группа психических расстройств, отражающая срыв механизмов психологической адаптации и клиническая картина которых ограничены личностным и невротическим психопатологическими регистрами. Триада Ясперса: 1. Психоз развивается в связи с острой психической травмой. 2. Травма отражается на содержании психопатологических симптомов психоза. 3. Психоз прекращается после ликвидации вызвавшей его психической травмы. Психотравмирующие ситуации – это реакция на жизненное событие илиситуацию, которая затрагивает личностно значимые стороны существование индивидуума и приводит к глубоким психологическим переживаниям.  Психи́ческая тра́вма— это вред, нанесённыйпсихическомуздоровью человека в результате воздействия неблагоприятных факторов окружающей среды. В ряде случаев это острые, тяжёлые пережитые моменты жизни, нарушившие ощущение безопасности или сопровождающиеся длительным стрессом воздействия на психику человека. классификация психогенных заболеваний   Неврозы– группа заболеваний, в основе которых лежат временные функциональные нарушения нервной системы, обусловленные перенапряжением основных нервных процессов (возбуждения, торможения) и их подвижности, возникающие под влиянием острых или длительных психотравмирующих факторов. Неврозы– группа заболеваний, в основе которых лежат временные функциональные нарушения нервной системы, обусловленные перенапряжением основных нервных процессов (возбуждения, торможения) и их подвижности, возникающие под влиянием острых или длительных психотравмирующих факторов.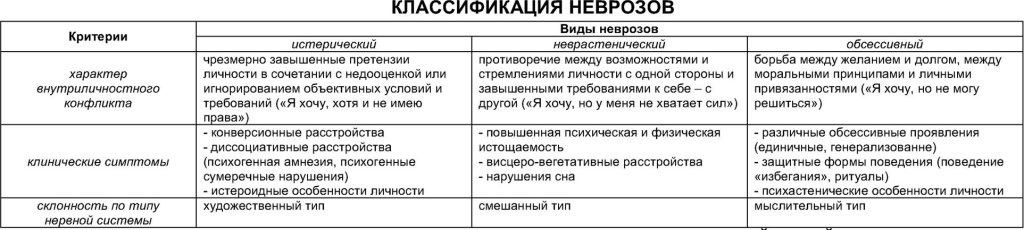 Реактивный психоз– кратковременное психическое расстройство, возникающее в ответ на интенсивную психотравмирующую ситуацию. Клинические проявления могут сильно различаться, характерны нарушения восприятия мира, неадекватность поведения, развитие психоза на фоне острого стресса, отражение стресса в картине психического расстройства и завершение психоза после исчезновения травмирующих обстоятельств. Личностные расстройства (психопатии) –группа психических расстройств, клиническая картина которых определяется эмоционально -волевыми нарушениями и расстройствами поведения. вследствие искажения (или изменения) личностного склада Шизоидная психопатия (шизоидное расстройство личности) Основными признаками шизоидной психопатии являются отсутствие потребности в близких отношениях, устойчивое желание свести к минимуму социальные контакты, некоторое пренебрежение социальными нормами, эмоциональная холодность и отстраненность от собственных чувств в сочетании с теоретизированием и уходом в фантазии. Пациенты, страдающие шизоидной психопатией, не способны проявлять любые сильные чувства – как позитивные (радость, нежность, восторг), так и негативные (ярость, гнев). Параноидная психопатия (параноидное расстройство личности) Отличительными чертами параноидной психопатии являются злопамятность, подозрительность, чрезмерно острые реакции на отказ или невозможность удовлетворения потребностей, а также искаженное восприятие окружающего со склонностью искажать факты, принимать все на свой счет, трактовать поступки других людей в негативном ключе и подозревать их в дурных намерениях. Пациенты, страдающие параноидной психопатией, постоянно кем-то или чем-то недовольны. Им трудно прощать ошибки окружающих, за любой случайностью они видят злой умысел, строят теории заговоров, болезненно относятся к вопросам прав личности, рассматривают нейтральные или положительные слова и действия других людей как покушение на собственную репутацию. Характерной особенностью данной психопатии является постоянная чрезмерная ревность. Возбудимая психопатия (эмоционально неустойчивое расстройство личности) Выделяют два вида возбудимой психопатии: импульсивное расстройство личности ипограничное расстройство личности. Для обеих патологий характерна импульсивность, склонность к бурному, яркому, неконтролируемому проявлению эмоций, зачастую несоответствующих значимости реальных обстоятельств. Отличительными чертами психопатий являются неустойчивость образа собственного «Я», серьезные проблемы при построении социальных отношений, высокая напряженность личных отношений, колебания от идеализации к обесцениванию партнера. Истерическая психопатия (истерическое расстройство личности) Характеризуется избыточной эмоциональностью в сочетании с потребностью любым способом оставаться в центре внимания окружающих. Эмоции поверхностные, нестабильные, нередко – чрезмерно преувеличенные (театральные). Для привлечения внимания пациенты, страдающие истерической психопатией, активно используют собственную сексуальность, рассматривают свою внешность как инструмент для манипуляций окружающими. В психиатрии выделяют 10 видов расстройств личности, которые разделены на три группы: Группа А (эксцентричная): Параноидальный, Шизоидный, Шизотипичный. Группа B (неустойчивая): Антисоциальный, Пограничный, Истеричный, Нарциссический. Группа С (тревожная): Избегающий, Зависимый, Ананкастный. 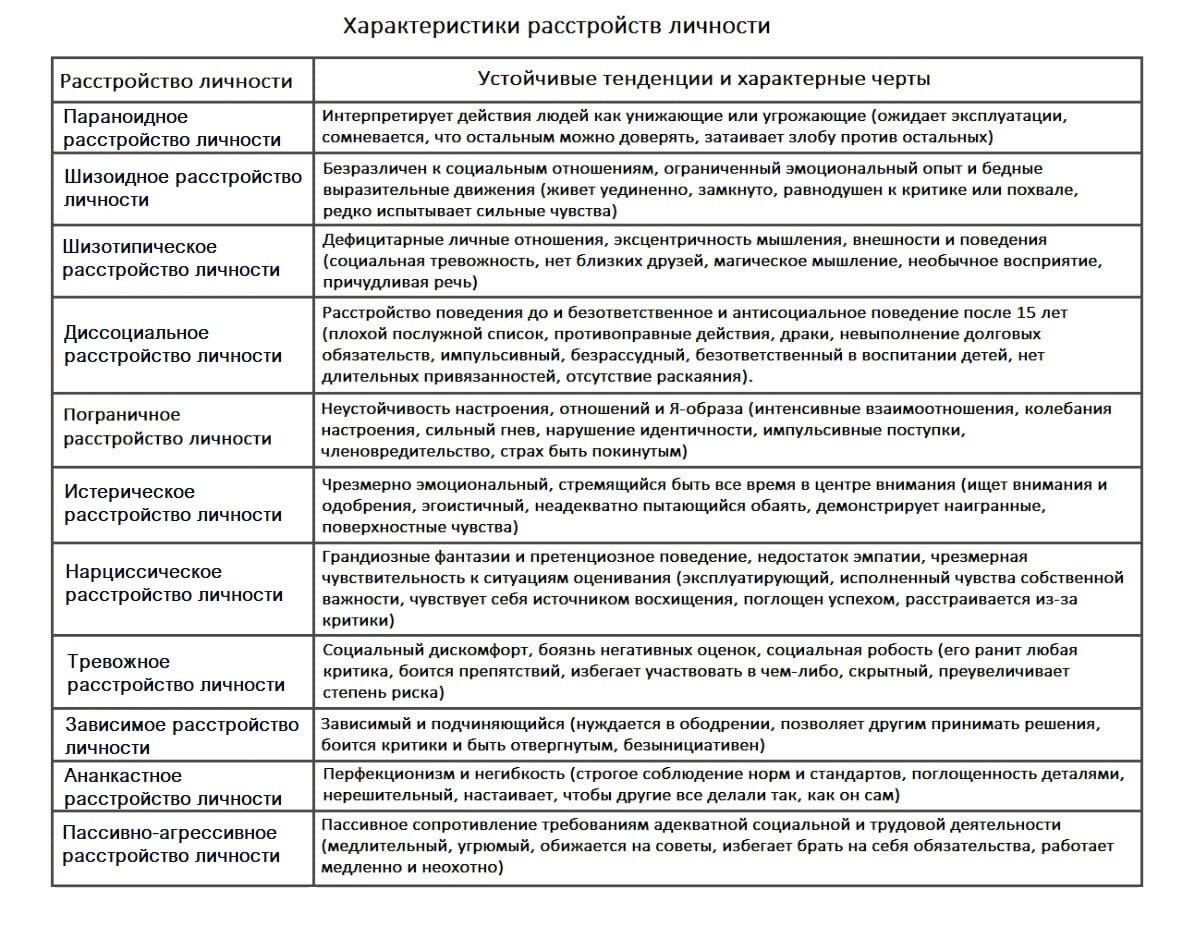 Алкоголизм– это заболевание, которое характеризуется возникновением изменением толерантности организма, непреодолимого патологического влечения к спиртным напиткам, проявлениями алкогольного абстинентного (похмельного) синдрома и развитием алкогольной деградации личности. Классификация алкоголизма по А. А. Портнову и Н. Н. Пятницкой (1971)
Абстинентныйсиндром– это группа симптомов различного сочетания и степени тяжести, возникающих при полном пре-кращении приёма вещества или снижении его дозы после неоднократного, обычно длительного и/или в высоких дозах употребления данного вещества. Алкогольные психозы – это общее понятие, объединяющее все психозы, возникающие на фоне злоупотребления спиртосодержащими напитками. К заболеваниям данной группы относятся галлюцинозы, делирии, патологическое опьянение, энцефалопатии, бредовые психозы. Делирий – острый алкогольный психоз, для которого характерно сужение сознания, сопровождающееся бредом и галлюцинациями. Белая горячка сочетается с сохранностью самосознания и двигательным возбуждением. Классическая форма болезни развивается на пике синдрома отмены. Алкогольный делирий может быть: Мусситирующим – пациент выполняет однообразные простейшие действия, сочетая их с бормотанием. Профессиональным – пациент испытывает длительное молчаливое возбуждение в пределах постели. Для этой формы характерно выполнение движений, сопряженных с привычной профессиональной деятельностью и бред аналогичного содержания. Атипичным – пациент проявляет деперсонализацию, дереализацию, возможно развитие синдрома Кандинского-Клерамбо. Галлюцинозы – форма психоза, для которой характерно превалирование вербальных галлюцинаций, сопровождающихся аффективными (тревожными) расстройствами и чувственным бредом. Галлюциноз может быть: стрым – формируется при абстиненции или на высоте запоя. Подострый – начальная симптоматика напоминает острую форму, но пациент начинает испытывать бредовые и депрессивные расстройства. Хронический. Алкогольные бредовые психозы – для этой формы характерным проявлением считается бредообразование. Бредовые психозы могут быть представлены в следующем виде: Параноид – бред с содержанием мании преследования. Затяжной параноид – бредовые переживания обретают некую систематизацию, пациент становится угнетенным и недоверчивым. Бред ревности – больной испытывает подозрения о неверности, что может сопровождаться вербальными иллюзиями. Энцефалопатии – психозы, при которых нарушения психики подкрепляются спектром соматических и неврологических расстройств. Энцефалопатия может быть: Острой – синдром Гайе-Вернике. Хронической – алкогольный псевдопаралич, Корсаковский психоз. Патологическое опьянение – кратковременное расстройство, развивающееся на фоне приёма спиртного,как правило, в небольших дозах. Заболевание может быть следующим:Параноидная форма – поведение пациента отражает искаженное восприятие действительности и окружающей обстановки. Эпилептоидная – пациент не чувствует контакта с реальностью, внезапно теряет ориентацию.  |
