кровобр патология. Патология. Ход занятия
 Скачать 482.59 Kb. Скачать 482.59 Kb.
|
|
Патология. Ход занятия.
Нарушение кровообращения и лимфообращения.Кровообращение разделяют на три отдела: центральное, периферическое и микроциркуляторное. Центральное кровообращение включает сердце и крупные сосуды: аорту, сонные артерии, полые вены, воротную вену. Своей работой сердце обеспечивает движение крови, а в крупных сосудах периодический выброс крови превращается в её постоянный ток. Центральные вены собирают кровь из менее крупных вен и возвращают её к сердцу. Центральное кровообращение определяет направление тока крови. Периферическое (регионарное) кровообращение включает артерии и вены менее крупного калибра. Артерии распределяют кровь между органами и в самих органах. Вены обеспечивают отток крови из органов в крупные венозные стволы. Микроциркуляторное кровообращение – это кровообращение в мельчайших сосудах. К микроциркуляторному руслу относят артериолы, прекапилляры, капилляры, посткапилляры, венулы и артериоло-венулярные шунты. Н   арушение центрального кровообращения связано с нарушениями функций сердца или снижением сосудистого тонуса (гипотония) и нарушениями тока крови в них. При этом возникает недостаточность кровообращения, которая сопровождается изменениями периферического кровотока, в том числе и микроциркуляции. В результате органы и ткани не получают достаточного количества кислорода и из них не удаляются токсические продукты метаболизма. арушение центрального кровообращения связано с нарушениями функций сердца или снижением сосудистого тонуса (гипотония) и нарушениями тока крови в них. При этом возникает недостаточность кровообращения, которая сопровождается изменениями периферического кровотока, в том числе и микроциркуляции. В результате органы и ткани не получают достаточного количества кислорода и из них не удаляются токсические продукты метаболизма. Нарушение периферического кровообращения, включая изменения микроциркуляции, проявляются в 3 основных формах: - нарушение кровенаполнения; - нарушение реологических свойств крови; - нарушение проницаемости стенок сосудов. Артериальная гиперемия.Причины артериальной гиперемии. Артериальная гиперемия обусловлена увеличением притока крови в систему микроциркуляции при нормальном её оттоке по венам. Характеризуется расширением артериол и капилляров, повышением внутрисосудистого давления и местной температуры тканей. Артериальную гиперемию вызывают различные факторы: ультрафиолетовое излучение расширяет мелкие артерии и увеличивает приток артериальной крови; такой же эффект вызывают различные раздражающие вещества, воспаление, психогенные факторы, в том числе слово, могут привести к артериальной гиперемии лица и шеи, которая проявляется краской стыда или гнева. Виды артериальной гиперемии: -  физиологическая артериальная гиперемия возникает при интенсивном функционировании органа, например, в работающих мышцах, в стенках желудка после приёма пищи. Она обеспечивает усиленное поступление в ткани кислорода и питательных веществ и способствует удалению продуктов их распада. физиологическая артериальная гиперемия возникает при интенсивном функционировании органа, например, в работающих мышцах, в стенках желудка после приёма пищи. Она обеспечивает усиленное поступление в ткани кислорода и питательных веществ и способствует удалению продуктов их распада.- патологическая артериальная гиперемия развивается при воспалении, нарушениях иннервации органов, травмах тканей, эндокринных заболеваниях, значительном повышении АД и др. Механизмы развития артериальной гиперемии: - нейрогенный механизм связан с преобладанием парасимпатического влияния на артериолы и капилляры над симпатическими эффектами; - гуморальный механизм обусловлен увеличением уровня биологически активных веществ с сосудорасширяющим действием: кининов, простагландинов, серотонина или повышением чувствительности к ним стенок артериол. Признаки артериальной гиперемии: - увеличение числа и диаметра артериальных сосудов; - покраснение органа, ткани или их участков, - повышение температуры тканей в области их гиперемии; - увеличение объёма и напряжения (тургора) органа или ткани в связи с повышением их кровенаполнения; - увеличение лимфообразования и лимфооттока, что обусловлено повышением давления в сосудах микроциркуляции. Значение артериальной гиперемии. + значение: способствует обеспечению органов кислородом, питательными веществами, витаминами, обеспечивает поступление в ткани лейкоцитов, антител и др факторов защиты, удаляет из тканей продукты метаболизма. - значение: в условиях патологии артериальная гиперемия может стать причиной кровоизлияний, распространения инфекционных агентов, избыточной секреции и выхода в кровь гормонов. Артериальную гиперемию используют в медицинской практике, применяя грелку, горчичники, согревающие компрессы, втирая в кожу спиртовые растворы. Венозная гиперемия. Венозная гиперемия – увеличение кровенаполнения органа вследствие затруднения оттока крови по венам при нормальном её притоке по артериям. Характеризуется расширением вен и капилляров, повышением внутрисосудистого давления, замедлением кровотока, понижением температуры тканей и её отёком. Она возникает при сдавлении вен опухолью, рубцом, отёчной жидкостью, может закупориваться тромбом или тромбоэмболом. Венозная гиперемия – увеличение кровенаполнения органа вследствие затруднения оттока крови по венам при нормальном её притоке по артериям. Характеризуется расширением вен и капилляров, повышением внутрисосудистого давления, замедлением кровотока, понижением температуры тканей и её отёком. Она возникает при сдавлении вен опухолью, рубцом, отёчной жидкостью, может закупориваться тромбом или тромбоэмболом.Частыми причинами ВГ является сердечная недостаточность, при которой нарушается присасывающая функция сердца, снижение присасывающего эффекта грудной клетки при воспалении плевры, лёгких, при повреждении межрёберных мышц и диафрагмы, нервов, переломах рёбер. Признаки венозной гиперемии: цианотичный (синюшный) цвет губ, ногтей, кожи, который возникает из-за снижения кровотока, полного использования тканями кислорода и увеличения уровня гемоглобина, имеющего фиолетовый цвет. Орган увеличивается в объёме, развивается застойный отёк. Температура органа или ткани понижается. При ВГ на коже видны расширенные, переполненные кровью, извитые вены, в которых кровяное давление повышено, а скорость кровотока снижена. Нарушение микроциркуляторного кровообращения проявляется расширением венул и капилляров, остановкой кровотока (венозный стаз). Значение ВГ. При ВГ нарушается перфузия тканей кровью, в результате возникает их кислородное голодание. Ослабление окислительных процессов приводит к накоплению в тканях недоокисленных продуктов метаболизма ( молочной, пировиноградной кислоты) и ацидозу, который сопровождается повышением проницаемости стенок сосудов. Вследствие распада белков при гипоксии в тканях возрастает онкотическое и осмотическое давление. Эти процессы вызывают выход жидкой части крови из сосудов в ткань и развитие застойного отёка. Может возникнуть диапедез эритроцитов. Особое значение в патологии имеет длительный венозный застой в лёгких и печени при хр. сердечной недостаточности, её вызывают пороки сердца, декомпенсация сердца при ИБС, гипертонической болезни и др. В венах лёгких развивается застой крови, что способствует развитию гипоксии. Вследствие повышения проницаемости стенок из венул и капилляров выходят плазма крови, а затем эритроциты, которые распадаются в строме лёгких и захватываются макрофагами, в которых гемоглобин превращается в гемосидерин. При нарастании гипоксии в ткани лёгких активизируются фибробласты, образующие соединительную ткань. Развивается склероз лёгких, они становятся плотными, имеют бурый цвет. Возникает бурая индурация лёгких – необратимое изменение, ухудшающее общее состояние больного. При декомпенсации сердца развивается длительный венозный застой и в печени. Кровь застаивается в нижней полой вене, затем в венах печени, это ведёт к гипоксии, повышению проницаемости сосудов, происходит диапедез эритроцитов в центре долек, гепатоциты гибнут. На разрезе печень имеет пёстрый вид, напоминающий мускатный орех: на жёлто-коричневом фоне видны красные точки (мускатная печень). Постепенно в ней разрастается соединительная ткань, развивается склероз, а затем и цирроз. Печень становится плотной, поверхность её мелкозернистая, функции снижены. При этом из гиперемированных вен воротной системы выходит жидкость, которая накапливается в брюшной полости (асцит). ВГ может быть опасной для жизни. При образовании в венах тромбов последние могут оторваться и стать источником тромбоэмболии лёгких, мозга и др органов. Артериальное малокровие - ишемия.Ишемия – это уменьшение кровенаполнения органа или ткани, обусловленное снижением притока к ним крови по артериям либо значительным увеличением потребности тканей в кислороде, что приводит к несоответствию между потребностями тканей в кровоснабжении и возможностями артериального кровотока. В зависимости от причин и механизмов развития ишемии выделяют 5 разновидностей артериального малокровия. А  нгиоспастический, обусловленный спазмом артерий из-за увеличения в тканях веществ, вызывающих спазм сосудов (ангиотензина, вазопрессина, катехоламинов и т. п.), или повышением чувствительности к ним стенок артериол, а также при преобладании симпатико-адреналовых влияний над парасимпатическими (стресс, стенокардия, аппендикулярная колика). нгиоспастический, обусловленный спазмом артерий из-за увеличения в тканях веществ, вызывающих спазм сосудов (ангиотензина, вазопрессина, катехоламинов и т. п.), или повышением чувствительности к ним стенок артериол, а также при преобладании симпатико-адреналовых влияний над парасимпатическими (стресс, стенокардия, аппендикулярная колика).Обтурационный, развивающийся при полном или частичном закрытии просвета тромбом, эмболом (при остром малокровии) или атеросклеротической бляшкой при (хронической ишемии). Компрессионный, возникающий при остром или хроническом сдавлении сосуда жгутом, опухолью, отёчной тканью, а также возникающее в результате острого перераспределения крови, что наблюдается при быстром притоке крови в ранее ишемизированные ткани (например, при быстром удалении асцетической жидкости, сдавливающей сосуды брюшной полости, в эту область устремляется кровь и возникает ишемия головного мозга). Дисфункциональный, являющийся следствием значительного повышения расхода тканями кислорода при резкой интенсификации функции органа, например, ишемия миокарда при внезапной интенсивной нагрузке на сердце (бег, тяжёлая физическая работа). Обычно этот вид ишемии возникает при частичном сужении артерии атеросклеротической бляшкой. По характеру течения ишемия может быть острой и хронической. Признаки ишемии: - побледнение ткани и органа из-за снижения их кровенаполнения; - снижение пульсации артерий в результате уменьшения их диастолического наполнения кровью и падения АД; - понижение температуры ишемизированной ткани вследствие уменьшения притока тёплой артериальной крови и снижения метаболизма; - замедление тока крови по микрососудам вплоть до его остановки; - снижение лимфообразования в результате падения давления в сосудах микроциркуляции. Последствия и значение ишемии. Главным патогенным фактором ишемии является кислородное голодание тканей (гипоксия). Ишемия ведёт к дистрофии и некрозу. Если ишемия носит хронический характер, то в органах и тканях нарастают атрофические и склеротические процессы. Значение ишемии заключается в снижении функции органов, которое может быть обратимым, если ишемия продолжалась недолго. В случае медленно нарастающей ишемии в организме успевают развиться компенсаторные и приспособительные процессы, позволяющие в какой-то степени восполнить функцию ишемизированного органа. Некротические изменения в органах приводят к инвалидности и смерти. Нарушение реологических свойств крови. Это такие патологические процессы, как тромбоз, эмболия, стаз, сладж, синдром диссеменированного внутрисосудистого свёртывания (ДВС - синдром ). Т 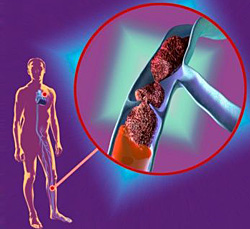 ромбоз – процесс прижизненного свёртывания крови в просвете сосуда или в полостях сердца. Свёртывание крови является физиологической реакцией, препятствующей потере крови при повреждениях сосудов. При повышении свёртываемости крови в просвете сосуда образуются свёртки крови – тромбы, препятствующие кровотоку, что становиться причиной тяжёлых патологических процессов в организме вплоть до наступления смерти. ромбоз – процесс прижизненного свёртывания крови в просвете сосуда или в полостях сердца. Свёртывание крови является физиологической реакцией, препятствующей потере крови при повреждениях сосудов. При повышении свёртываемости крови в просвете сосуда образуются свёртки крови – тромбы, препятствующие кровотоку, что становиться причиной тяжёлых патологических процессов в организме вплоть до наступления смерти. Причины тромбоза. Местные: -повреждение стенки сосуда; -замедление и нарушения кровотока в виде возникающих завихрений крови при наличии препятствия её току (например, атеросклеротической бляшки). Общие: - нарушение соотношения между свёртывающей и противосвёртывающей системами крови в результате увеличения концентрации или активности свёртывающих факторов (тромбопластинов, тромбина, фибриногена) либо снижения концентрации или активности антикоагулянтов (гепарина, фибринолизина). - увеличение вязкости крови (например, увеличение форменных элементов, особенно тромбоцитов и эритроцитов). В зависимости от особенностей и скорости образования тромбы могут быть различного состава, строения и внешнего вида. Виды тромбов: - белый тромб, состоит из тромбоцитов, фибрина и лейкоцитов; образуется медленно при быстром кровотоке на створках клапанов сердца. - красный тромб, состоит из эритроцитов, тромбоцитов, фибрина; возникает быстро в сосудах с медленным током крови, обычно в венах; - смешанный тромб, состоит из тромбоцитов, эритроцитов, фибрина и лейкоцитов; встречается в любых отделах кровеносного русла: полостях сердца и аневризмах артерий. Т  ромб состоит из головки, связанной со стенкой сосуда, по строению соответствует белому тромбу, тела – обычно смешанный тромб и рыхло прикреплённый к интиме хвост (красный тромб). Хвост может отрываться и служить причиной тромбоэмболии. ромб состоит из головки, связанной со стенкой сосуда, по строению соответствует белому тромбу, тела – обычно смешанный тромб и рыхло прикреплённый к интиме хвост (красный тромб). Хвост может отрываться и служить причиной тромбоэмболии.По отношению к просвету сосуда выделяют: - пристеночные тромбы, не закрывающие целиком просвет сосуда; хвост их растёт против тока крови; - обтурирующие тромбы, полностью закрывающие просвет сосуда; хвост чаще растёт по току крови. Исходы тромбоза: Благоприятный – к ним относят организацию тромба, т.е. его замещение соединительной тканью. Иногда организация тромба сопровождается его канализацией, т.е. образованием щелей, покрытых эндотелием, через которые в какой-то степени осуществляется кровоток. Возможно обызвествление тромбов (флебиты). Неблагоприятный – в виде тромбоэмболии, возникает при отрыве тромба или его частей, и септического (гнойного) расплавления тромба при попадании в тромботические массы гноеродных бактерий. Значение тромбоза зависит от быстроты образования тромба, его локализации и степени сужения сосуда. Мелкие тромбы в венах малого таза не вызывают патологических изменений в тканях, но, оторвавшись превращаются в тромбоэмболы. Пристеночные тромбы суживают просвет сосудов, могут не нарушать в них гемодинамику и способствовать развитию коллатерального кровообращения. Обтурирующие тромбы артерий являются причиной ишемии, заканчивающейся инфарктом или гангреной органов. Тромбоз вен нижних конечностей способствует развитию трофических язв голеней. Эмболия.Эмболия – циркуляция в крови или лимфе не встречающихся в норме частиц (эмболов) и закупорка ими просвета сосудов. 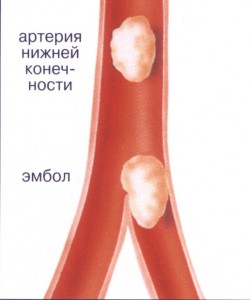 По происхождению выделяют 2 вида эмболий. По происхождению выделяют 2 вида эмболий.- Экзогенные эмболии, при которых эмболы попадают в сосудистое русло из окружающей среды: - Воздушная эмболия – при попадании воздуха через повреждённые крупные вены шеи, имеющие отрицательное давление по отношению к атмосферному, при внутривенном введении воздуха с лекарством; - Газовая эмболия - при быстрой декомпрессии (у водолазов - при быстром подъёме из глубины; при разгерметизации кабины самолёта), приводящей к высвобождению из крови азота. Газовые эмболы поражают разные органы, в том числе головной и спинной мозг, вызывая кессонную болезнь; - Эмболия инородными телами – при попадании в травмированные сосуды медицинских катетеров, осколков ампул, кусочков одежды. - Эндогенные эмболии, при которых эмболами являются собственные ткани организма: - Тромбоэмболии – при отрыве тромба или его части. Самая распространённая – тромбоэмболия легочной артерии. Тромбоэмболы попадают в легочной ствол или в легочные артерии из вен нижних конечностей, жировой клетчатки малого таза, печёночных вен, нижней и верхней полых вен или правых отделов сердца с пристеночными тромбами, что обычно заканчивается смертью. Механизм смерти связан с пульмоно-коронарным рефлексом, который возникает при ударе тромбоэмбола в рефлексогенную зону, расположенную в области разветвления легочного ствола. При этом остро возникает спазм сосудов сердца, лёгких, а также бронхов и остановка сердца. Мелкие тромбоэмболы могут проходить легочной ствол и обтурировать мелкие ветви легочной артерии, вызывая инфаркты лёгких; - Жировая эмболия – возникает при переломах трубчатых костей, размозжении подкожной клетчатки при травмах, при ошибочном введении в кровеносное русло масляных растворов. - Тканевая эмболия – является результатом разрушения тканей при заболеваниях и травмах (например, эмболия опухолевыми клетками); - микробная эмболия - при закупорке сосудов скоплениями бактерий, микробов, простейшими и животными паразитами. По механизму распространения выделяют следующие виды эмболии: - ортоградная, при которой эмбол перемещается с током крови или лимфы; - ретроградная – движение эмбола против тока крови или лимфы; - парадоксальная – при проникновении эмбола из венозного отдела большого круга кровообращения в артериальный отдел, минуя лёгкие, наблюдается при незаращении межжелудочковой или межпредсердной перегородки.  Значение эмболии. Эмболия головного мозга, сердца, легочного ствола часто заканчивается смертью, поражение других органов имеет меньшее значение. Эмболия лимфатических сосудов нижних конечностей приводит к лимфатическому отёку тканей, их склерозу и снижению функции органа (например, при слоновой болезни). Значение эмболии. Эмболия головного мозга, сердца, легочного ствола часто заканчивается смертью, поражение других органов имеет меньшее значение. Эмболия лимфатических сосудов нижних конечностей приводит к лимфатическому отёку тканей, их склерозу и снижению функции органа (например, при слоновой болезни). Нарушение микроциркуляции. Причины: - нарушения центрального и регионарного кровообращения, которые развиваются при сердечной недостаточности, АГ, ВГ и при ишемии; - изменение вязкости и объёма крови, лимфы, при уменьшении объёма жидкости в плазме – гипогидратация, увеличение количества форменных элементов – полицитемия или белков плазмы; - гемодилюция – разжижение крови при значительном поступлении тканевой жидкости в кровь - гипергидротация, снижение числа форменных элементов крови- панцитопения, уменьшение белков плазмы – гипопротенемия. По локализации расстройства микроциркуляции делятся на внутрисосудистые и внесосудистые. Внутрисосудистые нарушения микроциркуляции проявляются: - замедлением кровотока вплоть до прекращения – стаза тока крови или лимфы; - чрезмерным ускорением кровотока; - нарушением ламинарности – турбулентности тока крови или лимфы при возникновении припятствия микроциркуляции. Внесосудистые нарушения микроциркуляции обусловлены влиянием на микроциркуляцию внесосудистых факторов, например, нервно-трофической регуляцией метаболизма; появлением в окружающих тканях биологически активных веществ, которые влияют на проницаемость стенки сосудов. С  реди нарушений микроциркуляции выделяют ряд процессов, которые возникают при многих заболеваниях: сладж, стаз, ДВС синдром. реди нарушений микроциркуляции выделяют ряд процессов, которые возникают при многих заболеваниях: сладж, стаз, ДВС синдром.Сладж – это адгезия и агрегация эритроцитов, что вызывает нарушение гемодинамики. Клетки при сладже имеют вид «монетных столбиков», оболочки клеток сохраняются. Причины указаны выше. Последствия сладжа: - замедление кровотока в микроциркуляторном русле, вплоть до его остановки; - нарушения транскапиллярного обмена; - гипоксия, ацидоз и нарушение метаболизма окружающих тканей. Это ведёт к повышению проницаемости стенок капилляров и венул, пропитыванию их плазмой – плазморрагия, отёку и нарастающей ишемии тканей. Стаз – остановка кровотока в микроциркуляторном русле. Причины: инфекции, интоксикации, длительное искусственное кровообращение, шок и др. После устранения причины кровоток может восстановиться, но дистрофические изменения какое-то время сохраняются. Если стаз устойчив, гипоксия в тканях приводит к некрозу. Значение стаза. Острый стаз чаще обратим, но в головном мозге может быть отёк ткани мозга с дислокацией его стволовой части в большое затылочное отверстие. Длительный стаз ведёт к множественным некрозам и диапедезным кровоизлияниям. ДВС – синдром характеризуется образованием множественных тромбов в сосудах микроциркуляторного русла различных органов и тканей за счёт активации факторов свёртывания крови с развивающимся вследствие этого их дефицитом, что приводит к усилению фибринолиза и падению свёртываемости крови и многочисленным кровоизлияниям. ДВС – синдром развивается при шоке, переливании несовместимой крови, злокачественных опухолях, после хирургических вмешательств. ДВС – синдром проходит в 4 стадии. 1 стадия – гиперкоагуляции и тромбообразования характеризуется формированием множественных тромбов в сосудах микроциркуляторного русла различных органов и тканей, длится 8 -10 мин. 2 стадия – нарастающая коагулопатия потребления, характеризуется значительным снижением уровня тромбоцитов и фибриногена, израсходованных на образование тромбов в предыдущую стадию. Поэтому свёртываемость крови снижается и развивается геморрагический диатез, т. е множественные мелкие кровоизлияния. 3 стадия – глубокой гипокоагуляции и активации фибринолизина; наступает через 2 -8 ч от начала ДВС – синдрома. В этот период прекращаются процессы свёртывания крови вследствие истощения всех свёртывающих факторов; одновременно активизируются процессы растворения фибрина, тромбов, поэтому развиваются кровотечения и множественные кровоизлияния. 4 стадия – восстановительная или остаточных проявлений; заключается в дистрофических, некротических и геморрагических изменениях тканей многих органов. В 50% случаев наступает полиорганная недостаточность: почечная, печёночная, надпочечниковая, лёгочная, сердечная, приводящая к смерти. При благоприятном исходе заболевания наступает восстановление повреждённых тканей, возвращаются функции органов. Нарушение проницаемости стенок сосудов.При повреждении стенок сосудов или полостей сердца, при повышении сосудистой проницаемости вытекает содержащаяся в сосудах или в сердце кровь, что называется кровопотерей. Её виды: - кровотечение – выход крови за пределы сосудистого русла или сердца в окружающую среду – наружное кровотечение, в полости тела или в просвет полого органа – внутреннее кровотечение; - кровоизлияние – вид кровотечения, при котором вышедшая из сосудов кровь накапливается в тканях, выделяют 4 разновидности кровоизлияния: - гематома – кровоизлияние, при котором в тканях образуется полость, заполненная кровью; - кровоподтёк – плоское кровоизлияние в коже, подкожной клетчатке, слизистых оболочках; - геморрагическое пропитывание (имбибиция) – диффузное кровоизлияние без чётких границ; - петехии – точечные кровоизлияния в коже, слизистых и серозных оболочках и под капсулами внутренних органов. Механизмы развития кровотечений и кровоизлияний: - разрыв сосуда или стенки сердца при травме, некрозе (инфаркте), аневризме; - разъедание стенки сосуда в дне язвы желудка, в опухоли; - диапедез – выход крови из сосуда в результате повышения проницаемости стенки сосуда без нарушения её целостности, наблюдается при гипоксии, интоксикациях, при гипертоническом кризе, гемофилии, различных коагулопатиях. Исход кровотечения и кровоизлияния зависит от объёма потерянной крови и от реактивности организма: - потеря 25-35% объёма циркулирующей крови мало опасна; - потеря 50% и более приводит к смерти; - реактивность организма зависит от пола, возраста, состояния здоровья. Женщины менее чувствительны к кровопотере, взрослые легче переносят, чем дети. Исход благоприятный, если кровоподтёк рассасывается, и неблагоприятный, если гематома организовывается или кровоизлияние происходит в жизненно важные органы – головной мозг, надпочечники. Больной может погибнуть. Значение кровопотери обусловлено её видом, локализацией, выраженностью и продолжительностью. Больной может погибнуть при небольшом кровоизлиянии в область ствола головного мозга и при массивной артериальной кровопотере. Небольшие, но повторяющиеся в течении длительного времени кровотечения (при геморрое или из хронической язвы) приводят к постгеморрагической анемии, сопровождающейся жировой дистрофией паренхиматозных органов. Имеет значение скорость кровотечения – быстрая кровопотеря даже небольших объёмов крови (400-450) приводит к смерти, а потеря больших объёмов крови, но на протяжении длительного времени не вызывает тяжёлых осложнений, так как в организме успевают развиться компенсаторные процессы. Н |

 арушения лимфообращения.
арушения лимфообращения.