Введение внутримышечной инъекции. Техника внутримышечной инъекций. Внутримышечная инъекция
 Скачать 322.29 Kb. Скачать 322.29 Kb.
|
|
Техника внутримышечной инъекций. Внутримышечная инъекция, традиционное сокращенное обозначение «в/м» - вид парентерального введения веществ, при котором растворы, эмульсии, суспензии, вводятся непосредственно в мышцу. Мышцы обладают широкой сетью кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарств. При в/м инъекции создается депо, из которого лекарственное средство медленно всасывается в кровеносное русло, и это поддерживает необходимую его концентрацию в организме, что имеет определенную клиническую значимость (например, при применении антибиотиков). Для внутримышечных инъекций чаще используются шприцы емкостью 5 и 10 мл, иглы диаметром 0,8-1,0 мм и длиной 40, 60-80 мм. Длина иглы зависит от толщины слоя подкожно-жировой клетчатки, т.к. необходимо, чтобы при введении инъекции игла прошла кожу и попала в толщу мышц. Так, при слабо и умеренно развитой подкожно-жировой клетчатке можно использовать иглу длиной 40 мм, но при чрезмерно развитой игла должна составлять 60-80 мм. Во время инъекции пациент должен лежать на животе или на боку. Цель: лечебная и профилактическая. Положения пациента: сидя, лежа на животе, спине, на боку. Показания: для достижения более быстрого терапевтического эффекта; при невозможности перорального применения препаратов; использование препаратов, применяемых только для внутримышечных введений; плохое рассасывание препаратов при подкожном введении. Противопоказания: индивидуальная непереносимость препарата; уплотнение (инфильтрат) в мышцах после предыдущих инъекций; воспалительные изменения кожи в месте инъекции; нарушение целостности кожи в месте инъекции. Осложнения: Очень сильная боль в месте инъекции Фиброз мышечных волокон Возникновение контрактуры Гематома Паралич и воспаление нерва Абсцесс Флегмона Гангрена Местные аллергические реакции Крапивница Масляная эмболия Анафилактический шок и др. Анатомические области для внутримышечных инъекций. Верхний наружный квадрант ягодицы. Малая и средняя ягодичные мышцы. Латеральная широкая мышца бедра. Дельтовидная мышца. Угол введения иглы: 90 градусов. Определение верхнего наружного квадранта ягодицы. Самым идеальным местом для внутримышечных инъекций является ягодичная область. Она условно разделена на 4 части (квадранта). Внутримышечную инъекцию можно делать только в верхний наружный квадрант. В верхний внутренний квадрант делать инъекцию нельзя, т.к. большую часть, квадранта занимает крестец, а мышечный сдой здесь незначительный. В нижнем внутреннем квадранте проходят крупные артерия, вена и нерв, поэтому в этой области делать инъекции нельзя. В нижний наружный квадрант ягодицы инъекцию делать нельзя, т. к. мышечный слой незначительный и большую часть занимает головка бедренной кости. Зону, пригодную для инъекции, можно установить по костным ориентирам. Для этого необходимо мысленно провести линию от остистого отростка 5 поясничного позвонка к большому вертелу бедренной кости (горизонтальная), а вертикальная линия проходит через седалищный бугор. Седалищный нерв расположен ниже горизонтальной линии, поэтому инъекцию делают в верхний наружный квадрант ягодицы.   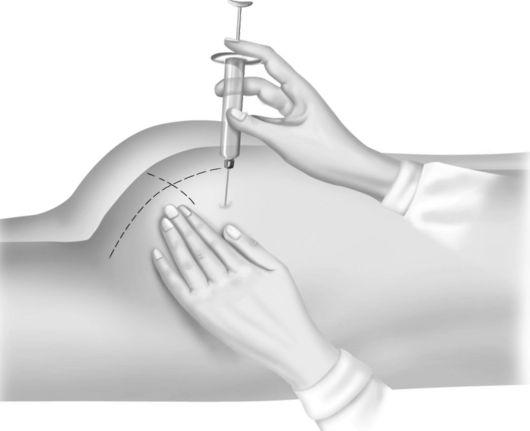  Техника проведения: Оснащение: накрытый стерильный лоток; стерильный шприц; лекарственный препарат; стерильные иглы для внутримышечной инъекций (в/м); стерильные шарики или спиртовые салфетки; спирт 70%; колпак, маска, перчатки; лоток для сбора использованного материала; медицинские отходы класса «А», «Б», «В»; медицинская документация. Подготовка пациента: психологическая подготовка пациента; объяснить пациенту смысл манипуляции, взять согласие; уложить пациента в удобную позу; освободить место для инъекций. Техника: Все манипуляции должны производиться с соблюдением мер асептики и антисептики, с использованием мер личной защиты. Любые виды инъекции должны осуществляться лицами, прошедшими обучение. Многие из препаратов могут вводиться только специалистом, владеющим навыками оказания экстренной помощи, или в его присутствии. Подготовить необходимое оснащение, проверить на срок годности, герметичность и целостность упаковки шприца, проверить срок годности ЛП, сверить с листом назначения. Обработать руки на г/у. В соответствие с врачебными рекомендациями и рекомендациями производителя подготавливается препарат (согревается, смешивается и пр.), при этом поверхности флаконов, пробок и края ампулы должны быть обработаны антисептиком, перед инъекцией должна быть сменена игла. Набрать ЛП, сменить иглу; Выпустить воздух из шприца до появления первой капли – обязательно в колпачок. Пропальпировать, осмотреть и выбрать место введения препарата без видимых повреждений и заболеваний кожных покровов, инфильтратов, воспалений. Обрабатываем область инъекции: большое поле, затем обрабатывается непосредственно место инъекции. Натянув кожные покровы у взрослых или сформировав складку у детей, вводится игла под углом 90 градусов (вертикально), игла вводится на глубину, при которой её небольшая часть видна на поверхности. Ввести лекарственный препарат со скоростью, рекомендованной производителем и врачом. Прижать шариком или спиртовой салфеткой место инъекции. После окончания процедуры уточнить у пациента о его самочувствии, наблюдать за пациентом из-за возможности проявления аллергических реакций. Убрать оснащение, распределить медицинские отходы. Обработать руки на г/у. Заполнить медицинскую документацию. Продезинфицировать использованное оборудование: манипуляционный стол, кушетку, стол, стул и т.п. Примечание: При постановке масляных ЛП в/м, после введения иглы оттянуть поршень на себя, убедиться в отсутствии крови в шприце (осложнение - масляная эмболия). Разведение антибиотиков. Антибиотики можно вводить: • через рот; • через нос (отривин); • через кожу и слизистые (мази); • через прямую кишку (свечи); • внутримышечно; • внутривенно. При приеме через рот (энтерально) и приеме в виде инъекций необходимо парентеральное применение витаминов, т.к. антибиотики часто резко снижают их всасывание. Необходимо помнить, что антибиотики требуют строгого соблюдения временного промежутка (например, через 24 часа, 12 часов, 6 часов, 4 часа, 3 часа) Применяют стандартное разведение и нестандартное. Нестандартное разведение зависит от дозы антибиотика: при малых дозах количество растворителя увеличивают, при больших - уменьшают. При стандартномразведении существует 2 способа: 1:1, 1:2. При разведении 1:1 на 100.000 ЕД сухого вещества берут 1 мл растворителя. При разведении 1:2 на 100.000 ЕД сухого вещества берут 0,5 мл растворителя. ПРИМЕР: Пенициллин выпускают во флаконах по 1 000 000, 500 000 и 250000 ЕД (что соответствует 1 млн. ЕД - 1 г, 500 тыс. - 0,5 г, 250 тыс. - 0,25 г) Растворителем для антибиотиков являются: 0,5 % или 0,25 % новокаин, вода для инъекций, физиологический раствор (0,9 % натрия хлорид). Например, на 500 000 ЕД при разведении 1:1 берем 5 мл растворителя. На 500 000 ЕД при разведении 1:2 берем 2,5 мл растворителя. ЗАПОМНИТЕ !!! Перед инъекцией антибиотика необходим тщательный сбор аллергоанамнеза как врачом, так и медсестрой. |
