экзамен анатоми 2 курс. 1. 3,4,5 пары черепно мозговых нервов и области их иннервации
 Скачать 27.47 Mb. Скачать 27.47 Mb.
|
|
103. наружное основание черепа, отверстия и их значение: В образовании задней черепной ямки принимают участие затылочная кость, задние поверхности пирамид, височных костей. Между спинкой турецкого седла и большим затылочным отверстием находится скат. В заднюю черепную ямку открывается внутреннее слуховое (правое и ле-вое) отверстие, из которого выходит преддверно-улитковый нерв (VIII пара), а из канала лицевого нерва — лицевой нерв (VII пара). Через яремное отверстие основания черепа выходят языко глоточный (IX пара), блуждающий (X пара) и добавочный (XI пара) нервы. По каналу подъязычного нерва проходит одноименный нерв — XII пара. Из полости черепа, кроме нервов, через яремное отверстие выходит внутренняя яремная вена, переходящая в сигмовидный синус. Образованное затылочное отверстие соединяет полость задней черепной ямки с позвоночным каналом, на уровне которого продолговатый мозг переходит в спинной мозг. Наружное основание черепа (basis cranii extema) в переднем его отделе за-крыто лицевыми костями (в нем выделяют костное нёбо, ограниченное спереди альвеолярным отростком верхней челюсти и зубами), а задний отдел образован наружными поверхностями клиновидной, затылочной и височной костей В этой области имеется большое количество отверстий, через которые проходят сосуды и нервы, обеспечивающие кровоснабжение головного мозга. Центральную часть наружного основания черепа занимает большое затылочное отверстие, по бокам которого расположены затылочные мыщелки. Последние соединяются с первым позвонком шейного отдела позвоночника. Выход из полости носа представлен парными отверстиями (хоанами), переходящими в носовую полость. Кроме того, на наружной поверхности ос-нования черепа находятся крыловидные отростки клиновидной кости, наружное отверстие сонного канала, шиловидный отросток, шилососцевидное отверстие, сосцевидный отросток, мы-шечно-трубный канал, яремное отверстие и другие образования. В скелете лицевого черепа центральное место занимают полость носа, глазницы, полость рта, подвисочная и крыловидно-нёбная ямки. 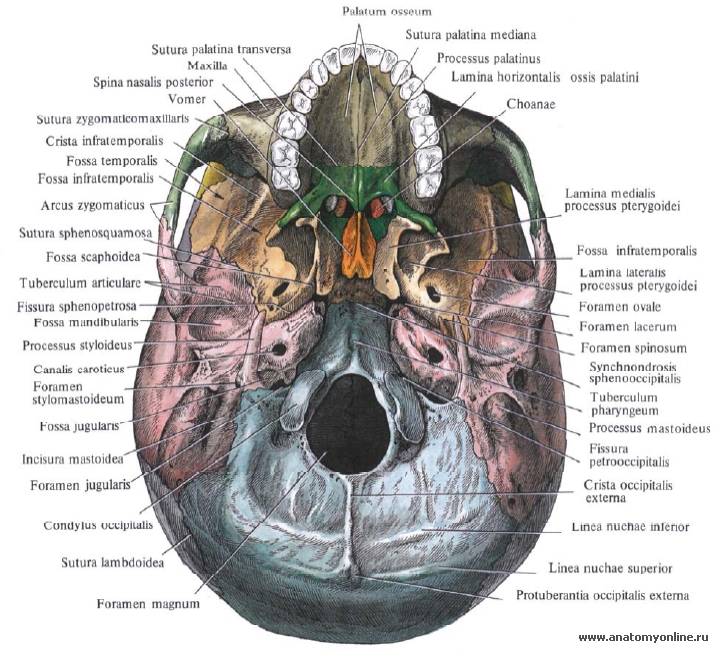 104. наружное ухо, его части, строение. Бараранная перепонка: Наружное ухо состоит из ушной раковины и наружного слухового прохода. 1. Ушная раковина — сложной формы упругий хрящ, покрытый кожей, его нижняя часть, называемая мочкой, — кожная складка, которая состоит из кожи и жировой ткани. Ушная раковина очень чувствительна к любым повреждениям, поэтому у борцов эта часть тела очень часто деформирована. Ушная раковина у живых организмов работает как приемник звуковых волн, которые затем передаются во внутреннюю часть слухового аппарата. Складки человеческой ушной раковины вносят в поступающий в слуховой проход звук небольшие частотные искажения, зависящие от горизонтальной и вертикальной локализации звука. Таким образом мозг получает дополнительную информацию для уточнения местоположения источника звука. 2. Функция ушной раковины — улавливать звуки; её продолжением является хрящ наружного слухового прохода, длина которого в среднем составляет 25—30 мм. Хрящевая часть слухового прохода переходит в костную, а весь наружный слуховой проход выстлан кожей, содержащей сальные, а также серные железы, представляющие собой видоизмененные потовые. Этот проход заканчивается слепо: от среднего уха он отделен барабанной перепонкой. Уловленные ушной раковиной звуковые волны ударяются в барабанную перепонку и вызывают её колебания. Для предотвращения разрыва барабанных перепонок от ударной волны взрыва, солдатам рекомендовали по возможности заранее открывать рот, когда ожидается взрыв. В свою очередь, колебания барабанной перепонки передаются в среднее ухо. Барабанная перепонка (лат. membrana tympani) — тонкая, непроницаемая для воздуха и жидкости мембрана, разделяющая наружное и среднее ухо. Служит для передачи звуковых колебаний во внутреннее ухо, а также препятствует попаданию в барабанную полость инородных тел. Барабанная перепонка состоит из трёх слоёв: Наружный слой. Состоит из эпидермиса, который является продолжением кожи наружного слухового прохода. Средний слой. Состоит из двух слоёв фиброзных волокон — радиарных и циркулярных. Данный слой при поражении не регенерирует. Внутренний слой. Состоит из слизистой оболочки, выстилающей барабанную полость. Принцип действия: Звуковое давление вызывает вибрацию барабанной перепонки. Непосредственно к барабанной перепонке примыкает молоточек, который посредством других слуховых косточек — наковальни и стремени — передаёт колебания барабанной перепонки овальному окну и далее улитке. 105. наружный нос, носовая полость (обонятельная и дыхательная области): Наружный нос (nasus externus). В сроении наружного носа выделяют следующие отделы: - корень носа (radix nasi) - располагается в верхней части лица и отделен ото лба переносицей. Костную основу его составляют носовые кости и лобные отростки верхнечелюстных костей. - спинка носа (dorsum nasi) - серединная часть носа, соединяющая боковые его отделы и заканчивающаяся верхушкой носа (apex nasi). Верхняя часть ее, как и корень носа, сформирована носовыми костями и лобными отростками верхнечелюстных костей; средняя же часть имеет в основе с каждой стороны - латеральный хрящ носа (cartilago nasi lateralis), треугольный по форме и соединяющийся по срединной линии с таким же хрящом противоположной стороны. К внутренней же поверхности спинки носа примыкает хрящ перегородки носа (cartilago septi nasi), имеющий неправильную четырехугольную форму; сзади и сверху этот хрящ соединяется с перпендикулярной пластинкой решетчатой кости, снизу и сзади - с сошником и передней носовой остью. - Кроме того, между передним краем сошника и нижним краем хряща перегородки носа располагается сошниково-носовой хрящ (cartilago vomcronasalis). Между собою и с прилежащими костями упомянутые хрящи соединяются соединительной тканью, снаружи же покрыты надхрящницей. - крылья носа (alae nasi) - нижняя парная часть боковых отделов носа, ограничивающая отверстия для прохождения воздуха, т.е. ноздри (nares). Кроме латерального хряща носа, в состав каждого крыла носа входит также большой хрящ крыла носа (cartilago alaris major), отграничивающий спереди и латерально соответствующую ноздрю, 2-3 малых хряща крыла носа (cartilago alaris minor), расположившихся позади большого хряща, и несколько добавочных носовых хрящей (cortilagines nasales accessoriae)- эти лежат между латеральным хрящом и большим хрящом крыла носа. 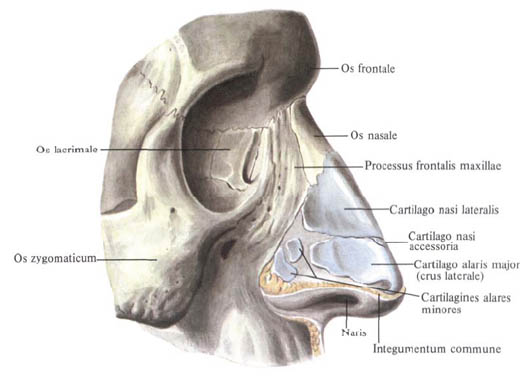 Внутреннее устройство Внутри полость носа разделяется на две половины - правую и левую - посредством перегородки носа (septum nasi), в строении которой различают (сверху вниз) костную, хрящевую и перепончатую части; хрящевая и перепончатая части, в отличие от костной, подвижные. В каждой же половине носовой полости выделяют два компонента, преддверие носовой полости (vestibulum nasi) и собственно носовую полость, отделенные друг от друга возвышением - порогом носа (limen nasi), который образован верхним краем большого хряща крыла носа. Изнутри преддверие полости носа выстлано плоским эпителием, который по сути является продолжением кожного покрова; под этим эпителием в соединительнотканном слое заложены сальные железы и корни щетинковидных волос. Собственно же носовая полость имеет в своем строении носовые раковины, представляющие собой возвышения на боковых ее стенках; всего в каждой половине имеется три таких возвышения - соответственно верхняя носовая раковина (concha nasalis superior), средняя носовая раковина (concha nasalis media) и нижняя носовая раковина (concha nasalis inferior); при этом первые две являются частью решетчатого лабиринта решетчатой кости, а третья - самостоятельной костью. Под каждой носовой раковиной располагаются углубления - соответственно верхний (meatus nasi superior), средний (meatus nasi medius) и нижний носовые ходы (meatus nasi inferior), соединенные с носовыми пазухами; между же перегородкой носа и медиальной поверхостью раковин находится общий носовой ход, имеющий вид узкой щели, ориентированной в сагитальной плоскости. Верхний носовой ход имеется лишь в задних отделах носовой полости, в него открываются клиновидная пазуха (sinus sphenoidalis) и задние ячейки решетчатой кости. Средний носовой ход cообщается через решетчатую воронку с лобной пазухой (sinus frontalis); через полулунную расщелину с верхнечелюстной, или гайморовой пазухой (sinus maxillaris); через клинонебное отверстие с крыловидно-небной ямкой; а также с передними и средними ячейками решетчатой кости. Наконец, нижний носовой ход сообщается через носо-слезный проток с глазницей. По особенностям строения слизистой оболочки носовой полости в ней выделяют две области: 1. обонятельная область (regio olfactoria) - занимает верхние носовые раковины, верхнюю часть средних носовых раковин и верхнюю же часть перегородки носа. Выстлана эта область псевдомногослойным эпителием, в котором имеются нейросенсорные биполярные клетки, ответственные за восприятие запахов. 2. дыхательная область (regio respiratoria) - занимает остальную часть слизистой оболочки и выстлана тем же псевдомногослойным эпителием, в котором, однако, имеются бокаловидные клетки, выделяющие слизь, необходимую для увлажнения воздуха. 106. начальные стадии эмбриогенеза человека, учение о зародышевых листках: Оплодотворение происходит при соединении мужской половой клетки— сперматозоида и женской половой клетки — яйцеклетки. Сперматозоиды вырабатываются в извитых канальцах яичка. После эякуляции спермы сперматозоид благодаря штопорообразным движениям хвоста перемещается. Яйцеклетка формируется в фолликуле яичника (рис. 19) каждые 28 дней. После разрыва фолликула яйцеклетка попадает в брюшинную полость малого таза, а затем захватывается бахромками маточной трубы. Сперматозоид (рис. 20), пройдя половые пути женщины, встречается с яйцеклеткой в маточной трубе или в брюшинной полости. В результате оплодотворения происходит слияние хромосом сперматозоида и яйцеклетки, после чего и зигота восстанавливает полный диплоидный набор хромосом, полученных от матери и отца. Этот процесс является заключительным моментом передачи наследственных свойств развивающемуся организму. Зигота подвергается дроблению в период ее прохождения по маточной трубе. Передвижение зародыша совершается за счет сокращения маточной трубы. Зародыш начинает воспринимать питательные вещества из вне только в полости матки. В этом случае трофобласт резорбирует секреты маточных желез (маточное молочко) с поверхности слизистой оболочки и быстро увеличивается, превращаясь в бластодермический пузырек (морула) (рис 21). Бластодермический пузырек состоит из кучки более темных клеток— зародышевого узелка и светлых клеток, расположенных снаружи,— трофобласта. Клетки зародышевого узелка предназначены для формирования зародыша, а трофобласт обеспечивает на ранних стадиях развития питание эмбриона. Следующий период развития называется гаструлой. В этот период наступает деляминация эмбрионального узелка, то есть его разделение на два листка. Затем происходит закладка осевых органов: хорды, нервной борозды. В процессе деляминации эмбрионального узелка клетки поверхностного слоя формируют эктодерму только в месте ее соприкосновения с энтодермой (рис. 22). В других местах клетки энтодермы переходят в клетки амниона. Клетки эктодермы, замыкая амниотический пузырек, участвуют в образовании зародышевого щитка. Другие энтодермальные клетки, не участвующие в построении зародышевого щитка, ограничивают желточный пузырек. Трофобласт содержит ферменты, способные растворять слизистую оболочку матки, образуя нишу, зародышевый пузырек, затем погружается в глубь слизистой оболочки матки. После внедрения зародыша в слизистую оболочку матки питание происходит более интенсивно, что способствует его развитию. В эктодерме двухслойного зародышевого листка закладываются первичная полоска и гензеновский узелок. В этот период отмечается перемещение клеток хорды и мезодермы, проникающих между эктодермой и энтодермой. Зародыш прикреплен к внутренней поверхности трофобласта зародышевой ножкой, состоящей из клеточного мезодермального тяжа. На 20—24-е сутки в нее врастает выпячивание аллантоиса, сосуды которого и устанавливают связь с плацентой. Затем из эктодермы, мезодермы и энтодермы формируются все ткани, органы и системы. Эктодерма является источником образования нервной системы, эпителиальной выстилки кожи и ее производных: потовых и сальных желез, волос, ногтей, эмали зубов. Из среднего зародышевого листка (мезодерма) формируются поперечнополосатые мышцы, а из мезенхимы, образовавшейся из различных участков мезодермы,— гладкие мышцы, кости, связки, волокнистая соединительная ткань и хрящи, кровеносная и лимфатическая системы, кроветворная и лимфатическая ткань. Энтодерма служит источником образования эпителия пищеварительной системы, мочевого пузыря, мочеиспускательного канала, дыхательной системы, некоторых желез внутренней и внешней секреции. 107. нервная система и ее значение в организме, классификация НС и взаимосвязь ее частей: Не́рвная систе́ма — целостная морфологическая и функциональная совокупность различных взаимосвязанных нервных структур, которая совместно с гуморальной системой обеспечивает взаимосвязанную регуляцию деятельности всех систем организма и реакцию на изменение условий внутренней и внешней среды. Нервная система действует как интегративная система, связывая в одно целое чувствительность, двигательную активность и работу других регуляторных систем (эндокринной и иммунной). Нервная система млекопитающих и человека по морфологическим признакам подразделяется на:
К периферической нервной системе относят черепномозговые нервы, спинномозговые нервы и нервные сплетения Функциональное деление
Нервная система обеспечивает взаимосвязь между отдельными органами и системами органов и функционирование организма как единого целого. Она регулирует и координирует деятельность различных органов, приспосабливает деятельность всего организма как целостной системы к изменяющимся условиям внешней и внутренней среды. С помощью нервной системы осуществляются восприятие и анализ разнообразных раздражений из окружающей среды и внутренних органов, а также ответные реакции на эти раздражения. Вместе с тем следует иметь в виду, что вся полнота и тонкость приспособления организма к окружающей среде осуществляются при взаимодействии нервных и гуморальных механизмов регуляции. 108. нижняя полая вена, основные венозные коллекторы таза и ноги: Нижняя полая вена (лат. vena cava inferior) — большая вена, открывающаяся в правое предсердие и собирающая венозную кровь от нижней части тела. Образуется слиянием правой и левой общих подвздошных вен. 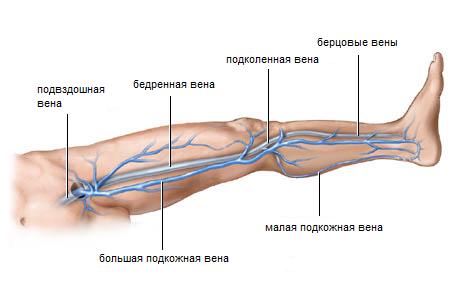 Различают поверхностные и глубокие вены нижних конечностей и соединяющие их перфоранты (коммуниканты). 1) Поверхностные вены расположены непосредственно под кожей и представлены: кожными венами подошвенной и тыльной поверхности стопы, большой подкожной веной, малой подкожной веной, многочисленными притоками большой и малой подкожных вен. Именно эти сосуды подвергаются наиболее выраженной трансформации при развитии варикозной болезни. т.к. не могут противостоять патологическому повышению венозного давления в связи с отсутствием плотных опорных структур в окружающих их тканях. В области стопы подкожные вены образуют две сети - кожную венозную подошвенную сеть и кожную венозную сеть тыла стопы. Общие тыльные пальцевые вены, входящие в состав кожной венозной сети тыла стопы, анастомозируя между собой, образуют кожную тыльную дугу стопы. Концы этой дуги продолжаются в проксимальном направлении, образуя два продольных ствола: медиальную (v. marginalis medialis) и латеральную (v. marginalis lateralis) краевые вены. Продолжением этих вен на голени являются соответственно большая и малая подкожные вены. На подошвенной поверхности стопы выделяют подкожную венозную подошвенную дугу, которая широко анастомозирует с краевыми венами и посылает в каждый межпальцевый промежуток межголовчатые вены, которые, в свою очередь, анастомозируют с венами, образующими тыльную дугу. Большая подкожная вена нижней конечности (v. saphena magna), являясь продолжением медиальной краевой вены (v. marginalis medialis), переходит на голень по переднему краю внутренней лодыжки, далее идет вдоль медиального края большеберцовой кости и, огибая медиальный мыщелок, в области коленного сустава сзади переходит на внутреннюю поверхность бедра. На голени большая подкожная вена располагается в непосредственной близости от n. saphenus, обеспечивающего иннервацию кожи медиальной поверхности голени и стопы. На бедре VSM может быть представлена 1-3 стволами. Устье большой подкожной вены (сафенофеморальный анастомоз) находится в области овальной ямки (hiatus saphenus), где терминальный отдел ее перегибается через край серповидного отростка широкой фасции бедра, прободает lamina cribrosa и впадает в бедренную вену. Сафенофеморальный анастомоз может находиться на расстоянии от 2 до 6 см ниже паховой связки. На всем протяжении в большую подкожную вену впадает множество притоков, собирающих кровь не только от нижней конечности, но и от наружных половых органов, передней брюшной стенки, кожи и подкожной клетчатки ягодичной области. Ширина просвета большой подкожной вены в норме 0,3-0,5 см. В ней определяется от 5 до 10 пар клапанов. В терминальный отдел большой подкожной вены впадают 5 довольно постоянных венозных стволов: 1 наружная половая (срамная) вена (v. pudenda externa), рефлюкс по которой может стать причиной развития промежностного варикоза 2 поверхностная надчревная вена (v. epigastrica superfacialis) - наиболее постоянный приток 3 поверхностная вена, окружающая подвздошную кость (v. circumflexa ilei superfacialis); 4 заднемедиальная вена, или добавочная медиальная подкожная вена (v. saphena accessoria medialis); 5 переднелатеральная вена, или добавочная латеральная подкожная вена (v. saphena accessoria lateralis). Малая подкожная вена (v. saphena parva) является продолжением наружной краевой вены стопы (v. marginalis lateralis). Проходя позади латеральной лодыжки и направляясь кверху, малая подкожная вена сначала располагается по наружному краю пяточного (ахиллова) сухожилия, а затем ложится на его заднюю поверхность, приближаясь к средней линии задней поверхности голени. Начиная с этой области, вена чаще всего представлена одним стволом, реже двумя. На всем протяжении малую подкожную вену сопровождает n. cutaneus surae medialis, иннервирующий кожу заднемедиальной поверхности голени. На границе между средней и верхней третями голени малая подкожная вена проникает в толщу глубокой фасции и располагается между ее листками. Достигнув подколенной ямки, она прободает глубокий листок фасции и в 25 % наблюдений впадает в подколенную вену. В ряде случаев малая подкожная вена, проходя выше подколенной ямки, впадает в бедренную вену или притоки глубокой вены бедра, а иногда заканчивается в каком-либо притоке большой подкожной вены. В верхней трети голени малая подкожная вена образует многочисленные анастомозы с системой большой подкожной вены Бедренно-подколенная вена (v. femoropoplitea — вена Джиакомини) является наиболее крупным, эпифасциально расположенным постоянным приустьевым притоком VSР, связывающим ее с большой подкожной веной бедра. Рефлюкс по вене джиакомини из бассейна большой подкожной вены может стать причиной варикозного расширения VSР. Возможен и обратный механизм, когда в результате клапанной недостаточности малой подкожной вены происходит варикозная трансформация вены джиакомини с вовлечением в процесс большой подкожной вены. 2) Глубокие вены расположены в толще мышечных массивов нижних конечностей, обеспечивают основной объем кровотока и представлены: венами тыла стопы и подошвы: тыльная и подошвенная глубокие венозные дуги, венами голени: передняя и задняя большеберцовая, малоберцовые вены, венами области колена: подколенная вена, икроножные и камбаловидные вены, венами бедра: глубокая, поверхностная и общая бедренные вены . Глубокая венозная система стопы формируется из парных вен-спутниц, сопровождающих артерии. Эти вены образуют две глубокие дуги - тыльную и подошвенную глубокие дуги. Из тыльной глубокой дуги формируются передние большеберцовые вены (vv. tibiales anteriores), из подошвенной - задние большеберцовые (vv. tibiales posteriores), принимающие малоберцовые (vv. peroneae). Таким образом, тыльные вены стопы переходят в передние большеберцовые; подошвенные медиальные и латеральные образуют задние большеберцовые. Венозная система голени представлена тремя парами глубоких вен - большеберцовыми (передними и задними) и малоберцовой. Основную нагрузку в осуществлении оттока с периферии несут задние большеберцовые вены, в которые дренируются малоберцовые вены. Подколенная вена (v. poplitea) - короткий ствол, образованный слиянием глубоких вен голени. На своем протяжении, кроме малой подкожкой вены, она принимает парные вены коленного сустава. Проникнув в бедренно-подколенный канал через его нижнее отверстие, она получает название бедренной вены. Система суральных вен представлена парными vv. gastrocnemius и непарной v. soleus, дренирующими в подколенную вену синусы икроножной и камбаловидной мышц соответственно. Медиальная и латеральная икроножные вены выходят из одноименных головок m. gastrocnemius и впадают либо общим устьем, либо раздельно в подколенную вену на уровне суставной щели. V. soleus на всем протяжении сопровождается одноименной артерией, являющейся ветвью а. poplitea. v. soleus впадает в подколенную вену самостоятельно, проксимальнее устья икроножных вен, или сливается с последним. Бедренную вену (v. femoralis) большинство хирургов подразделяют на поверхностную (v. femoralis superfacialis), которая расположена дистальнее, и общую (v. femoralis communis), расположенную проксимальнее впадения глубокой вены бедра. Подобное подразделение имеет большое значение не только в анатомическом, но, что чрезвычайно важно, и в функциональном отношении. Глубокая вена бедра (v. femoralis profunda), как правило, самый дистальный из крупных притоков бедренной вены. Она впадает в бедренную вену в среднем на 6-8 см ниже паховой связки. Дистальнее этого уровня в бедренную вену впадают небольшого диаметра притоки, соответствующие мелким ветвлениям бедренной артерии, и иногда нижняя ветвь латеральной окружающей бедро вены, если она представлена в виде не одного ствола, а 2-З сосудов. Кроме того, ниже устья глубокой вены бедра обычно впадают две вены-спутницы (параартериальное венозное русло). Общая бедренная вена, помимо большой подкожной вены, принимает медиальную и латеральную окружающие бедро вены. Медиальная окружающая бедро вена расположена проксимальнее латеральной. Она может впадать на уровне устья большой подкожной вены и даже выше его. 3) Перфорантные вены (коммуниканты) представляют собой тонкостенные венозные сосуды, соединяющие систему поверхностных и глубоких вен и обеспечивающие однонаправленный ток крови из поверхностных вен в глубокие. Это сосуды различного диаметра - от долей миллиметра до 2 мм, длинной до 15 см, чаще имеющие косой ход. Большинство из них содержат клапаны, ориентированные таким образом, что обеспечивают односторонний ток крови. Наряду с коммуникантами, содержащими клапаны, имеются так называемые нейтральные, или бесклапанные, перфоранты, расположенные преимущественно на стопе. Перфорантные вены подразделяют на прямые и непрямые. Первые представляют собой сосуды, непосредственно соединяющие глубокую и поверхностную вены. Типичным примером прямого перфоранта является сафеноподколенное соустье. Прямых перфорантов немного, они более крупные и расположены в основном в дистальных отделах конечности (перфорантные вены Коккета в сухожильной части голени по медиальной поверхности). Непрямые перфоранты соединяют какую-либо подкожную вену с мышечной, которая, в свою очередь, прямо или опосредованно сообщается с глубокой веной. Непрямых перфорантов много; они обычно очень мелкие и расположены в основном в области мышечных массивов. Все перфоранты, как прямые, так и непрямые, сообщаются чаще всего не с основным стволом подкожной вены, а с каким-либо из его притоков. Например, перфорантные вены Коккета, расположенные на внутренней поверхности нижней трети голени и наиболее часто поражающиеся при варикозной и посттромбофлебитической болезнях, соединяют с глубокими венами не ствол большой подкожной вены, а ее заднюю ветвь (вена Леонардо). Общее количество перфорантных вен превышает 100. | |||||||||||||||||||||||
