1. Когда впервые появились отеки
 Скачать 144.37 Kb. Скачать 144.37 Kb.
|
|
13 Билет 1) Детализация жалоб на одышку – определить условия возникновения одышки, в покое или при физической нагрузке, при каком характере физической нагрузки, какой характер инспираторная или экспираторная. 2) Исследование на периферические отеки – большие отеки определяют методом осмотра и пальпации. Визуально отек определяется диффузной выпуклостью кожи и увеличением объема конечности в области отека. Пальпаторно отек на стопах, голенях и бедрах определяют путем умеренного нажатия на переднебоковую поверхность стопы, внутренне боковой участок голени её нижней трети в области большеберцовой кости, наружнебоковой участок бедер. При появлении на коде ямок не проходящих в течении 1.5-2 минут, свидетельствуют о наличии периферических отеках. При сборе анамнеза у пациента с периферическими отеками наиболее ценную информацию можно получить с помощью следующих восьми вопросов [5]: 1. Когда впервые появились отеки? Связь с временным фактором особенно ценна при тромбозе глубоких вен (острое появление отека), в то время как при лимфатических отеках важным отличительным клиническим признаком является возраст больного. Идиопатические лимфатические отеки (у женщин встречаются в 9 раз чаще, чем у мужчин) обычно начинаются в возрасте до 40 лет; типичным для их появления считается период менархе, а обструктивные лимфатические отеки почти всегда появляются после 40 лет. 2. Отмечаете ли вы боль в пораженной конечности? Острая боль свидетельствует о тромбофлебите, воспалительных лимфатических отеках или костно мышечной патологии. Боль следует отличать от болезненности при пальпации, поскольку, несмотря на то что оба симптома присутствуют при всех перечисленных выше состояниях, болезненность при пальпации и отсутствие боли в покое обычно наблюдаются при жировом отеке — липидеме. 3. Уменьшаются ли отеки в течение ночи? Отеки при хронической венозной недостаточности (ХВН) и ортостатические отеки убывают при приподнятом положении конечности ночью. Общие отеки могут перемещаться в другие части тела, что зависит от положения в постели (например, на спине), в результате у больного возникает иллюзия, что они уменьшаются; лимфатические отеки при поднятии конечности убывают медленно и часто не до конца. 4. Появляется ли у вас одышка при обычной физической нагрузке или принятии горизонтального положения? Утвердительный ответ на этот вопрос определенно свидетельствует в пользу заболевания сердца. 3) Определение нижнего края легкого, перкуторно на уровне 10 ребра. I. Причины, связанные с патологией легочной ткани: инфильтрация легочной ткани: крупозная пневмония в ста дии опеченения, отёк лёгких в стадии разгара;туберкулёз в стадии инфильтрации рак лёгкого в стадии инфильтрации,инфаркт лёгкого, очаговая пневмония при наличии сливных очагов; наличие в лёгких полости, заполненной секретом-каверны при туберкулёзе, абсцесс лёгкого множественные, бронхоэктазы; рубцовые изменения в лёгких- пневмосклероз или пневмофиброз; наличие ателектаза (спадение легкого)- обтурационный ателектаз; выраженный компрессионный ателектаз. 4 Аускультация артериальных и венозных сосудов Выслушиванию доступны магистральные артериальные сосуды и сосуды среднею калибра, мелкие артерии из-за отсутствия информации не выслушиваются. Аускультация восходящей части и дуги аорты, а также легочной артерии изложены в разделе исследования сердца. Выслушивание артерий ироводится с учетом их индивидуальной топографии При исследовании сосудов, расположенных по- верхносшо или неглубоко, используются все 3 метода физического исследования - осмотр, пальпация, аускультация Часть же сосудов, залегающих ыубоко, можно лишь выслушивать (почечные артерии, позвоночные, безымянные, плечеголовной ствол и др ). При аускультации артерий необходимо четко придерживаться установленных точек (мест) наилучшей аускультации для каждого сосуда (рис. 352). Обычно это места наиболее поверхностного расположения сосуда. Однако возможны анатомо-топографичес- кие варианты. Следовательно, перед аускультацией обязательно необходимо (где это возможно) найти пальпаторно место наибольшей пульсации, куда и устанавливается фонендоскоп. Важнейшим условием выслушивания сосудов является правильное положение фонендоскопа: он устанавливается непосредственно над сосудом или местом его проекции на поверхность гела с легким давлением. Избыточное давление приводит к сжатию сосуда и вызывает стенотический эффект — систолический шум сдавления. При полном пережатии сосуда шум исчезает и нередко появляется ложный систолический тон за счет удара пульсовой волны. Неумелая аускультация может создать ложное представление о патологии. Сосуды верхней половины тела выслушиваются в вертикальном положении пациента. Брюшная аорта, почечные и подвздошные   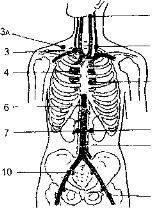 Рис. 3521 Места выслушивания артериальных сосудов (А.В Покровский, 1982). Рис. 3521 Места выслушивания артериальных сосудов (А.В Покровский, 1982).
ЗА - позвоночная артерия, выслушивается на уровне средины ключицы на 2 см назад,
7—8 — почечные артерии, выслушиваются по параректальным линиям на уровне средины расстояния между мечевидным отростком и пупком,
сосуды, артерии нижних конечностей выслушиваются в горизонталь ном положении пациента. При аускультации артерий среднего калибра, расположенных вблизи сердца (подключичные, сонные), у здоровых людей можно выслушать 2 тона, первый — тихий, слабый, второй — более громкий:
5) поверхностная пальпация живота При поверхностной пальпации исследующий кладет правую руку со слегка согнутыми пальцами на живот больного и осторожно, не проникая вглубь, приступает к пальпации всех отделов живота. Начинают с левой паховой области и, постепенно поднимаясь вверх по левому фланку к левому подреберью, эпигастральной области, переходят на область правого подреберья, спускаясь вниз по правому фланку до правой паховой области. Таким образом, пальпацию проводят как бы против хода часовой стрелки. Затем пальпируют среднюю часть живота, начиная с эпигастральной области и направляясь вниз до лобка (начинать пальпацию с болезненного участка живота не рекомендуется). Поверхностной пальпацией выявляется степень напряжения (судят по сопротивлению) брюшной стенки и ее болезненности. В норме она должна быть мягкой, податливой, безболезненной. Напряжение брюшной стенки наблюдается главным образом при воспалительных процессах в брюшной полости. Оно бывает общим и местным. По степени выраженности общего напряжения различают резистентность брюшной стенки, возникающую при пальпации, и мышечное напряжение — ригидность мускулатуры брюшного пресса. При последнем напряжение брюшной стенки значительно возрастает, достигая «доскообразной твердости». «Доскообразный живот», или «мышечная защита», сигнализирует о «катастрофе» в брюшной полости — о развитии разлитого перитонита, который может быть следствием прободной язвы желудка и кишечника, перфоративного (прободного) аппендицита, холецистита. Местное напряжение брюшного пресса отмечается при ограниченном перитоните, развивающемся в результате приступа острого аппендицита, холецистита и др. При этом даже поверхностная пальпация может вызвать болезненность. Иногда болевое ощущение, умеренно выраженное при пальпации, резко усиливается при быстром снятии руки с передней брюшной стенки (симптом Щеткина—Блюмберга). Это вызвано сотрясением воспаленного листа брюшины у больных диффузным или ограниченным перитонитом. При поверхностной пальпации можно выявить отечность кожных покровов живота по характерным вмятинам на коже, которые остаются от пальцев после ощупывания. При хорошо развитой подкожной жировой клетчатке этого не наблюдается. Поверхностная пальпация позволяет также обнаружить в брюшной стенке уплотнения, узлы, грыжы, опухоли. Если во время пальпации попросить больного напрячь живот, то образования в брюшной стенке продолжают хорошо пальпироваться, а внутрибрюшные новообразования перестают ощущаться. Билет 14 1)Детализация жалоб на боли в грудной клетке при заболеваниях органов дыхания- необходимо определить локализацию, характер, продолжительность, связь с актом дыхания ( при заболеваниях органов дыхания обычно связана с кашлем и глубоким дыханием) 2) Осмотр области сердца. Патологические изменения При осмотре прекардиальной области можно обнаружить верхушечный толчок и патологические пульсации. У половины здоровых лиц в V межреберье, на 1-1,5 см кнутри от левой срединно-ключичной линии (в области верхушки сердца) видна ограниченная ритмическая пульсация - верхушечный толчок. При заболеваниях сердца верхушечный толчок может быть смещен, давать более сильную и разлитую пульсацию. Выпячивание грудной клетки в области сердца ("сердечный горб") можно обнаружить у лиц, страдающих пороком сердца с детства. У больных с заболеваниями сердца можно увидеть пульсацию в области III-IV межреберий слева от грудины, обусловленную гипертрофией правого желудочка (сердечный толчок). При повышенном выбросе крови в аорту, а также при ее расширении и удлинении в яремной ямке отмечается ретростернальная пульсация. У астеников и худощавых лиц в норме наблюдается эпигастральная пульсация (передаточная пульсация брюшного отдела аорты). Патологическая пульсация в эпигастральной области определяется при гипертрофии правого желудочка, недостаточности трикуспидального клапана (пульсации печени), аневризме брюшной аорты. 3) Сравнительная перкуссия верхушек легких. Причины притупленно-тимпанического перкуторного звука. Определение высоты стояния верхушек легкого спереди: палец-плессиметр кладут в надключичную ямку непосредственно над ключицей и параллельно последней. Пальцем-молоточком наносят 2 удара по пальцу-плессиметру и затем перемещают его вверх таким образом, чтобы он располагался параллельно ключице, а ногтевая фаланга упиралась в край кивательной мышцы (m. Sternocleidomastoideus). Перкуссию продолжают до изменения перкуторного звука с громкого на тупой, отмечаяя границу по краю пальца-плессиметра, обращенному к ясному перкуторному звуку. Сантиметровой лентой измеряют расстояние от верхнего края середины ключицы до отмеченной границы (высота стояния верхушки легкого спереди над уровнем ключицы). Определение высоты стояния верхушки легкого сзади: палец-плессиметр кладут в надостную ямку непосредственно над остью лопатки. Палец направляется параллельно ости, середина средней фаланги пальца располагается над серединой внутренней половины ости. Пальцем-молоточком наносят слабые удары по пальцу-плессиметру. Перемещая палец-плессиметр вверх и кнутри по линии, соединяющей середину внутренней половины ости лопатки с точкой, располагающейся посередине между VII шейным позвонком и наружным краем сосцевидного конца трапециевидной мышцы, продолжают перкуссию. При изменении перкуторного звука с громкого на тупой перкуссию прекращают и отмечают границу по краю пальца-плессиметра, обращенному к ясному легочному звуку. Высота стояния верхушки легкого сзади определяется по остистому отростку соответствующего позвонка. Притупленно-тимпанический звук возникает при уменьшении воздушности легочной ткани ( туберкулез верхушек, ателектаз легкого, сморщивание ткани легкого, крупозной пневмонии) 4) Оценка тонов и шумов сердца над точкой Боткина-Эрба. Пятая точка (в медицине её называют точкой Боткина — Эрба) – определяется в III межреберье слева от грудины. Это дополнительное место для выслушивания клапанов аорты. Обследование проводят на вдохе с задержкой дыхания в течение 3–5 секунд. У здорового человека при выслушивании V точки оба тона слышатся примерно одинаково. Изменение соотношения звучности тонов при аускультации в V точке самостоятельного диагностического значения не имеет. V точка предназначена для аускультации диастолического шума при недостаточности аортального клапана. Именно здесь указанный шум наиболее отчетлив наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы. 5) пальпация поперечно- ободочной кишки Поперечно-ободочная кишка пальпируется (рис. 55, ж) двумя руками по обе стороны от срединной линии живота после определения нижней границы большой кривизны желудка, служащей ориентиром ее расположения. Для этого слегка согнутые пальцы обеих рук устанавливают по бокам белой линии, параллельно искомой кишке, на 2—3 см ниже большой кривизны желудка, т. е. горизонтально. Затем поверхностным движением пальцев рук во время вдоха пациента отодвигают кожу вверх, а во время выдоха постепенно погружают пальцы в брюшную полость до соприкосновения с ее задней стенкой и скользят по ней сверху вниз, насколько позволяет величина кожной складки. При скольжении пальцы одной или обеих рук перекатываются через поперечно-ободочную кишку. Если кишку не удается прощупать, то пальпацию повторяют несколько ниже, постепенно смещая пальцы вплоть до гипогастральной области. 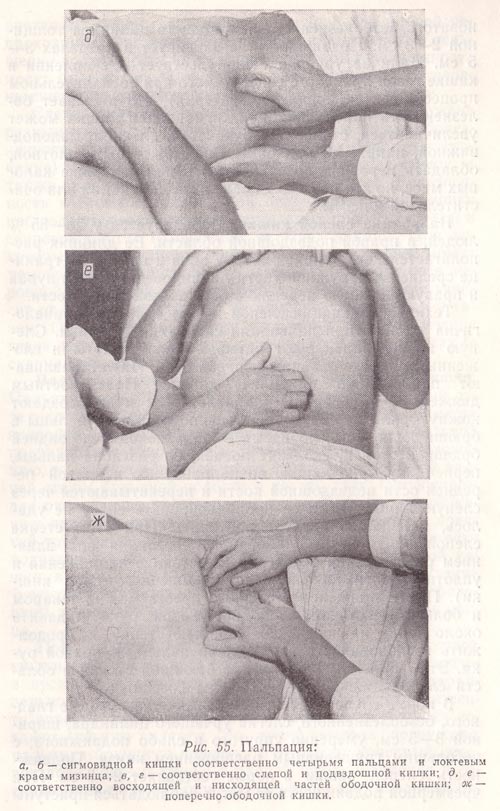 Рис. 55. Пальпация: ж — поперечно-ободочной кишки. При резком опущении поперечно-ободочная кишка приобретает U-образную форму. Правая ее часть может прилегать к слепой кишке, а левая — к сигмовидной. В этом случае необходимо провести исследование в боковых частях живота. В норме поперечно-ободочная кишка пальпируется в 70 % случаев. Она имеет форму цилиндра умеренной плотности. Толщина ее 2—2,5 см. Она легко перемещается вверх и вниз, безболезненна, не урчит. |
