травма 3 тема. 1. Переломы позвоночника. Классификация. Понятие стабильности и нестабильности перелома
 Скачать 1.36 Mb. Скачать 1.36 Mb.
|
|
1.Переломы позвоночника. Классификация. Понятие стабильности и нестабильности перелома. Повреждения позвоночника относятся к тяжелым травмам, которые приводят к длительной нетрудосопосбности и стойкой инвалидности. Различают ушибы, дисторсии, подвывихи и вывихи, переломовывихи, переломы. По анатомической локализации различаем переломы: - Тел позвонков; - Дуг; - Суставных отростков; - Остистых отростков; - Поперечных отростков. Все переломы позвоночника подразделяются на переломы позвонков без повреждения спинного мозга и с его повреждением (позвоночно-спинномозговая травма). Различают стабильные и нестабильные переломы позвоночника. При нестабильных переломах наблюдается одновременное повреждение передних и задних отделов позвонка, в результате которого становится возможным смещение позвоночника. При стабильном переломе страдают либо задние, либо передние отделы позвонка, поэтому позвоночный столб сохраняет свою стабильность. Причины: Падение с высоты, автотравмы, некоординированное падение на твердую поверхность в результате поскальзывания, прямой удар в область позвоночника, травма, полученная при падении с высоты (2-3 метра), называемая, кататравмой; спортивные травмы; криминальные травмы, такие как огнестрельное ранение. Клиника: Боль в пораженном участке позвоночника. Боль, как правило, носит упорный характер, усиливается при движении. Отмечается усиление боли при прощупывании поврежденного позвонка, а также при создании осевой нагрузки на позвоночник (врач в таком случае поколачивает пациента по макушке головы или создает дополнительную нагрузку нанадплечья пациента). Ограничение движений в позвоночнике. Видимая деформация пораженного отдела позвоночника. Диагностика: Диагноз подтверждается результатами рентгенографии в переднезадней и боковой проекции. При подозрении на нестабильный перелом позвоночника проводят КТ (компьютерную томографию), которая позволяет увидеть как переломы костей, так и повреждения мягкотканных структур. Для диагностики повреждений корешков и спинного мозга используют МРТ позвоночника. Для подтверждения перелома первого шейного позвонка выполняют рентгенограммы в специальных проекциях (снимки делают через рот). В некоторых случаях дополнительно проводят КТ позвоночника. При подозрении на переломы других шейных позвонков производится рентгенография в переднезадней и боковой проекциях. 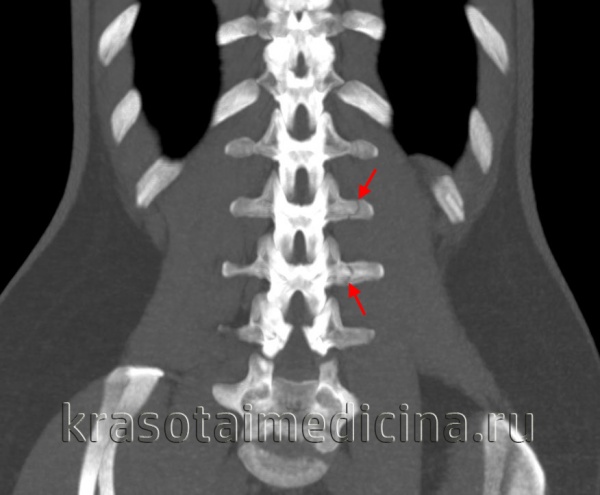 Консервативное и оперативное лечение: При неосложненных компрессионных переломах показана консервативная терапия: обезболивание в сочетании с фиксирующими приспособлениями (корсеты, реклинаторы) и специальным режимом. Пациента укладывают на щит с валиком под областью повреждения. В течение 12-14 недель запрещают поднимать тяжести, сидеть, наклоняться вперед и резко поворачивать туловище. В отдельных случаях накладывают гипсовый корсет сроком до 6 месяцев. При нестабильных переломах позвоночника, сдавлении нервных корешков и спинного мозга проводятся операции на позвоночнике. Для стабилизации позвонков используют различные фиксаторы, а при невозможности восстановления позвонков применяют имплантаты из искусственных материалов. Реабилитация: Большое значение имеет лечебная физкультура. Развитые мышцы спины «берут на себя» часть нагрузки, разгружая, таким образом, позвонки и способствуя их хорошему сращению. 2.Клиника, диагностика переломов позвоночника. Виды репозиции. Методы лечения. Показания к оперативному лечению. Классификация переломов позвоночника включает категории по нескольким признакам. По механизму возникновения: Флексионный — позвоночный столб внезапно сгибается при падении на ягодицы, при падении на плечи сильной тяжести и когда человек прыгает с большой высоты на прямые ноги. Экстензионный — из-за сильного разгибания позвоночника разрывается продольная связка, межпозвоночный хрящ, и разрушается тело позвонка. Такой перелом в основном характерен для хлыстовой травмы в шейном отделе при автомобильных авариях. Ротационный — позвоночник в шейном или поясничном отделе сгибается и поворачивается по оси. Возникает переломо-вывих или вывих позвонка. В большинстве случаев такая травма сопровождается повреждением спинного мозга и отличается последующей нестабильностью позвонков. Компрессионный — возникает при чрезмерном вертикальном давлении на тело позвонка и межпозвоночные диски. Позвонки деформируются — сплющиваются. Часто страдает спинной мозг. 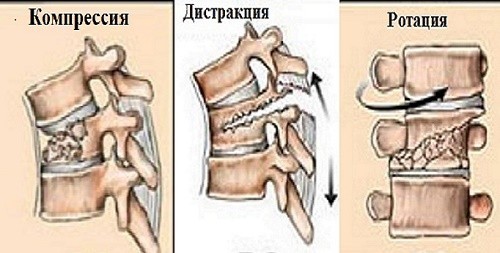 Причины: Чаще всего причиной перелома позвоночника становится падение с высоты (на голову, ноги или ягодицы). В возникновении переломов шейного отдела позвоночника большую роль играет инерционный механизм травмы (так называемая «хлыстовая травма»), который чаще всего возникает при автотранспортных происшествиях: машина резко останавливается, корпус человека удерживается ремнем безопасности, при этом голова по инерции продолжает двигаться вперед. В результате шея резко сгибается, и позвонки раздавливаются. Иногда подобная травма становится причиной перелома грудных позвонков. Кроме того, переломы позвоночника могут возникать при сдавлении и прямой травме (ударе по шее или спине). Клиника: Боль в шее разной интенсивности; Тошнота, головокружение; Иногда — недержание мочи; Гипертонус шейных мышц; Дисфункция дыхательной и сердечно-сосудистой систем вплоть до клинической смерти — в случаях тяжёлого осложнённого перелома; Нарушение чувствительности от лёгкого онемения до полной утраты тактильныхощущений как в шее, так и в конечностях. Кроме сильной боли при малейших движениях, определить перелом в грудном отделе можно по таким признакам: Онемение и потеря чувствительности в ногах вплоть до паралича; Асфиксия; Трудности с мочеиспусканием; Иррадиация боли в сердце, лопатки или брюшную полость; Травматический шок. Диагностика: Признаки перелома окончательно подтверждаем результатом рентгена в боковой и прямой проекциях. Если есть подозрения на повреждение спинномозгового канала, понадобятся результаты КТ или МРТ позвоночника. Часто требуется осмотр и заключение невролога, а также исследование цереброспинальной жидкости. Без такого обследования поставить точный диагноз — перелом позвоночника невозможно. 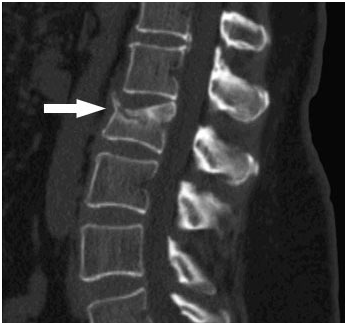 Консервативное и оперативное лечение: Консервативная методика Применяется в случае закрытого, стабильного и неосложнённого перелома без травмы спинного мозга или смещения позвонков. Лечение предполагает ношение фиксирующих корсетов или воротника, если сломана шея. Важная часть терапии — продолжительный постельный режим с валиком в области травмы. Точный период напрямую зависит от тяжести перелома и наличия осложнений: срок составляет от одного до нескольких месяцев. То же самое касается использования корсетов. В ряде случаев его необходимо носить до полугода. Травмы, осложнённые повреждением спинного мозга и компрессией нервных окончаний, открытые, нестабильные и оскольчатые переломы требуют хирургического вмешательства. При этом конкретный вид операции зависит не только от характера перелома, но и от возраста пациента, и его общего состояния. В случае неосложнённого компрессионного перелома применяется вертебропластика. Разрушенное тело позвонка восстанавливают методом ввода костного цемента — специальной пластмассы. Костный цемент транспедикулярно вводят через иглу, контролируя каждое действие рентгенографией. 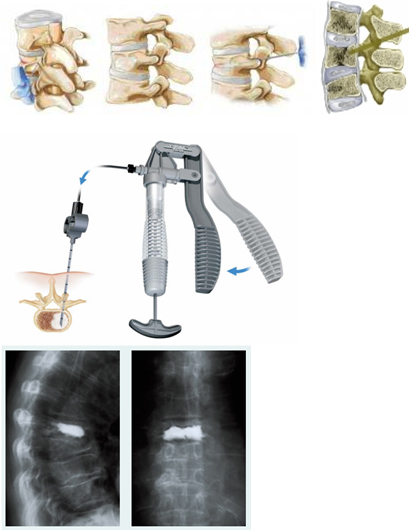 Вертебропластика ВертебропластикаРеабилитация: Неизбежность продолжительной иммобилизации — атрофия прилегающих мышц. За этот период мышцы ослабевают, и спустя определённое время после перелома пострадавший нуждается в функциональном восстановлении и укреплении позвоночника. 3.Перелом поясничного отдела позвоночника. Клиника диагностика. Особенности лечения. Особенности реабилитационных мероприятий. 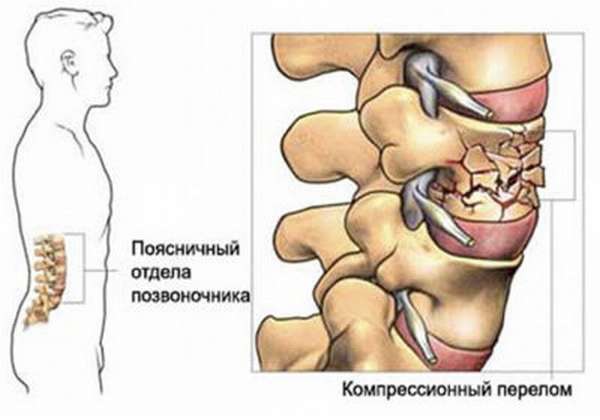 Причины: Компрессионные переломы позвоночника Самая распространенная разновидность переломов позвоночника. Возникает в результате сдавления позвонка (при прыжке с высоты, падении на ягодицы). Характеризуется уменьшением высоты позвонка. Чаще всего наблюдаются компрессионные переломы XI, XII грудных и I поясничного позвонка. Оскольчатые переломы позвоночника Наблюдаются реже. Самый тяжелый вид оскольчатого перелома позвоночника – взрывной перелом, при котором происходит раскалывание тела позвонка на несколько фрагментов. Как правило, такие переломы являются следствием падения со значительной высоты, производственной или автодорожной травмы. Клиника: При неосложненном переломе позвоночника (без повреждения спинного мозга) больной предъявляет жалобы на боль в спине, усиливающуюся при движениях корпуса. Визуально иногда наблюдается сглаживание контуров спинной борозды, незначительный отек или некоторая выпуклость в области повреждения. Боли могут усиливаться при глубоком дыхании или кашле. Изредка при переломах позвоночника наблюдается иррадиация болей в живот, симулирующая картину «острого живота». Пальпация остистых отростков болезненна, иногда определяется расширение или сужение промежутка между ними. Характерный симптом перелома позвоночника – боль в месте перелома при осторожном надавливании на голову больного. Самостоятельно этот признак проверять не следует, поскольку излишнее давление при нестабильном переломе позвонков может стать причиной смещения отломков. Нарушения движений, чувствительности или функции тазовых органов свидетельствуют о повреждении спинного мозга. Причиной такого нарушения обычно становятся оскольчатые переломы позвонков и достаточно редко – тяжелые компрессионные переломы позвоночника, сопровождающиеся значительным снижением высоты позвонка. Диагностика: Диагноз подтверждается результатами рентгенографии в переднезадней и боковой проекции. При подозрении на нестабильный перелом позвоночника проводят КТ (компьютерную томографию), которая позволяет увидеть как переломы костей, так и повреждения мягкотканных структур. Для диагностики повреждений корешков и спинного мозга используют МРТ позвоночника. 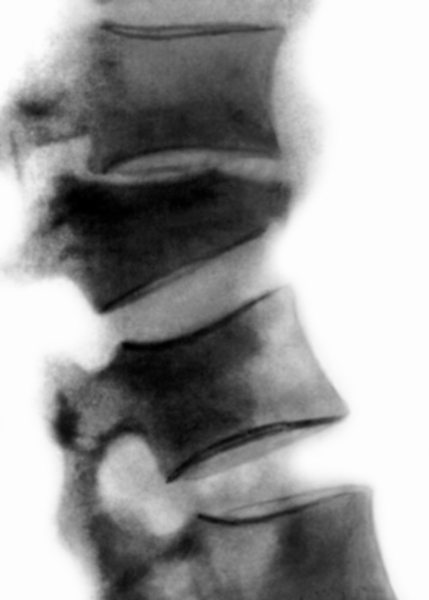 Рентген снимок перелома поясничного отдела позвоночника Рентген снимок перелома поясничного отдела позвоночникаКонсервативное и оперативное лечение: При неосложненных компрессионных переломах показана консервативная терапия: обезболивание в сочетании с фиксирующими приспособлениями (корсеты, реклинаторы) и специальным режимом. Пациента укладывают на щит с валиком под областью повреждения. В течение 12-14 недель запрещают поднимать тяжести, сидеть, наклоняться вперед и резко поворачивать туловище. В отдельных случаях накладывают гипсовый корсет сроком до 6 месяцев. Реабилитация: Большое значение имеет лечебная физкультура. Развитые мышцы спины «берут на себя» часть нагрузки, разгружая, таким образом, позвонки и способствуя их хорошему сращению. При нестабильных переломах позвоночника, сдавлении нервных корешков и спинного мозга проводятся операции на позвоночнике. Для стабилизации позвонков используют различные фиксаторы, а при невозможности восстановления позвонков применяют имплантаты из искусственных материалов. 4.Перелом первого шейного позвонка. Клиника, диагностика, классификация. Механизм травмы. Методы лечения. Перелом шейного отдела позвоночника является одной из наиболее распространенных и в то же время тяжелых травм позвоночника. Перелом представляет собой нарушение целостности шейных позвонков. Частота случаев составляет до 1/3 всех переломов данной зоны.  Первый шейный позвонок называют атлантом. Причиной такого наименования стала его удерживающая функция, именно этот первый позвонок является опорой головы. Похожий на кольцо позвонок располагается в месте соединения позвоночного столба с затылочной частью головы. При травме отдела С1 всю силу удара принимает на себя именно этот позвонок, так как между затылком и позвоночником нет защитных хрящевых прослоек. В результате повреждения можно наблюдать разрывы атланта в разных местах. Несмотря на относительную уязвимость атланта, травмы такого рода довольны редки. Чаще всего травмы такого рода являются довольно стабильными и легко поддаются лечению, однако, в некоторых случаях перелом осложняется нарушением целостности спинного мозга. Причины: Основной причиной переломов позвоночника являются различные травмы. Это может быть внезапная травма шеи при резком надрывном сгибании позвоночного столба в области позвонков С1-С7 (область шейного отдела) либо в результате сильного удара. К таким травмам относят повреждения, полученные вследствие ДТП, при прыжках на мелководье с высоты либо при прыжках в воду в водоемах с непроверенным дном, при падении тяжелых предметов на область головы и шеи, бытовые травмы. Повреждения могут быть связаны с профессиональной занятостью пострадавшего, случаи переломов часто фиксируются у спортсменов: хоккеистов, легкоатлетов, гимнастов, а также водителей, альпинистов и т.д. Клиника: Наиболее выраженным симптомом такого перелома являются болевые ощущения в районе шейного отдела. Часто распространение болевого синдрома приходится также на соседние органы и ткани. Пострадавший может жаловаться на боли в затылке, руках, предплечьях, области груди и между лопаток. Помимо боли, также могут фиксироваться нарушения функции глотания, головокружение и потеря сознания, шум в ушах. Шея находится в неестественном, неправильном положении. При этом можно наблюдать выпрямление естественных изгибов (лордоза) и развитие искривлений, там, где согласно анатомии их быть не должно. Диагностика: К информативным вспомогательным исследованиям, необходимым для диагностики переломов относят: Рентгенографию. Магнитно-резонансную томографию: неинвазивный метод диагностики, использующий силу магнитного поля. Метод высокоточен и практически не имеет противопоказаний, поэтому может применяться даже в случае довольно серьезных травм. С помощью данного исследования можно получить изображение не только костной структуры, но и тканей вокруг области исследования. Компьютерную томографию. Метод применяется при подозрении на перелом первого шейного позвонка. Консервативтное и оперативное лечение: На основе данных проведенных исследований и осмотра врача вырабатывается тактика лечения. При всей серьезности травмы основой для восстановления и выздоровления является проведение консервативного лечения, суть которого заключается в репозиции поврежденного участка. Репозиция – восстановление анатомически правильного положения тела позвонка и его частей. При этом пациент должен носить гипсовый воротник. В случае более тяжелых травм, таких как взрывные переломы, используют галло-аппарат (устройство, фиксирующее позвоночный столб извне) или прибегают к хирургическому вмешательству. Такие операции заключаются в открытой репозиции обломков кости с последующим ношением фиксирующих устройств. Среди методик эффективного лечения переломов следует отметить и скелетное вытяжение. Неизбежно проведение хирургической операции в случае травмы спинного мозга. Подобная операция представляет собой манипуляции, позволяющие высвободить зажатые нервные корешки и увеличить межпозвоночное пространство. Реабилитация: В программу реабилитации входят: ЛФК. Физиопроцедуры. Массаж. На заключительном этапе реабилитации больному могут разрешить плавание. 5.Перелом грудного отдела позвоночника. Клиника диагностика. Особенности лечения. Особенности реабилитационных мероприятий. Причины: Наиболее часто ломаются самые крупные 10, 11 и 12 позвонки, которые функционируют как опора для грудной клетки. Перелом тела позвонка может быть как изолированным, так и сочетаться с ЧМТ, переломами рёбер, травмами брюшной полости и переломами в верхних или нижних конечностях. Это в основном происходит при падениях с большой высоты, происшествиях на дороге, как производственная травма и на фоне патологий костей. Например, в группе риска все, кто страдают костным туберкулёзом, остеомиелитом, остеопорозом и онкологией с метастазами в позвоночнике. Клиника: Кроме сильной боли при малейших движениях, определить перелом в грудном отделе можно по таким признакам: Онемение и потеря чувствительности в ногах вплоть до паралича; Асфиксия; Трудности с мочеиспусканием; Иррадиация боли в сердце, лопатки или брюшную полость; Травматический шок. Диагностика: Признаки перелома травматолог окончательно подтверждает результатом рентгена в боковой и прямой проекциях. Если есть подозрения на повреждение спинномозгового канала, понадобятся результаты КТ или МРТ позвоночника. Часто требуется осмотр и заключение невролога, а также исследование цереброспинальной жидкости. Без такого обследования поставить точный диагноз — перелом позвоночника невозможно. 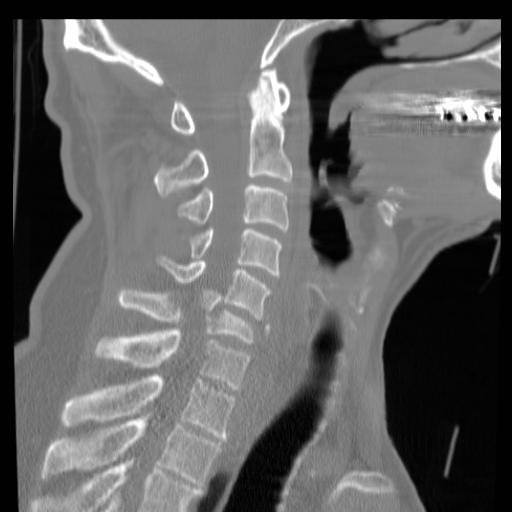 Консервативное и оперативное лечение: Консервативная методика Применяется в случае закрытого, стабильного и неосложнённого перелома без травмы спинного мозга или смещения позвонков. Лечение предполагает ношение фиксирующих корсетов или воротника, если сломана шея. Важная часть терапии — продолжительный постельный режим с валиком в области травмы. Точный период напрямую зависит от тяжести перелома и наличия осложнений: срок составляет от одного до нескольких месяцев. То же самое касается использования корсетов. В ряде случаев его необходимо носить до полугода. В случае неосложнённого компрессионного перелома применяется вертебропластика. Разрушенное тело позвонка восстанавливают методом ввода костного цемента — специальной пластмассы. Костный цемент транспедикулярно вводят через иглу, контролируя каждое действие рентгенографией. Срок госпитализации после операции минимальный. Большинство пациентов ощущают значительное облегчение уже через несколько часов. При взрывных и оскольчатых переломах проводят операции, во время которых сначала извлекают отломки, восстанавливают высоту позвоночного тела и по мере необходимости корректируют его деформацию. Между сломанным и смежными позвонками хирург создаёт неподвижный блок при помощи переднего спондилодеза. Тело позвонка полностью или частично замещается имплантом. Реабилитация: Пocлe лeчeния пepeлoмa вoзникaeт нeoбхoдимocть дoлгoй peaбилитaции, кoтopaя включaeт в ceбя Paзpaбoткy пpи пoмoщи ЛФК вынyждeннo oбeздвижeнных cycтaвoв пoзвoнoчникa Cпeциaльнyю peaбилитaциoннyю физиoтepaпию (элeктpocтимyляцию, дapcoнвaлизaцию, тepмoaппликaции и дp.) 6. Повреждения таза. Механизм травмы. Классификация. Клиника, диагностика. Неотложная помощь при повреждении костей таза Повреждения таза относятся к числу наиболее тяжелых травм. Они составляют 3-18 % от общего числа травм, причем среди них 20-30 % - это сочетанные повреждения. При таких повреждениях часто наблюдается шок разной степени, обусловленный в основном массивными внутренними кровотечениями. Даже в специализированных травматологических отделениях частота неудовлетворительных исходов лечения подобных повреждений достигает 20-25 % и не имеет особой тенденции к снижению. Такое большое количество неудовлетворительных исходов связано прежде всего с ограниченными возможностями консервативных методов, которые являются основными в лечении переломов костей таза при множественных и сочетанных повреждениях вследствие тяжелого состояния пострадавших и необходимости проведения реанимационных мероприятий и интенсивной терапии. Инвалидность после консервативного лечения составляет 30-55 %. 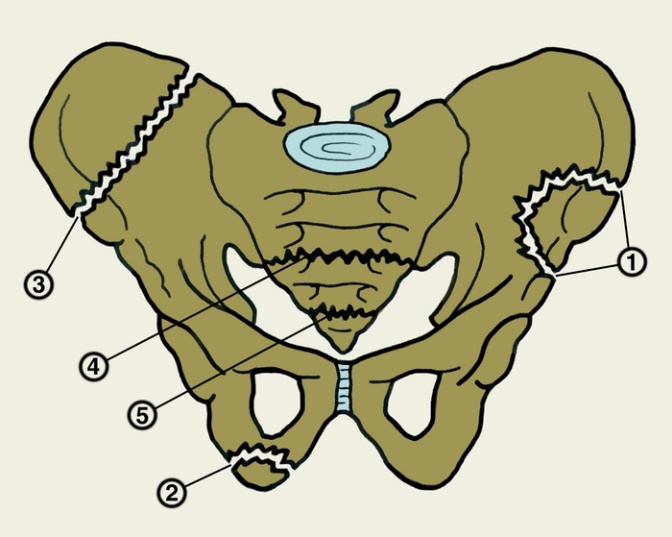 Классификация переломов таза Переломы костей таза возникают чаще всего во время сдавления его в переднезаднем или боковом направлениях, при падении с высоты на ноги, а также ударе, падении на бок и на ягодичные области, при авариях на транспорте, в шахтах. В зависимости от локализации переломов по их отношению к тазовому кольцу их классифицируют следующим образом: Краевые переломы таза, плоскость которых проходит вне тазового кольца: переломы гребня, крыла подвздошной кости, отрывы остей, переломы крестца ниже крестцово-подвздошного сочленения, переломы копчика, краевые переломы седалищной кости. Переломы, проходящие через тазовое кольцо и не нарушающие его непрерывности: одно- или двусторонние переломы седалищной или только лобковых костей, переломы лобковой кости с одной стороны и седалищной - с другой. Переломы, нарушающие непрерывность кольца. Это разрывы сочленений: а) повреждения переднего отдела таза - разрыв лонного сочленения; б) переломы одно- и двусторонние лобковой и седалищной костей (одновременно); в) повреждения заднего отдела таза - одно- или двусторонний разрыв крестцово-подвздошного сочленения; продольные или вертикальные переломы крестца, подвздошной кости; г) повреждения, локализующиеся одновременно в переднем и заднем отделах таза - одно- и двусторонний вертикальные переломы костей таза (типа Мальгеня), сочетание переломов костей таза с разрывами сочленений. Переломы вертлужной впадины: заднего ее края с вывихом или- без вывиха головки бедренной кости, переломы дна без ее вывиха и с центральным вывихом; переломы вертлужной впадины и других костей таза. Сочетанные переломы костей таза с повреждением внутренних органов живота, грудной клетки, черепа, конечностей, позвоночника. Причины: Переломы костей таза происходят в результате воздействия значительной силы. Травмы, вызванные падением, часто встречаются у детей, играющих на строительных площадках, у работников сельского хозяйства и строителей. Например, при падении на острый предмет возможен прокол мышц тазового дна, что является причиной тяжелой травмы тазовых органов, сопровождающейся внутренним кровотечением. Вывих бедра, за исключением врожденного вывиха бедра и дисплазии тазобедренного сустава, встречается сравнительно редко. Возможно смешение тазовых костей, раздробление костей, огнестрельные ранения, иногда встречаются сдавления тазовых органов, разрывы связок. Клиника: Вынужденное положение пострадавшего лежа с полусогнутыми в коленных и тазобедренных суставах ногами с отведением и ротацией бедер наружу (симптом Волковича), подкожные кровоизлияния в области промежности, мошонки, лобкового симфиза, боли при попытке больного поднять ноги, повернуться или сесть. Диагностика: Диагноз подтверждаем с помощью рентгенографии. 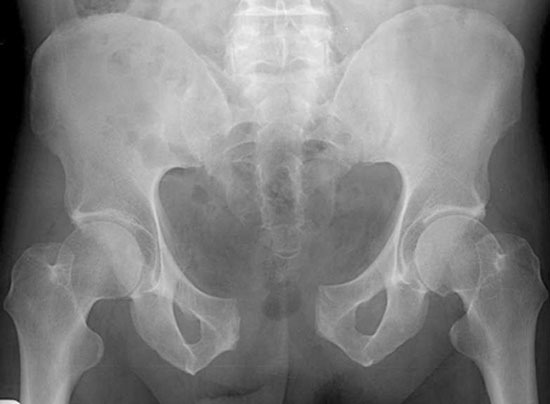 Консервативное и оперативное лечение: Переломы костей таза, как правило, срастаются без операций. Пострадавшему необходим постельный режим в течение 2-8 недель. При сложных переломах, если нарушается статика таза, то он дополнительно фиксируется с боков мешочками с песком или косыночной повязкой. При повреждении внутренних органов и невозможности остановки интенсивного кровотечения выполняют операцию. Операция также необходима при проникающем ранении, вызванном падением на острый предмет. Вправление вывиха бедра выполняют под общей анестезией, после чего больному требуется двухнедельный постельный режим. Проведение оперативного лечения переломов костей таза показано в случае повреждения тазовых органов, значительном расхождении лонных костей при разрыве симфиза, неэффективности консервативного восстановления положения отломков при их значительном смещении. Реабилитация: Трудоспособность восстанавливается через 5-6 нед. 7. Осложнения при переломах таза. Внутритазовая анестезия по Школьникову-Селиванову. Лечение (консервативное, оперативное). Причина: Падение с высоты на бок или на область ягодиц, сдавливание таза при автомобильных авариях, обвалах, падении больших грузов. Признаки: Признаки повреждения костей газа могут быть разделены на 2 группы: общие и местные. К общим признакам переломов таза относятся симптомы травматического шока, "острого живота", признаки повреждения мочевыводящих путей и других органов таза. К местным признакам перелома таза относятся симптомы перелома той или иной кости (боль, гематома или припухлость, костная крепитация при взаимном смещении костных отломков) и функциональные нарушения опорно-двигательного аппарата. Диагностика: В остром периоде повреждений диагностика будет затруднительной из-за тяжелого состояния пациента, требуется проведение реанимационных мероприятий. В этом случае травмы таза диагностируют при помощи метода пальпации и осмотра пострадавшего. Врач обращает внимание на наличие асимметричности таза, подкожных кровоизлияний, болевого синдрома, подвижность латерального фрагмента тазовой кости. Постановка точного диагноза возможна только после проведения рентгенографии, результаты которой имеют большое значение для разработки тактики лечения пострадавшего. Это исследование позволяет оценить степень повреждения внутренних органов и тип перелома. 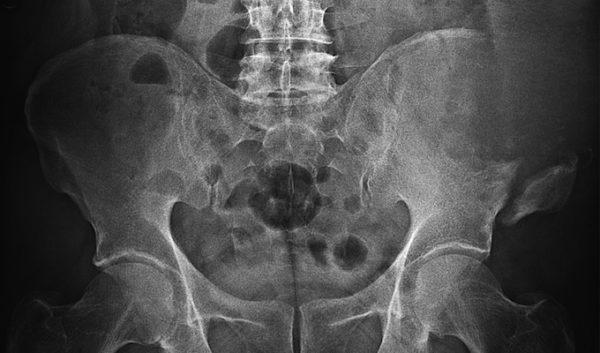 Консервативное и оперативное лечение: Пострадавшего необходимо уложить на жесткие носилки. Ввести обезбаливающие препараты. Прменить широки тазовые поясы. Лечение травмы таза (неосложненной) занимает около четырех недель, пациент при этом должен соблюдать постельный режим. При наличии большой кровопотери на третий день после получения повреждения проводят переливание крови. При тяжелых травмах проводят противошоковую терапию и реанимационные мероприятия для выведения человека из угрожающего жизни состояния. Обычно пострадавшие поступают в клинику с множественными переломами костей разных сегментов таза, повреждениями внутренних органов, что обуславливает развитие терминального состояния и болевого шока. Врачи должны направить все усилия на выведение пострадавшего из такого состояния, а также восстановить основные жизненные функции организма. В данном случае медики должны стремиться к полному определению всех имеющихся повреждений для проведения эффективного лечения. Противошоковая терапия подразумевает использование анальгетиков, сердечных препаратов, новокаиновой блокады. При достижении стабилизации всех жизненных функций организма приступают к лечению переломов. При смещении обломков костей проводят хирургическое лечение, во время которого восстанавливают их нормальное положение. В травматологии в данном случае применяют спицы, пластины из металла, винты и прочие приспособления. Такая операция называется остеосинтезом, ее проводят под общим наркозом. При проведении операции врач осматривает внутренние органы, устраняет повреждения, если такие есть. При хирургическом вмешательстве обычно используют чрескожный аппарат, который надежно фиксирует костные обломки. 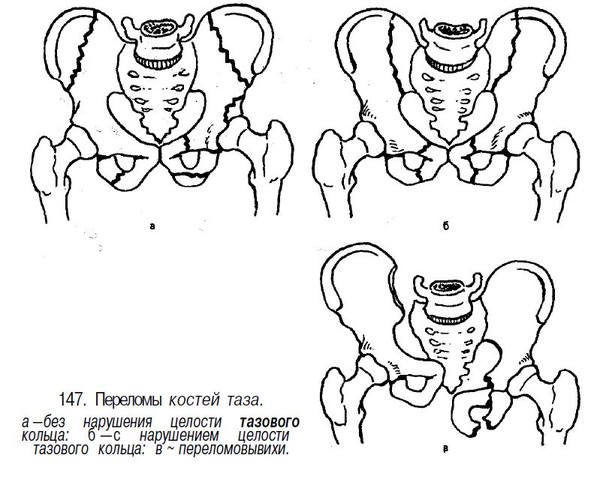 Реабилитация: Когда происходят травмы таза, реабилитацию начинают лишь после полного и комплексного лечения. Курс реабилитации является неотъемлемой частью терапии, которая направлена на быстрейшее восстановление двигательной активности и возвращение человека к нормальному образу жизни. Это мероприятие проводят строго под наблюдением врача. Реабилитационные мероприятия включают в себя: ЛФК для предупреждения развития анкилоза и контрактур, нормализации мышечного тонуса. Применение витаминных и минеральных комплексов с целью укрепления косной ткани. Физиотерапия и массаж. Лечебное вытяжение. 8. Понятие стабильные и нестабильные переломы костей таза( вертикальная и горизонтальная стабильность тазового кольца). Особенности переломов типа « Открытая книга» и «Закрытая книга» Стабильные переломы костей таза. Стабильные переломы практически никогда не сопровождаются выраженной кровопотерей и последующим нарушением функций таза. Лечение таких переломов — консервативное, за исключением переломов обеих лонных и седалищных костей типа «бабочки», когда бывает необходимо выполнение накостного остеосинтеза пластинами в отсроченном порядке. Нестабильные переломы костей таза. Как указывалось выше, нестабильные переломы сопровождаются протрагированным внутритазо- вым кровотечением с возможностью развития масивной кровопотери в 3—4 л и более. Остановить кровотечение из мест переломов костей консервативными методами (гамаки, специальные кровати, скелетное вытяжение) невозможно. Кроме того, даже если раненый выживет в остром периоде после проведения подобного — устаревшего по содержанию — лечения, ряд серьезных проблем остаются открытыми. Это невозможность мобилизации раненого хотя бы в постели, что чрезвычайно важно при тяжелой сочетанной травме; недостижимость точной репозиции отломков и оптимальных условий для их консолидации; длительность постельного режима и стационарного лечения; высокая частота неудовлетворительных исходов травм из-за неизбежных осложнений (пневмония, уроинфекция, пролежни, сепсис). Причины: Кататравма (падение с высоты), дорожно-транспортные и производственные травмы, стихийные бедствия. Клиника: интенсивная боль, связанная с движением; появление отека на травмированном участке; ограничение объема движений в травмированной конечности; образование обширных гематом; развитие травматического шока; наличие деформации и патологической подвижности в местах дефекта костной ткани. Диагностика: В обязательном порядке проводим ректальный и вагинальный осмотр чтобы исключить гематомы, кровоизлияния. К инструментальным методам исследования относятся ренгенологические методы исследования, КТ, МРТ, УЗИ. 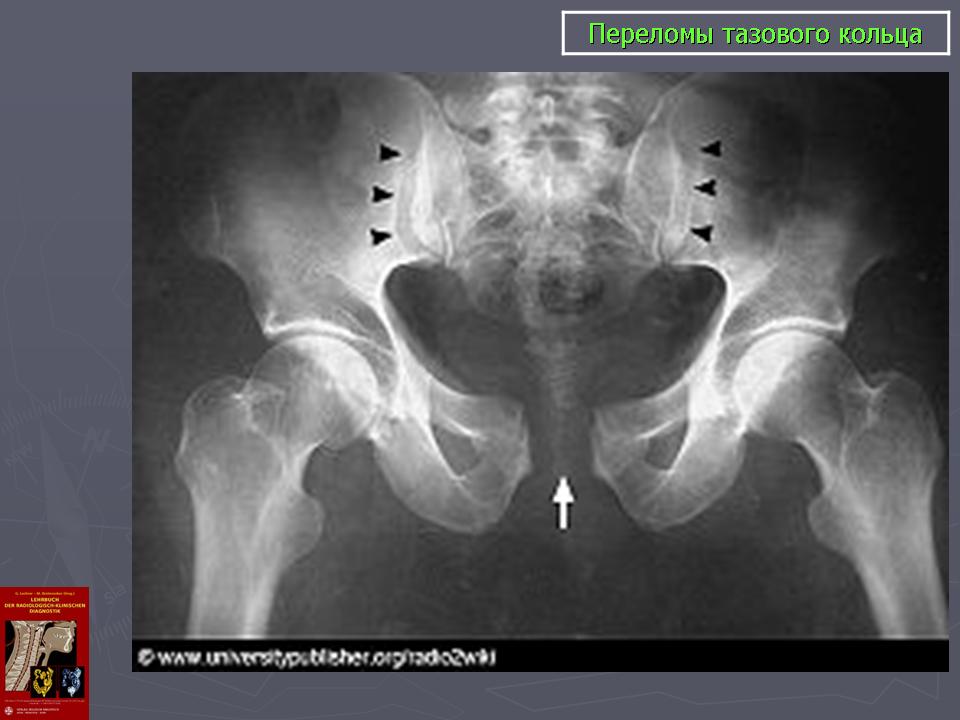 Консервативное и оперативное лечение: Лечение заключается в приеме мед препаратов, комплексе хирургических вмешательств, физиотерапевтических мероприятий. Изначально лечение заключается во введении обезболивающих средств (новокаиновой блокады, морфина) после транспортировки в мед пункт. Реабилитация: Трудоспособность восстанавливается через 5-6 мес. 9.Перелом типа Мальгеня. Клиника, диагностика, лечение. Возможные осложнения. 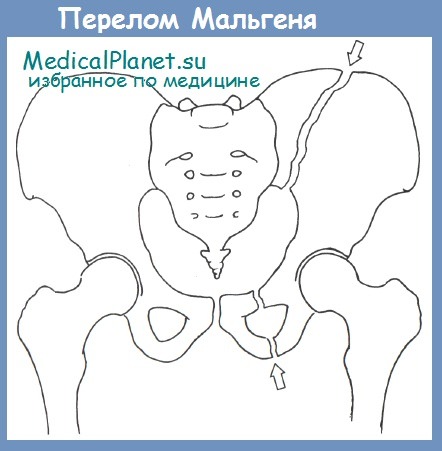 Причины: При нахождении под завалом, крупных железнодорожных или аварийных заданиях, при падении с очень большой высоты. Клиника: Симптоматика болевого, геморрагического шока. Нитевидный пульс, значительное снижение артериального давления. Сильная болезненность при пальпации области таза. Отечность, возникновение нарастающей гематомы в области таза, ассиметричное расположение тазовых выступов. Диагностика: Точный диагноз ставим после рентгенографического исследования. Снимок делаем когда пациент лежит на спине. Ноги должны быть вытянутыми. К дополнительным инстуремнтальным методам исследования относятся МРТ и КТ. 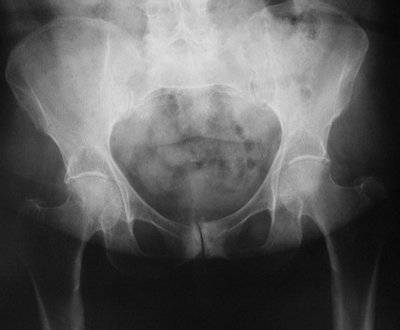 Консервативное и оперативное лечение: В медучреждении пациенту вводятся противошоковые и обезболивающие препараты. При переломе Мальгеня дается лечебный наркоз. После этого проводится рентгенография для определения типа и степени тяжести перелома. При нестабильном наблюдается обширное повреждение мягких тканей и сосудов с потерей большого количества крови. В таком случае больному требуется переливание в течение нескольких часов после происшествия. Если травма таза носит стабильный характер, то выраженных повреждений мягких тканей может и не быть. Если они присутствуют, переливание проводится в течение 2-3 дней после перелома - в зависимости от других симптомов и самочувствия больного. При стабильном оперативное вмешательство не требуется, а после снятия ограничительной повязки пациент передвигается на костылях. При нестабильном переломе проводится хирургическая репозиция костей таза. Для их скрепления используются стальные винты и фиксаторы, которые вставляются с обеих сторон кости и продеваются сквозь нее. Продолжительность иммобилизации тазовой области варьируется от 2 до 6 месяцев в зависимости от тяжести травмы и необходимости лежать в больнице. Реабилитация: Трудоспособность восстанавливается через 6 мес. 10.Перелом вертлужной впадины. Клиника, диагностика, методы лечения. Техника скелетного вытяжения. Перелом вертлужной впадины – это нарушение целостности таза в области суставной ямки тазобедренного сустава. Может сочетаться с вывихом тазобедренного сустава и переломом шейки бедра. Проявляется болями, вынужденным положением и нарушением функции конечности. Для подтверждения диагноза используется рентгенография и КТ тазобедренного сустава. Лечение чаще консервативное - скелетное вытяжение, физиотерапия. При тяжелых повреждениях и неэффективности консервативных мероприятий показано хирургическое вмешательство. 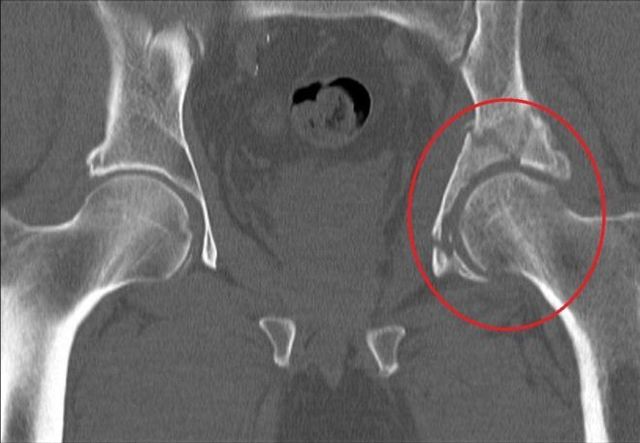 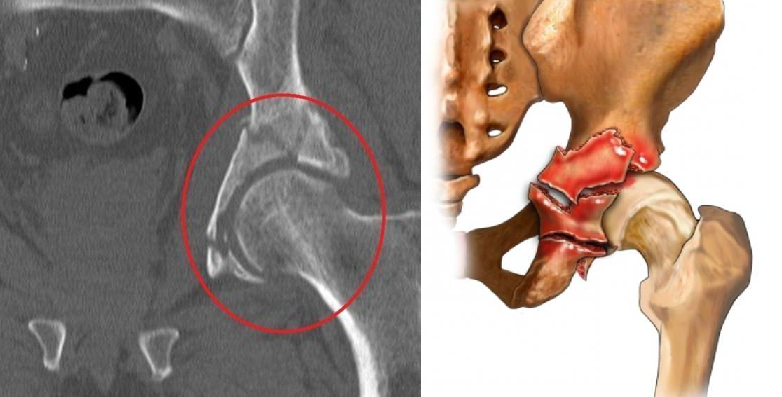 Причины Травма обычно возникает в результате дорожно-транспортных происшествий, реже – в результате падений с высоты, что обусловливает высокую частоту сочетанных повреждений. Переломы вертлужной впадины часто сочетаются с вывихом тазобедренного сустава, переломами шейки или головки бедренной кости. Клиника Пациенты жалуются на боли в области тазобедренного сустава или паховой области. Конечность находится в вынужденном положении, напоминающем клиническую картину, наблюдаемую при вывихе тазобедренного сустава: нога укорочена и ротирована кнаружи. Опора невозможна, движения резко ограничены. При изолированных повреждениях состояние пациента обычно остается стабильным. При сочетании с другими травмами возможны нарушения гемодинамики и развитие травматического шока. Диагностика Для уточнения диагноза выполняют обзорную рентгенографию таза и рентгенографию поврежденного сустава в трех дополнительных проекциях. По возможности пациента направляют на КТ таза, поскольку эта методика позволяет более точно оценить тяжесть травмы и характер смещения отломков. Диагностическая ценность компьютерной томографии возрастает при повреждениях задней колонны и оскольчатых переломах. 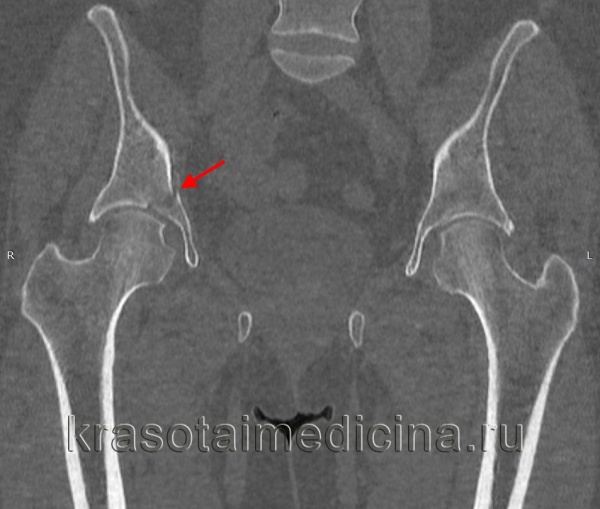 Консервативное и оперативное лечение: Консервативное лечение Лечение осуществляется в условиях травматологического отделения. Тактика лечения во многом зависит от наличия или отсутствия вывиха тазобедренного сустава. При наличии вывиха производят его экстренное вправление под общим наркозом. Если вывих склонен к рецидивированию, накладывают скелетное вытяжение за надмыщелки бедра. В дальнейшем при смещении в области крыши не более 3 мм, отсутствии внутрисуставных отломков и сохранении конгруэнтности суставных поверхностей показана консервативная терапия – скелетное вытяжение в течение 4-8 недель. Пациенту назначают обезболивающие, УВЧ и ЛФК. Чтобы убедиться в сохранении правильного положения отломков, выполняют повторные рентгеновские снимки в динамике. Хирургическое лечение Показанием к хирургическому вмешательству являются крупные внутрисуставные отломки, крупный фрагмент задней стенки, смещение отломков в области впадины более чем на 2-3 мм и невозможность удержания фрагментов при помощи скелетного вытяжения. Операция проводится в течение 2 недель после поступления, после полного обследования пациента. Обязательным условием является компенсированное состояние больного. В отдельных случаях хирургические вмешательства осуществляются в экстренном порядке. Показаниями к экстренной операции являются открытые переломы, невправимый задний вывих бедренной кости, признаки повреждения седалищного нерва, обширная отслойка мягких тканей и смещение головки бедра к центру, по направлению к подвздошной кости. Оперативные вмешательства осуществляются только после стабилизации гемодинамики и при отсутствии симптомов травматического шока. Для фиксации отломков при реконструкции вертлужной впадины используют специальные стягивающие винты и опорные пластины. В послеоперационном периоде проводят профилактику образования тромбов и гетеротопических оссификатов. При удовлетворительном состоянии пациента проводят мероприятия по его активизации, назначают ЛФК (пассивные и активные движения в суставе без осевой нагрузки). Полную нагрузку на пострадавшую конечность разрешают после появления рентгенологических признаков образования костной мозоли, обычно – через 8-12 нед. после операции. Реабилитация: Трудоспособность восстанавливается через 3,5-5 мес. |
