тесты. 1. Психические заболевания. Понятие. Причины
 Скачать 0.91 Mb. Скачать 0.91 Mb.
|
|
Аффективно-шоковые психогенные реакции возникают в результате очень сильной психической травмы (катастрофа, массовая гибель людей, бомбежка и т. д.). Реактивный ступор (эмоциогенный паралич, эмоциогенный шок) проявляется в невозможности двигаться, тронуться с места («от ужаса остолбенел»), адекватно реагировать на ситуацию, как правило, угрожающую жизни, говорить. По выходе из психоза больной обычно не помнит про исходящего с ним (амнезия). Реактивное возбуждение развивается остро вслед за катастрофической ситуацией и характеризуется хаотическим психомоторным возбуждением, паникой, бесцельной двигательной активностью. Ориентировка может быть нарушена. Как и ступор, реактивное возбуждение может сопровождаться нарушением сознания. У больных наступает амнезия пережитого. Истерические психозы, как и все реактивные состояния, возникают после острой психической травмы, чаще на фоне органической неполноценности головного мозга. К ним относятся: псевдодеменция, пуэрилизм, истерическое сумеречное помрачение сознания. Эти психозы часто наблюдаются в судебно-психиатрической практике (так называемые тюремные психозы), а также в военное время. Псевдодеменция - как бы внезапное поглупение, характеризующееся мнимой утратой простейших знаний и умений. На самые элементарные вопросы больные дают неправильные ответы (миморечь), но обычно в плане задаваемого вопроса; не могут выполнять элементарные инструкции, долго считают, например, сколько у них пальцев на руках, при этом лицо выражает недоумение. Для псевдодеменции характерны явная нелепость ответов, грубейшие ошибки. У больных постоянно «глупая улыбка», широко раскрытые глаза. Они не могут себя обслуживать, без посторонней помощи не могут одеться, поесть, с трудом передвигаются, иногда начинают вести себя как животные: бегают на четвереньках, пытаются лакать пищу из тарелки (синдром одичания). Различают две формы псевдодеменции - депрессивную и ажитированную. Больные либо вялы, заторможены, либо беспокойны, суетливы, непоседливы, выражены явления миморечи и мимодействия. Псевдодеменция, возникшая в условиях тюремного заключения, называется синдромом Ганзера (по имени автора). Пуэрилизм (puer - мальчик), как и псевдодеменция, развивается в ситуации, угрожающей больному. Это состояние выражается в появлении у больного детскости в поведении. Истерическое сумеречное состояние сознания возникает в условиях тяжелой психотравмирующей ситуации (потеря близких), характеризуется яркими образными представлениями, галлюцинациями, бредовыми идеями, содержание которых связано с психотравмирующей ситуацией. Больной как бы вновь переживает эту ситуацию, но чаще в благоприятном для больного варианте, реже - вновь переживаются в мельчайших деталях трагические события. Больной оторван от реальной действительности яркими образами психотравмирующей ситуации, при этом высказывания и поведение больного характеризуются эмоциональной насыщенностью. При данном виде истерического психоза также имеет место амнезия. Реактивная (психогенная) депрессия является наиболее частой формой реактивных психозов (составляет около 40% всех психогений). В отличие от естественной человеческой реакции на тяжелое горе (подавленность, тоскливость), реактивная депрессия характеризуется степенью выраженности депрессивных явлений, доминированием их над всеми другими переживаниями. Клиническая картина заболевания представлена так называемой депрессивной триадой. Могут возникать сверхценные идеи самообвинения, суицидальные мысли. Больные полностью фиксированы на психотравмирующей ситуации, односложно отвечают на вопросы, говорят тихим голосом только о случившемся. Возможно возникновение галлюцинаций, также отражающих психотравмирующую ситуацию (слышит голос умершего, его шаги). Содержание сновидений при поверхностном сне включает в себя травмирующие события. Больные требуют самого строгого контроля, так как им присущи суицидальные мысли, нередко отказ от еды. Реактивное (психогенное) бредообразование включает реактивный параноид, психогенное паранойяльное бредообразование и индуцированный бред. Реактивный параноид возникает в ситуации реальной угрозы для личности (реальная угроза преследования, возможность обвинения в неблаговидных поступках). Он выражается в убежденности больного в том, что к нему плохо от носятся, его преследуют, его телефонные разговоры прослушивают и т. д. Больной слышит угрозу в свой адрес, о нем переговариваются, он испытывает галлюцинаторные и иллюзорные переживания. В содержании бредовых идей (отношения, преследования) и расстройств восприятия обязательно отражается психотравмирующая ситуация. Поведение больного определяется бредовой оценкой окружающего. В формировании реактивного параноида важная роль принадлежит личностным особенностям больного. Болезнь обычно продолжается несколько месяцев, однако возможно и затяжное течение. Психогенное паранойяльное бредообразование чаще всего отмечается у психопатических личностей со склонностью к образованию сверхценных идей, хотя может быть и у психически здоровых с особым складом личности (акцентуированный характер). В условиях усиления психотравмирующей ситуации (измена близкого человека, несправедливое отношение и др.) сверхценная идея может сменяться паранойяльным бредом. Важно отметить, что в клинической картине заболевания никогда не бывает расстройств восприятия (иллюзий, галлюцинаций). Ятрогении (iatros - врач + гр. genes - порождаемый, возникающий) - это различные психогенные реакции, вызванные неправильным обращением врача с больным. Психогенные реакции, вызванные врачом, могут носить характер ипохондрического бреда, навязчивых страхов, сверхценных идей, реактивной депрессии. Ятрогении чаще всего возникают у тревожно-мнительных, сенситивных личностей или у лиц, астенизированных вследствие соматического или инфекционного заболевания. Подобные болезненные состояния, вызванные неправильным поведением младшего или среднего медицинского персонала, носят название соррогений. 23. Психические травмы и психотравмирующие ситуации. Понятие. Классификация. Психические травмы — неожиданные интенсивные психологические воздействия крайне негативного содержания, вызывающие выраженные, а подчас и бурные, отрицательные эмоциональные реакции (страх, растерянность и т.п.). Патогенность психических травм обусловливается их внезапностью и силой воздействия на эмоции, из-за чего не успевают включаться адаптационные механизмы человека, и у него может произойти срыв психической деятельности и развиться болезненное состояние. Психотравмирующие ситуации характеризуются длительно существующими, иногда тянущимися годами, неблагоприятными психологическими обстоятельствами, способными вызывать негативные эмоции. В результате такого воздействия адаптационные возможности могут истощаться и декомпенсироваться, что выливается в развитие болезненных явлений.  24. Психогенные факторы. Понятие. Классификация. Психогенные или психотравмирующие факторы — неблагоприятные психологические явления и события, способные оказывать негативное влияние на психику человека, в первую очередь на его эмоциональную сферу. Они включают большой перечень самых разных обстоятельств, которые могут быть классифицированы в соответствии как с содержанием самих событий, так и с темпом их действия. По темпу и силе действия психогенные факторы принято подразделять на психические травмы и психотравмирующие ситуации. 25. Основные формы неврозов. Особенности у детей. Основные формы: неврастения(вегетативные расстройства, повышенная возбудимость, утомляемость и истощаемость нервной системы, раздражительность, несдержанность, расстройства внимания, сниженная работоспособность, вялость, неустойчивость настроения), навязчивых состояний (Обсессивно-компульсивные расстройства-навязчивые, повторяющиеся идеи, мысли, «приказы» совершить то или иное действие; фобии), истерический (неадекватное поведение, вегетат.расстр., двигат.расстр), ипохондрический(ненормально преувеличенное опасение за свое здоровье), депрессивный. Неврозы у детей: Невроз истерический (истерики, падение на пол, крики, рыдания). Невроз астенический (слабость, утомляемость, расстройство сна, плаксивость). ВСД часто сопровождает и астенические неврозы у детей, и у взрослых.Невроз навязчивых состояний. К нему некоторые авторы относят и обсессивный невроз (для него характерны различные тики, судороги, мышечные спазмы), и фобический невроз (страхи темноты, одиночества, разлуки с близкими, смерти). Депрессивный невроз – желание уединиться, депрессии, подавленное настроение. Больше всего проявляется в подростковом возрасте.Ипохондрический невроз – страх заболеть, тоже чаще встречается у подростков. Особенности у детей: незавершенность, рудиментарность симптоматики; преобладание соматовегетативных расстройств; слабость или отсутствие личностного переживания при их возникновении; недостаточность внутренней переработки психотравмирующей ситуации. 26. Инволюционные психозы. Определение. Основные формы. Инволюционные психозы объединяют группу психических заболеваний, манифестирующих в инволюционном периоде (45-60 лет) и в старости (поздние варианты инволюционных психозов), которые не приводят к слабоумию, т.е. являются функциональными. К пресенильным психозам относят: инволюционные депрессии (меланхолии- непродолж. Продром. Период с гол болями, недомоганием, слабостью, пониженным фоном настроения, чувством неопределенной тревоги. Внезапно больные становятся резко возбужденными, тревожными, мечутся, не находят себе места,не спят. Обвиняют себя в совершении тех или иных поступков. В дальнейшем больной считает себя самым большим грешником и преступником на земле. Возникает симптом ложного узнавания личности в форме положительного и отрицательного двойника);инволюцион. паранонд (конкретность, обыденность содержания психопатологических расстройств (бред «малого размаха»). Это чаще бред ревности, ущерба, преследования, который чаще всего ориентирован на ближайшее);кататонические и галлюцинаторные психозы позднего возраста. 27. Атрофические (сенильные) психозы. Основные формы. Клиническая картина. Старческие психозы-заболевания пожилого возраста, связанные с атрофией головного мозга. Развитие болезней обусловлено в основном генетическими факторами. Внешние воздействия играют лишь провоцирующую или усугубляющую роль. Характерно медленное, но прогрессирующее течение, ведущее к глубокому распаду психической деятельности, т. е. к слабоумию. Основные формы: Болезнь Пика. Возникает вследствие ограниченной атрофии мозга, преимущественно лобных и височных долей. В начале болезни отмечаются утрата интересов, инициативы, атрофия эмоций. Постепенно теряются этические нормы, преобладают примитивные влечения. Память, речевые функции, способность ориентироваться некоторое время сохраняются, но словарный запас уменьшается. Глубокое снижение интеллекта. В конечной стадии происходит необратимый распад мышления, узнавания, речи, письма, навыков. Наступает полная психическая и физическая беспомощность (маразм). Болезнь Альцгеймера. Прогрессирующее дегенеративное расстройство, приводящее к постоянной умственной деградации, остановить или исправить которое невозможно. Возникает вследствие атрофии преимущественно височных и теменных долей головного мозга. Болезнь начинается с нарастающих нарушений памяти. Характерна перестановка и замена букв или слов в предложении, многократное повторение одного и того же слога или слова. Ослабляется память, утрачиваются инициатива, радость жизни, интерес к привычным занятиям. сенильная деменция -атрофия головного мозга. Наблюдается распад психической деятельности, приводящий вначале к утрате индивидуальных особенностей характера, а затем к снижению уровня осмысления окружающего, ухудшению памяти, оскуднению речи при сохранении лишь элементарных физических потребностей. Проявляется постепенным распадом личности с исходом в тотальное слабоумие. характерно: бережливость переходит в скупость, настойчивость — в упрямство, недоверие — в подозрительность и т. д. Забывая настоящее и недавнее прошлое. 28. Соматоформные психические расстройства. Определение. Принципы диагностики. Группа расстройств, характеризующихся постоянными жалобами пациента на нарушение своего состояния, напоминающее соматическое заболевание; при этом не обнаруживают какого-либо патологического процесса, объясняющего их возникновение. Диагностика: исключить соматические причины; В пользу соматоформного расстройства свидетельствует и своеобразие реакций на диагностические вмешательства и симптоматическую терапию: парадоксальное облегчение от диагностических манипуляций; тенденция к смене ведущего соматического синдрома; нестойкость полученного терапевтического эффекта; возникают трудности психологического и социального порядка: проблемы в общении, в семейной и профессиональной жизни, снижается трудоспособность, возникают финансовые трудности. Эти пациенты значительно чаще чем другие обращаются к врачам. Когда предполагаемые диагнозы не подтверждаются, больные продолжают искать другие возможные причины, затрачивая при этом много сил, времени и средств. При этом у больных сохраняется стойкая уверенность в наличии нераспознанного соматического заболевания. 29. Болезни зависимости. Определение. Основные проявления. Формы. 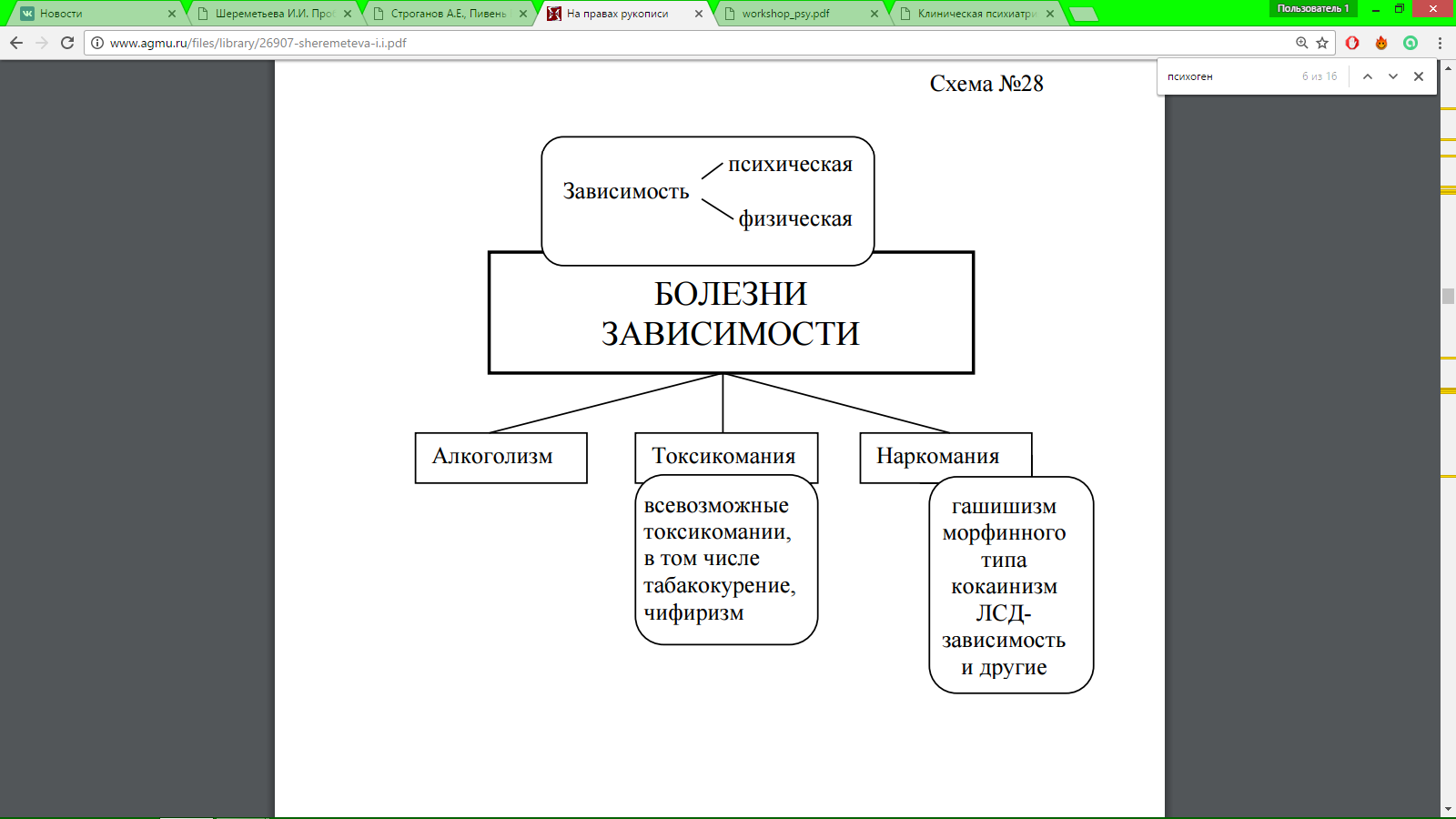 30. Алкогольные психозы. Основные формы. 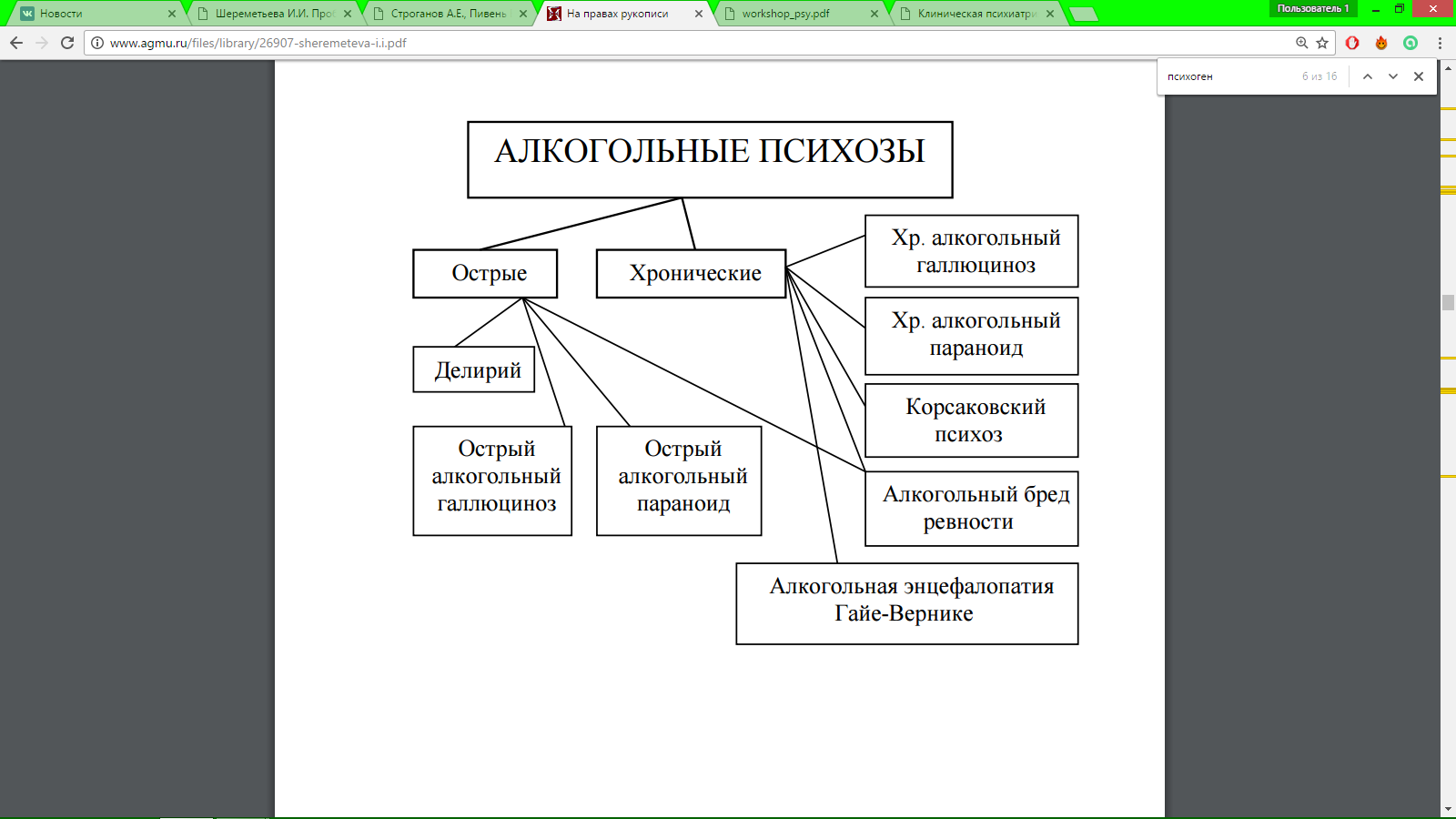 31. Экзогенные и соматогенные психические расстройства. Основные этиологические факторы. Среди собственно экзогенных, т.е. типично внешних, причин можно выделить четыре группы: • травмы головы; • интоксикации; • инфекции; • физические воздействия В повседневной врачебной практике чаще всего встречаются соматогенные расстройства, вызываемые заболеваниями сердечно- сосудистой системы, эндокринной патологией, онкологическими заболеваниями 32. Психические нарушения острого периода при экзогенных воздействиях и соматических заболеваниях. Острый период характеризуется психическими и сомато-неврологическими расстройствами, непосредственно связанными с воздействием на мозг экзогенных патогенных факторов или обусловленными остро развившимся либо обострившимся соматическим заболеванием. О завершении острого периода свидетельствует смягчение и редукция симптоматики, возникшей на высоте экзогенного воздействия или соматического заболевания. Продолжительность острого периода зависит как от вида патогенного фактора, так и от его тяжести. Отметим, что психические расстройства, развивающиеся в результате действия разных экзогенных факторов и соматических заболеваний, характеризуются однотипностью проявлений, клиническая картина которых не имеет каких-либо значительных признаков специфичности. В итоге в соответствии с современными представлениями этот перечень включает: • все синдромы нарушения сознания (оглушение, делирий, аменцию, сумеречное состояние сознания) кроме онейроидного; • эпилептические пароксизмы (судорожные и бессудорожные); • галлюциноз; • астенический симптомокомплекс. Выше отмечалось, что психические расстройства, обусловленные экзогенными воздействиями и соматическими заболеваниями, нередко появляются раньше физических признаков развития болезненных состояний. Поэтому знать описанные типы психопатологического реагирования должны не только психиатры, но и врачи других областей медицины при диагностике болезненного процесса, выявлении его на ранних этапах. У больных в остром периоде экзогенных воздействий и соматических заболеваний могут развиваться и расстройства, не входящие в выделяемый перечень экзогенных и соматогенных типов реагирования. Например, это могут быть бредовые состояния, кататоническая симптоматика, маниакальный синдром и т.п. Что касается экзогенных воздействий и соматических заболеваний, то в таких случаях они выступают не в этиологической роли, а в качестве триггерных, т.е. запускающих (провоцирующих) эти расстройства факторов. 33. Психические нарушения результирующего периода при экзогенных воздействиях и соматических заболеваниях. Результирующий период характеризуется наступившей полной стабильностью психического состояния. Это может быть как полное выздоровление без каких-либо последующих негативных для психического статуса последствий, так и стойкие, не обнаруживающие тенденции к редукции, психические расстройства, сохраняющиеся на протяжении всей последующей жизни больных. Данный период характеризуется наступившей после переходного периода стабильностью психической сферы. Это может быть полное выздоровление, когда психические функции приходят в свое начальное состоянии. Наряду с этим болезненный процесс может выливаться в качественно иное состояние — завершается формирование органических поражений головного мозга, становление которых началось в переходном периоде. Основным клиническим выражением органических поражений является психоорганический синдром (А.В. Снежневский). 34. Сочетанные формы психических заболеваний. Определение. Варианты сочетаний. К ним относятся: • полиморфизм клинической картины за счет сосуществования нарушений, относящихся к разным нозологическим единицам; • наложение внешне сходных расстройств, принадлежащих разным заболеваниям; • чередование доминирования в разные временные периоды при- знаков какого-либо одного заболевания; • превалирование на протяжении длительных отрезков времени проявлений одного заболевания при минимальной выраженности симптоматики другого (других); • взаимовлияние сосуществующих заболеваний в сторону их утяжеления либо смягчения. 35. Психические нарушения переходного периода при экзогенных воздействиях. Переходный период определяется признаками восстановления нарушенных в результате экзогенного воздействия или остро протекающего соматического заболевания психических функций. Завершение переходного периода знаменуется либо полным выздоровлением, либо стойкой стабилизацией психических расстройств без дальнейшего их редуцирования. Продолжительность переходного периода варьирует в широких пределах и зависит от ряда причин. Среди них как сам патогенный фактор и интенсивность его воздействия, так и индивидуальные особенности больных, влияющие на процесс реконвалесценции. В этом периоде психические расстройства могут развиваться в нескольких направлениях, а их клиническая картина определяться рядом синдромов. Один из вариантов течения — редуцирование психопатологической симптоматики. Оно может совершаться как быстро, критически, так и происходить постепенно. Еще один из вариантов течения — продолжение либо периодическое повторение в переходном периоде синдромов, наблюдавшихся в остром периоде. В части случаев течение болезненного процесса характеризуется сменой расстройств, наблюдавшихся в остром периоде, новыми видами нарушений. Одной из наиболее часто развивающихся при этом форме расстройств, так называемых синдромов смены, является астенический синдром. Его выявляют практически у всех больных по окончании острого периода. К «синдромам смены» относятся также корсаковский синдром и транзиторное слабоумие. Эти состояния развиваются, как правило, вслед за расстройствами острого периода, отражающими значительные нарушения мозговых функций. В переходном периоде в части случаев может происходить и формирование органических поражений головного мозга. О развитии этого процесса говорит затяжное течение астенических явлений, приобретающих стойкий характер и становящихся составной частью психоорганического синдрома. Об этом же свидетельствует и появление других расстройств психоорганического спектра. Начало органического процесса отражается также в возникновении или продолжающемся повторении эпилептических пароксизмов. В переходном периоде могут развиваться и расстройства, относящиеся к разряду эндогенных. Однако их появление, как и в остром периоде, обусловлено, скорее всего, не поражением головного мозга, а именно эндогенными механизмами, запущенными формирующимся органическим процессом. 36. Органические заболевания головного мозга. Понятие. Клинические проявления. ОЗГМ-это сборное понятие, включающее в себя большую группу заболеваний, в основе которой лежи процесс, вызвавший поражение как структуры, так и функции головного мозга. Энцефалопатия бывает врождённая и приобретённая (например, органические поражения головного мозга, связанные с отравлениями, инфекциями, алкоголизмом, травмами, гиповитаминозами, сосудистыми заболеваниями головного мозга). Энцефалопатия -заболевание, при котором дистрофически изменяется ткань мозга, что приводит к нарушению его функции. Симптомы: Расстройства памяти и сознания; Отсутствие инициативы; Головная боль; Головокружения; Депрессии; Больные с подобными симптомами часто жалуются на быструю утомляемость, раздражительность, рассеянность, слезливость, плохой сон, общую слабость.Отмечается апатия, вязкость мысли, многословие, сужение круга интересов и критики, дневная сонливость, трудность произношения некоторых слов и другие симптомы энцефалопатии. 37. Неврастения. Клиника, течение. - это психическое расстройство, характеризующееся нарушением психоэмоционального состояния, на фоне чего возникают непродуктивные разнообразные жалобы (например: повышенная раздражительность, плаксивость, снижение трудоспособности). Симптомы неврастения: Повышенная возбудимость, вспыльчивость,Раздражительность.Невозможность сосредоточиться.Быстрая утомляемость при умственной нагрузке. Неприятные ощущения в теле: это могут быть покалывания в области сердца, дискомфорт в животе. Физическая слабость, быстрая утомляемость. Нарушение сна: трудности при засыпании, частые пробуждения по ночам.Учащенное сердцебиение.Головные боли.Повышенное потоотделение.Формы:гиперстеническая -более характерны такие жалобы, как раздражительность, вспыльчивость, нарушение сна, рассеянность, головные боли, тревога, слезливость; Гипостеническая-более характерны такие жалобы, как сниженная трудоспособность, сонливость, вялость, страх за собственное здоровье, разбитость; Отмечается наклонность к хроническому течению, однако среди неврозов это прогностически наиболее благоприятное заболевание. 38. Депрессивный невроз. Клиника, течение. Депрессивный невроз – один из видов расстройств невротического характера, который проявляется гиподинамией, сниженным настроением, заторможенностью реакций. 39. Расстройства личности (психопатии). Этиологические факторы. Основные формы. Личностные расстройства представляют собой онтогенетические состояния (психопатии), которые проявляются в детском и подростковом возрасте и сохраняются на протяжении жизни. Они не являются вторичными по отношению к другому психическому расстройству или заболеванию, и их не следует рассматривать как психическое заболевание в прямом смысле этого слова. Это своего рода врожденная психическая аномалия характера. Параноидное расстройство личности (F60.0). Характеризуется наличием сверхценных идей, чрезмерной сенситивностью к неудачам, касающимся реализации этих идей, категоричностью в суждениях, подозрительностью и склонностью к извращению действительности путем истолкования действий окружающих как враждебных или пренебрежительных. Шизоидное расстройство личности (F60.1). Расстройство личности, при котором, ведущим симптомом является аутизм. Главные особенности таких личностей — интравертированность, слабость привязанностей, социальных и других контактов, склонность к фантазиям и эмоциональная холодность, отчужденная аффективность, неспособность проявлять непосредственные чувства по отношению к другим людям. Выделяют два варианта описанных расстройств личности: • сенситивные шизоиды — люди, которым, свойственны повышенная ранимость, чувствительная мечтательность, богатое воображение; • экспансивные шизоиды — люди, для которых характерно активное навязывание своих идей, образа жизни, тенденция добиваться своих целей любой ценой, фанатичность при сохранении интравертированности, при этом своей активностью они маскируют собственную робость. Диссоциальное расстройство личности (F60.2). Характеризуется выраженным несоответствием принятых социальных норм и поведения субъекта. Такие люди равнодушны к чувствам окружающих, безответственны, пренебрежительно относятся к социальным правилам и обязанностям, не способны поддерживать взаимоотношения с окружающими, хотя затруднений в их становлении не испытывают. Эмоционально неустойчивое расстройство личности (F60.3). Характеризуется повышенной импульсивностью, действиями без учета последствий, неустойчивостью настроения с частой сменой эмоциональных привязанностей. У таких больных значительно снижена способность предвидеть последствия своего поведения и планировать свою жизнь в перспективе. Различают два варианта расстройства: • импульсивный тип — характеризуется преимущественно нестабильностью и отсутствием контроля за своим поведением. Нередки вспышки агрессивности и брутальности в ответ на несогласие с их мнением или противодействие; • пограничный тип — характеризуется эмоциональной нестабильностью, нарушением критики к себе, отсутствием ясности целей, устремлений, предпочтений. Истерическое развитие личности (F60.4). Для этой группы индивидов характерно постоянное стремление привлекать к себе внимание окружающих, склонность к драматизированию, театральности, позерству, демонстративности, аффектизации. Вместе с тем за этим фасадом скрываются внутренняя холодность, безразличие, эгоцентризм, неустойчивость интересов, инфантилизм. Характерны слабость и поверхностность суждений, противоречивость поступков, кататимный характер умозаключений. Такие больные не способны к длительным волевым усилиям, контролю своих действий, а также склонны к мифомании. Ананкастное расстройство личности (F60.5). Характеризуется чувством неуверенности в себе, пониженной самооценкой, повышенной рефлексией. Больные испытывают трудности в принятии решений, педантичны, упрямы, ригидны, уделяют чрезмерное внимание деталям. Тревожное (уклоняющееся) расстройство личности (F60.5). Характеризуется постоянным общим чувством напряженности, тревожными предчувствствиями, отсутствием ощущения во взаимоотношениях гарантий их положительной оценки со стороны партнера. Расстройство типа зависимой личности (F.60.7). Характеризуется глубокой пассивной подчиняемостью окружающим людям в принятии серьезных жизненных решений, ощущением беспомощности и некомпетентности, пассивным согласием с желанием окружающих и слабой реакцией на требования повседневной жизни, быстрой психической истощаемостью, пониженной самооценкой. 40. Эпилептический статус. Клиника. Терапия. это состояние, при котором эпилептические припадки следуют один за другим (обычно более 30 минут), и в промежутках между припадками больной не приходит в сознание. Статус может возникать как осложнение эпилепсии или быть её манифестным проявлением. Причем следующий пароксизм наступает тогда, когда еще не ликвидировались нарушения в организме, в т. ч. и в ЦНС вызванные предшествующим приступом. При этом нарушения работы органов и систем прогрессивно накапливаются. Если же в паузах между припадками (или их сериями) состояние больного относительно нормализуется, сознание в той или иной мере восстанавливается, а прогрессивного нарушения работы органов и систем не наблюдается, то данное состояние называют «серийные эпилептические припадки», и оно качественно отличается от эпистатуса. Для купирования эпилептического статуса (крайне опасное состояние, требующее немедленной медицинской помощи), раньше вводили хлоралгидрат в клизме. В настоящее время в качестве средства первой очереди выбора рекомендуется диазепам (седуксен, релиум) в инъекциях внутривенно (медленно): 10-40 мг (2-8 мл 0,5%) диазепама на 20 мл 40% глюкозы или изотонического раствора хлорида натрия. Кроме того, с целью дегидратации следует ввести внутривенно 25% сернокислую магнезию либо 40% глюкозу. Если эпистатус не купирован в течение 30 мин, средством следующей очереди выбора является фенитоин (дифенин). Средство третьей очереди выбора - тиопентал натрия (тиопентон) 100-250 мг внутривенно в течение 20 с, далее 50 мг - каждые 2-3 мин до прекращения припадков, обычно 3-5 мг/кг в час. Также может быть применен фенобарбитал натрия в дозе 20 мг/кг со скоростью не более 100 мг/мин. При затяжном эпистатусе и неэффективности другого лечения рекомендовано введение вальпроата натрия, как правило, в виде свечей. В случае неэффективности всех указанных мероприятий производят кровопускание, спинномозговую пункцию и - как крайнюю меру - наркоз. 41. Истерический невроз. Клиника, течение. Терапия. Истерический невроз чаще развивается у женщин с психопатическими (истерическими) чертами характера, при знаками психического инфантилизма (несамостоятельность суждений, повышенная внушаемость, эгоцентризм, эмоциональная незрелость, аффективная лабильность, легкая возбудимость, повышенная впечатлительность). Клинические проявления невроза весьма разнообразны. Выделяют четыре основных вида истерических реакций: двигательные, сенсорные, вегетативные и психические. Лечение больных неврозами должно быть направлено в первую очередь на устранение психогенного воздействия, способствующего возникновению невроза. При невозможности снятия психотравмирующей ситуации рекомендуется путем различных психотерапевтических методов изменить позицию больного и его отношение к этой ситуации. Важное место в комплексном лечении неврозов занимает общеукрепляющая терапия, физиопроцедуры, витаминотерапия. Широкое применение для лечения астенических состояний при обрели в последние десятилетия ноотропные препараты (ноотропил, аминалон). Очень многие невротические симптомы хорошо купируются применением различных транквилизаторов (феназепам, либриум, валиум, тазепам) или малых доз некоторых нейролептиков (аминазин, неулептил). Большое значение при лечении больных следует отводить и различным вариантам психотерапии в чистом виде или в комбинации с медикаментозной терапией, диетотерапией, музыкотерапией, библиотерапией. Чаще всего используют суггестивную психотерапию (при истерическом неврозе), рациональную психотерапию (при неврозе навязчивых состояний), аутогенную тренировку (при всех видах неврозов). 42. Невроз навязчивых состояний. Клиника, течение. Терапия. Характерны повторяющиеся навязчивые мысли или действия, возникающие против воли и мешающие повседневной деятельности человека. Он может проявляться в виде навязчивых мыслей (обсессии), неконтролируемых страхов или навязчивых действий(компульсии). Обсессии-представляют собой образы или чувства, непроизвольно возникающие в сознании вопреки воле и разуму. При навязчивых воспоминаниях, как правило, возникает мучительная неуверенность в верности принятого решения или завершенности того или иного действия. В некоторых случаях может возникать ощущение дереализации (чувство нереальности окружающего) и деперсонализации (нарушение самосознания). Неконтролируемые страхи (фобий), которые носят очень разнообразный характер. Следует также отметить, что при неврозе навязчивых состояний больной осознает нелогичность своих мыслей или страхов и иногда пытается противостоять им.Существует два основных способа лечения: медикаментозный и поведенческий. Медикаментозное: антидепрессанты, которые повышают уровень серотонина и, как следствие, улучшают общее самочувствие больного. В случае поведенческого метода лечения используются различные когнитивно-поведенческие методики, направленные на устранение навязчивых проявлений. Данные виды лечения применяют как по отдельности, так и в комплексе. Причем, чем тяжелее течение болезни, тем больший вес в схеме лечения приобретают лекарства и меньше психотерапия. Полное выздоровление при лечении возможно, но, как правило, оно имеет временный характер и в некоторых случаях (стрессовые ситуации, депрессии) болезнь может возвращаться. 43. Инволюционная депрессия. Клинические проявления. Течение. Терапия. Клиника: непродолж. Продром. Период с гол болями, недомоганием, слабостью, пониженным фоном настроения, чувством неопределенной тревоги. Внезапно больные становятся резко возбужденными, тревожными, мечутся, не находят себе места,не спят. Обвиняют себя в совершении тех или иных поступков. В дальнейшем больной считает себя самым большим грешником и преступником на земле. Возникает симптом ложного узнавания личности в форме положительного и отрицательного двойника. Течение: как правило, затяжное и проявляется лишь в однократном приступе. Терапия: консультация эндокринолога, гинеколога или андролога. Гормонотерапия, антидепрессанты(амитриптилин), нейролептики при наличии бреда и галлюцинаций. 44. Инволюционный параноид. Клиника. Течение. Терапия. - это психоз, характеризующийся появлением и постепенным развитием систематизированных бредовых идей. Возникают и постепенно нарастают недоверчивость и подозрительность. Например, в обычных поступках и высказываниях родственников и знакомых он видит признаки враждебности по отношению к себе. Постепенно эти переживания трансформируются в оформившийся бред. Этот бред носит бытовое содержание – «бред малого размаха»(«соседи его не любят и притесняют»). Бред может содержать ипохондрические идеи - больной уверен, что болен тяжелым заболеванием. М. б. бред ревности. Лечение должно проводиться в специализированном стационаре. Применяются нейролептики (галоперидол, трифтазин) в сочетании с транквилизаторами (феназепам, седуксен). Рекомендации "сменить место жительства", "поменять работу и коллектив", которые были популярны некоторое время назад, давали некоторое улучшение, но нестойкое: больные на некоторое время успокаивались, но затем начинали "искать новых врагов", либо появлялся бред иной тематики. При своевременно начатом лечении прогноз благоприятный. 45. Алкоголизм. Клинические проявления. Алкоголизм – это хроническое психическое заболевание аддиктивного круга, которое проявляется тремя основными симптомами: 1. болезненным влечением к алкоголю; 2. систематическим злоупотреблением алкоголем; 3. алкогольной зависимостью. Первая стадия. Определяется рядом некоторых признаков:1) утрата контроля над количеством употребляемого алкоголя;2) исчезновение рвоты в выраженном опьянении;3) запамятование событий, происходивших накануне;4) потребность в увеличении доз алкоголя для достижения большего опьянения (свидетельство перехода к систематическому пьянству). Вторая стадия — продолжение развития токсикомании. Самый часто повторяющийся признак, определяющий вторую стадию — появление абстинентного синдрома. Больной начинает выпивать тайком или в компании незнакомых людей. Острая интоксикация чаще всего сопровождается недовольством, придирчивостью, назойливостью, раздражительностью перерастающей в злобу и агрессивные поступки. Также стоит обратить внимание на отсутствие сонливости и повышенную подвижность. Иногда для наступления сна необходимо дополнительно принять алкоголь. На следующий день всё труднее становится вспомнить события во время опьянения. При второй стадии больной употребляет максимальное количество спиртных напитков. Наивысшая толерантность к спиртному. Третья стадия алкоголизма. Опьянение наступает от меньших доз алкоголя, чем раньше. Некоторые больные на этой стадии начинают употреблять крепленые вина вместо водки. Со временем запои становятся более спонтанными на фоне изменения психического или физического самочувствия. Больной практически всё время находится в состоянии тяжелого опьянения. С каждым днем опьянение наступает от меньших доз алкоголя, при этом ухудшается соматического состояние больного (потливость, резкая слабость, одышка, рвота, падение артериального давления). Обычно при третьей стадии алкоголизма запои длятся около недели. К окончанию запоя, алкоголь принимается для смягчения абстинентного синдрома. С течением времени запои укорачиваются до двух-трех дней, а перерывы между ними увеличиваются до нескольких месяцев. В некоторых случаях отмечается ежедневный прием алкоголя, при этом похмельный синдром не успеет развиваться. В этих случаях преобладает состояние пассивности и благодушия. 46. Токсикомании. Клинические проявления. Токсикомании - это заболевания, характеризующиеся патологическим влечением к систематическому приему психоактивных веществ, не являющихся наркотиками, т. е. не внесенных в «Перечень наркотических средств РФ», с возникновением зависимости, ростом толерантности. При лишении привычного вещества у больного развивается так называемый абстинентный синдром, состоящий из психических и соматических нарушений. Токсикоманию может вы звать ряд психоактивных веществ (транквилизаторы, чаще бензодиазепины - реланиум, лоразепам, нитразепам, феназе пам, альпрозолам, клоназепам, реже элениум; антидепрессанты - коаксил, анафранил, прозак, амитриптилин; летучие органические растворители - пары бензина, средства быто вой химии и т.п.; клей «Момент»; антипаркинсонические средства, холинолитики - циклодол, паркопан; атропинсодержащие препараты и растения - дурман, белена; антигистаминные препараты - димедрол, пипольфен; никотин; клофелин). Алкоголизм тоже является токсикоманией, но благодаря своей чрезвычайной распространенности всегда рассматривается отдельно. 47. Эпилептический статус. Клиника. Терапия. это состояние, при котором эпилептические припадки следуют один за другим (обычно более 30 минут), и в промежутках между припадками больной не приходит в сознание. Статус может возникать как осложнение эпилепсии или быть её манифестным проявлением. Причем следующий пароксизм наступает тогда, когда еще не ликвидировались нарушения в организме, в т. ч. и в ЦНС вызванные предшествующим приступом. При этом нарушения работы органов и систем прогрессивно накапливаются. Если же в паузах между припадками (или их сериями) состояние больного относительно нормализуется, сознание в той или иной мере восстанавливается, а прогрессивного нарушения работы органов и систем не наблюдается, то данное состояние называют «серийные эпилептические припадки», и оно качественно отличается от эпистатуса. Для купирования эпилептического статуса (крайне опасное состояние, требующее немедленной медицинской помощи), раньше вводили хлоралгидрат в клизме. В настоящее время в качестве средства первой очере¬ди выбора рекомендуется диазепам (седуксен, релиум) в инъ¬екциях внутривенно (медленно): 10-40 мг (2-8 мл 0,5%) диа-зепама на 20 мл 40% глюкозы или изотонического раствора хлорида натрия. Кроме того, с целью дегидратации следует ввести внутривенно 25% сернокислую магнезию либо 40% глюкозу. Если эпистатус не купирован в течение 30 мин, средством следующей очереди выбора является фенитоин (дифенин). Средство третьей очереди вы¬бора - тиопентал натрия (тиопентон) 100-250 мг внутри¬венно в течение 20 с, далее 50 мг - каждые 2-3 мин до прекращения припадков, обычно 3-5 мг/кг в час. Также может быть применен фенобарбитал натрия в дозе 20 мг/кг со ско¬ростью не более 100 мг/мин. При затяжном эпистатусе и неэффективности другого лече¬ния рекомендовано введение вальпроата натрия, как прави¬ло, в виде свечей. В случае неэффективности всех указанных меро¬приятий производят кровопускание, спинномозговую пунк¬цию и - как крайнюю меру - наркоз. 48. Психофармакотерапия. Показания. Современный этап биологической терапии психических заболеваний характеризуется широким использованием (начиная с 1952 г.) психофармакологических средств, количество которых достаточно велико. Все психофармакологические средства делятся на следующие группы: психолептики (нейролептики, транквилизаторы); психоаналептики (антидепрессанты); нормотимики; психостимуляторы; ноотропы; психодизлептики. Психотропные средства могут применяться только тогда, когда спектр их психотропной активности соответствует клинической картине заболевания. Наиболее широкий спектр психотропной активности имеют нейролептики. Они могут быть эффективны при различных психопатологических синдромах. При назначении того или иного нейролептического препарата учитывается как его общий психотропный эффект, так и избирательное действие в отношении психопатологи ческой симптоматики. 49. Расстройства личности Личностные расстройства представляют собой онтогенетические состояния (психопатии), которые проявляются в детском и подростковом возрасте и сохраняются на протяжении жизни. Они не являются вторичными по отношению к другому психическому расстройству или заболеванию, и их не следует рассматривать как психическое заболевание в прямом смысле этого слова. Это своего рода врожденная психическая аномалия характера. 50. Реабилитация. Основные принципы и этапы реабилитации психически больных. |
