Тема 6. ФІЗІОЛОГІЯ КРОВООБІГУ. 1. Загальна характеристика системи кровообігу. Фактори, які забезпечують рух крові по судинах, його спрямованість та безперервність
 Скачать 2.43 Mb. Скачать 2.43 Mb.
|
|
Особливості структури та функції різних відділів судинної системи. В фізіології кровообігу виділяють наступні групи судин з врахуванням особливостей структури та функції: 1. Судини компресійної камери (амортизуючі судини). Це крупні артеріальні судини та аорта, тобто судини еластичного типу. При вигнанні крові серцем вони розтягуються внаслідок своєї еластичності. Після закінчення вигнання вони зжимаються (при вигнанні частина енергії скорочення серця перетворюється на енергію напруження еластичних волокон; потім енергія напруження еластичних волокон переходить в енергію руху крові). Таким чином, зжимання цих судин забезпечує рух крові в периферичні структури після закінчення вигнання. Тобто, вони забезпечують безперервний кровотік, не дивлячись на порційне викидання крові серцем в судини. Окрім того, ці судини зменшують ступінь підвищення тиску крові в артеріях при її вигнанні. 2. Судини опору (артеріоли, артерії м’язевого типу). Друга назва – резистивні судини. Вони забезпечують на 50 – 60 % створення ЗПО. При зміні їх стану (тонусу) змінюється ЗПО (і артеріальний тиск). Звуження артеріол в одних регіонах і розширення в інших забезпечує перерозподіл крові між регіонами. 3. Обмінні судини (капіляри). Їх будова (шар ендотеліоцитів на базальній мембрані) та особливості руху в них крові (низька лінійна швидкість; рух еритроцитів “ланцюжком”), забезпечують найкращі умови для обміну речовин між кров’ю та еритроцитами. 4. Судини ємності (депонуючі) – дуже розтяжні, здатні значно збільшувати свою ємність при збільшенні трансмурального тиску (різниця тисків які діють зсередини судини та зовні від неї). Завдяки своїй розтяжності вони депонують кров (в стані спокою – до 60 – 70% від ОЦК). До цих судин відносяться дрібні та середні вени в складі стінок яких є гладком’язеві клітини. Тому вони можуть скорочуватись під впливом регуляторних механізмів зменшення ємності перехід крові із депонованого стану в стан активної циркуляції. 18. Лінійна і об’ємна швидкості руху крові у різних ділянках судинного русла. Фактори, що впливають на їх величину. Об’ємна швидкість руху крові – той об’єм крові, котрий проходить через поперечний переріз судини за одиницю часу. Замкнута система кровообігу може нормально функціонувати лише при умові, що об’ємна швидкість кровотоку в будь-якій ділянці однакова. Тому Q однакове в будь-який момент часу в будь-якій ділянці системи (аорта, всі капіляри, всі артеріоли, всі венули, тощо). Факторами, що визначають величину Q, є Ра, ЗПО. Лінійна швидкість руху крові – швидкість руху частинок крові відносно стінок судини. Розраховується за формулою: 19. Кров’яний тиск і його зміни у різних відділах судинного русла. Головним фактором, який впливає на формування кров’яного тиску є ЗПО (загальний периферичний опір) – сумарний опір всіх судин великого кола кровообігу. Він забезпечує падіння тиску крові з 100 (в аорті) до 0 мм рт. ст. Оцінити внесок судин різних областей в його створення можна по падінню тиску (ΔР) крові на рівні цих судин так як ΔР = Q • R, а Q в даний момент часу однаковий в будь-якій ділянці судинної системи (аорта, всі артеріоли, всі капіляри, всі венули і т. д.) – це умова нормального функціонування замкнутої системи судин. Таким чином ΔР визначається опором R даного відрізка судин. Тиск крові в різних ділянках судинної системи поступово знижується, починаючи від аорти до нижньої порожнистої вени (аорта – 100 мм. рт. ст. крупні та середні артерії – 80, артеріоли – 50, капіляри – 15, нижня порожниста вена – 0). Загальне зниження тиску на ділянці аорта – нижня порожниста вена складає 100 мм. рт. ст. тому відсотковий внесок різних судин у зниження тиску чисельно рівний падінню тиску на їх рівні. Оскільки зниження тиску на рівні артеріол найбільше, їх називають судинами опору. Артеріоли мають більший діаметр, ніж капіляри, але їх сумарний опір більший, через дуже велику кількість паралельно з’єднаних капілярів, на які розпадаються артеріоли. 20. Артеріальний тиск, фактори, що визначають його величину. Методи реєстрації артеріального тиску. Артеріальний тиск – тиск крові в артеріальних судинах. Його види: 1) Систолічний – максимальний тиск під час систоли. Його нормальна величина у дорослої людини під час систоли в стані спокою становить 100 – 140 мм рт. ст.; 2) Діастолічний – мінімальний тиск під час діастоли. Його величина становить 60 – 90 мм рт. ст.; 3) Пульсовий – різниця між систолічним та діастолічним артеріальним тиском. В середньому він рівний близько 60 – 90 мм рт. ст.; 4) Середньо-динамічний – рівень тиску, який забезпечував би ту ж величину ХОК (Q), яка має місце в реальних умовах, якби не було б коливань артеріального тиску. Фактори, що визначають величину артеріального тиску: 1. ХОК (нагнітальна функція) лівого серця – більше впливає на рівень систолічного тиску; 2. ЗПО – більше впливає на рівень діастолічного тиску 3. ОЦК – впливає в однаковою мірою на систолічний та діастолічний тиски; 4. Еластичність стінок крупних артеріальних судин (судин компресійної камери) – більше впливає на рівень систолічного тиску. ХОК, ЗПО, ОЦК змінюються під впливом регуляторних механізмів зміна артеріального тиску (ХОК і ЗПО – швидко, а ОЦК – повільно, через зміну функції нирок і виведення або затримку води в організмі). Еластичність стінок крупних артеріальних судин з віком зменшується ріст систолічного тиску. Методи вимірювання артеріального тиску: 1. В експерименті на тваринах – за допомогою введення канюлі в судини і з’єднання їх з датчиками (манометрами); 2. У людини – за допомогом методу Короткова. 21. Кровообіг у капілярах. Механізми обміну рідини між кров’ю і тканинами. Особливості кровотоку в капілярах: 1. Низька лінійна швидкість руху крові. 2. Еритроцити йдуть по однинці. 3. Особливості будови – шар ендотеліоцитів на базальній мембрані найкращі умови для обміну. Основний механізм обміну речовин між кров’ю та тканинами – дифузія – рух речовин за градієнтом концентрації. Об’єм її дуже великий – біля 60 л/хв. Кількість речовин, які ідуть за механізмом дифузії з капіляра в капіляр однакові! Час, протягом якого кров перебуває в капілярі, достатня для того, щоб повністю вирівнялись концентрації різних речовин в крові і в інтерстеціальної рідини. Певне значення мають рух рідин за механізмом піноцитозу – мікровезикулярного транспорту (із затратами енергії!). В капілярах відбувається обмін рідини між кров’ю та тканинами також за механізмом фільтрації-резорбції. При цьому рух рідини через стінку капіляра проходить за градієнтом концентрації, який утворюється внаслідок складання чотирьох сил: - Ронк. крові (25-30 мм рт.ст.); - Ронк. інтерстеційної рідини (3-5 мм рт.ст.); - Рг.кр.- гідростатичний тиск крові на стінки капілярів (на початку капіляра складає 30 мм рт.ст., а в кінці – біля 15 мм рт.ст.); - Рг.тк.- гідростатичний тиск інтерстеційної рідини на стінки капілярів (складає 3-4 мм рт.ст.). С 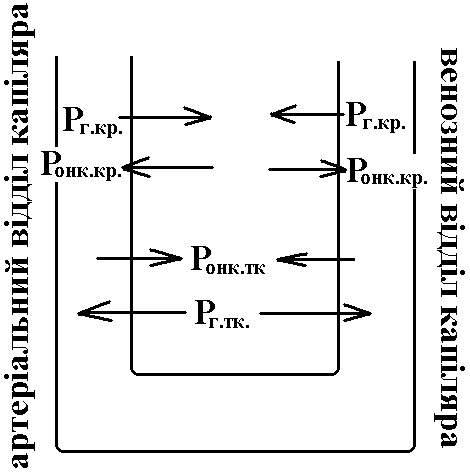 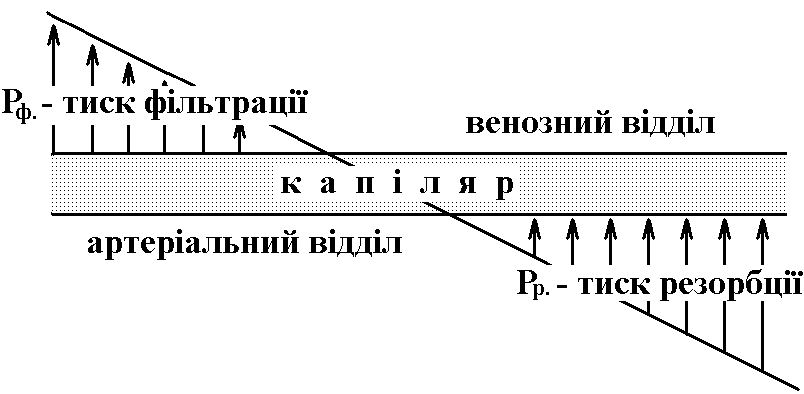 умарна дія цих сил в артеріальній частині капіляра спрямована із судини в тканину, складає біля 9 мм рт. ст. вихід води та розчинених в ній речовин до тканини. Ця сила носить назву фільтраційної. Під її впливом із капілярів в тканини протягом доби виходить 20 л рідини. Сумарна дія цих сил у венозній частині капіляра спрямована із тканини в судину й складає біля 8 мм рт. ст. Має назву резорбційної сили. Під її впливом із тканин в капіляри за добу переходить 18 л рідини. Різниця між об’ємом фільтрації та резорбції (біля 2 л на добу) повертається в кровообіг через лімфатичну систему. умарна дія цих сил в артеріальній частині капіляра спрямована із судини в тканину, складає біля 9 мм рт. ст. вихід води та розчинених в ній речовин до тканини. Ця сила носить назву фільтраційної. Під її впливом із капілярів в тканини протягом доби виходить 20 л рідини. Сумарна дія цих сил у венозній частині капіляра спрямована із тканини в судину й складає біля 8 мм рт. ст. Має назву резорбційної сили. Під її впливом із тканин в капіляри за добу переходить 18 л рідини. Різниця між об’ємом фільтрації та резорбції (біля 2 л на добу) повертається в кровообіг через лімфатичну систему.22. Кровоток у венах, вплив на нього гравітації. Фактори, що визначають величину венозного тиску. Вени в силу своєї еластичності виконують в організмі роль судин ємності (в спокої депонують 65-70 % ОЦК). Фактором, який викликає розтягування вен і депонування в них крові є трансмуральний тиск (різниця гідростатичного тиску крові та оточуючих тканин). Трансмуральний тиск значно зростає у венах, розміщених нижче серця, при вертикальній позі людини, оскільки до власного гідростатичного тиску крові (створюється насосною функцією серця) приєднується гідростатичний тиск стовпа рідини у венах. Цей додатковий тиск зумовлений дією гравітації та прямо пропорційний висоті стовпа рідини (тим більше, чим нижче від серця розташована венозна судина). Збільшення трансмурального тиску розтягує вени і сприяє депонуванню крові (при переході з горизонтального положення у вертикальне, вени нижніх кінцівок додатково депонують 500-600 мл крові). Тому при вертикальному положенні тіла необхідні додаткові фактори, що забезпечують повернення крові до серця, якими є: 1. “М’язеве серце” скорочення скелетних м’язів – стиснення вен – підвищення в них тиску – рух крові в напрямку до серця; 2. Наявність у венах клапанів – вони запобігають руху крові в напрямку від серця; 3. Присмоктуюча дія легень – під час вдиху тиск у плевральній порожнині знижується, стає на 6 мм. рт. ст. нижче атмосферного. Це сприяє виникненню негативного тиску в порожнистих венах – збільшення градієнта тиску між цими венами та венами на периферії – рух крові в напрямку до серця; 4. Присмоктуюча дія серця – під час систоли шлуночків зміщаються передсердно-шлуночкові клапани зниження тиску в передсердях (і порожнистих венах) нижче 0 зростання градієнта тиску між порожнистими венами та венами на периферії рух крові в напрямку до серця. Види венозного тиску: 1. Периферичний – в периферичних венах. Його величина – 5-10 мм. рт. ст. 2. Центральний венозний тиск – тиск в місці впадіння порожнистих вен в праве передсердя (0 мм. рт. ст). Чинники, що визначають величину венозного тиску: 1. Насосна функція правого серця. Коли вона порушується, венозний тиск, особливо центральний підвищується; 2. Тонус венозних судин; 3. Об’єм крові, що міститься у венах. Ємність венозних судин визначають наступні чинники: тонус венозних судин, трансмуральний тиск (залежить від пози найнижчий в місіонерській). 23. Тонус артеріол і венул, його значення. Вплив судинно-рухових нервів на тонус судин. Механізми регуляції регуляції тонуса судин   Місцеві Центральні Нервові (рефлекси) Гуморальні (гормони)     Міогенні Гуморальні     Тканинні гормони Парасимпатичні   Метаболіти Симпатичні     Регуляція кровотоку в окремих регіонах Регуляція системного кровообігу Тонус судин – певна ступінь напруження стінки судин, яка пов’язана із скороченням гладеньких м’язів, які входять до складу судинної стінки. Тонус більш виражений в артеріальних судинах, ніж у венозних (артеріальні судини мають більш виражений шар гладеньких м’язів, в них краща симпатична інервація). Тонус більш виражений в дистальних судинах (ті, що розташовані ближче до капілярів), ніж у венозних проксимальних (розташовані ближче до серця) – “дистальні” судини мають більший шар гладеньких м’язів, в них краща симпатична інервація. За рахунок зміни тонусу різних судин (зміна ступені скорочення гладеньких м’язів) досягаються такі пристосувальні результати в системі кровообігу: - артеріоли: а) Зміна ЗПО зміна САТ; такі зміни виникають при системних реакціях артеріол (звуження чи розширення більшості артеріол великого кола кровообігу); б) Забезпечення в регіоні об’ємної швидкості кровотоку, який відповідає його рівню метаболічних потреб; цей результат досягається при зміні тонусу артеріол в окремому регіоні; в) перерозподіл кровотоку між регіонами кров спрямовується туди, де потреба в ній (в кисні та в поживних речовинах) в даний момент більша; цей результат досягається за рахунок системних та місцевих реакцій артеріол. - вени: а) Зміна ємності судинної системи та кількості депонованої крові; б) Зміна венозного повернення крові до серця (за законом Франка-Старлінґа зміна СО та ЧСС). Центральна регуляція тонуса судин представлена нервовими механізмами (умовні та безумовні рефлекси), справжніми гормонами. Ці механізми переважно викликають системні зміни тонусу судин (тобто зміна тонусу більшості судин системи, точніше – великого кола кровообігу). В більшості випадків вони викликаютьсистемне звуження судин підвищення артеріального тиску (САТ). Центральна нервова (рефлекторна) регуляція тонусу судин. Абсолютна більшість судин має симпатичну інервацію (виключення судини головного мозку). Парасимпатичну інервацію мають судини лише певних областей парасимпатичні рефлекси не приймають участі в регуляції системного кровотоку! При взаємодії медіатора парасимпатичних нервів ацетилхоліну із м-холіноблокаторами судин спостерігається їхнє розширення. Таким чином, парасимпатичні рефлекси забезпечують регіонарне розширення судин. До числа цих судин відносять судини слинних залоз, язика, органів малого тазу, зовнішніх статевих органів. Симпатичні рефлекси викликають системні реакції судин. В клітинах гладеньких м’язів (ГМК) судин є α-адренорецептори та β-адренорецептори, з якими реагує медіатор симпатичних волокон норадреналін. При його взаємодії з α-адренорецептором спостерігається звуження судин, з β-адренорецептором – розширення. Відповідь судини на симпатичну стимуляцію залежить від того, які рецептори α- чи β- в ньому переважають. Якщо в судині більше α-адренорецепторів вона звужується, більше β-адренорецепторів розширюється. У всіх венозних судинах та в переважної більшості артеріальних переважають α-адренорецептори!!! Тому при посиленні симпатичних впливів звужуються: - більшість артеріальних судин, перш за все артеріоли (судини опору!) ріст системного опору ріст системного тиску! - всі венозні судини (судини ємності) зменшення ємності венозних судин і збільшення венозного повернення крові до серця ріст САТ. β-адренорецептори переважають в дрібних судинах серця, в судинах наднирників. При посиленні симпатичних впливів на ці судини – вони розширюються, але це регіонарна, а не системна реакція. Таким чином, абсолютна більшість судин отримує симпатичну судинозвужувальну інервацію і не мають спеціальної судинорозширювальної інервації. Тому системне звуження та системне розширення судин досягається завдяки симпатичним рефлексам. Нервові симпатичні центри, які дають симпатичну інервацію судин, розташовані в бокових рогах спинного мозку симпатичні ганглії судини. На ці центри спинного мозку впливає так званий судинноруховий центр довгастого мозку (частина його сітчастого утвору). Цей центр знаходиться в стані тонусу навіть в умовах повного спокою організму. Це забезпечує надходження до судин імпульсації по симпатичних нервах в стані спокою з частотою 1 – 3 Гц. Рефлекторна активація судиннозвужуючого центру посилення симпатичної стимуляції судин системне звуження судин підвищення САТ. При рефлекторному гальмуванні судиннозвужуючого центру розвиваються протилежні зміни зменшення активності симпатичних центрів спинного мозку зменшення симпатичної стимуляції судин системне розширення судин зниження САТ. Судиннорухові нерви – нервові волокна, які інервують судини і змінюють їх тонус. Головну роль відіграють симпатичні судиннорухові нерви. Центральна гуморальна регуляція тонусу судин здійснюється за допомогою гормонів, які зумовлюють системну регуляцію тонусу (змінюють тонус більшості судин). Серед цих гормонів переважають ті, які звужують судини. Багато гормонів не тільки змінюють тонус судин, а й ОЦК (через вплив на нирки посилення виведення чи затримки води зміна ОЦК). До таких гормонів (звужуючих судини) відносяться: 1. Катехоламіни (адреналін та норадреналін – гормони мозкової речовини наднирників). Вони впливають на судини так само, як і симпатичні нерви; 2. Система ренін-ангіотензин. Ренін виробляється юкстагломеруляр-ним апаратом (ЮГА) нирок; він викликає утворення ангіотензину ІІ з ангіотензину І, який: - викликає дуже виражене системне звуження судин (перш за все артеріальних); - стимулює виділення альдостерону кірковою речовиною наднирни-ків затримка нирками йонів натрію, а разом з ними і води підвищення ОЦК. Окрім того, збільшення вмісту йонів натрію в крові підвищує реактивність судин до всіх судиннозвужуючих речовин. В результаті цих змін система ренін-ангіотензин викликає розвиток вираженої пресорної реакції (підвищення САТ). 3. Вазопресин – гормон задньої долі гіпофіза (гіпоталамічний за походженням). Він викликає звуження судин. Окрім того, він впливає на нирки затримка води в організмі підвищення ОЦК і САТ. До гормонів, які розширюють судини, відносяться натрійуретичні фактори, які виділяються передсердями при розтягненні їх кров’ю, окрім розширення судин, ці гормони викликають натрійурез (посилене виділення нирками йонів натрію із організму) підвищене виділення води нирками разом з йонами натрію зменшення ОЦК і САТ. |
