17 Билет ЭГП. 17 Билет Крон жне жаралы колит кезінде жктілікті жргізу ерекшеліні
 Скачать 93.22 Kb. Скачать 93.22 Kb.
|
|
17 Билет 1 .Крон және жаралы колит кезінде жүктілікті жүргізу ерекшеліні Ішектің қабыну ауруларының (Крон ауруы және ойық жаралы колит) жүктілік ағымына және баланың денсаулығына әсерін зерттеу үшін көптеген зерттеулер жүргізілді. Бұл зерттеулердің нәтижелері ішектің қабыну аурулары бар әйелдердің шамамен 85% -ында қалыпты, асқынбаған жүктілік болғанын көрсетті. Крон ауруы бар әйелдерден шыққан нәрестелердегі туа біткен даму ақаулары тек 1% жағдайда болды. Бұл деректер сау әйелдердің бақылауларына сәйкес келеді. Жүктілік, тіпті дені сау әйелдерде де әрқашан біркелкі өтпейтінін есте ұстаған жөн: шын мәнінде, жүктілік ағымына немесе нәрестенің денсаулығына байланысты проблемалар мен асқынулар шамамен 15% жағдайда кездеседі. Ішектің қабыну ауруы бар әйелдердегі жүктілік ағымы сау әйелдермен салыстыруға болатынына қарамастан, тұжырымдама кезінде Крон ауруы мен ойық жаралы колиттің өршуі жүктілік ағымына теріс әсер етуі және асқынулардың өсуіне әкелуі мүмкін екендігі дәлелденді. Нәтижелер көрсеткендей, егер тұжырымдама аурудың ремиссия кезеңінде немесе процестің минималды белсенділігі кезеңінде пайда болса, жүктілік қалыпты түрде жүреді және асқынулар санының артуына әкелмейді. Сондықтан мүмкіндігінше жүктілікті ремиссия кезеңіне немесе аурудың төмен белсенділігіне жоспарлау керек. Егер тұжырымдама аурудың өршуі кезінде пайда болса, түсік түсіру, мерзімінен бұрын босану және ұрықтың туа біткен ақауларының пайда болу қаупі артады. Ішектің қабыну ауруларының өршуіне барабар терапия және жүктілікке дейін оның ремиссиясына қол жеткізу қажет. Сонымен қатар, егер жақын арада хирургиялық емдеу (мысалы, стеноз) қажет болса, онда ол жүктілік туралы шешім қабылданғанға дейін аяқталуы керек. Жүктілікті жоспарлау алдында қандай медициналық зерттеулер жүргізу керек? Біз бір тексеріс жоспарын ұсына алмаймыз. Бұл мәселе емдеуші дәрігермен жеке талқыланады. Барлық жағдайлар эндоскопиялық немесе радиологиялық диагностика сияқты күрделі зерттеу әдістерін қажет етпейді. Жүктілікті жоспарламас бұрын дәрігермен егжей-тегжейлі сөйлесу керек, аурудың тарихын, ағзаның жағдайын және аурудың белсенділігін немесе диетадағы қоректік заттардың жетіспеушілігін болдырмау үшін зертханалық зерттеу әдістерінің деректерін талдау қажет. Сондай-ақ, іш қуысы мен ішектің ультрадыбыстық зерттеуін тәжірибелі маман жасаған жөн. Кейбір емделушілерге ішектің эндоскопиялық, рентгендік және магнитті-резонанстық томографиясын (МРТ) немесе компьютерлік томографияны (КТ) қоса, тереңдетілген тексеру қажет болуы мүмкін. Сараптама нәтижелері бойынша қабынуға қарсы емдеу немесе қосымша витаминдер мен минералдарды (В12 витамині, фолий қышқылы, темір) тағайындау қажеттілігі туралы мәселе шешіледі. Жүктіліктің ерте кезеңінде фолий қышқылын тағайындау барлық әйелдер үшін қажет, бұл ұрықтың жұлынның туа біткен ақауларының пайда болуына жол бермейді. Сульфасалазинмен емдеу кезінде фолий қышқылының сіңуі мен метаболизмі төмендейтінін есте ұстаған жөн. Жүктілік кезінде қандай диагностикалық әдістерді қауіпсіз деп санауға болады? Іштің және ішектің ультрадыбыстық зерттеуі ана мен ұрық үшін қауіпсіз және аурудың белсенділігі мен таралуы туралы маңызды ақпарат береді. Ультрадыбысты тәжірибелі зерттеуші жүргізген кезде фиброгастродуоденоскопия, сигмоидоскопия, сигмоидоскопия, илеоколоноскопия сияқты эндоскопиялық зерттеу әдістерін қолдануға негіз жоқ, оларды қолдану жүкті әйел үшін қауіпті. Дегенмен, терапияны таңдау үшін диагнозды дәлірек тексеру қажет болса, бұл инвазивті әдістерді қолдануға болады. Кейбір жағдайларда магнитті резонансты бейнелеуді қолдануға болады, бұл пациенттер үшін де қауіпсіз болуы мүмкін. Рентгенологиялық әсерге байланысты диагностикалық әдістерді кейінге қалдыру керек, оларды пайдалану тек босанғаннан кейінгі кезеңде немесе төтенше жағдайларда мүмкін болады. Жүктілік кезіндегі ЖИА емдеу. ЖИА үшін стандартты терапия курстың ауырлығына байланысты 5-ASA препараттарын (жеңіл және орташа нысандары), кортикостероидтарды (орташа және ауыр нысандары), иммуносупрессанттарды (стероидты жеткіліксіздігі бар орташа және ауыр формалар) қамтиды. Жүктілік кезіндегі ЖИА бар науқастарды емдеу мәселесі талқылау тақырыбы болып қала береді. Дәрілердің көпшілігі плацентарлы тосқауылдан өтіп, дамып келе жатқан ұрыққа әсер етуі мүмкін. Дәрілік заттарды қолдану және дозалау бойынша ұсыныстар клиникалық зерттеулердің болмауына байланысты жиі теориялық болып табылады. Дегенмен, жүктілік кезінде ИБД емдеу белсенді ауруға қарағанда жағымсыз әсерлердің қаупін төмендететінін атап өту керек. Қазіргі уақытта жүкті әйелдерде дәрілік терапияның жағымсыз әсерлерінің қаупін бағалау үшін осы кезеңде дәрілік заттарды қолдану үшін тәуекел санаттарының жіктемесі әзірленді. Қолдану үшін ең ыңғайлы және тәжірибеде жиі қолданылатыны FDA классификациясы болып табылады, бірақ басқалары бар (FASS классификациясы - бекітілген дәрілердің швед каталогы (Швеция) және ADEC классификациясы (Австралия) - австралиялық дәрі). Жүктілік кезіндегі бақыланатын зерттеулердің көпшілігінің нәтижелері бойынша 5-АСА препараттары (Месалазин, Сульфасалазин), глюкокортикоидтар, Циклоспорин ИБД бар науқастарды емдеуге рұқсат етілген. Дегенмен, жоғарыда аталған препараттарды жүктілік кезінде қолдануға болатын бірқатар жағдайлар бар. Бұл, ең алдымен, 5-ASA (Месалазин) біріктірілген сульфапиридиннен тұратын сульфасалазинге қатысты. Сульфасалазин және оның метаболиттері плацентарлы тосқауыл арқылы өтеді, фолий қышқылының тасымалдануы мен метаболизмін тежейді және билирубинді оның ақуыздармен байланысуынан ығыстыруы мүмкін, бұл ұрықтың керниктери қаупін арттыруы мүмкін. Көптеген бақылаулар жүкті әйелдерде жанама әсерлердің жағдайларын анықтамағанына қарамастан [35], сульфасалазинмен емдеу жүйке түтігінің түзілу ақауларының алдын алу үшін фолий қышқылын (тәулігіне 2 мг) бір мезгілде енгізумен жүргізілуі керек. ұрықта [25]. 5-ASA препараттарына келетін болсақ (Салофалк және т.б.), бақыланатын зерттеулер оларды жүктілік кезінде 2-3 г/тәулік дозада (В категориясы) IBD бар әйелдерде қолданудың тиімділігі мен қауіпсіздігін дәлелдеді. Сонымен қатар, препараттар ИБД белсенді түрлерін емдеу үшін де, қайталанулардың алдын алу үшін де қолданылады [16, 17]. Жүкті әйелдерде кортикостероидтарды (В категориясы) қолдануға қарсы көптеген қарсылықтар бар, негізінен эксперименттік деректерге негізделген. Көптеген авторлардың пікірінше, оларды жүктілік кезінде қолдану мүмкіндігінше шектеулі болуы керек, ал тағайындалған дозалар мүмкіндігінше азайтылуы керек [1]. Иммуносупрессанттардың (6-меркаптопурин және азатиоприн (D категориясы)) тиімділігі ИБД-ның асқынған, стероидқа тәуелді және стероидқа төзімді түрлерін емдеу үшін дәлелденген. Дегенмен, тәжірибеде алынған бұл препараттардың потенциалды тератогендік және мутагендік әсерлері оларды жүктілік кезінде қолдануды болдырмау қажеттілігін тудырады [3, 23]. Метотрексат (X санаты) мутагендік және тератогендік қасиеттерге ие. Жүктілік кезінде оны қолдану қатаң түрде қарсы [20]. Циклоспорин (D категориясы) – ұрыққа жанама әсерлерінің жиілігі жоғары күшті иммуносупрессивті препарат [8]. Оны хирургиялық емдеуге балама ретінде аурудың стероидты рефрактерлі түрлері кезінде қолдану қолайлы болып саналады [35]. Көптеген бақыланатын зерттеулерде метронидазолдың (В категориясы) ҚД белсенді түрлерін емдеуде, әсіресе тоқ ішек пен перианальды аймақта зақымдануларды локализациялауда тиімді екендігі көрсетілді. Метронидазолды жүктілік кезінде қолдану ұрыққа жағымсыз әсер ету қаупіне байланысты қысқа мерзімді курстармен жүктіліктің II және III триместрлерімен шектеледі [1, 17]. Соңғы жылдары ісік некрозының факторына (В категориясы) антидене болып табылатын инфликсимаб (Ремикейд) Крон ауруының фистулярлы және төзімді түрлерін емдеу үшін қолданылды. Дәл осы препарат қазіргі уақытта UC емдеуде қолданылады. Дегенмен, инфликсимабты ИБД бар жүкті әйелдерде қолдануға қатысты зерттеулердің саны өте аз. 1. “Ковидтік” пневмония және COVID-19 клиникасының жүктілердегі ерекшеліктері. Жүктілерде жүргізу тактикасы. Коронавирустық инфекция (COVID-19) - SARS-CoV-2 тудыратын, аэрозоль-тамшы және контактілі-тұрмыстық берілу механизмі бар жедел инфекциялық ауру *Клиникалық көріністері жоқ Асимптоматикалық түрі (SARS COV-2 РНҚ ПТР оң нәтижесі, шағымдардың, клиникалық белгілердің болмауы *Клиникалық нұсқалары Жоғарғы тыныс алу жолдарының зақымдануы (ринит, фарингит) Төменгі тыныс жолдарының зақымдануы (COVID-пен байланысты пневмония) *Өкпеден тыс COVID-байланысты зақымданулар (гастроэнтерит, нефрит, гепатит, миокардит, иісті жүйке невриті, есту нервінің невриті, менингит, энцефалит, энцефалопатия, полиневропатия және т. б.) По степени тяжести - легкая степень - среднетяжелая степень - тяжелая степень - крайне тяжелая/критическая степень (ОРДС, ОДН, шок, СПОН и др.) По распространенности процесса по данным КТ (при наличии) КТ-1 (25% объема) КТ-2 (25-50% объема) КТ-3 (50-75% объема) КТ-4 (>75% объема Рентген / белгілері (КТ болмаған кезде) Бір жақты / екі жақты процесс (үлесін көрсете отырып) Екі жақты субтотальді/жалпы процесс Ағымы бойынша - аса құрылыс (ОРС, шок) (10 күнге дейін) - өткір (1 айға дейін.) - подострое (4-тен 12 аптаға дейін) - постковидтік синдром (12 аптадан жоғары).) Осложнения - ОРДС - ОДН - Сепсис - Септический шок - СПОН -ТЭЛА - ОНМК - ОИМ - ОСН - Нарушения ритма сердца - Миокардиты, перикардиты - Инфаркт миокарда при отсутствии обструктивного поражения коронарных артерий - Синдром Такацуба По срокам развития - первичное заболевание - повторное заболевание Ең жиі клиникалық көріністер-қызба, жөтел, миалгия, қалтырау, дисгевзия, аносмия, шаршаудың жоғарылауы. COVID-19 бар жүкті әйелдерге арналған зертханалық мәліметтерден лейкоцитоз, лейкопения, лимфопения, тромбоцитопения, С-реактивті ақуыз деңгейінің жоғарылауы тән. Пневмония-инфекцияның жиі диагноз қойылған клиникалық симптомы. Кеуде қуысының компьютерлік томографиясында (КТ)байқалған өзгерістер арасында екі жақты пневмонияның белгілері және "бұлыңғыр әйнек" симптомы басым. Covid-19 ауыр түрлерінің даму қаупі жоғары тобын соматикалық аурулары бар жүкті әйелдер мен босанған әйелдер құрайды: өкпенің созылмалы аурулары, жүрек - қантамыр жүйесінің аурулары, артериялық гипертензия, қант / гестаци - ялық диабет, онкологиялық аурулар, семіздік (жүктілікке дейін ИМТ ≥ 30 кг/м2), бүйректің созылмалы аурулары, бауыр, басқа экстрагенитальды аурулар, сондай-ақ жүкті әйелдің жасы 35 және одан жоғары. 3. Клинический случай. ЖТД қабылдауында Н. есімді науқас 32 жаста, 19-20 аптадағы жүктілік. Шағымы: жалпы әлсіздікке, шаршағыштыққа, күндізгі ұйқышылдыққа, шаштың түсуіне, тілдің жану сезіміне. Anamnesis morbi:жоғарыда айтылған шағымдар соңғы бір жыл мазалайды.. Созылмалы аурулармен ауырмайды. Жүктілікке дейінгі менструация циклі 6-7 күн болған. Жүктілік – 5, мед.түсік-2, босану – 3 (6 жас, 4 жас, 2,5 жас). Барлық балалар 1,5 жасқа дейін табиғи тамақтандырылған. Объективті: бойы 168 см, салмағы 68 кг. Терісі құрғақ, бозғылт, бөртпелер жоқ, тері тургоры сақталған. Шашы құрғақ, сынғыш. Тырнақтарында көлденең сызылған ақ жолақтар байқалады,сынғыш. Ісінулері жоқ. ТАЖ -21. Өкпе аускультациясында везикулярлы тыныс, сырылдар жоқ. АҚ 110/60 мм рт.ст.ЖЖЖ минутына 105. Жүрек тондарыырғақсыз, II тон анықталмайды, аорта нүктесінде қысқа систолалық шу. Соққылау симптомы екі жағынанда теріс. Жауап 1.Анемиялық және сидеропениялық синдром Болжам диагноз: ТТА ЖҚА.( гемоглобин,эрит,ЭТЖ),БХА( ферринтин,темир байланыстырушы қабілеті) Құрамында темірі бар құнарлы тағамдарды,жемістерді тұтыну, Темір сульфаты сироп5мл, таблетка 235мг Глюконат железа 300 мг Диспансерное наблюдение 6-12 мес 17. Интерпретация результатов лабораторно - инструментальных исследований и их клиническое значение   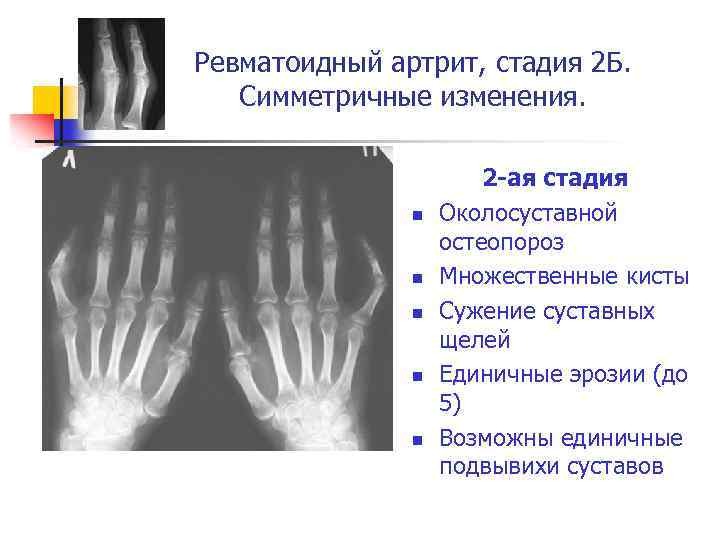 |
