Лучи. 2. Область ключицы, ключичноакромиального и плечевого сустава
 Скачать 1.41 Mb. Скачать 1.41 Mb.
|
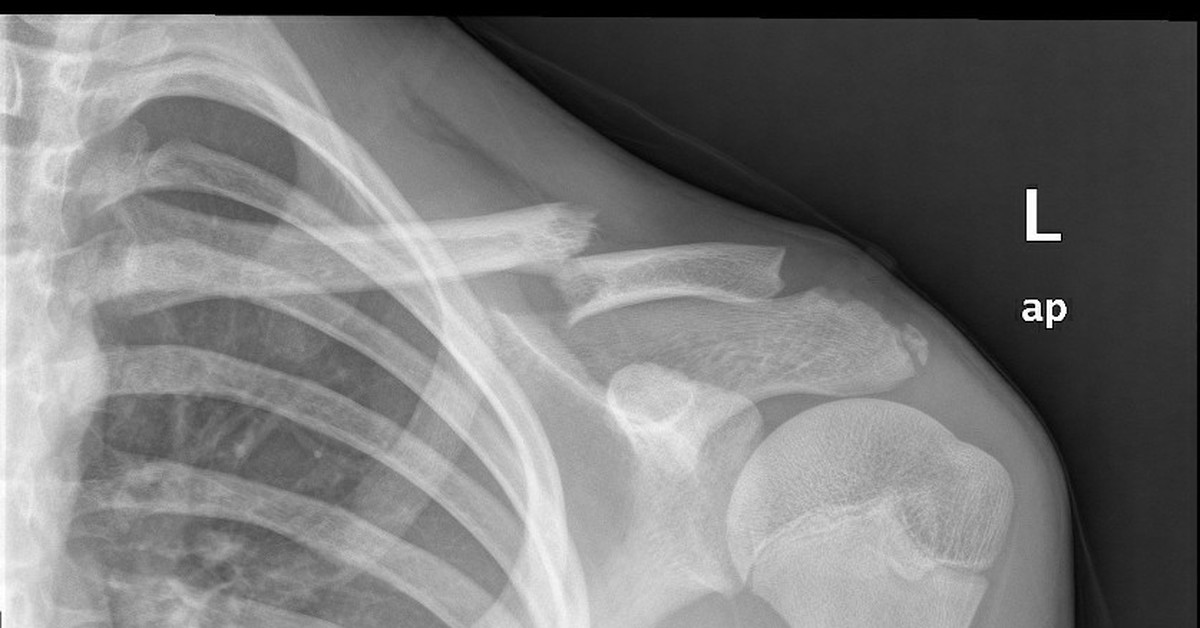 1. Рентгенография. 2. Область ключицы, ключично-акромиального и плечевого сустава 3. Передняя прямая проекция. 4. Локализация поражения - между средней и дистальной третью левой ключицы; 5. Линия перелома: форма - поперечная характер - просветление. 6. Положение отломков: поперечное смещение отломка вниз и кзади. 7. Состояние отломков - неровные; четкие. 8. Состояние костной ткани вне линии перелома - удовлетворительное. 9. Состояние близко расположенных суставов - удовлетворительное. 10. Наличие и характер репаративных явлений - отсутствует. 11. Заключение: свежий перелом 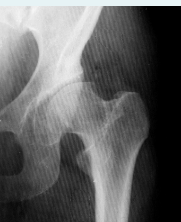 1. Рентгенография. 2. Область тазобедренного сустава. 3. Прямая передняя проекция. 4. Естественное контрастирование. 5. Патологический очаг локализован в области головки левой бедренной кости 6. Количество патологических очагов - 1. Деформация головки бедренной кости вследствие хронического воспалительного процесса 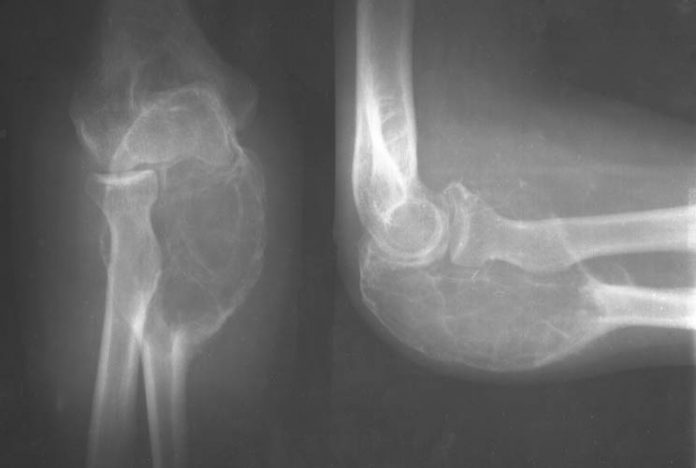 1. Рентгенография. 2. Область локтевого сустава. 3. Прямая передняя (слева) и боковая (справа) проекции исследования. 4. Естественное контрастирование. 5. Патологический очаг локализован в области проксимального отдела локтевой кости. 6. Количество пат.очагов - 1. 7. Характер тенеобразования - просветление. 8. Форма патологического очага - веретенообразная. 9. Размеры патологического очага - по отношению к локтевой кости - крупные. 10. Структура патологического очага - однородная. 11. Контуры - ровные, чёткие. 12. Состояние окружающих органов и тканей (в т. ч. надкостницы) - удовлетворительное. 13. Ведущий синдром - изменение объёма кости ("вздутие" кости) 14. Морфологический субстрат - наличие доброкачественного образования (киста) 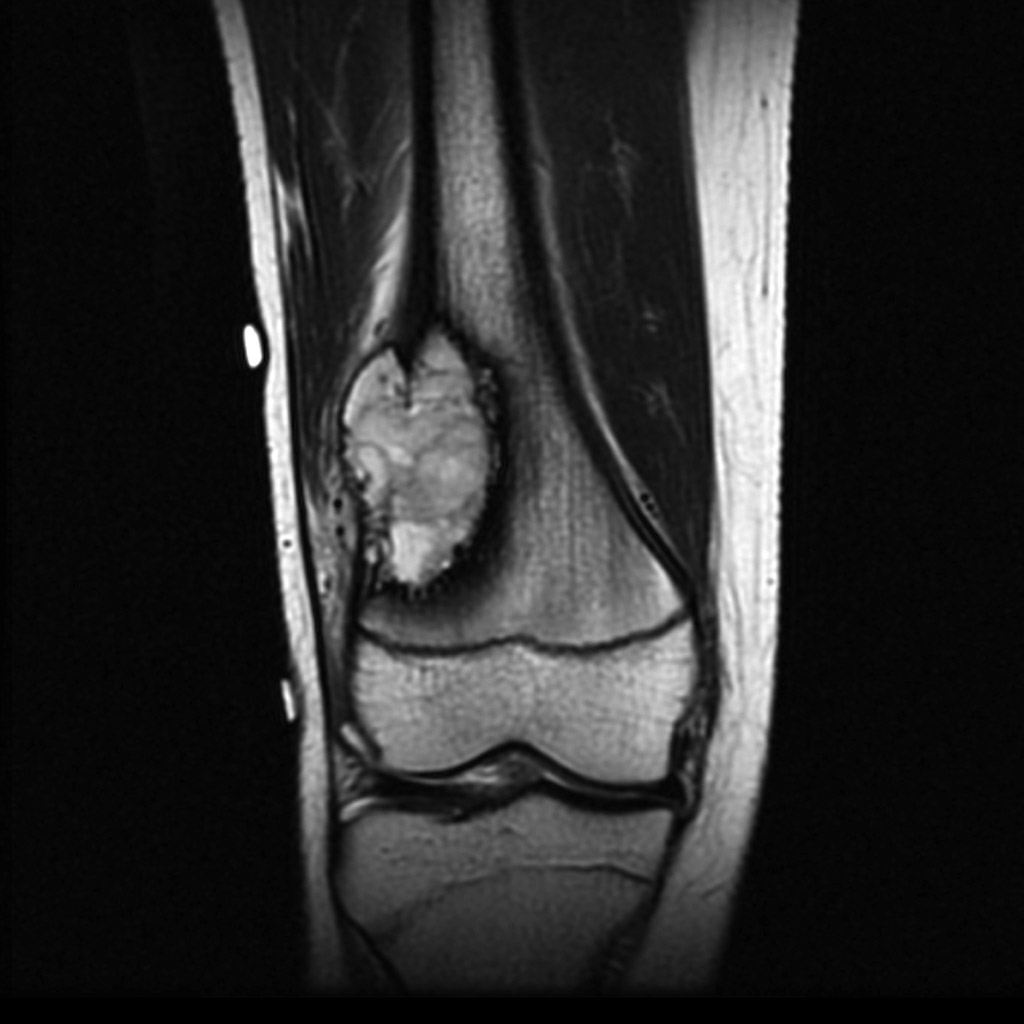 1.Метод исследования – Магнитно-резонансная томография. 2. Область коленного сустава. 3. Фронтальный срез. 4. Естественное контрастирование. 5.Локализация патологического очага - область дистального метафиза бедренной кости. 6. Характеристика патологического очага: - количество пат.очагов -1. - характер визуализации - гиперинтенсивный очаг. - структура - однородная. - форма - неправильная. - размеры - по отношению к дистальному эпифизу бедренной кости - крупные. - контуры - чёткие, ровные. 7. Ведущий синдром - Изменение объема кости (увеличение). 8. Морфологический субстрат - разрастание костной ткани (остеосаркома). 9. Заключение: В области дистального метафиза бедренной кости локализован гиперденсивный очаг разрастания костной ткани - остеосаркома. Состояние окружающих тканей - удовлетворительное. 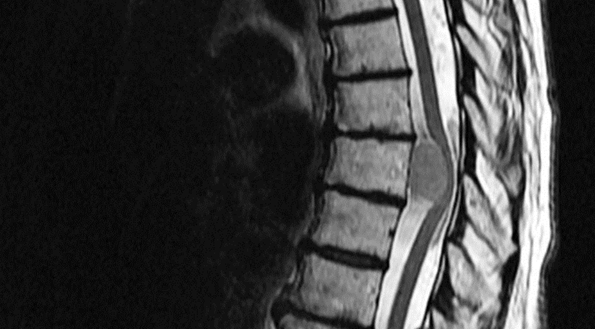 1. Магнитно-резонансная томография (Режим Т2) 2. Спинной мозг, грудной отдел позвоночника. 3. Сагиттальный срез. 4. Естественное контрастирование. 5. Патологический очаг локализован в субарахноидальном пространстве спинного мозга. 6. Характеристика патологического очага: - количество - 1 - характер визуализации - гипоинтенсивный очаг - форма - овальная - размеры - по отношению к грудному позвонку патологический очаг крупный - контуры - ровные, чёткие. 7. Ведущий синдром - гипоинтенсивный очаг в спинном мозге, вызывающий локальное сужение спинного мозга. 8. Морфологический субстрат - Разрастание патологической ткани (опухоль), приводящее к сдавлению спинного мозга. 9. Заключение: выявлен гипоинтенсивный очаг в спинном мозге крупных размеров, вызывающий локальное сужение спинного мозга — разрастание патологической ткани (опухоль). 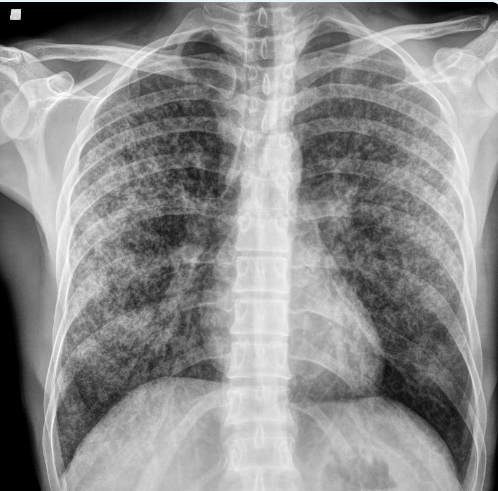 1. Рентгенография. 2. Органы грудной полости. 3. Прямая передняя проекция. 4. Естественное контрастирование. 5. Локализация - на всём протяжении легочных полей обоих лёгких. 6. Характеристика патологического очага: - количество - множественные очаги. - характер визуализации - затемнение. - форма - неправильная. - размеры - мелкие по отношению к лёгкому. - контуры - неровные, нечёткие. 7.Ведущий синдром - Диффузная диссеминация. 8.Морфологический субстрат - диссеминированные процессы (туберкулёз) 9. Заключение - на всём протяжении легких наблюдаются мелкие очаги затемнения, расположенные диффузно. Данная патологическая картина свидетельствует о наличии диссеминированного туберкулёза легких. 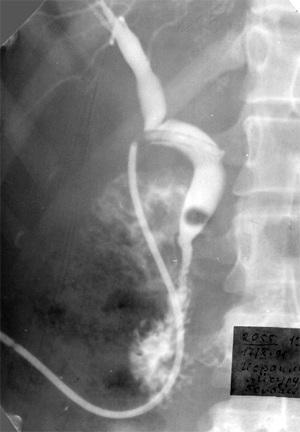 1. Чрескожная чреспечёночная холангиография. 2. Желчевыводящие пути (общий желчный проток). 3. Передняя прямая проекция. 4. Искусственное контрастирование; рентгенпозитивный, водорастворимый контраст; путь введения - с помощью катетера. 5. Локализация - общий жёлчный проток. 6. Характеристика патологического очага: - количество - один; - характер - дефект наполнения; - форма - округлая; - контуры - ровные, четкие; - по отношению к диаметру общего желчного протока - крупных размеров. 7. Ведущий синдром: Ограниченное уменьшение тени желчных протоков. 8. Морфологический субстрат: Рентгеннегативний конкремент. 9. Заключение: На уровне общего желчного протока выявляется округлый дефект наполнения крупных размеров - конкремент. 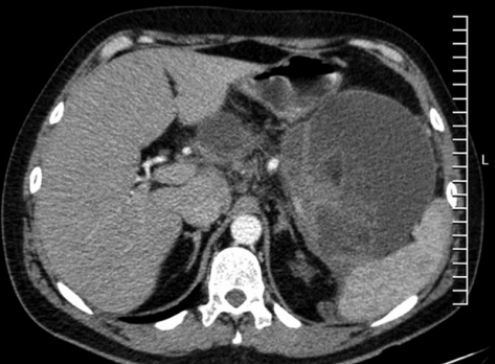 1. Компьютерная томография. 2. Органы брюшной полости. 3. Аксиальный срез. 4. Искусственное контрастирование; водорастворимый, рентгенпозитивный контраст; путь введения - внутривенный. 5. Локализация пат.очага - поджелудочная железа. 6. Характеристика патологического очага: - количество - два; - характер - гиподенсивные очаги; - структура - неоднородная; - размеры - крупный очаг - около 12 см; второй очаг - до 3 см; - форма - округлая; - контуры - ровные, чёткие. 7. Ведущий синдром - гиподенсивные очаги в паренхиме органа. 8. Морфологический субстрат - жидкостные образования - кисты. 9. Заключение: В паренхиме поджелудочной железе выявляются два округлых гиподенсивных очага, неоднородной структуры - кисты, за счёт которых наблюдается увеличение объёма поджелудочной железы. Состояние окружающих тканей не изменено. 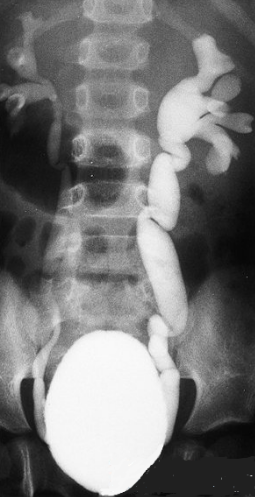 1. Цистография. 2. Органы мочевыделительной системы 3. Прямая передняя проекция. 4. Искусственное контрастирование, водорастворимый рентгенпозитивный контраст, путь введения контрастного вещества — через катетер. 5. Локализация - левый мочеточник и чашечно-лоханочный комплекс 6. Характеристика патологического очага: - количество пат.очагов - один. - характер - увеличение размеров тени. - форма мочеточника - извитая. - контуры - ровные, четкие. - размеры - по отношению к правому мочеточнику и чашечно-лоханочному комплексу - значительно увеличены. 7. Ведущий синдром — расширение чашечек, лоханки и мочеточника – каликопиелоуретероэктазия 8. Морфологический субстрат — Нарушение оттока мочи вследствие мегауретера. 9. Заключение: наблюдается нарушение оттока мочи вследствие мегауретера с расширением левого чашечно-лоханочного комплекса и мочеточника. 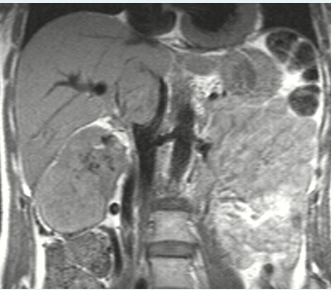 1. Магнитно-резонансная томография. 2. Органы брюшной полости и забрюшинного пространства. 3. Фронтальный срез. 4. Естественное контрастирование. Комментарий: Вы описываете не то Не заметили опухоль 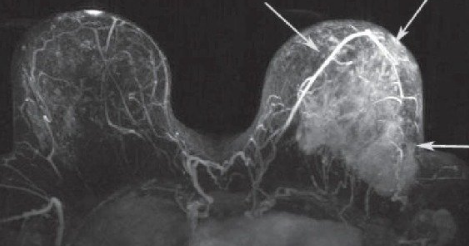 1. Магнитно-резонансная томография. 2. Молочные железы. 3. Аксиальный срез. 4. Искусственное контрастирование; парамагнетик; путь введения - внутривенный. 5. Локализация - паренхима левой молочной железы. 6. Характеристика патологического очага: - количество - один; - характер - гиперинтенсивный очаг; - структура - неоднородный очаг; - по отношению к левой молочной железе - крупных размеров; - форма - неправильная; - контуры - неровные, нечёткие. 7. Ведущий синдром: Гиперинтенсивный очаг в паренхиме молочной железы. 8. Морфологический субстрат: Разрастание патологической ткани (опухоль). 9. Заключение: В паренхиме левой молочной железы выявляется гиперинтенсивный очаг крупных размеров, неоднородной структуры - опухоль. 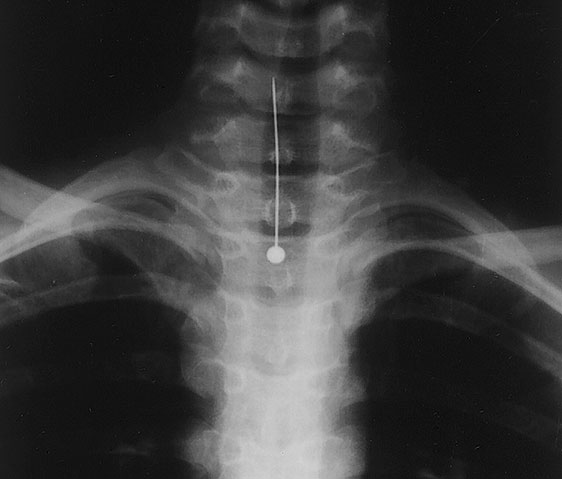 1. Рентгенография. 2. Область шеи. 3. Прямая передняя проекция. 4. Естественное контрастирование. 5. Локализация - трахея. 6. Характеристика патологического очага: - количество - один; - характер - затемнение; - форма - неправильная; - крупных размеров по отношению к диаметру трахеи; - контуры - ровные, чёткие; - структура – однородная, металлической плотности 7. Ведущий синдром - интенсивная тень в проекции трахеи. 8. Морфологический субстрат - инородное тело металлической плотности. 9. Заключение: выявляется интенсивная тень металлической плотности неправильной формы в проекции трахеи - инородное тело. 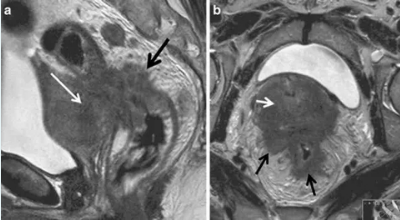 1. Магнитно-резонансная томография (Т2-режим) 2. Органы малого таза. 3. а - сагиттальный срез, б - аксиальный срез. 4. Искусственное контрастирование, супермагнетики, в-в введение 5. Локализация - пат.очаг локализован в стенке матки, распространяется от её шейки до прямой кишки, вовлекая окружающую жировую клетчатку. 6. Характеристика патологического очага: - количество - один; - характер - гипоинтенсивный очаг по отношению к окружающей жировой клетчатке; - форма - неправильная; - по отношению к размерам матки - крупный очаг; - контуры - неровные, чёткие; - структура - однородная. 7. Ведущий синдром: гипоинтенсивный очаг в стенке матки, с вовлечением прямой кишки и окружающей жировой клетчатки. 8. Морфологический субстрат: разрастание патологической ткани — опухоль. 9. Заключение: выявлен гипоинтенсивный очаг крупных размеров в стенке матки, с вовлечением прямой кишки и окружающей жировой клетчатки — разрастание патологической ткани (опухоль) |
