Одонтогенный остеомиелит челюсти. 2. Патогенез одонтогенного остеомиелита
 Скачать 0.9 Mb. Скачать 0.9 Mb.
|
|
СОДЕРЖАНИЕ ВВЕДЕНИЕ..................................................................................................................3 1. Этиология.................................................................................................................4 2. Патогенез одонтогенного остеомиелита...............................................................6 3. Патологическая анатомия остеомиелита.............................................................10 4. Классификация......................................................................................................14 5. Клиника и диагностика одонтогенного остеомиелита......................................16 6. Лечение...................................................................................................................27 7. Заключение.............................................................................................................29 Список литературы....................................................................................................30 ВВЕДЕНИЕ Острый одонтогенный остеомиелит – весьма часто встречающееся тяжелое заболевание, которое сопровождается воспалением всех элементов костной ткани челюстей. Острый одонтогенный остеомиелит челюстей может сопровождаться тяжелыми осложнениями, в некоторых случаях несовместимых с жизнью. Опасность остеомиелита заключается в том, что заболевание нередко осложняется генерализацией. Упоминания о нем встречаются в трудах Гиппократа, Авиценны, Парацельса, Галена и других врачей. В 1880 году ученым Луи Пастером из гноя больной остеомиелитом был выделен микроорганизм, который впоследствии был назван стафилококком. Позже было установлено, что любой микроорганизм может вызывать остеомиелит, однако его основным возбудителем является золотистый стафилококк. Однако в 70-х годах прошлого столетия ученые пришли к выводу, что остеомиелит может вызываться также и грамотрицательными бактериями, в частности, вульгарным протеем, синегнойной палочкой, кишечной палочкой и клебсиеллой - чаще всего именно эти бактерии высеваются в ассоциации со стафилококком. Одним из важнейших этиологических факторов возникновения остеомиелита могут быть и вирусные инфекции, на фоне которых развивается 40-50% случаев заболевания остеомиелитом. По течению остеомиелит может быть острым, подострым и хроническим. Причин возникновения остеомиелита челюсти несколько, но в подавляющем большинстве случаев инфекция проникает в кость через испорченный зуб - в абсолютном большинстве (75%) через больной зуб (осложнение периодонтита), через кровь (при хронических инфекциях, например, хронический тонзиллит), при острых инфекциях, например, скарлатина, дифтерия), при травме челюсти (переломы, ранения). 1. ЭТИОЛОГИЯ В 1880 году ученым Луи Пастером из гноя больной остеомиелитом был выделен микроорганизм, который впоследствии был назван стафилококком. Позже было установлено, что любой микроорганизм может вызывать остеомиелит, однако его основным возбудителем является золотистый стафилококк. Однако в 70-х годах прошлого столетия ученые пришли к выводу, что остеомиелит может вызываться также и грамотрицательными бактериями, в частности, вульгарным протеем, синегнойной палочкой, кишечной палочкой и клебсиеллой - чаще всего именно эти бактерии высеваются в ассоциации со стафилококком. Одним из важнейших этиологических факторов возникновения остеомиелита могут быть и вирусные инфекции, на фоне которых развивается 40-50% случаев заболевания остеомиелитом. Одонтогенный остеомиелит — гнойно-инфекционное воспалительное заболевание челюстных костей, при котором источником инфекции являются пораженные кариесом и его осложнениями зубы. Зубы придают челюстным костям анатомическую особенность, не встречающуюся в других отделах скелета. Только в челюстях костная ткань находится в непосредственном контакте с источником инфекции, откуда инфекция может поступать длительное время. Это делает механизм развития острого одонтогенного остеомиелита непохожим на механизм развития заболевания в других костях. Остеомиелит челюстей вызывается чаще всего смешанной микрофлорой: различными видами стафилококков, стрептококками и другими кокками, рядом палочковидных форм (кишечная, синегнойная палочки), нередко в сочетании с гнилостными бактериями. При тяжелых формах высевают анаэробную флору. В подавляющем большинстве случаев остеомиелит челюстей возникает в результате проникновения в кость микрофлоры из околоверхушечного очага при периодонтите, периостите, реже – из краевого периодонта при осложнениях пародонтита, иногда этот патологический процесс развивается при нагноении кист челюстей, как осложнение альвеолита и др. Наиболее частым источником патогенной микрофлоры при одонтогенных остеомиелитах челюстей являются зубы с гангренозно-распавшейся пульпой и инфекционными очагами в периодонте. Из воспаленной, а затем некротизированной пульпы патогенные микроорганизмы и их токсины попадают в периодонт, где возникает воспалительная реакция, а затем септический материал контактным путем либо по лимфатическим и кровеносным сосудам поступает в костномозговые пространства челюсти. Патогенная микрофлора может поступать в костномозговые пространства по лимфатическим путям также из живой, но воспаленной пульпы (при остром гнойном пульпите).   2. ПАТОГЕНЕЗ Инфекционно-эмболическая теория. В основе этой теории лежит мнение, что воспаление в кости возникает в результате эмболического переноса инфекции и оседания в концевых капиллярах, их тромбирования. Нарушение кровообращения и питания кости ведет к ее некрозу, присоединение инфекции к гнойному воспалению. Результаты анатомических и морфологических исследований строения кости опровергли локалистические и анатомические положения авторов инфекционно-эмболической теории. Сторонники другой теории основывались на изменениях реактивности организма под влиянием различных раздражителей и их отражении на развитии местного воспалительного процесса в кости, воспроизводя модель остеомиелита нижней челюсти. Среди факторов, предопределяющих развитие воспалительного процесса, авторы отметили сенсибилизацию, что подтверждено в клинике. У большинства больных остеомиелит челюсти формируется на фоне повторных обострений хронического периодонтита. Г.И. Семенченко (1958) ведущую роль в развитии остеомиелита челюсти отводит нервно-рефлекторным нарушениям (нейротрофическая теория). Современные достижения микробиологии, биохимии, иммунологии, патофизиологии позволяют выделить основные механизмы патогенеза остеомиелита челюсти. Решающее значение в развитии гнойно-некротического процесса в кости, его протяженности имеет реактивность организма. При развитии остеомиелита челюсти могут быть снижены неспецифические защитные механизмы организма, что, вероятно, связано с переохлаждением, переутомлением, стрессовыми ситуациями, перенесенными острыми респираторными, аденовирусными или другими инфекциями, сопутствующими заболеваниями, а также проводимой лекарственной терапией. Важную роль в развитии гнойно-некротического процесса в костной ткани играет иммунитет. Иммунологическая реактивность организма определяет возможность распознавания и специфического реагирования (блокады, нейтрализации, разрушения и др.) на антигенные раздражители микроорганизмы. Хронические одонтогенные очаги, их обострения ведут к нарушению иммунных реакций. Их дисбаланс лежит в основе развития остеомиелита челюсти. Неоднократное воздействие микроорганизмов и продуктов их распада эндотоксинов создает повышенную чувствительность к ним сенсибилизацию, высокая степень которой создает большую вероятность гиперергического течения воспаления при остром остеомиелите челюсти. С повышением степени сенсибилизации увеличиваются дисбаланс иммунитета и невозможность организма обеспечить адекватную защитную реакцию развивается гнойнонекротический процесс костной ткани. Для развития остеомиелита челюсти определенное значение имеют врожденные и приобретенные нарушения иммунитета (первичные или вторичные иммунопатологические заболевания и состояния) при диабете, заболеваниях крови; нередко остеомиелит челюсти возникает при ревматизме, полиартритах, болезнях печени, почек и др. У отдельных больных это определяет вялое течение остеомиелита челюсти с гипергической воспалительной реакцией. Состояние местного иммунитета приобретает особую значимость в развитии остеомиелита челюсти. Хронический одонтогенный очаг, его обострения иногда неоднократные, постепенно нарушают баланс местных клеточных гуморальных реакций неспецифических и специфических. Постоянное воздействие микроорганизмов и продуктов их распада на костный мозг нарушает его структуру, клеточную потенцию и активность защитных реакций. Ротовая жидкость ткани периодонта, а затем костный мозг как важный орган местного иммунитета не могут обеспечить противодействие инфекции, которая в таких случаях беспрепятственно проникает в костную ткань. Распространению гнойного процесса из периодонта в толщу кости альвеолярного отростка и тела челюсти благоприятствуют анатомические особенности: наличие в стенках альвеол значительного количества мелких отверстий, через которые проходят кровеносные и лимфатические сосуды, а также нервные стволики. При остром, хроническом периодонтите и его обострениях возникают значительная резорбция и перестройка костной ткани в окружности верхушки корня зуба, расширение естественных отверстий в стенках его альвеолы и образование на некоторых участках широкого сообщения между периодонтом и прилежащими костномозговыми пространствами. В результате этого создаются благоприятные условия для распространения гнойного экссудата из воспаленного периодонта в толщу кости альвеолярного отростка и тела челюсти. Развивается гнойно-некрогический процесс костной ткани остеомиелит челюсти. Важное значение в развитии остеомиелита имеет кровообращение. Проникновение в кость воспалительного экссудата ведет к нарушению микроциркуляции костного мозга. В основе микроциркуляторных расстройств лежат феномены аллергии: 1. Сосудистые реакции, обусловленные соединениями антигена с антителами, в которые вовлекаются базофилы или тучные клетки. 2. Цитотоксические реакции как взаимодействие антигена на антитело на мембранах клеток и тканей. 3. Реакция антиген-антитело с участием комплемента. 4. Реакция замедленной гиперчувствительности. Эти механизмы определяют проницаемость сосудистой стенки микроциркуляторного русла красного костного мозга, нарушение свертывающей и фибринолитической систем. Как конечный результат развиваются тромбоз сосудов костного мозга и гнойное расплавление тромбов, а также нарушение питания, ведущее к некрозу кости. Скопление гноя в кости ведет к внутрикостной гипертензии и вовлечению в процесс экстраоссальных сосудов. Местное нарушение гемодинамики при остром остеомиелите челюсти влияет на общие показатели свертывающей, фибринолитической и других систем крови. Таким образом, острый остеомиелит челюсти развивается при снижении и нарушении общей противоинфекционной неспецифической и специфической защиты организма, нередко на фоне первичной или вторичной иммунологической недостаточности как проявлений органной патологии. Общая иммунологическая реактивность, длительное воздействие на ткани очагов одонтогенной инфекции влияют на местные защитные реакции и непосредственно на различные компоненты ротовой жидкости, тканевые и сосудистые структуры костного мозга. Патогенетическим фактором для развития остеомиелита является высокая и иногда чрезмерная степень сенсибилизации. Различные феномены аллергии способствуют нарушению гемодинамики и свертывающей системы крови, что определяет течение гнойно-некротического процесса в кости. 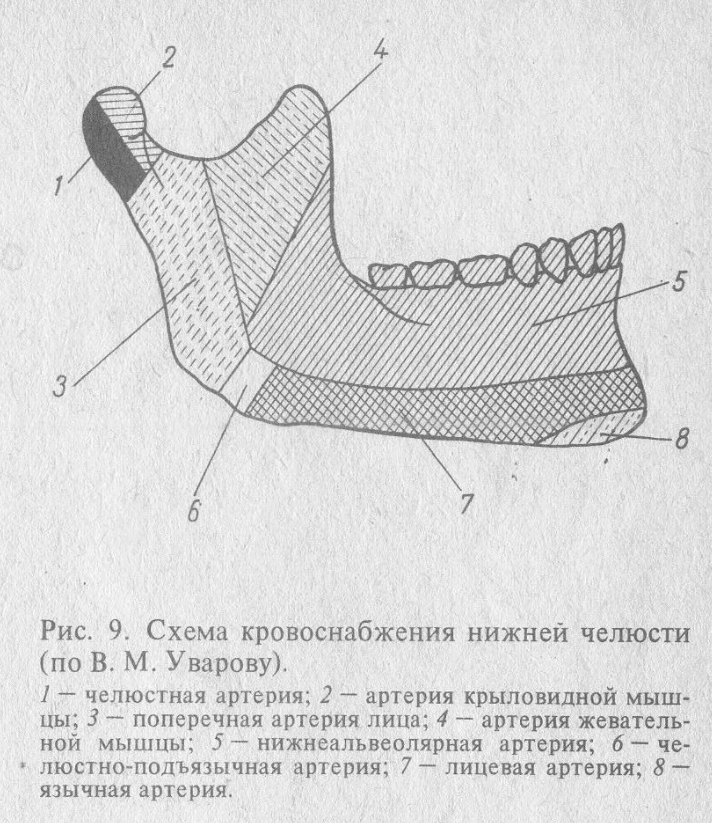 3. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ ОСТЕОМИЕЛИТА Патологоанатомически острый остеомиелит как гнойнонекротический процесс характеризуется поражением всех компонентов кости - костного мозга, основного вещества кости и прилегающих к ним надкостницы и околочелюстных мягких тканей. Гнойная инфекция, распространившись из периодонта в кость, вызывает отек и гиперемию отдельных участков костного мозга челюсти. Микроскопически в начальных стадиях острого гнойного остеомиелита отдельные участки костного мозга отличаются темно-красной окраской. В дальнейшем при наступившем гнойном расплавлении костного мозга среди этих темно-красных участков появляются желтоватые очажки, постепенно сливающиеся друг с другом и распространяющиеся на другие прилежащие отделы кости. Обнаруживаются множественные, различных размеров очаги гнойной инфильтрации и гнойного расплавления тканей, содержащие значительное число микроорганизмов. Постепенно гнойные очаги сливаются между собой. В участках пораженной кости обнаруживаются значительные изменения сосудов: расширение, полнокровие, стаз, тромбоз и гнойное расплавление тромбов. В окружности пораженного участка кости наблюдаются расширение сосудов, многочисленные кровоизлияния. Костный мозг находится в стадии инфильтрации серозным, а затем гнойным экссудатом. Воспалительные изменения из костного мозга переходят на содержимое питательных каналов кости, где также наблюдаются полнокровие, расширение сосудов, их стаз и тромбоз с последующим гнойным их расплавлением. В окружности сосудов ткани пропитываются серозным, а затем гнойным экссудатом. Содержимое питательных каналов подвергается гнойному расплавлению и затем гибнет вместе со стенками сосудов. Характерно отсутствие демаркации пораженных участков кости. Усиливающаяся инфильтрация лейкоцитами костного мозга, костных балочек создает обширные гнойные очаги. Находящаяся внутри их костная ткань некротизируется. Как указывает Г.А. Васильев (1972), в зависимости от характера микрофлоры и иммунобиологического состояния организма, а также местных особенностей при развитии заболевания процесс может распространяться на небольшой участок кости. В этих случаях развивается ограниченный остеомиелит челюсти. При прогрессирующем распространении воспалительных явлений в кости наблюдается поражение все новых ее участков и возникает диффузный остеомиелит челюсти. М.М. Соловьев (1985) выделяет ограниченный, очаговый и диффузный остеомиелиты. При остеомиелите челюсти отмечаются также воспалительные изменения в окружающих кость тканях: надкостнице, околочелюстных мягких тканях, лимфатических узлах. Развивается коллатеральный отек как проявление реактивного воспаления. При поражении надкостницы соответственно пораженному участку кости возникают ее отек, гиперемия, она утолщается, разволокняется. Серозный экссудат, а затем гнойный, выйдя из кости, расслаивает и отслаивает надкостницу по обе стороны кости. В результате этого образуются поднадкостничные гнойники. При выходе гнойного экссудата от основания верхней или нижней челюсти, ветвей челюсти инфекция распространяется на околочелюстные мягкие ткани, в которых образуются абсцессы и флегмоны. Иногда гной прорывается в мягкие ткани через поднадкостничный очаг. Развитие абсцессов и флегмон утяжеляет течение острого остеомиелита челюсти; усугубляются сосудистые изменения. Кроме интраоссальных и периоссальных нарушений гемодинамики и свертывающей системы крови, происходят изменения сосудов надкостницы и околочелюстных мягких тканей, что ведет к нарушению питания больших участков кости и увеличению объема омертвения костной ткани. Нарушение кровоснабжения кости в центре гнойно-некротического процесса и других участках влияет на характер секвестрации. Могут образовываться центральные или поверхностные секвестры, значительные полости или мелкие очаги в кости. Нередко адекватная местная и общая терапия в первые дни острой фазы остеомиелита челюсти может ограничивать зоны некроза до небольших точечных участков кости, часто подвергающихся расплавлению в гнойном очаге. Это часто ведет к постановке ошибочного диагноза периостита или к предположению, что остеомиелит купировался в острой фазе и не перешел в хроническую. Именно такое течение может быть основой для развития гнездной или деструктивно-продуктивной или даже продуктивной форм. В последние годы наблюдается нетипичное для острого остеомиелита медленное, вялое течение, что нередко создает трудности для диагностики. Такие проявления развиваются, как правило, при дисбалансе иммунитета или на фоне иммунологической недостаточности при наличии общих заболеваний. Это может быть также связано с проводимой нередко нерациональной антибактериальной терапией. После некроза кости, выхода гнойного экссудата из нее острые воспалительные явления стихают, процесс переходит в подострую стадию. Она характеризуется разрастанием богатой сосудами грануляционной ткани в окружности омертвевших участков кости. Последние подвергаются частичному рассасыванию. В результате происходит постепенное отделение омертвевших участков кости от неповрежденных ее отделов. Начинается секвестрация. Одновременно со стороны надкостницы и частично от кости образуется новая костная ткань. При переходе процесса в хроническую стадию наблюдаются дальнейшее отграничение воспалительных очагов, отторжение секвестров. Продолжается новообразование костной ткани, постепенно утолщающейся и по мере кальцификации приобретающей значительную плотность. Одновременно уменьшаются и ограничиваются воспалительные изменения окружающих тканей. Отделившиеся секвестры становятся подвижными. Новообразованная костная ткань в окружности остеомиелитического очага представляет собой секвестральную коробку. У молодых здоровых людей происходит избыточное образование кости. Самопроизвольно отторгшийся или удаленный оперативным путем секвестр грязно-серой окраски и неровными краями.На месте бывшего секвестра полость в кости постепенно заполняется разрастающейся грануляционной и остеоидной тканью, превращающейся в дальнейшем в кость. В отдельных участках челюсти могут остаться воспалительные очаги, выполненные грануляционной тканью, а иногда содержащие небольшие или точечные секвестры. Эти очаги нередко являются причиной обострения воспалительного процесса и могут длительно это поддерживать. Мелкие и особенно точечные секвестры в них иногда полностью рассасываются. Полость, заполненная грануляциями и содержащая микроорганизмы, создает хронический очаг, который отрицательно влияет как на общие защитные, гак и на местные факторы. Клеточная реакция в очаге, будучи проявлением аллергии и непосредственно отражая повышенную чувствительность замедленного типа, одновременно способствует возникновению аутоиммунного процесса. Все это обусловливает длительное течение хронического остеомиелита, поражение новых участков кости, безсеквестральное течение процесса. В других случаях наряду с воспалительно-некротическими и дистрофическими процессами в кости наблюдаются продуктивные гиперпластические изменения. При этом образуется избыточная молодая костная ткань как в эндосте, так и в периосте. Многообразие морфологических изменений, возникающих при остеомиелите, отражается в клинической симптоматике, прежде всего в рентгенологической картине. 4. КЛАССИФИКАЦИЯ ОДОНТОГЕННОГО ОСТЕОМИЕЛИТА Г. И. Семенченко (1958) предлагает систематизировать воспалительный процесс на каждой челюсти в отдельности и выделяет на нижней челюсти пять форм его течения: ограниченный или распространенный остеомиелит альвеолярного отростка, ограниченный или распространенный остеомиелит тела или ветви нижней челюсти, множественные гнездные поражения нижней челюсти с секвестрами или без них, ограниченный или распространенный остеомиелит альвеолярного отростка и тела нижней челюсти или альвеолярного отростка, тела и ветви челюсти, гипертрофическая форма хронического остеомиелита нижней челюсти. Также остеомиелит классифицируют по другим признакам: 1. По причине возникновения: а. Одонтогенный б. Гематогенный в. Травматический г. Постлучевой д. Специфический е. Контактный 2. По стадии течения: а. Острый б. Подострый в. Хронический 3. По локализации: а. На верхней челюсти б. На нижней челюсти 4. По распространенности а. Ограниченный (локализация в пределах пародонта 2-3 зубов) б. Очаговый (локализация включает альвеолярный отросток, тело челюсти на протяжении 3-4 зубов, ветвь челюсти на протяжении 2-3 см) в. Диффузный (с поражением половины или всей челюсти) 5. КЛИНИКА И ДИАГНОСТИКА ОСТРОГО ОДОНТОГЕННОГО ОСТЕОМИЕЛИТА При относительно медленном развитии остеомиелита первым признаком является боль в области причинного зуба. Перкуссия зуба резко болезненна, выявляется сначала умеренная, а затем значительная подвижность его. Слизистая оболочка в области десневого края с обеих сторон отечна и гиперемирована. Пальпация этой области болезненна. Температура тела повышается до 37,5-38 С, чаще больные отмечаются общее недомогание. Такое развитие остеомиелита может напоминать картину периостита. При бурном развитии остеомиелита, возникшая на ограниченном участке челюсти боль быстро распространяется и возрастает. В ближайшие часы температура тела достигает 40 С. Отмечается озноб. В особо тяжелых случаях у больных отмечаются сумеречные состояния. Развитие остеомиелита в таких случаях очень похоже на течение острых инфекционных болезней. При осмотре полости рта выявляется картина множественного периодонтита – зубы, соседние с «причинными», подвижны, болезненны при перкуссии. Слизистая оболочка десны резко гиперемирована, рыхлая и отечная. Рано возникает поднадкостничный абсцесс, возникает воспалительная контрактура жевательных мышц. На высоте развития острого процесса определяется снижение чувствительности кожи подбородочной области (симптом Венсана), что является результатом сдавления воспалительным экссудатом нижнего альвеолярного нерва. Уже в остром периоде отмечается лимфаденопатия регионарных лимфоузлов. При благоприятных условиях гнойный экссудат прорывается под надкостницу и, расплавляя слизистую, изливается в полость рта. Нередко таким образом остеомиелит осложняется флегмоной. Также гнойный экссудат может прорываться, в зависимости от локализации процесса, в гайморову пазуху, вызывая острый гайморит, в крылонебную ямку, в глазницу, в подвисочную область, к основанию черепа. Острая стадия остеомиелита челюстей продолжается от 7 до 14 дней. Переход в подострую стадию происходит в период образования свищевого хода, обеспечивающего отток экссудата из очага воспаления. На клиническом течении болезни в острой стадии отражаются преимущественно два типа воспалительной реакции гиперергическая, гипергическая. Нормергическая воспалительная реакция наблюдается редко, главным образом при восстановлении иммунитета под влиянием адекватной терапии. При гиперергической реакции развивается диффузный остеомиелит челюсти. Она отличается бурным течением, высокой степенью интоксикации и диффузным поражением кости с распространением гнойного процесса на мягкие ткани. При ограниченном процессе в кости больного беспокоят острые, часто интенсивные боли в области одного зуба, затем ряда зубов и участка челюсти, общее недомогание, температура тела в пределах субфебрильных цифр, симптомы интоксикации слабо выражены. Вместе с тем больной бледен, вял, иногда заторможен или излишне раздражителен. При скрупулезном опросе устанавливают изменение общего состояния в виде повышения температуры тела и озноба ночью, внезапного потоотделения, головной боли, потери аппетита. В случаях диффузного остеомиелита больной жалуется на боли в зубах, половине или всей челюсти, а также в половине лица и головы. Кроме того, наблюдаются боли во всем теле, значительная слабость, потеря аппетита, плохой сон, нередко бессонница. Общее состояние больного чаще средней тяжести, иногда удовлетворительное или тяжелое. Обычно больной бледен, вял, черты лица заострены. Сознание сохранено, но при выраженной интоксикации возможен бред. Тоны сердца глуховатые или глухие. Пульс учащен, даже в покое, часто аритмичен. При движении больной бледнеет, покрывается липким потом, появляются головокружение, общая слабость. Можно отметить нарушения деятельности других органов и систем, в том числе кишечника (обычно бывает запор, реже - диарея). Нормергическое течение острого остеомиелита челюсти характеризуется яркой картиной только в начале болезни. В течение 2-4 дней после удаления зубов, разрезов, перфораций кости и других местных и общих лечебных мероприятий воспалительные явления купируются. Однако, несмотря на видимое благополучие, признаки воспаления в виде утолщения кости, гноетечения из альвеолы остаются. Другими словами, процесс принимает форму гипергической воспалительной реакции. При ограниченных остеомиелитах челюсти температура тела может быть субфебрильной, но часто в течение 1-3 дней повышается до 39-40 °С. Возможны ознобы, профузные поты в течение нескольких дней или только ночью. Интоксикация умеренная. При диффузном остеомиелите челюсти иногда бывает высокая температура тела - до 39,5- 40 °С, тип температурной кривой лихорадочный. Колебания температуры 2-3 °С. Интоксикация различной степени выраженности, озноб и пот - ее характерные симптомы. При исследовании тканей челюстно-лицевой области в ранний период заболевания изменения могут отсутствовать. Только при пальпации определяется болезненность по наружной поверхности челюсти в области воспалительного очага. На протяжении 2-3 дней появляется коллатеральный отек околочелюстных мягких тканей, регионарный лимфаденит проявляется образованием пакета лимфатических узлов. В последующие дни, особенно при распространении воспалительного процесса на основание нижней челюсти, увеличивается болезненность при ощупывании соответствующих отделов кости, наблюдается значительное утолщение ее вследствие нарастающих воспалительных изменений надкостницы. Поднижнечелюстные, подбородочные, иногда передние шейные лимфатические узлы значительно увеличены, болезненны при пальпации. У некоторых больных развивается гнойный лимфаденит. У больных с острым остеомиелитом челюсти при осмотре полости рта язык обложен, слюна густая и тягучая, изо рта - неприятный, иногда гнилостный запах. Прием пиши, глотание нередко затруднены. Участок слизистой оболочки альвеолярного отростка обычно на протяжении нескольких зубов гиперемирован и отечен как со стороны преддверия полости рта, так и с язычной или небной стороны. Пальпация этих участков десны болезненна, имеется некоторая сглаженность контуров костной ткани. Перкуссия зубов в очаге воспаления болезненна, отмечается нарастающая их патологическая подвижность. Зуб, являющийся источником инфекции, иногда подвижен больше других, а болезненность при перкуссии выражена меньше. Десна в его окружности на 3-4-й день становится отечной, цианотичной, отслаивается от альвеолярного отростка и при надавливании из-под нее выделяется гной. На нижней челюсти иногда процесс быстро распространяется по протяжению на губчатое вещество кости, захватывая тело и ветвь ее; симптомы со стороны зубов и прилежащей слизистой оболочки могут быть не выражены. При ограниченных остеомиелитах вовлекается в воспалительный процесс надкостница альвеолярного отростка, иногда и тела челюсти, с обеих сторон кости с вестибулярной и язычной поверхностей образуются поднадкостничные гнойники. При диффузных остеомиелитах эти изменения выражены на значительном протяжении кости и по обе стороны челюсти образуется несколько поднадкостничных очагов. Инфекция из кости и прилегающей к ней надкостницы распространяется в прилежащие мягкие ткани, возникают гнойные воспалительные процессы - абсцессы и флегмоны, утяжеляющие его течение. В отдельных случаях диффузный остеомиелит нижней челюсти с гиперергической воспалительной реакцией может развиваться быстро и бурно. Клинически на первый план выступают симптомы распространенных флегмон многих областей лица и шеи. Только позднее выявляется первичный очаг в кости. В клинической картине острого остеомиелита верхней и нижней челюстей имеется ряд особенностей. Острый остеомиелит верхней челюсти протекает легче по сравнению с острым остеомиелитом нижней челюсти. От альвеолярного отростка гной нередко распространяется в верхнечелюстную пазуху. Это сопровождается усилением болей, появлением гнойного отделяемого из носа. При остеомиелите верхней челюсти в области бугра редко образуются поднадкостничные гнойники, а гнойный экссудат распространяется в подвисочную ямку и далее в височную область. Вовлечение в процесс латеральной и медиальной крыловидных мышц ведет к развитию их воспалительной контрактуры. Острый остеомиелит альвеолярной части в области моляров и премоляров и основания нижней челюсти характеризуется вовлечением в процесс сосудисто-нервного пучка в нижнечелюстном канале и нарушением чувствительности тканей, иннервируемых нижним альвеолярным и подбородочным нервами (симптом Венсана). При остром остеомиелите тела и ветви нижней челюсти гнойный процесс распространяется на жевательную и медиальную крыловидную мышцы, возникает ограничение открывания рта воспалительная контрактура жевательных мышц. При быстром распространении гнойного процесса из кости в околочелюстные мягкие ткани и развитии остеофлегмон в тканях, прилегающих к верхней челюсти, - подвисочной и крыловиднонебной ямке, подглазничной, височной области; от нижней челюсти в околоушножевательной, поднижнечелюстной области, крыловиднонижнечелюстном пространстве и др., на первый план выступают симптомы флегмон. Острый остеомиелит челюсти сопровождается изменениями крови и мочи, которые зависят от индивидуальных особенностей организма, состояния неспецифических и специфических защитных факторов и соответственно типа воспалительной реакции. Различные показатели неспецифических тестов, иммунитета изменены, но отражают защитный характер реакций. В моче обнаруживают белок - от следов до 0,033 г/л, лейкоциты - до 20-25 в поле зрения. В острой стадии диффузного остеомиелита челюсти, характеризующейся гиперергической воспалительной реакцией, отмечаются снижение содержания гемоглобина (иногда значительное) и уменьшение числа эритроцитов. Число лейкоцитов повышается до 15,0-20,0*109/л со значительным сдвигом влево и появлением молодых нейтрофильных форм, в том числе миелоцитов; одновременно наблюдается лимфопения. СОЭ повышается до 50-60 мм/ч. Показатели различных защитных реакций (лейкоцитарный индекс интоксикации, белки, ферменты, тесты розеткообразования иммунокомпетентных клеток и антителообразование) отражают субкомпенсированный и иногда декомпенсированный характер изменений. В моче определяются белок (от 0,033 до 3 г/л), гематурия, цилиндрурия. При гипергическом течении острого остеомиелита челюсти в крови исходно снижены уровень гемоглобина и число эритроцитов, число лейкоцитов увеличено незначительно или может быть нормальным, а также наблюдается тенденция к его снижению. У отдельных больных лейкопения иногда достигает 4,0-109/л. Одновременно СОЭ может быть в пределах нормы. У некоторых больных, особенно старшей возрастной группы, СОЭ снижена. Изменения мочи могут быть различными и зависят от возраста больного, других его заболеваний. У больных с первичным или вторичным иммунодефицитом, стариков наблюдаются различные изменения - от незначительной альбуминурии до высокого содержания белка, гематурия, цилиндрурия. Компенсаторные реакции снижены, наблюдаются дисбаланс отдельных показателей иммунитета и ареактивность у стариков, ослабленных больных. В начале острого остеомиелита челюсти на рентгенограммах пораженных участков кости изменений не обнаруживается. Наблюдаются только патологические изменения в периодонте отдельных зубов или их корней, характерные для хронического периодонтита. Только на 10-14-й день от начала острого процесса удается установить первые признаки деструктивных изменений костной ткани, а также утолщение надкостницы. У отдельных больных обнаруживаются лишь периостальное утолщение и некоторая нечеткость костного рисунка. В подострой стадии остеомиелита челюсти боли уменьшаются, воспаление слизистой полости рта стихает, температура тела снижается до субфебрильной, показатели анализов крови и мочи приближаются к норме. Из свищевого хода обильно выделяется гной. Патоморфологически подострая стадия остеомиелита характеризуется постепенным ограничением участка поражения кости и началом формирования секвестров. В этот же период вместе с некротическим процессом наблюдаются репаративные явления. Общее состояние больного полностью нормализуется; при диффузном - улучшается (восстанавливаются сон, функция кишечника, появляется аппетит). Снижается температура тела и уменьшаются ее колебания в течение суток. Утренняя температура у больных, как правило, лишь немного выше 37С. У некоторых больных температура тела становится нормальной, иногда бывает субфебрилыюй в вечернее время. После вскрытия поднадкостничных очагов, околочелюстных абсцессов и флегмон в тканях постепенно уменьшаются воспалительные изменения. На месте вскрытия гнойных очагов в ранах образуются грануляции по краям, в центре их формируется свищевой ход или несколько ходов. Отделяемого становится меньше, исчезает его гнилостный запах, экссудат становится густым. Регионарные лимфатические узлы становятся плотными, более подвижными, уменьшается их болезненность. Открывание рта свободное и ограничено только при локализации остеомиелитических очагов в области угла и ветви нижней челюсти, бугра верхней челюсти. В полости рта слизистая оболочка, покрывающая альвеолярный отросток, нижний свод преддверия рта, цианогична, отечна. На месте вскрытия поднадкостничных гнойников имеются свищевые ходы со скудным гнойным отделяемым. Из лунки зуба выбухают грануляции. Отмечается подвижность зубов в области пораженной кости, стоящие по периферии зубы становятся менее подвижными. Нормализуются показатели красной крови, значительно уменьшается содержание лейкоцитов, в том числе нейтрофилов, СОЭ. У больных с диффузными формами остеомиелита челюсти число лейкоцитов может снижаться лишь до 12- 15109/л, сохраняется сдвиг лейкоцитарной формулы влево, СОЭ увеличена. Моча умеренно изменена (белок, лейкоциты). При вялом течении остеомиелита челюсти, особенно у ослабленных больных, лиц пожилого, старческого возраста, снижаются показатели гемоглобина и эритроцитов, сохраняется низкое содержание лейкоцитов, СОЭ в пределах нормы или снижена, остаются изменения в моче. При рентгенографии пораженных участков кости видны патологические изменения костной ткани участки резорбции кости, не имеющие четких границ. Определяется участок остеопороза кости с заметной границей между здоровой и пораженной тканью, но четких очертаний секвестра еще нет. За счет рассасывания минеральных солей в пораженном участке кости на рентгенограмме он определяется как бесструктурная костная ткань с довольно четко выраженной сменой участков просветления и уплотнения кости. Подострый остеомиелит продолжается в среднем 4-8 дней и без заметных признаков переходит в хронический. Хроническая форма остеомиелита челюстей может продолжаться от 4-6 дней до нескольких месяцев. Конечным исходом хронического остеомиелита является окончательное отторжение некротизированных костных участков с образованием секвестров. Самоизлечение наступает только после удаления через свищевой ход всех секвестров, но лечение при этом все же обязательно. Постановка диагноза хронического остеомиелита не вызывает больших трудностей. Наличие свищевого хода с гнойным отделяемым, «причинного» зуба и данные рентгенограмм (на рентгенограмме обнаруживается секвестральная полость, заполненная секвестрами различной величины) в большинстве случаев исключают ошибку. В отдельных случаях необходимо произвести исследование гноя для исключения костной формы актиномикоза. Общее состояние больного с хронической стадией остеомиелита челюстей улучшается и не внушает серьезных опасений. Температура тела чаще всего снижается до нормы, а у некоторых больных в течение длительного времени периодически повышается до 37,3-37,5 °С. При исследовании больных хроническим остеомиелитом челюстей определяется изменение конфигурации лица в результате инфильтрации окружающих челюсть мягких тканей и периостального утолщения кости. Кожа над утолщенной костью несколько истончена и натянута. Поражение ветви нижней челюсти обусловлено значительным уплотнением жевательной мышцы на стороне поражения и утолщением кости. В хронической стадии остеомиелита происходит дальнейшее заживление операционных ран. На месте их остаются свищевые ходы, идущие до кости, из которых выделялся гной, выбухают пышные кровоточащие грануляции. Ряд свищей рубцуется и втягивается внутрь. Лимфатические узлы уменьшаются, становятся плотными, менее болезненными при пальпации. При поражении угла и ветви нижней челюсти открывание рта ограничено. В хронической стадии остеомиелита наблюдаются обострения. Они характеризуются ухудшением общего состояния и самочувствия, подъемом температуры тела. В одних случаях задержка гноя ведет к открытию свищевого хода, и через него экссудат изливается наружу, в других - инфекция может распространяться в области лица и шеи, где образуется абсцесс или флегмона. При хроническом одонтогенном остеомиелите возможны следующие клинические варианты: деструктивный (секвестрирующий), деструктивно-продуктивный и продуктивный (гиперостозный или гиперпластичсский). Наблюдается поражение преимущественно нижней челюсти, ее тела, угла и ветви. У некоторых больных длительное течение остеомиелита челюсти не сопровождается образованием свищей. В полости рта пальпируется периостальное утолщение альвеолярного отростка. Зубы остаются интактными. При преобладании в хронической фазе продуктивных гиперпластических процессов у больных эндостальное и периостальное новообразование кости бывает выражено весьма значительно. Наблюдается и первично-хроническое течение болезни, когда острый период заболевания не выделяется, а в анамнезе есть указание только на воспалительные явления в области зуба. Заболевание наблюдается чаше у молодых людей. В зависимости от общего состояния больных, их возраста, иммунной реактивности, а также особенностей омертвевших участков челюсти секвестрация протекает в различные сроки. Так, у лиц молодого возраста тонкие, пористые наружные стенки альвеол верхних зубов отделяются уже через 3-4 недели. Секвестрация плотных кортикальных участков тела нижней челюсти происходит через 6-7 недель, а иногда и дольше - до 12-14 недель и более. Нередко мелкие секвестры, омываясь гноем, разрушаясь грануляциями, распадаются, могут подвергаться резорбции или выделяться с гноем через свищевые ходы. На их месте в кости остаются очаги деструкции, заполненные грануляциями. Имеется ряд особенностей отторжения секвестров челюстей. В области верхней челюсти часто происходит отторжение ограниченных участков кости и преимущественно альвеолярного отростка. Секвестры в области тела верхней челюсти отделяются в виде тонких пластинок. Иногда диффузное поражение верхней челюсти приводит к секвестрации ее тела вместе с участком нижнего края глазницы. На нижней челюсти ограниченные формы остеомиелита ведут к секвестрации стенок зубной альвеолы, небольших участков альвеолярной части или тела челюсти. Диффузный остеомиелит характеризуется секвестрацией больших участков тела и ветви нижней челюсти. Образовавшаяся секвестральная капсула через некоторое время становится устойчивой и выдерживает значительную нагрузку. Однако у больных ослабленных и старческого возраста из-за снижения процессов регенерации, особенно в случаях омертвения обширных участков нижней челюсти, достаточно мощная секвестральная капсула не образуется. В хронической фазе важное значение приобретает рентгенологическое исследование. Рентгенологическая картина хронического остеомиелита разнообразна. На рентгенограмме при секвестрирующем варианте видны один или несколько очагов резорбции кости, чаще неправильной формы, в центре которых - тени секвестров, чаще небольших. Между отдельными участками некротизированной кости располагаются зоны неомертвевшей ткани. На рентгенограмме наряду с отделением секвестров видно новообразование костной ткани, из-за чего изменяются контуры челюсти - утолщается и становится неровным ее край. При длительном течении хронического остеомиелита в различных отделах челюсти образуются участки уплотнения костной ткани очаги остеосклероза (на рентгенограмме более интенсивная тень, чем нормальной кости). При отторжении омертвевших участков переднего отдела верхней челюсти иногда создается сообщение между полостью рта и носовой полостью. На рентгенограмме так называемой рерафицирующей, или гнездной, формы хронического остеомиелита нижней челюсти видны очаги деструкции в кости в области тела и ветви нижней челюсти, внутри которых располагается множество мелких секвестров. В дальнейшем большинство этих секвестров резорбируегся, иногда инкапсулируется. В течение нескольких лет в толще нижней челюсти остаются округлые мелкие очаги с небольшими секвестрами или без них, но заполненные грануляциями. С годами процессы склерозирования становятся более выраженными и видно чередование очагов деструкции кости с очагами остеосклероза. При хроническом гиперпластическом остеомиелите нижней челюсти на рентгенограмме выраженность продуктивных изменений характеризуется эндо и периостальной перестройкой костной ткани. Отмечаются нечеткость губчатого строения, значительная его плотность, склероз кости. С трудом удается отметить небольшие очаги разрежения костной ткани. Подобная картина наблюдается и при первично хроническом течении остеомиелита челюсти. При диагностике очень важно учитывать указанные показатели крови, мочи, меняющиеся в разные фазы заболевания и во многом зависящие от типа воспалительной реакции организма. Кроме того, лейкоцитарный индекс интоксикации, иммунологические данные, свидетельствующие об угнетении, дисбалансе иммунитета, являются не только диагностическими, но и прогностическими критериями. Известны также многокомпонентные исследования свертывающей системы крови, многих метаболических процессов, ЭКГ, биоэлектрической активности головного мозга, при которых зафиксированы более выраженные изменения функциональных показателей в острой фазе остеомиелита, особенно при диффузных поражениях кости. 6. ЛЕЧЕНИЕ При остром остеомиелите челюсти показана ранняя широкая периостотомия для снижения внутрикостного давления за счет обеспечения оттока экссудата и предупреждения распространения процесса на соседние участки. Необходимо также устранение основного фактора, вызвавшего развитие остеомиелита (удаление «причинного» зуба). Удаление зуба обязательно должно сочетаться с антибиотикотерапией. Также возможно использовать метод внутрикостного промывания. Для этого через кортикальную пластинку в толщу костномозгового вещества вводят две толстые иглы. Первая - у одного полюса границы поражения кости, вторая - у другого. Через первую иглу капельно подается изотонический раствор хлорида натрия с антисептиком или антибиотиком, через вторую иглу - жидкость оттекает. Использование метода способствует быстрому купированию процесса, снятию интоксикации, предупреждению осложнений. В подострой стадии остеомиелита продолжают ранее назначенную терапию. При хронической стадии с окончанием формирования секвестров следует правильно выбрать время для оперативного вмешательства. Удаление секвестров следует производить при окончательном их отторжении, не травмируя здоровую кость; на рентгенограммах видны свободно лежащие в секвестральной полости секвестры. Секвестрэктомия проводится в зависимости от площади поражения челюсти либо под местной анестезией, либо под наркозом. Подход к секвестральной полости определяют обычно по месту выхода свищевого хода. Широким разрезом обнажают кость. При сохранной кортикальной пластинке ее трепанируют в месте, где ее пронизывает свищевой ход. Кюретажной ложкой удаляют секвестры, грануляции. Следует избегать разрушения естественного барьера по периферии секвестральной полости. При обнаружении еще не полностью отделившегося секвестра насильственно его отделять не следует. Необходимо оставить его с расчетом на самостоятельное отторжение и удаление через рану. Секвестральную полость промывают раствором перекиси водорода и заполняют йодоформным тампоном, конец которого выводят в рану. На края раны накладывают швы. При возникновении спонтанного перелома нижней челюсти с образованием дефекта показана костная пластика. После секвестрэктомии и создания воспринимающих площадок на фрагментах трансплантат помещают внакладку и укрепляют проволочными швами. Зубы, вовлеченные в воспалительный процесс и ставшие подвижными, могут укрепиться по мере стихания острых явлений. Однако для сохранения таких зубов иногда необходимо лечение, аналогичное лечению при периодонтите. Заключение При своевременно начатом и правильно проведенном лечении острого одонтогенного остеомиелита наступает полное выздоровление ребенка. В случае запоздалой диагностики или нерационального лечения возможен переход острой формы воспаления в хроническую, а в тяжелых случаях — генерализация процесса с развитием острого одонтогенного сепсиса, одонтогенного менингита, осложнение процесса абсцессами, флегмонами, тромбозом, что может создать условия, несовместимые с жизнью ребенка. Поэтому врач-стоматолог должен хорошо знать клинические проявления острого остеомиелита челюсти, уметь провести дифференциальную диагностику с другими воспалительными процессами и назначить адекватное лечение. Список литературы 1. Хирургическая стоматология: учебник для студентов учреждений высш. проф. образования, обучающихся по спец. "Стоматология" по дисц. "Хирург. стоматология" / В.В. Афанасьев [и др.]; под общ. ред. В.В. Афанасьева. - М.: ГЭОТАР-Медиа, 20. 2. Старобинский И.М. Учебник стоматологии. – М.: Медицина, 2015 г., 303с. 3. Евдокимова А.И. ,Васильева Г.А. Руководство по хирургической стоматологии - М.: Медицина, 2015 г., 267с. 4. Ефанов О.И., Дзанагов Е.К. Физиотерапеия стоматологических заболеваний. – М., Медицина,2013 г., 272 с. 5. Лукьяненко В. И. Остеомиелиты челюстей.- М.: Медицина, 2014. – 198с. 6. Персин Л.С. Стоматология детского возраста. М.: Медицина, 2011. – 639с. 7. Виноградова Т. Ф. и соавт. Стоматология детского возраста. М.: Медицина, 2014 г.,467с. 8. Руководство по хирургической стоматологии (проф. А.И. Евдокимов). 9. Хирургическая стоматология и челюстно-лицевая хирургия: нац. рук. / под ред. А.А. Кулакова, Т.Г. Робустовой, А.И. Неробеева; АСМОК - Ассоц. мед. о-в по качеству. - М. : ГЭОТАР-Медиа, 2012. 10. Лукьяненко В.И. Остеомиелиты челюстей. с. 61-69. 11. Тимофеев А.А. Руководство по челюстно-лицевой хирургии и хирургической стоматологии. Т.1. – Киев. С.174-199. 12. Бернадский Ю.И. Основы хирургической стоматологии. - Киев, «Вища школа». - с.116-229 13. Виноградова Т. Ф. Диспансеризация детей у стоматолога. М.: Медицина, 2010 г.,392с. 14. Зедгенидзе Г. А., Шилова-Механик Р. С. Рентгенодиагностика заболеваний зубов и челюстей.- М.: Медицина, 2010 г., 315с. 15. Акжигитов Г.Н., Юдин Я.Б. Остеомиелит. - М.: Медицина, 2009 г., 289с. 16. Рабухина Н.А. Рентгенодиагностика некоторых заболеваний зубочелюстной системы. – М.: Медицина, 2009 г. – 210 с. 17.Рабухина Н.А. Стоматология и челюстно-лицевая хирургия. 18. Атлас рентгенограмм – М.: Медицина , 2013 г., 295с. 19. Вернадский Ю. И. Основы хирургической стоматологии. – М.: Медицина, 2012 г., 357с. 20. Артюшкевич А. Воспалительные заболевания и травмы челюстно-лицевой области: дифференциальный диагноз, лечение. Справочник. // Беларусь, 2011. – 254 стр. |
