Хирургия. хирургия. 4. Клиника, диагностика и консервативное лечение больных с пхэс. В настоящее время под термином постхолецистэктомический синдром
 Скачать 177.5 Kb. Скачать 177.5 Kb.
|
|
Классические методы обработки рук хирурга: а) способ Фюрбрингера: 1) мыть руки в теплой воде щеткой с мылом 10 мин 2) ополоснуть 80% спиртом в течение 1 мин 3) погрузить руки в раствор сулемы 1:1000 на 1-2 мин б) способ Альфельда: 1) мыть руки с мылом двумя стерильными щетками под струей теплой воды (1 щетка – на 5 мин) 2) вытереть руки стерильной салфеткой 3) обработать марлевым шариком с 96% спиртом в течение 5 мин 4) смазать кончики пальцев слабо спиртовой йодной настойкой в) способ Спасокукоцкого-Кочергина: 1) мыть руки в двух эмалированных тазах с 0,5% теплым раствором NH4OH по 3 мин в каждом 2) насухо вытереть руки стерильной салфеткой 3) обработать руки марлевым тампоном с 96% спиртом в течение 5 мин 6. Одеть стерильный халат. После проверки на стерильность сестрой содержимого бикса, она берет стерильными руками халат далеко вытянутыми руками перед собой, берет за ворот халата и расправляет его, на вытянутых руках медсестра поворачивает халат внутренней стороной к хирургу и удерживает руками за халат у входа в рукава в верхней их части в месте стыка швов, прикрывая свои руки халатом. Хирург одновременно продевает руки в халат обеими руками. Медсестра натягивает халат и забрасывает полы на плечи хирурга, тесемки завязывает сзади санитарка. 7. Одеть маску. Маску медсестра берет из бикса кармцангом и подает хирургу. Он разворачивает ее и берет за две верхние завязки, подносит к лицу, закрывая подбородок, рот и нос. Сзади санитарка берет верхние завязки из рук хирурга ближе к маске и завязывает их над ушами. Нижние завязки санитарка берет самостоятельно и завязывает их. 8. Одеть перчатки. 1) Проверка на герметичность: край растягивается, быстро накручивается на себя, проверить герметичность каждого пальца надавливанием, вытряхнуть лишний тальк 2) Медсестра разворачивает перчатку, выворачивая манжетку наружу и удерживая ее четырьмя пальцами рук под манжеткой, а оба больших пальца отводит в сторону. Хирург стремительно вводит руку в перчатку и поднимает ее вверх. 8. Обезболивание в амбулаторных условиях. Виды анестезии. Техника выполнения местной инфильтрационной и проводниковой анестезии. Особенностью операционного обезболивания в поликлинических условиях является невозможность применения общих методов анестезии, наличие в структуре лечебно-профилактического учреждения блоков или палат интенсивной терапии и возвращение пациента домой после операции, что исключает врачебный контроль в ближайшем послеоперационном периоде. Поэтому основными методами подавления болевого синдрома во время операции в амбулаторных условиях служат различные виды аналгезии и местной анестезии препаратами короткого действия (новокаин, лидокаин и т. д.). Несмотря на это, спектр амбулаторных операций достаточно широк, т. к. помимо оказания неотложной помощи при острых хирургических заболеваниях и травмах поликлинические хирурги проводят все больше плановых операций, что связано с внедрением новейших малоинвазивных оперативных методик и современных средств анестезии. Местная анестезия характеризуется сохранением сознания и спонтанного дыхания, основана на использовании препаратов, блокирующих чувствительные нервные окончания при их введении рядом с нервным стволом. В зависимости от уровня и техники воздействия местными анестетиками на нервные элементы выделяют ряд разновидностей местной анестезии, в частности: транскутанную (терминальную, поверхностную), инфильтрационную, проводниковую и плексусную, эпидуральную, спинальную, каудальную, внутрикостную и внутривенную под жгутом. Различные методы общей анестезии (внутривенная, ингаляционная и инсуффляционная) обеспечивают развитие тотальной миоплегии и требуют искусственной вентиляции легких. 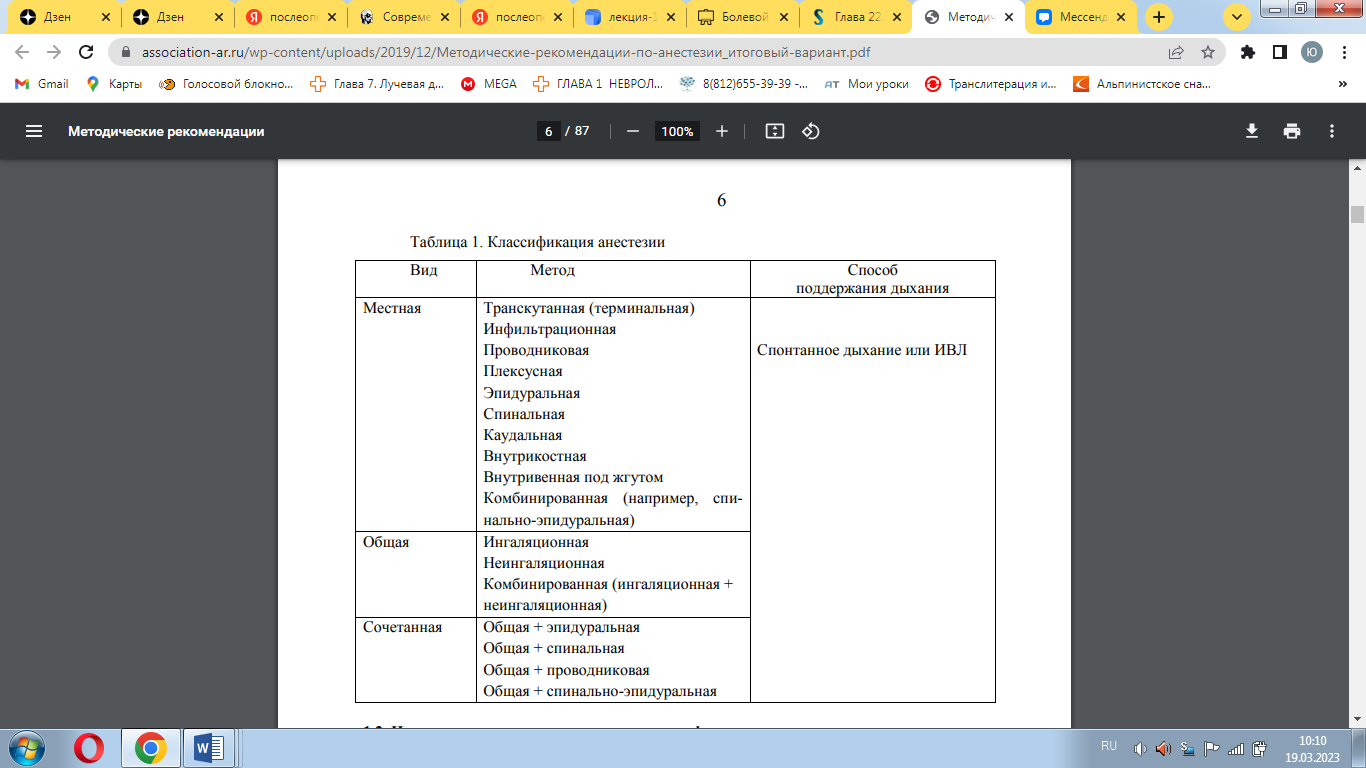 Инфильтрационная анестезия развивается в ответ на введение раствора местного анестетика в область будущей операции, раствор вводится под давлением с целью создания инфильтрационного пропитывания ткани (методика «ползучего» инфильтрата). Инфильтрационная анестезия, производимая с целью последующей операции, выполняется хирургами. При проведении инфильтрационной анестезии сначала раствор местного анестетика с помощью иглы для подкожного введения вводится под давлением внутрь кожи с образованием «лимонной» корочки. В дальнейшем при помощи иглы для внутримышечного введения раствор вводится под давлением в область будущей операции с образованием инфильтрационного пропитывания ткани (методика «ползучего» инфильтрата). (тугая инфильтрация тканей строго послойно и заполнение анестетиком естественных «футляров» тела –межфасциальных, межмышечных пространств, брыжейки и брюшины). Показания: внеполостные операции, несложные полостные операции, особенно при противопоказаниях к общей анестезии, показания в анестезиологии - анестезия места вкола при люмбальной и эпидуральной пункции, катетеризации центральных вен. Противопоказания: отказ пациента, гнойничковые поражения в области пункции, аллергические реакции на местные анестетики в анамнезе. Осложнения: аллергическая реакция, токсическая реакция, артериальная гипотензия (при внутрисосудистом введении). Ресурсы: для проведения инфильтрационной анестезии требуется наличие дезинфицирующего раствора, салфеток, перчаток стерильных, игл для подкожного введения, шприцев, местного анестетика.(0/25-0/5% р-р новокаина н-р) Проводниковая анестезия – обратимая блокада передачи нервного импульса по крупному нервному стволу (нерв, сплетение, узел) введением раствора местного анестетика в параневральное пространство. Применяют новокаин, ультракаин, артикаин. Технически проводниковая анестезия представляет собой один или несколько уколов раствора местного анестетика в область, где расположен необходимый для блокады нерв. Для того чтобы регионарная анестезия подействовала, лекарственный препарат должен быть введен в непосредственной близости от нерва - в нескольких долях миллиметра от него. Показана при операциях на верхних и нижних конечностях, операции по удалению паховой или бедренной грыжи, некоторые операции на половых органах, операции на щитовидной железе, операции на сонных артериях, стоматологические операции. Противопоказаниями к выполнению проводниковой анестезии или блокады являются выраженные коагулопатии, непереносимость (даже со слов больного) местных анестетиков и несогласие пациента. Сопутствующие заболевания сердца (ИБС, митральный стеноз, некоторые аритмии) являются основанием для отказа от использования препаратов сосудосуживающего действия. Ресурсы: для непосредственного проведения блокад требуются: дезинфицирующий раствор, салфетки, простыня с прорезью, перчатки (стерильные), игла для подкожного введения анестетика, 0,9% раствор натрия хлорида, шприцы, местный анестетик. Размер и длина основной иглы зависят от разновидности блокады. Наиболее распространены иглы 22G с тефлоновой изоляцией (длина 15 см) со стимулятором периферических нервов и игла с перфузорным приводом («неподвижная игла»), медикаментозные средства для симптоматической терапии при проявлении побочных эффектов и осложнений. Безопасность анестезии должна обеспечиваться осуществлением постоянного мониторинга основных показателей функции сердечно-сосудистой и дыхательной систем, начиная с момента поступления пациента в операционную. 9. Техника операций: грыжесечение при паховой, пупочной, грыжи белой линии живота, удаление липомы, атеромы, папилломы, гигромы, фиброаденомы. 1.Паховые грыжи. Лечение. Цель операции при паховой грыже – пластика грыжевых ворот. Объем хирургического вмешательства при косой и прямой паховых грыжах, осуществляемого чрескожным доступом, различен. В случае приобретенных косых паховых грыж операция выполняется в четыре этапа. Первый этап– подготовка доступа к паховому каналу. Производят разрез кожи, подкожной клетчатки и поверхностной фасции длиной 8-12 см на 2 см выше и параллельно паховой связке. Рассекают апоневроз наружной косой мышцы живота по ходу волокон. Тупфером внутренний лоскут апоневроза отделяют от внутренней косой и поперечной мышц, наружный – от семенного канатика, выделяя при этом желоб паховой связки до лонного бугорка. Второй этап - выделение и удаление грыжевого мешка. Вдоль семенного канатика рассекают fascia cremasterica, m. cremaster, поперечную фасцию. Обнажившийся грыжевой мешок отделяют тупо и остро от окружающих тканей от дна по направлению к шейке. Затем его вскрывают. Содержимое грыжевого мешка осматривают и вправляют в брюшную полость. Стенку мешка рассекают по длине до шейки. На уровне шейки грыжевой мешок прошивают под контролем зрения и перевязывают. Часть грыжевого мешка, расположенную дистальнее наложенной лигатуры, иссекают. Третий этап - ушивание глубокого пахового кольца до нормальных размеров (до диаметра 0,6-0,8 см). Наиболее удобно его производить по способу Иоффе: на верхние и нижние края медиального отдела глубокого пахового отверстия (край поперечной фасции) накладывают зажимы. Под зажимами тонкой нитью (лучше атравматической) отверстие ушивают обвивным швом до необходимого диаметра. На заключительном этапе в шов захватывают и оболочку семенного канатика. Четвертый этап - пластика пахового канала. Разработано множество методов пластики пахового канала. Они подразделяются в зависимости от: 1) используемого доступа к грыжевому мешку: а) паховые; б) преперитонеальные (экстраперитонеальные, внебрюшинные); 2) способа пластики пахового канала: а) со вскрытием его и без вскрытия (рассечения апоневроза наружной косой мышцы живота); б) с укреплением передней или задней стенки пахового канала. Наиболее часто в хирургии косых паховых грыж применяются методы укрепления передней стенки пахового канала из пахового доступа с рассечением апоневроза наружной косой мышцы живота – способы Жирара, Спасокукоцкого, Кимбаровского, Мартынова. Вместе с тем у больных с косыми паховыми грыжами, имеющими выпрямленный канал, со скользящими, рецидивными грыжами производится укрепление задней стенки канала. 1. Укрепление передней стенки пахового канала Способ Жираразаключается в подшивании нижнего края внутренней косой и поперечной мышц живота к пупартовой связке впереди семенного канатика. Поверх этого слоя формируется дубликатура апоневроза наружной косой мышцы живота: верхний лоскут апоневроза подшивается к пупартовой связке, а нижний лоскут - к верхнему. Способ Спасокукоцкогоявляется модификацией метода Жирара, но в отличие от него характеризуется меньшей травматизацией тканей. Способ предполагает сшивание с паховой связкой внутреннего лоскута апоневроза наружной косой мышцы живота, вместе с краями внутренней косой и поперечной мышц живота одним рядом швов. Затем наружный лоскут апоневроза подшивается поверх внутреннего. Способ Кимбаровского(шов Кимбаровского) основан на соединении однородных, лучше срастающихся тканей: апоневроза наружной косой мышцы живота с пупартовой связкой при помощи специального шва. Вначале на расстоянии 1 см от края верхнего лоскута апоневроза наружной косой мышцы живота снаружи внутрь одной нитью прошивают верхний лоскут апоневроза, нижний край внутренней косой и поперечной мышц. Затем меняют направление иглы и вновь прошивают апоневроз наружной косой мышцы живота у самого его края. После этого нить проводят через пупартову связку. При затягивании шва внутренний лоскут апоневроза подворачивают под нижний край внутренней косой и поперечной мышц. Суть способа Мартынова (рис. 10) состоит в укреплении передней стенки пахового канала только за счет образования дубликатуры из листков рассеченного апоневроза наружной косой мышцы живота. Он применяется у больных с начальными небольшими формами косых паховых грыж с невысоким паховым промежутком. 2. Способы укрепления задней стенки пахового канала Способ Лихтенштейна – «золотой стандарт» лечения паховых грыж. На этапе пластики позади семенного канатика вставляется полипропиленовая сетка размером примерно 6x12 см. Снизу она пришивается к верхней лобковой и паховой связкам. Латерально она разрезается, делается «окно» для прохождения семенного канатика, потом сшивается снова. Вверху пришивается к внутренней косой и поперечной мышцам, медиально – к краю прямой мышцы. Впоследствии сетка прорастает соединительной тканью, и внутрибрюшинное давление по ней распространяется равномерно. Способ Бассини При использовании способа Бассини (рис. 11) вначале над семенным канатиком, отведенным на лигатуре в сторону, накладывают глубокие узло-вые швы: 1) между краем прямой мышцы, ее влагалищем с одной стороны и надкостницей лонного бугорка (1-2 шва) – с другой; 2) между краем внут-ренней косой, поперечной мышц вместе с поперечной фасцией и паховой связкой (5-6 швов). Затем на сформированное мышечное ложе укладывают семенной канатик. Поверх него сшивают края апоневроза наружной косой мышцы. Способ с использованием объемного протеза phs Для пластики задней стенки пахового канала используют трехмерный протез, состоящий из надфасциального и подфасциального лоскутов, а также специального коннектора. Способ Постемского предусматривает полную ликвидацию пахового канала, пахового промежутка и создание пахового канала с совершенно новым направлением. При использовании данного метода вначале отпрепаровывают семенной канатик как можно дальше в латеральном направлении и внутреннее кольцо пахового канала ушивают с медиальной стороны. Иногда для придания семенному канатику более латерального направления рассекают косую и поперечную мышцы и семенной канатик перемещают в образовавшуюся щель в верхнелатеральном направлении. Под ним плотно сшивают мышцы, избегая сдавления семенного канатика. Затем с медиальной стороны верхний лоскут апоневроза наружной косой мышцы живота вместе с внутренней косой и поперечной мышцами и край влагалища прямой мышцы подшивают к лонному бугорку, верхней лобковой связке (связка Купера). Поперечную фасцию, косую и поперечную мышцы, верхний листок апоневроза наружной косой мышцы послойно подшивают или сразу, или в два приема к лобково-подвздошному тяжу и паховой связке (если до этого ранее не пересекались мышцы, то наложенные швы до предела отодвигают семенной канатик кнаружи). Латеральный лоскут апоневроза наружной косой мышцы живота проводят под семенным канатиком и фиксируют швами поверх медиального лоскута апоневроза. При достаточной ширине нижнего края апоневроза семенной канатик укладывается между наружным и внутренними краями апоневроза. 2. Пупочные грыжи Лечение. В хирургии пупочных грыж в настоящее время наиболее часто используются аутопластические методы, Мейо, К. М. Сапежко, реже - метод Лексера. 1. Способ Мейо: грыжевое выпячивание окаймляется двумя дугообразными разрезами, проходящими в горизонтальной плоскости. У основания грыжи апоневроз отпрепаровывается от подкожной клетчатки в стороны на расстояние 5-6 см. Грыжевой мешок выделяется и иссекается. Париетальная брюшина ушивается в поперечном направлении. Выполняется пластика брюшной стенки в виде дубликатуры апоневроза. Вначале нижний лоскут подшивается под верхний П-образными швами. Затем верхний лоскут укладывается на нижний и пришивается к нему узловыми швами. 2. Способ К. М. Сапежко:разрез кожи производят над грыжевым выпячиванием в вертикальном направлении. Нередко используют два дугообразных окаймляющих грыжу разреза, что позволяет иссечь истонченную кожу вместе с пупком. Грыжевые ворота рассекают вверх и вниз до места, где белая линия выглядит неизмененной. Удаляют рубцово-измененные края грыжевых ворот. После обработки грыжевого мешка формируют дубликатуру апоневроза: рядом узловых швов подшивают край рассеченного апоневроза одной стороны к задней стенке влагалища прямой мышцы живота другой. Свободный лоскут апоневроза укладывают над линией швов и фиксируют к передней поверхности влагалища прямой мышцы живота с противоположной стороны. При способе Лексераполулунным разрезом (реже циркулярным) окаймляют грыжевое выпячивание снизу. Кожу и подкожную клетчатку отслаивают кверху. Обрабатывают грыжевой мешок. Грыжевые ворота закрывают с помощью кисетного шва, наложенного на апоневроз вокруг кольца. Поверх кисетного шва накладывают дополнительно 3-4 узловых шва на переднюю стенку влагалища прямой мышцы живота. Операция Грекова (рис. 16) выполняется по поводу ущемленной пупочной грыжи с признаками её флегмонозно-гангренозных изменений. У основания грыжевого выпячивания проводят круговой разрез, проникающий в брюшную полость вне ущемленного кольца. Ущемленную грыжу иссекают в пределах здоровых тканей, не вскрывая грыжи. Производят пластику грыжевых ворот. 3. Грыжи белой линии Лечение. Больные с грыжами белой линии живота подлежат хирургическому лечению, в ходе которого производится выделение грыжевого мешка, его вскрытие и обработка. Для пластики грыжевых ворот более целесообразно использование метода Сапежко. При небольших грыжах отверстие в апоневрозе закрывается с помощью отдельных узловых или кисетного швов. *Особенностью хирургии таких грыжевых выпячиваний является необходимость обязательного устранения диастаза прямых мышц живота. В случае ущемления операция проводится в экстренном порядке и может включать в себя значительной объем резекции. В зависимости от способов оперативного лечения может применяться пластика местными тканями (натяжная) или синтетическими протезами (ненатяжная). Герниопластика грыжи с использованием местных тканей предполагает ушивание дефекта непрерывными или кисетными кетгутовыми швами, проведение пластики апоневроза путем сшивания его листков в виде дубликатуры. Более предпочтительным способом ликвидации дефекта апоневроза является использование в ходе герниопластики сетчатых протезов. В зависимости от расположения сетчатого протеза по отношению к апоневрозу различают следующие виды ненатяжной герниопластики: ONLAY («сетка» располагается над апоневрозом), INLAY («сетка» устанавливается между листками апоневроза), SUBLAY (сетчатый протез подводится под апоневроз) и INTRAABDOMINAL (протез устанавливается изнутри брюшной полости). |
