курсовая. Актуальность темы исследования
 Скачать 342.48 Kb. Скачать 342.48 Kb.
|
|
ВВЕДЕНИЕ ЖДА называют состояние, при котором в организме наблюдается дефицит железа, что провоцирует уменьшение количества эритроцитов. В результате развиваются различные нарушения в работе организма, в первую очередь связанные с неполноценным протеканием газообмена. Поэтому для железодефицитной анемии характерна слабость, головокружения и даже потеря сознания, а также ряд других изменений в состоянии. Подобное может быть следствием как недостаточного поступления железа с пищей, так и нарушением его усвоения в организме или чрезмерного расходования. Поэтому железодефицитная анемия не может быть первичным заболеванием. Она всегда является следствием возникновения тех или иных нарушений. При этом на нее приходится порядка 80% всех анемий, что требует внимательного отношения к этой проблеме и ее детального рассмотрения. По данным Всемирной организации здравоохранения, в мире более двух миллиардов людей страдают ЖДА, в основном это женщины и дети. Актуальность темы исследования заключается в том, что на сегодняшний день железодефицитная анемия является одной из самых распространенных заболеваний среди людей. Из всех анемий ЖДА составляют 80 %. Цель исследования: проанализировать современные данные отечественной и зарубежной литературы, Интернет-ресурсов об этиологии, клинике, осложнениях, методах диагностики и лечения ЖДА. Объект исследования: железодефицитная анемия. Предмет исследования: участие медицинской сестры в лечебно-диагностическом процессе при железодефицитной анемии. Задачи исследования: - проанализировать информационный материал; - подобрать и изучить информационные источники по данной теме; - проанализировать информационные источники о клинике заболевания; - определить значение профессиональной деятельности медицинской сестры в предупреждении ЖДА; - выявить проблемы пациента; - определить эффективность сестринской помощи. Курсовая работа представлена на 23 страницах, которые содержат введение, 2 главы, 4 параграфа, заключение и список 14 информационных источников. Первая глава «Железодефицитная анемият» раскрывает общие сведения, классификацию и возможные осложнения. Вторая глава «Лечебно-диагностический процесс при железодефицитной анемии» описывает диагностику, лечение и сестринскую помощь при хроническом гастрите. ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ Этиология и патогенез заболевания Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий (рис. 1). 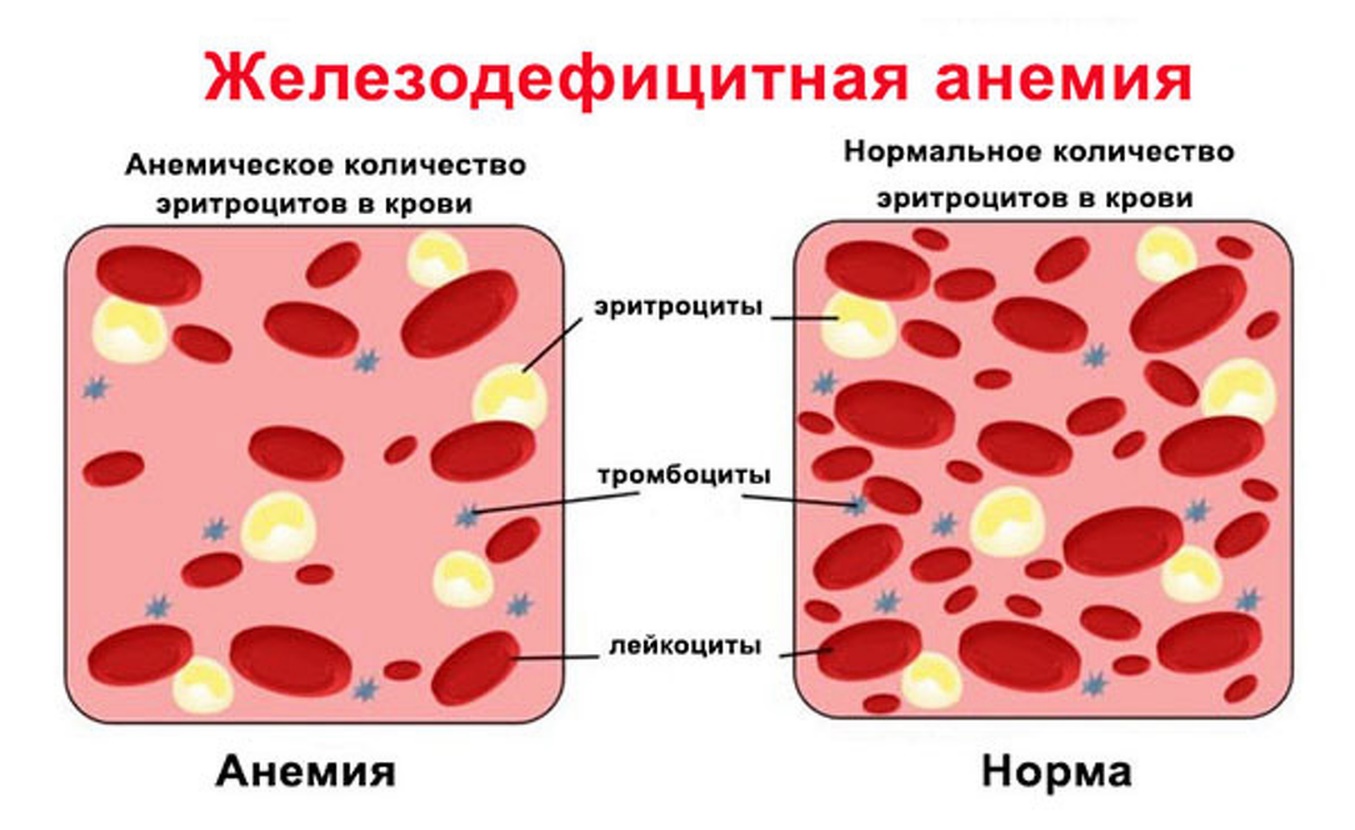 Рис. 1 Железодефицитная анемия В норме железо поступает в организм вместе с растительной и животной пищей. В растительных источниках оно содержится в форме трехвалентного железа, а в животных – двухвалентного. Эти формы железа отличаются разной скоростью и степенью всасывания. Железо из животных источников пищи всасывается легко. А вот полученное из растительной еды трехвалентное железо должно сначала трансформироваться под действием соляной кислоты желудка в двухвалентное, а после поступления с пищевым комком в начальные отделы тонкого кишечника снова перейти в трехвалентную форму [6]. Часть железа накапливается в слизистой оболочке тонкого кишечника, а остальное всасывается в кровь. Причем в сутки может всосаться не более 2,5 мг железа. В крови его связывает белок трансферрин, за продукцию которого отвечает печень. Количество всасываемого и депонированного в кишечнике железа регулируется в зависимости от его уровня в организме. Если с пищей поступает избыток железа, оно в большем объеме задерживается в клетках слизистой оболочки тонкого кишечника, которые впоследствии естественным образом слущиваются и выводятся вместе с каловыми массами. Всосавшееся в кровоток железо переносится трансферрином по двум основным направлениям: через воротную вену оно попадает в печень, где откладывается в виде белка ферритина; доставляется до клеток красного костного мозга, где задействуется для синтеза гемоглобина и принимает участие в тканевых окислительно-восстановительных реакциях. Если на любом из этих этапов возникают нарушения, в организме развивается недостаток железа [2]. Так, при снижении кислотности желудочного сока, что может быть следствием атрофического гастрита, использования антацидов, резекции желудка, способность организма превращать двухвалентное железо в трехвалентное снижается. Это значит, что оно не может полноценно всасываться и в дальнейшем участвовать в биохимических превращениях. При развитии хронических патологий, затрагивающих слизистые оболочки кишечника, их способность всасывать железо также уменьшается. Поэтому оно не может в достаточных количествах поступать в кровь. Если нарушается процесс связывания железа трансферрином, оно не может эффективно транспортироваться по организму. Поэтому оно не поступает в нужных количествах в клетки красного мозга [13]. В любом из этих случаев следствием становится снижение способности образования гемоглобина и других железосодержащих белков, т. е. развитие железодефицитной анемии и других обменных нарушений. В результате снижения продукции гемоглобина образующиеся молодые эритроциты имеют меньшие размеры, а их общее количество уменьшается [16]. Таким образом, можно выделить 4 основные причины развития ЖДА: недостаточное поступление железа в организм с пищей; увеличение потребности организма в железе; нарушение его всасывания; нарушение транспортировки железа по организму [4]. Пища является основным источником железа для человеческого организма. А несбалансированное питание выступает одной из наиболее частых причин развития железодефицитной анемии и у детей, и у взрослых. В большинстве случаев это обусловлено продолжительным голоданием, вегетарианской или веганской диетой, употреблением однообразных продуктов с недостаточным количеством гемового и негемового железа, анорексией. Для грудных детей, особенно в течение первого полугодия жизни, единственным источником железа является молоко матери. При условии отсутствия у кормящей женщины ЖДА ребенок получает его в необходимом объеме. При этом перевод малыш на искусственное вскармливание или раннее введение прикорма нередко становится причиной развития у него железодефицитной анемии [8]. Повышенная потребность в железе, как правило, характерна для женщин в период беременности и грудного вскармливания. Это обусловлено увеличением объема крови и числа эритроцитов, что требует порядка 500 мг железа, необходимостью формирования плаценты (200 мг), обеспечением правильного развития тканей и органов плода (300 мг), потерей крови во время родов и после них (50—150 мг), покрытием потребностей новорожденного в этом макроэлементе (400—500 мг). На период беременности и лактации потребности женщины в железе увеличиваются практически в 2 раза, а при многоплодной беременности еще больше. В целом за время беременности и грудного вскармливания 1 ребенка женский организм теряет около 1 г железа. Учитывая тот факт, что в сутки может всасываться максимум 2,5 мг железа, железодефицитная анемия беременных является практически неизбежным состоянием. Но в силах женщины добиться протекания ее в наиболее легкой степени за счет правильной подготовки к беременности, коррекции рациона и использования препаратов железа при необходимости. Также увеличение потребности организма в железе возникает при кровопотере, что также наиболее характерно для женщин [9]. Ежемесячно во время менструального кровотечения женский организм теряет железо. Но подобные потери физиологичны и при правильном питании не приводят к развитию ЖДА. К сожалению, образ жизни и рацион большинства женщин не способен обеспечить создания достаточных количеств запасов железа в организме и покрыть ежемесячные его потери. Но кроме менструальных кровотечений, приводить к железодефицитной анемии у людей любого пола и возраста могут другие ситуации, сопровождающиеся повышенной кровопотерей. Но однократные потери даже большого объема крови, например, при тяжелых травмах или операциях с нарушением целостности мягких тканей, обычно не провоцируют ЖДА, так как запасов железа в организме достаточно для их возмещения. Железодефицитная анемия обычно развивается на фоне хронических и продолжительных кровотечений, типичных для: язвенной болезни желудка и двенадцатиперстной кишки, геморроя, дивертикулов кишечника, болезни Крона, эндометриоза, миомы матки, гематурической формы хронического гломерулонефрита, частых носовых кровотечений, системного васкулита, системной красной волчанки, полипоза кишечника, злокачественных опухолей в терминальной стадии. Также ЖДА может возникать у доноров, сдающих большие объемы крови чаще 4-х раз в год. Другими причинами повышения потребности в этом макроэлементе выступает тяжелый физический труд, активные занятия спортом, период полового созревания и активного роста, а так же паразитарные инвазии [7]. Всасывание железа происходит через слизистую оболочку двенадцатиперстной кишки и начальных отделов тонкого кишечника. Это возможно только при нормальном состоянии их слизистой оболочки. Но существует множество заболеваний, которые могут приводить к возникновению изменений в ней, а значит, и нарушениям всасывания железа из пищи. К их числу относятся энтерит – заболевание, сопровождающееся воспалением слизистой оболочки кишечника, целиакия – наследственная патология, при которой организм не способен усваивать глютен, что приводит к нарушениям всасывания всех питательных веществ в кишечнике при его присутствии. Атрофический и аутоиммунный гастрит – патологии ЖКТ, при которых наблюдается разрушение клеток слизистой оболочки желудка. Резекция желудка или тонкого кишечника – хирургические вмешательства, проводимые при наличии веских показаний, но способные нарушать продукцию соляной кислоты, которая необходима для трансформации двухвалентного железа в трехвалентное. Болезнь Крона – аутоиммунное заболевание желудочно-кишечного тракта, сопровождающееся воспаление слизистых оболочек кишечника, а иногда и желудка. Инфекция Helicobacter pylori – является основной причиной развития гастрита и язвенной болезни желудка и двенадцатиперстной кишки с нарушением образования соляной кислоты, а так же онкологические заболевания желудка и двенадцатиперстной кишки. Алкоголизм также способствует повреждению слизистых оболочек ЖКТ, что приводит к нарушению всасывания железа. Кроме того, алкоголь угнетает деятельность красного костного мозга, что может усугублять течение железодефицитной анемии [1]. Основным переносчиком железа по организму является белок трансферрин (рис. 2).  Рис.2 Трансферрин Но в ряде ситуаций наблюдается нарушение его синтеза в организме. Подобное характерно для: врожденных нарушений продукции трансферрина, в таком случае признаки железодефицитной анемии будут наблюдаться с первых месяцев жизни ребенка, патологий печени, в частности цирроза и гепатита, туберкулеза, тяжелых инфекционных заболеваний [11]. Также употребление ряда лекарственных средств способно провоцировать нарушения всасывания железа в кишечнике. Подобное характерно для употребления антацидов, снижающих кислотность желудочного сока, железосвязывающих препаратов, а также часто использующихся людьми без назначения и контроля врача НПВС (Парацетамол, Ибупрофен, Нурофен, Найз, Диклофенак, Аспирин пр.). Последние средства обладают противовоспалительными и обезболивающими свойствами, но при этом отрицательно сказываются на состоянии слизистых оболочек ЖКТ и разжижают кровь. В таких ситуациях ЖДА будет возникать даже при условии достаточного употребления гемового и негемового железа с едой [13]. Клиническая картина и осложнения железодефицитной анемии Недостаток железа в организме проявляется двумя синдромами — сидеропеническим и анемическим. Сидеропенический синдром связан с недостатком железа в тканях и проявляется нарушениями со стороны кожи и слизистых оболочек: сухость, дряблость, шелушение и трещины на коже; ломкость и слоистость ногтей, их поперечная исчерченность, койлонихия (ногти становятся плоскими, иногда принимают вогнутую "ложкообразную" форму); ангулярный стоматит (рис. 3); 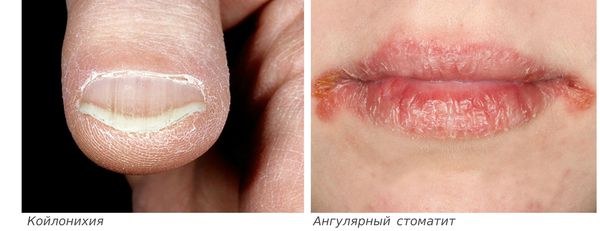 Рис. 3 Койлонихия и ангулярный стоматит ломкость и выпадение волос (волосы теряют блеск, истончаются, секутся, редеют и рано седеют); извращение вкуса и пристрастие к непищевым продуктам — к мелу, извести, глине, углю, краскам, земле и т. д.; причина этого симптома неизвестна, но он часто встречается при ЖДА; изменение обоняния и тяга к токсическим веществами — к бензину, керосину, мазуту, ацетону, лакам, краскам, гуталину, выхлопным газам, т. е. токсикомания; дистрофические процессы в желудочно-кишечном тракте — глоссит (болезненность и жжение языка), гингивит, кариес, склонность к пародонтозу, атрофический гастрит и энтерит, сидеропеническая дисфагия или синдром Пламмера — Винсона (затруднённое глотание сухой и твёрдой пищи и даже слюны); недостаточность мышечных сфинктеров (недержание мочи при кашле, смехе, непреодолимые позывы к мочеиспусканию, возможно ночное недержание мочи). При осмотре обращает на себя внимание бледность кожных покровов, часто с зеленоватым оттенком ("хлороз") и симптом голубых склер — дистрофические изменения роговицы глаза, через которые просвечивают сосудистые сплетения, создающие "синеву". Анемический синдром проявляется слабостью, быстрой утомляемостью, сонливостью днём и плохим засыпанием ночью, головокружениями, обмороками, частыми головными болями, шумом в ушах, мельканием "мушек" перед глазами, одышкой при физической нагрузке, увеличением частоты сердечных сокращений, неприятными ощущениями в области сердца, пониженным артериальным давлением [13]. При ЖДА может наблюдаться умеренное повышение температуры тела (до 37,5 °С), которое исчезает после лечения железосодержащими препаратами. Зачастую снижение содержания гемоглобина происходит постепенно, при этом многие органы адаптируются к анемии. В связи с этим жалобы больных не всегда соответствуют показателям содержания гемоглобина. Многие пациенты, особенно женщины, свыкаются с неважным самочувствием, приписывая его переутомлению, психическим и физическим перегрузкам [7]. Осложнения возникают при анемии, нелеченной более 5 лет. Тяжёлая ЖДА может привести к развитию миокардиодистрофии — поражению мышечного слоя сердца, снижению его сократительной функции и развитию сердечной недостаточности. При ЖДА возникают сбои в работе иммунной системы, а это приводит к частым бактериальным и вирусным инфекциям (ОРВИ, гриппу, обострениям тонзиллита, бронхита, гайморита). У беременных с ЖДА повышается риск преждевременных родов и задержки роста плода. У детей недостаток железа приводит к задержке роста и интеллектуального развития [8]. Также при длительном и тяжёлом течении ЖДА нарушаются функции печени и происходят изменения со стороны репродуктивной сферы (нарушается менструальный цикл). Нередко встречаются проблемы и со стороны нервной системы — повышенная раздражительность, нервозность, плаксивость, снижение памяти, внимания, мышления и др. С длительным дефицитом железа связывают развитие болезней Паркинсона и Альцгеймера, так как железо участвует в процессах миелинизации нервных волокон центральной нервной системы [3]. Конечно, сама по себе ЖДА не может привести к развитию этих заболеваний, но в пожилом возрасте в совокупности с хроническим воспалением в ЖКТ, повышенным уровнем холестерина в крови и сахарным диабетом анемия ускоряет развитие болезней Альцгеймера и Паркинсона [4]. Редким и тяжёлым осложнением ЖДА является гипоксическая кома. Ей предшествует резкое побледнение кожных покровов и видимых слизистых, судороги, а затем потеря сознания. Гипоксия из-за недостатка железа осложняет течение уже имеющихся сердечно-лёгочных заболеваний, таких как ишемическая болезнь сердца, бронхиальная астма, хроническая ишемия головного мозга и способствует развитию неотложных состояний — острому или повторному инфаркту миокарда и острому нарушению мозгового кровообращения (инсульту) [2]. 2. ЛЕЧЕБНО-ДИАГНОСТИЧЕСКИЙ ПРОЦЕСС ПРИ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ 2.1. Диагностика железодефицитной анемии Минимальный объём исследований: клинический анализ крови с лейкоцитарной формулой; биохимический анализ крови (ферритин, сывороточное железо, общая железосвязывающая способность сыворотки, коэффициент насыщения трансферрина железом, растворимые трансферриновые рецепторы) [10]. Перечень дополнительных диагностических мероприятий: Флюорография Эзофагогастродуоденоскопия, УЗИ брюшной полости, почек, Рентгенологическое исследование органов ЖКТ по показаниям, Рентгенологическое исследование органов грудной клетки по показаниям, Фиброколоноскопия, Ректороманоскопия, УЗИ щитовидной железы. Стернальная пункция для дифференциальной диагностики, после консультации гематолога, по показаниям. Меноррагии различного генеза, гиперполименорея (menses более 5 дней, особенно при появлении первых менструаций до 15 лет, при цикле менее 26 дней, наличие сгустков крови более суток), нарушение гемостаза, аборты, роды, миома матки, аденомиоз, внутриматочные контрацептивы, злокачественные опухоли. Кровотечения из желудочно-кишечного тракта. При выявлении хронической кровопотери проводится тщательное обследование пищеварительного тракта «сверху донизу» с исключением заболеваний ротовой полости, пищевода, желудка, кишечника, глистная инвазия анкилостомой. У взрослых мужчин, женщин после менопаузы основной причиной железодефицита являются кровотечения из ЖКТ, которые могут спровоцировать: язвенная болезнь, диафрагмальная грыжа, опухоли, гастриты (алкогольные или вследствие лечения салицилатами, стероидами, индометацином). Нарушения в системе гемостаза могут привести к кровотечениям из ЖКТ. Донорство (у 40% женщин приводит к скрытому дефициту железа, а иногда, главным образом, у женщин-доноров с многолетним стажем (более 10 лет) - провоцирует развитие ЖДА. ругие кровопотери: носовые, почечные, ятро-генные, искусственно вызванные при психических заболеваниях. Кровоизлияния в замкнутые пространства: легочный гемосидероз, гломические опухоли, особенно при изъязвлении, эндометриоз. ЖДА, связанные с повышенной потребностью в железе: Беременность, лактация, период полового созревания и интенсивного роста, воспалительные заболевания, интенсивные занятия спортом, лечение витамином В12 у больных с В12 дефицитной анемией. Одним из наиболее важных патогенетических механизмов развития анемии беременных является неадекватно низкая продукция эритропоэтина. Помимо состояний гиперпродукции провоспалительных цитокинов, вызванных собственно беременностью, возможна их гиперпродукция при сопутствующих хронических заболеваниях (хронические инфекции, ревматоидный артрит и др.). Неполноценное питание с преобладанием мучных и молочных продуктов. При сборе анамнеза необходимо учитывать особенности питания (вегетарианство, соблюдение постов, диеты). У некоторых больных, нарушенная абсорбция железа в кишечнике может маскироваться общими синдромами, такими как стеаторрея, спру, целиакия или диффузный энтерит. Недостаточность железа часто возникает после резекции кишечника, желудка, гастроэнтеростомии. Атрофический гастрит и сопутствующая ахлоргидрия также могут уменьшать всасывание железа. Плохой абсорбции железа могут способствовать снижение продукции соляной кислоты, уменьшение времени, необходимого для всасывания железа. В последние годы изучается роль хеликобактерной инфекции в развитии ЖДА. Отмечено, что в некоторых случаях обмен железа в организме при эрадикации хеликобактера может нормализоваться и без дополнительных мер. ЖДА, связанные с нарушением транспорта железа - эти ЖДА связаны с врожденной антрансферринемией, наличием антител к трансферрину, снижением трансферрина за счет общего дефицита белка. Общеанемический синдром: слабость, повышенная утомляемость, головокружение, головные боли (чаще в вечернее время), одышка при физической нагрузке, ощущение сердцебиения, синкопальные состояния, мелькание «мушек» перед глазами при невысоком уровне артериального давления, Часто наблюдается умеренное повышение температуры, нередко сонливость днем и плохое засыпание ночью, раздражительность, нервность, конфликтность, плаксивость, снижение памяти и внимания, ухудшение аппетита. Выраженность жалоб зависит от адаптации к анемии. Лучшей адаптации способствует медленный темп анемизации. Сидеропенический синдром: - изменение кожи и ее придатков (сухость, шелушение, легкое образование трещин, бледность). Волосы тусклые, ломкие, «секутся», рано седеют, усиленно выпадают, изменения ногтей: истончение, ломкость, поперечная исчерченность, иногда ложкообразная вогнутость (койлонихии). - Изменения слизистых оболочек (глоссит с атрофией сосочков, трещины в углах рта, ангулярный стоматит). - Изменения со стороны желудочно-кишечного тракта (атрофический гастрит, атрофия слизистой пищевода, дисфагия). Затруднение глотания сухой и твердой пищи. - Мышечная система. Миастения (вследствие ослабления сфинктеров появляются императивные позывы на мочеиспускание, невозможность удерживать мочу при смехе, кашле, иногда ночное недержание мочи у девочек). Следствием миастении могут быть и невынашивание беременности, осложнения в процессе беременности и родов (снижение сократительной способности миометрия Пристрастие к необычным запахам, извращение вкуса выражается в стремлении есть что-либо малосъедобное. - Сидеропеническая миокардиодистрофия - склонность к тахикардии, гипотонии [5]. - Нарушения в иммунной системе (снижается уровень лизоцима, В-лизинов, комплемента, некоторых иммуноглобулинов, снижение уровня Т- и В-лимфоцитов, что способствует высокой инфекционной заболеваемости при ЖДА и появлению вторичного иммунодефицита комбинированного характера). Физикальное обследование: • бледность кожных покровов и слизистых; • «синева» склер вследствие их дистрофических изменений, лёгкая желтизна области носогубного треугольника, ладоней как результат нарушения обмена каротина; • койлонихии; • хейлит (заеды); • неотчётливая симптоматика гастрита; • непроизвольное мочеиспускание (следствие слабости сфинктеров); Инструментальные исследования (рентгенологические признаки, ЭГДС - картина). С целью выявления источников кровопотери, патологии других органов и систем: - рентгенологическое исследование органов ЖКТ по показаниям, - рентгенологическое исследование органов грудной клетки по показаниям, - фиброколоноскопия, - ректороманоскопия, - УЗИ щитовидной железы. - Стернальная пункция для дифференциальной диагностики. Показания для консультации специалистов: гастроэнтеролога – кровотечение из органов желудочно-кишечного тракта, стоматолога – кровотечение из десен, лор – носовые кровотечения, онколога – злокачественное поражение, которое является причиной кровотечения, нефролога – исключение заболеваний почек, фтизиатра – кровотечение на фоне туберкулеза, пульмонолога – кровопотери на фоне заболеваний бронхолегочной системы, гинеколога- кровотечение из половых путей, эндокринолога – снижение функции щитовидной железы, наличие диабетической нефропатии, гематолога – для исключения заболеваний системы крови, неэффективности проводимой ферротерапии, проктолога – ректальные кровотечения, инфекциониста – при наличии признаков гельминтоза. 2.2. Сестринская помощь и лечение Лечение проводится железосодержащими препаратами, в основном для приёма внутрь и значительно реже для внутримышечного или внутривенного введения. Препараты нельзя принимать без назначения врача, так как переизбыток железа опасен своими последствиями — поражением зубов, развитием гепатита, цирроза печени, сахарного диабета и сердечнососудистых заболеваний. Также возможны тяжёлые аллергические реакции. При анемии следует изменить рацион питания и включить в него продукты, содержащие железо в наиболее усвояемой форме — телятину, говядину, баранину, мясо кролика, печень, язык. Важно помнить, что из мяса усваивается до 30 % железа, из рыбы — 10 %, а из растительной пищи — всего лишь 3-5 %. При анемии коррекция дефицита железа не может быть достигнута только изменением питания. Причина этого в том, что усвоение железа из пищи ограничено, а в препаратах оно содержится в большей концентрации. При лечение больных с ЖДА необходимо учитывать характер основного заболевания и наличие сопутствующей патологии, возраст больных (дети, старики), степень выраженности анемического синдрома и дефицита железа, переносимость препаратов железа и т. д. При анемии лёгкой и средней степени тяжести препараты железа лучше принимать внутрь вместе с аскорбиновой или фолиевой кислотой, так как они улучшают всасываемость железа. В течение двух часов до или после приёма препаратов железа не рекомендуется употреблять кофе и кофеин-содержащие напитки (какао, шоколад, чай), крупы (рожь, ячмень, овес, пшеница), орехи, бобовые, молоко, яйца и молочные продукты, жирные и мучные продукты, а также некоторые лекарственные препараты и витамины, содержащие кальций, магний, цинк, селен, йод, хром. Это поможет избежать ухудшения усвоения железа. Все препараты железа назначаются врачом индивидуально. Курс лечения составляет не менее 1,5-2 месяцев, возможно, и дольше. Кроме восстановления уровня железа в крови, нужно создать его запас в организме, то есть повысить уровень ферритина. Об успехе лечения говорит нормализация уровня гемоглобина через 1-2 месяца. Если препараты железа невозможно применять внутрь (например, при непереносимости или нарушении всасывания железа в кишечнике), то их вводят внутримышечно или внутривенно. Инъекционные препараты железа используют только в стационаре, так как они могут вызывать шоковые реакции. Их нельзя применять во время беременности и лактации. При тяжёлой анемии (гемоглобин менее 70 г/л) и по жизненным показаниям в условиях стационара проводят переливание эритроцитарной массы. В качестве лечебно-профилактического средства пациентам, у которых нет сахарного диабета, можно использовать гематоген. В его состав входят железо, связывающее белки, получаемые из крови крупного рогатого скота, а также аскорбиновая кислота и необходимый комплекс белков. Однако это достаточно калорийный продукт — в 100 г гематогена содержится 350–500 килокалорий, об этом следует помнить, включая его в рацион. ЗАКЛЮЧЕНИЕ Железодефицитная анемия в настоящее время широко распространена в мире. Причиной алиментарных железодефицитных анемий является неблагополучная социально-экономическая ситуация, поэтому в решении проблемы ЖДА большое значение имеет доступность продуктов, обогащенных железом, раннее выявление скрытого железодефицита. В профилактике и лечении ЖДА важное значение имеет своевременная и грамотная организация сестринского ухода за наиболее уязвимыми категориями граждан. К ним относятся дети, беременные и кормящие женщины, люди пожилого и старческого возраста, работники физического труда, пациенты с хроническими геморрагическими заболеваниями, спортсмены. Данным категориям граждан с учетом уровня понимания необходимо представить полную информацию о состоянии ЖДА, о негативных последствиях гипоксии тканей вследствии ЖДА, рисках осложнений. Целью исследования было проанализировать современные данные отечественной и зарубежной литературы, Интернет-ресурсов об этиологии, клинике, осложнениях, методах диагностики и лечения ЖДА. В соответствии с данной целью были поставлены следующие задачи исследования: - проанализировать информационный материал; - подобрать и изучить информационные источники по данной теме; - проанализировать информационные источники о клинике заболевания; - определить значение профессиональной деятельности медицинской сестры в предупреждении ЖДА; - выявить проблемы пациента; - определить эффективность сестринской помощи. На основе изученного материала можно сделать следующие выводы: Знание факторов возникновения и развития ЖДА, симптомов и особенностей диагностики данного заболевания, методов обследования, принципов ухода и профилактики, осложнений, поможет медицинской сестре осуществить все этапы сестринского процесса; Медицинская сестра самостоятельно не лечит больного, а лишь выполняет назначения врача, однако она замечает изменения, происходящие в состоянии пациента, поэтому ей необходимо владеть знаниями о ЖДА; Медицинская сестра, в обязанности которой входит уход за больными, должна не только знать все правила ухода и умело выполнять лечебные процедуры, но и ясно представлять какое действие лекарства или процедуры оказывают на организм больного. Лечение ЖДА главным образом зависит от тщательного правильного ухода, соблюдения режима и диеты. В связи с этим возрастает роль медицинской сестры в эффективности проводимого лечения. Главное назначение сестринской помощи пациенту в том, чтобы он как можно быстрее обрёл свой обычный ритм жизни. На основе сделанных мною выводов можно составить следующие рекомендации: ежегодно сдавать клинический анализ крови и контролировать его параметры; полноценно питаться, получая с пищей достаточное количество белка и железа; своевременно устранять источники кровопотери в организме; лицам из групп риска (донорам, детям, из спортивных школ, беременным и кормящим, а также женщинам, страдающим обильными и длительными менструациями) принимать небольшие дозы препаратов железа. Все больные ЖДА, а также люди, у которых высока вероятность развития этой патологии, должны наблюдаться у терапевта. СПИСОК ИНФОРМАЦИОННЫХ ИСТОЧНИКОВ Белова Н.И. Медицинская сестра по уходу за больными. - М.: Медицина, 2018. - 341 с. Белоусов А. С., Водолагин В. Д. Диагностика и лечение болезней. - М.: Медицина, 2019. - 164 с. Вялков А.И., Оганов Р.Г. Укрепление здоровья и профилактика заболеваний. Основные термины и понятия. – М.: Медицина, 2018 г. – 421 с. Гитун Т.В. Питание при ЖДА. - М.: Эскмо, 2018. - 189 с. Ивашкин В.Т. Анемии. - М.: ГЭОТАР-Медиа, 2019. - 84 с. Ивашкин В.Т., Дорофеев Г.И. Железодефицитная анемия. - М.: Эскмо, 2018. -67с. Комаров Ф.И. Внутренние болезни. – М.: Медицина, 2019. – 235 с. Мухина С.А., И.И. Тарновская. Теоретические основы сестринского дела. – М.: Медицина, 2018. – 622 с. Руин Л.И, Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней крови. - М.:Медицина, 2018.- 428 с. Смолева Э.В. Сестринское дело в терапии. Клиническая картина. - Ростов н/Д: Феникс, 2018. - 416 с. Болезни крови. - http://www.zabolevaniya.ru Заболевания крови. - http://ru.wikipedia.org Общие сведения о ЖДА. - https://probolezny.ru Причины анемии. - http://zalogzdorovya.ru/view_raz |
