кишечник. Анатомия и физиология ободочной кишки
 Скачать 1.59 Mb. Скачать 1.59 Mb.
|
|
Передняя резекция прямой кишки: А – положение больного на операционном столе; Б – мобилизация прямой кишки (указаны границы резекции); В – формирование сигморектального аппаратного анастомоза; Г – аппарат фирмы «Autosuture» для формирования циркулярного анастомоза Брюшноанальная резекция с низведением сигмовидной кишки. При расположении опухоли на расстоянии 6–7 см от края заднего прохода может быть выполнена и брюшноанальная резекция с низведением сигмовидной кишки в анальный канал и формированием колоанального анастомоза. У данной методики существует и ряд недостатков. В первую очередь, возможно развитие такого грозного раннего послеоперационного осложнения, как некроз низведенной ободочной кишки.  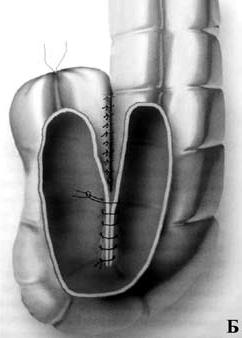 Рис. 7. Брюшноанальная резекция с формированием Jобразного резервуара: А – сформирован резервуароанальный анастомоз; Б – Jобразный толстокишечный резервуар Кроме того, удаление прямой кишки влечет за собой потерю ее резервуарноэвакуаторной функции. Это обстоятельство приводит к ухудшению функциональных результатов операции – частые (до 6 и более раз в сутки) дефекации; многомоментное, длительное и неполное опорожнение кишечника; императивные позывы на дефекацию; различной степени выраженности явления анальной инконтиненции (недержания кала) с подтеканием кишечного содержимого. Данный симптомокомплекс получил в мировой литературе название «синдром низкой передней резекции». Ведущим патогенетическим звеном подобных нарушений является удаление ампулы прямой кишки с потерей ее резервуарной и эвакуаторной функций. Для решения данной проблемы было предложено формирование толстокишечного резервуара в форме латинской буквы «J». Но наряду с положительной оценкой резекций прямой кишки с формированием толстокишечного резервуара, существуют и функциональные недостатки таких операций: эвакуаторные нарушения, проявляющиеся запорами в отдаленном периоде и специфические осложнения (несостоятельность колоанального анастомоза, некроз и воспаление резервуара). Операция Гартмана заключается в резекции кишки (по онкологическим правилам), ушивании культи прямой кишки наглухо и формировании одноствольной колостомы (снгмостомы) на передней брюшной стенке. Эту операцию выполняют при осложнениях рака прямой кишки, в частности обтурационной толстокишечной непроходимости, кровотечении, перфорации опухоли или при тяжелых сопутствующих заболеваниях. Брюшнопромежностная экстирпация прямой кишки (операция КенюМайлса) – показана при низколокализованном раке прямой кишки (ниже 5–7 см от ануса) и невозможности выполнения сфинктеросохраняющей операции. Операция заключается в удалении всей прямой кишки вместе со сфинктерным аппаратом, клетчаткой, лимфатическими узлами, дистальной частью сигмовидной кишки и формировании постоянной одноствольной колостомы (сигмостомы) на передней брюшной стенке. 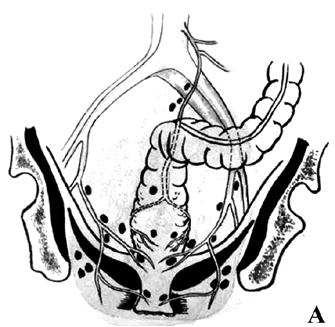 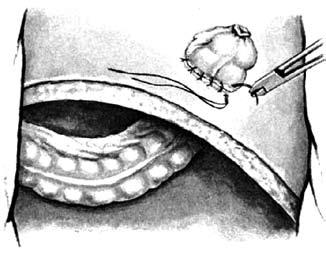 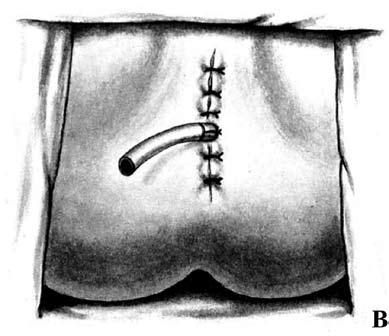 Рис. 8. Брюшнопромежностная экстирпация прямой кишки: А – границы резекции; Б – сформирована одноствольная колостома; В – ушитая промежностная рана с дренажем в полости малого таза Принципы радикальной операции Дистальный и проксимальный края отсечения кишки должны быть на достаточном расстоянии от опухоли, чтобы при микроскопическом исследовании они не содержали опухолевых клеток. Проксимальная граница резекции должна располагаться на 12–15 см от опухоли. Дистальная граница резекции зависит от локализации опухоли. Для опухолей верхней трети прямой кишки (12–16 см выше зубчатой линии) актуальным является «правило 5–6 сантиметров» (с обязательной резекцией такого же отрезка мезоректума). При локализации опухоли ниже 12 сантиметров это расстояние может и должно быть ограничено двумя сантиметрами. Объясняется это тем, что интрамуральное (внутри стенки прямой кишки) распространение опухоли в дистальном направлении является исключительной редкостью и возможно только в запущенных стадиях, приводящих к блокаде лимфооттока. Но даже в этих случаях внутристеночная инвазия не превышает одного сантиметра. Именно поэтому почти все опухоли прямой кишки могут быть резецированы с сохранением сфинктера, что обуславливает значительное улучшение качества жизни пациентов с раком прямой кишки. Вместе с опухолью должны быть удалены все регионарные лимфатические узлы. Поскольку практически все дренирующие среднюю и нижнюю треть прямой кишки лимфоузлы находятся в пределах мезоректума, то удаление и резекция прямой кишки должны выполняться без нарушения целостности ее висцеральной фасции, «в футляре» – т. н. «мезоректумэктомия». Лучевая терапия Предоперационная лучевая терапия рака прямой кишки преследует следующие цели: а) сокращение массы опухоли и перевод ее в операбельное состояние; б) резорбцию или инактивацию метастазов в регионарных лимфоузлах; в) снижение потенции раковых клеток к приживлению в отдаленных органах (профилактика отдаленных метастазов). Лучевая терапия проводится по двум программам: Обычное (классическое) фракционирование дозы по 2 Гр (Грэй) за сеанс до суммарной дозы 46–48 Гр. Операция выполняется через 2–3 недели после окончания курса лучевой терапии. Крупное фракционирование – по 5 Гр за сеанс ежедневно до суммарной дозы в 25 Гр, что по биологическому действию и терапевтическому эффекту равноценно 44 Гр обычного фракционирования. Больного оперируют через 24–48 часов после завершения курса, до развития лучевой реакции. |
