кишечник. Анатомия и физиология ободочной кишки
 Скачать 1.59 Mb. Скачать 1.59 Mb.
|
Анатомия и физиология прямой кишкиПрямая кишка – «прямой» орган у низших млекопитающих – отсюда и ее латинское название. Однако у людей она изгибается, прилегая к крестцовой впадине, начиная с мыса крестца и заканчиваясь ниже копчика. Взаимоотношение прямой кишки с анальным каналом имеет первостепенную важность, так как работа сфинктерного аппарата, контролирующего эвакуацию кала, обеспечивается нервами, находящимися в опасной зоне, которые могут быть повреждены при хирургических вмешательствах в глубине таза. Прямая кишка расположена глубоко в тазу, находится в тесном контакте со многими жизненно важными органами и поэтому операции на ней чрезвычайно сложны. Особенно большие сложности возникают при необходимости восстановить кишечную непрерывность, так как операция происходит в ограниченном пространстве. Прямая кишка распространяется от сигмовидной ободочной кишки до анального отверстия и имеет протяженность 12–16 см. Различают два основных отдела прямой кишки: тазовый и промежностный. Первый лежит выше диафрагмы таза, второй – ниже. В тазовом отделе выделяют ампулу и небольшой участок над ней – надампулярную часть. Промежностный отдел прямой кишки называют также анальным каналом. Надампулярная часть кишки покрыта брюшиной со всех сторон. Далее кишка начинает терять брюшинный покров сначала сзади, будучи покрыта брюшиной только спереди и с боков, а еще ниже, на уровне 4го крестцового позвонка (и частично 5го), брюшина покрывает только переднюю поверхность кишки и переходит у мужчин на заднюю поверхность мочевого пузыря. Нижняя часть ампулы прямой кишки лежит под брюшиной. Слизистая оболочка прямой кишки имеет продольные складки, которые часто называют морганиевыми столбиками. Между ними находятся анальные (морганиевы) пазухи, ограниченные снизу полулунными анальными заслонками. Поперечные складки слизистой, не исчезающие при наполнении прямой кишки, располагаются в разных ее отделах. Одна из них соответствует положению n. sphincter tertius и находится на границе между ампулярной и надампулярной частями кишки. Слизистая оболочка кишки образует складки: ближе к заднепроходному отверстию – продольные, а выше – поперечные. В ампулярной части имеется одна складка на правой стенке, две – на левой. На границе ампулярной и анальной части прямой кишки, соответственно положению внутреннего сфинктера, находится хорошо выраженная, особенно на задней стенке кишки, складка – valvula Houstoni. При наполнении кишки эти складки могут расправляться и увеличивать ее объем. На расстоянии 3–4 см от заднепроходного отверстия кольцевые мышечные волокна, утолщаясь, образуют внутренний сфинктер, а на расстоянии примерно 10 см от заднепроходного отверстия находится еще одно утолщение кольцевых мышечных волокон, известное под названием мышца Гепнера (m.sphincter tertius). Наружный жом прямой кишки расположен в окружности заднепроходного отверстия и состоит из поперечнополосатых мышечных волокон. Кровоснабжение прямой кишки осуществляется 5 артериями: одной непарной – a. rectales superior (конечная ветвь нижней брыжеечной артерии) и двумя парными – a. rectales media (ветвь a. iliaca interna) и a. rectalis inferior (ветвь a. pudenda interna). Вены прямой кишки относятся к системам нижней полой и воротной вен и образуют сплетение, которое располагается в разных слоях кишечной стенки. Различают наружное и внутреннее геморроидальные сплетения. Наружное сплетение находится под кожей анального отверстия, в окружности и на поверхности наружного жома прямой кишки. Подслизистое сплетение, наиболее развитое, располагается в подслизистой оболочке; в нем можно выделить три отдела: верхний, средний, нижний. В конечном отделе прямой кишки вены подслизистого сплетения имеют особое – кавернозное строение. Подфасциальное сплетение лежит между продольным мышечным слоем и фасцией прямой кишки. На участке прямой кишки между продольными складками и заднепроходным отверстием – zona hemmoroidalis (венозное кольцо) – подслизистое сплетение состоит из клубков вен, проникающих между пучками круговых. Отток венозной крови от прямой кишки осуществляется по прямокишечным венам, из которых верхняя является началом нижней брыжеечной и относится к системе воротной вены, а средние и нижние относятся к системе нижней полой: средние впадают во внутренние подвздошные вены, а нижние – во внутренние срамные. 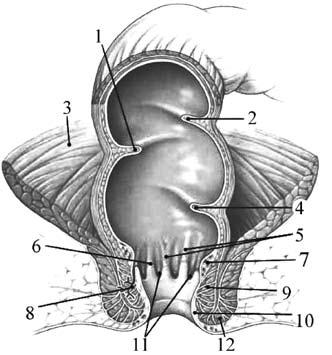 Рис. 1. Анатомия прямой кишки. 1 – средняя поперечная складка (valvula Houstoni); 2 – верхняя поперечная складка (valvula Houstoni); 3 – мышца, поднимающая задний проход (m. levator ani); 4 – нижняя поперечная складка (valvula Houstoni); 5 – заднепроходные (анальные) столбы (Morgani); 6 –зубчатая линия; 7 – внутреннее геморроидальное сплетение; 8 – анальная железа; 9 – внутренний анальный сфинктер; 10 – наружное геморроидальное сплетение; 11 – анальные крипты; 12 – наружный анальный сфинктер 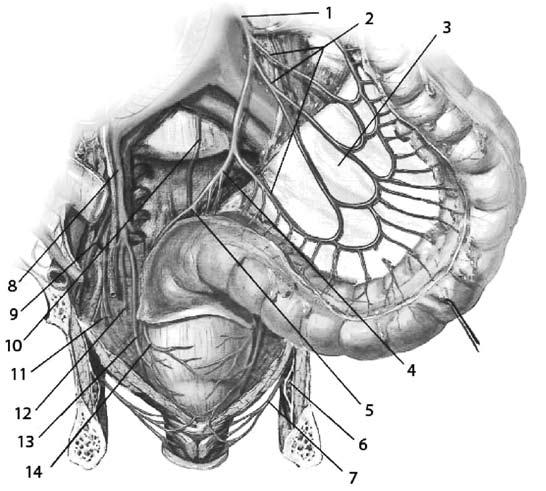 Рис. 2. Кровоснабжение прямой кишки. 1 – нижняя брыжеечная артерия; 2 – сигмовидные артерии; 3 – брыжейка сигмовидной кишки; 4 – верхняя прямокишечная артерия; 5 – верхняя прямокишечная артерия (разветвление); 6 – внутренняя половая артерия; 7 – нижняя прямокишечная артерия; 8 – внутренняя подвздошная артерия; 9 – запирательная артерия; 10 – срединная крестцовая артерия; 11 – верхняя пузырная артерия; 12 – нижняя пузырная артерия; 13 – средняя прямокишечная артерия; 14 – верхняя прямокишечная артерия 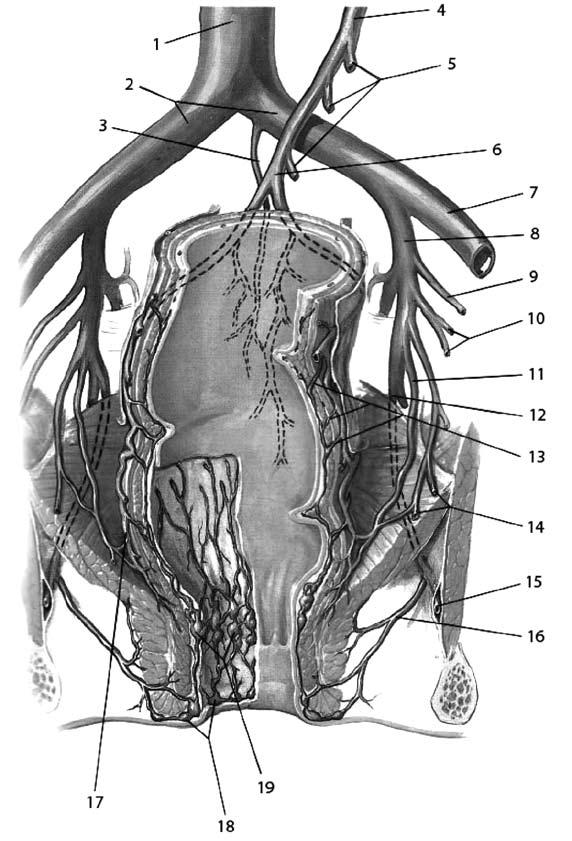 Рис. 3. Вены прямой кишки. 1 – нижняя полая вена; 2 – общие подвздошные вены; 3 – срединная крестцовая вена; 4 – нижняя брыжеечная вена; 5 – сигмовидные вены; 6 – верхняя прямокишечная вена; 7 – наружная подвздошная вена; 8 – внутренняя подвздошная вена; 9 – запирательная вена; 10 – пузырные (верхние) и маточные вены; 11 – средняя прямокишечная вена; 12 – внутренняя половая вена; 13 – портокавальные анастомозы; 14 – нижние пузырные вены; 15 – внутренняя половая вена; 16 – нижняя прямокишечная вена; 17 – венозное сплетение прямой кишки; 18 – наружное геморроидальное сплетение; 19 – внутреннее геморроидальное сплетение Иннервация прямой кишки осуществляется симпатическими, парасимпатическими и чувствительными волокнами. Лимфатические сосуды сопровождают артериальные. Лимфатический дренаж осуществляется из верхнего и среднего отделов прямой кишки в нижние мезентериальные узлы, а из нижнего отдела – в нижние мезентериальные и/или в подвздошные и периаортальные узлы. Ниже зубчатой линии лимфатический отток происходит в подвздошные узлы. Для успешного выполнения оперативных вмешательств в тазу знание детальной анатомии мезоректума и его содержимого у взрослых играет важнейшую роль. Мезоректум (совокупность тканей, располагающихся между стенкой прямой кишки и ее висцеральной фасцией) не описывается как идентифицируемая структура в большинстве работ, посвященных анатомии человека, хотя упоминается многими эмбриологами. Мезоректум происходит от дорзальной брыжейки – общей висцеральной брыжейки, окружающей прямую кишку, и покрывается слоем висцеральной фасции, обеспечивающей относительно бескровный слой, так называемый «священный слой» («holy plane»), упомянутый Heald. Целью хирургического вмешательства является получение доступа, при этом оставаясь именно в этом фасциальном слое. Сзади этот слой проходит между висцеральной фасцией, окружающей мезоректум и париетальной пресакральной фасцией (рис. 196). Последний слой обычно упоминается как фасция Вальдейера. Снизу, на уровне S4, эти фасциальные слои (мезоректальный и Вальдейера) объединяются в ректосакральную связку, которая должна быть разделена при мобилизации прямой кишки. Более точное представление о прямой кишке, мезоректуме, иннервации и васкуляризации их и окружающих структур появились недавно. Новые разработки в методах визуализации: эндоректальное ультразвуковое исследование (ЭРУЗИ) и магнитнорезонансная томография (МРТ), несомненно, прольют свет на «нормальную» анатомию этих структур. 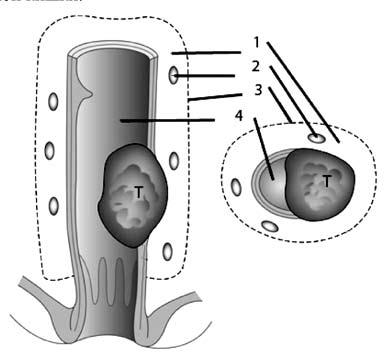 Рис. 196. Мезоректум. 1 – мезоректум; 2 – лимфатические узлы; 3 – висцеральная фасция; 4 – просвет прямой кишки. Т – опухоль прорастающая в мезоректум Рак прямой кишки Актуальность проблемы и распространенность заболевания Рак прямой кишки – довольно распространенное заболевание. Его частота составляет 4–6 % от всех злокачественных опухолей человека. За последние 20 лет заболеваемость раком прямой кишки увеличилась в несколько раз. Причем, чем цивилизованнее страна, тем больше в ней больных. Лидируют в списке США, Канада, Израиль и Австралия, а Индия, Китай, страны Латинской Америки и Средней Азии находятся в конце списка заболеваемости раком прямой кишки. В Великобритании рак прямой кишки составляет 15 % всех злокачественных опухолей, уступая лишь раку легкого. Мужчины заболевают в 1,5 раза чаще, чем женщины. Чаще всего заболевание встречается в возрасте старше 60 лет. Необходимо отметить, что на 100 новых больных раком ободочной и прямой кишки приходится более 70 умерших, из них на первом году с момента установления диагноза около 40 %. Данное обстоятельство обусловлено тем, что при первичном обращении пациентов к врачу запущенные формы рака (III–IV стадии) диагностируются примерно у 65 % больных. Темпы роста и распространения рака прямой кишки зависят от морфологической структуры опухоли. В течение длительного времени опухоль растет по окружности кишки вверх и вниз. Считается, что для циркулярного охвата кишки опухолью требуется 1,5–2 года. В последующем опухоль прорастает стенку кишки, клетчатку и кости таза, соседние органы. Этиология и патогенез Этиология рака прямой кишки, так же как и рака другой локализации, точно не установлена. На увеличение заболеваемости ректальным раком оказывают влияние следующие факторы: характер питания (пища с преобладанием животных жиров, белков и рафинированных углеводов (сахар); малоподвижный образ жизни; гипотония и атония кишечника в пожилом возрасте – хронические запоры; наличие в кишечном содержимом эндогенных канцерогенов – индола, скатола, гуанидина, метаболитов стероидных гормонов. Имеют значение и генетические факторы: риск развития рака толстой кишки в 3–5 раз выше среди родственников первой степени родства (с больными раком толстой кишки и ее полипами). Особое значение в развитии рака прямой кишки имеют полипы и полипоз прямой кишки (последний является облигатным предраком), ворсинчатые опухоли. Классификация Существует несколько классификаций рака прямой кишки. По локализации: раком поражаются все отделы прямой кишки: наиболее часто – ампула (60–70 %), реже – тазовый отдел (25–30 %), еще реже – анальный (4–5 %). По типу роста: Экзофитный рост – опухоль в форме папилломатозных разрастаний, напоминающих цветную капусту, или в форме полипов с изъязвленной, легко кровоточащей поверхностью, растет в просвет прямой кишки. Эндофитный рост – инфильтрирует стенку кишки так, что она кажется плотной, утолщенной. Опухоль распространяется в стенке кишки, суживая ее просвет, поражая и окружающие ткани. Инфильтративноязвенный рост – опухоль в виде язвы с плотными возвышенными краями. По морфологической структуре опухоли: • Аденокарцинома – 90–95 % всех злокачественных опухолей. • Слизистая аденокарцинома. • Перстневидноклеточная карцинома. • Плоскоклеточная карцинома. • Железистоплоскоклеточная карцинома. • Недифференцированная карцинома. • Неклассифицируемая карцинома. Классификация TNM Международного противоракового союза (2010 г., седьмое издание) Т – первичная опухоль. ТХ– первичная опухоль не может быть оценена. Т0 – отсутствие данных о первичной опухоли. Tis – карцинома in situ : внутрислизистая или инвазия в собственную пластинку слизистой оболочки. Т1 – опухоль прорастает в подслизистую основу. Т2 – опухоль прорастает в мышечную оболочку. ТЗ – опухоль прорастает в подсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки. Т4 – опухоль прорастает в другие органы или структуры и/ или в висцеральную брюшину. Т4а – опухоль прорастает в висцеральную брюшину. Т4Ь – опухоль прорастает в другие органы или структуры. N – регионарные лимфатические узлы. NX – регионарные лимфатические узлы не могут быть оценены. N0 – нет метастазов в регионарных лимфатических узлах. N1 – метастазы в 1–3 регионарных лимфатических узлах. N1a – метастазы в 1 регионарном лимфатическом узле. N1b – метастазы в 2–3 регионарных лимфатических узлах. N1c – опухолевые депозиты в подсерозной основе или не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в регионарных лимфатических узлах. N2 – метастазы в 4 и более регионарных лимфатических узлах. N2a – метастазы в 4–6 регионарных лимфатических узле. N2b – метастазы в 7 и более регионарных лимфатических узлах. М – отдаленные метастазы. М0 – нет отдаленных метастазов. M1 – есть отдаленные метастазы. М1а – метастазы в одном органе: печень, легкие, яичники, нерегионарный лимфатический узел (узлы). М1Ь – метастазы более чем в одном органе или в брюшине. Группировка рака прямой кишки по стадиям.  Метастазироваиие рака прямой кишки может происходить по лимфатическим путям и венам. Лимфогенное метастазирование ректального рака обусловлено путями оттока лимфы и локализацией лимфатических узлов. Расположение лимфатических узлов прямой кишки похоже на лимфоотток от других органов желудочнокишечного тракта. Через многочисленные небольшие узлы, располагающиеся рядом с кишкой или даже на ее стенке, происходит отток лимфы в более крупные узлы через сосуды брыжейки, а затем к группам узлов, расположенных около начала основных артериальных стволов. Таким образом, отток лимфы из прямой кишки осуществляется в узлы мезоректума, а затем в узлы на верхней прямокишечной артерии и далее на нижней брыжеечной. Эта модель лимфатического дренажа отличается от предложенной Эрнестом Майлсом (Ernest Miles), который логически обосновал целесообразность брюшнопромежностной экстирпации прямой кишки, носящей его имя, как радикального оперативного вмешательства при ректальном раке. По его мнению, отток лимфы от прямой кишки, а следовательно и лимфогенное метастазироваиие происходит через узлы выше и ниже тазового дна. Это послужило основанием для выполнения брюшнопромежностной экстирпации прямой кишки при ректальном раке. Взгляды Майлса на лимфатическую систему прямой кишки представлены на рисунке 208. Сейчас считается, что инфралеваторного лимфатического оттока не существует, в связи с чем большинство ректальных опухолей может быть удалено с сохранением сфинктерного аппарата. Многочисленные наблюдения свидетельствуют, что в лимфатических узлах вне мезоректального «пакета» практически не бывает метастазов рака прямой кишки. Исключения могут быть при больших опухолях, распространяющихся на окружающие органы. Тогда преаортальные лимфатические узлы и даже латеральные тазовые узлы вокруг подвздошных сосудов могут быть вовлечены в опухолевый процесс. Вероятнее всего, это вызвано ретроградным лимфатическим током. Отображение современных представлений на лимфоотток от прямой кишки наложено на рисунок Майлса. 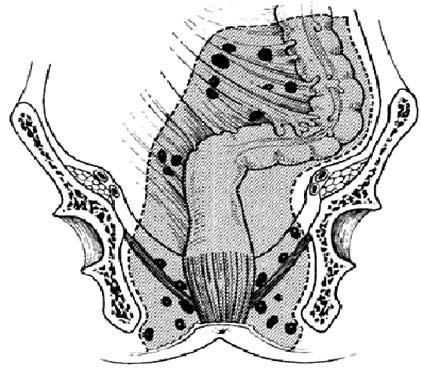 Рис. 1. Лимфатический отток от прямой кишки по Эрнесту Майлсу 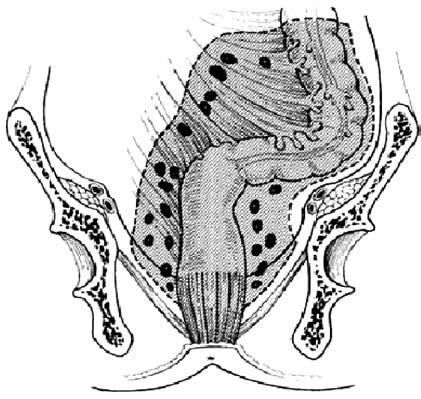 Рис. 2. Сопоставление современной схемы оттока лимфы от прямой кишки со схемой лимфооттока по Майлсу При анальных раках метастазы распространяются в паховые лимфоузлы. Помимо этих основных путей оттока лимфы имеются еще и дополнительные крестцовые пути. Метастазирование по венам отмечается в 16–18 % случаев рака прямой кишки (отток венозной крови от прямой кишки осуществляется по прямокишечным венам, из которых верхняя является началом нижней брыжеечной и относится к системе воротной вены (метастазирование в печень), а средние и нижние относятся к системе нижней полой: средние впадают во внутренние подвздошные вены, а нижние – во внутренние срамные). При этом образуются висцеральные метастазы, особенно часто в печени, реже в легких. Возможны метастазы по брюшине. Клиническая картина и данные объективного исследования Клинические симптомы рака прямой кишки и степень их проявления определяются размерами, выраженностью инвазии, формой роста и локализацией опухоли, а также сопутствующими осложнениями и характером метастазирования. По мере роста и метастазирования опухоли симптомы заболевания становятся все более разнообразными, а степень их выраженности возрастает. В зависимости от патогенетического механизма целесообразно различать следующие клинические симптомы: • Первичные, или местные – обусловленные наличием опухоли в прямой кишке. • Вторичные – обусловленные ростом опухоли, что приводит к нарушению проходимости и расстройству функции кишечника. • Симптомы, обусловленные прорастанием опухоли в соседние органы, а также сопутствующими раку осложнениями и метастазированием. • Общие – вызванные общим воздействием на организм ракового процесса. |
