1.анемический синдром. Анемия это патологическое состояние, характеризующееся снижением содержания гемоглобина и количества эритроцитов в единице объема крови за счет их абсолютного уменьшения в организме
 Скачать 158.77 Kb. Скачать 158.77 Kb.
|
|
Анемия - это патологическое состояние, характеризующееся снижением содержания гемоглобина и количества эритроцитов в единице объема крови за счет их абсолютного уменьшения в организме. Классификация В зависимости от величины цветового показателя анемии разделяются на гипохромные, нормохромные, гиперхромные (табл. 53). В зависимости от диаметра эритроцитов анемии могут быть микроцитарными, нормоцитарными и макроцитарными. По тяжести течения анемии подразделяют на: - легкие - эритроцитов 3,0-3,5Х 1012/л, Hb 100 г/л и выше; - средней тяжести - эритроцитов 2,0-3,0х1012/л, Hb 80-100 г/л и выше; - тяжелые - эритроцитов 1,0-2,0x1012/л, Hb 55-80 г/л и выше; - крайне тяжелые, угрожающие развитием анемической комы, - эритроцитов < 1,0Х1012/ л, Hb < 55 г/л и выше. Таблица 53. Классификация анемии по величине цветового показателя
По этиопатогенетическому признаку выделяют 3 основные группы анемий: 1. Анемии вследствие кровопотери (постгеморрагические). 2. Анемии вследствие нарушения кровообразования (железодефицитные, В12 (фолиево)-дефицитные и др. 3. Анемии вследствие повышенного кроверазрушения (гемолитические). Общие клинические проявления анемии зависят от ряда факторов: степени анемии, времени, на протяжении которого она развилась, адаптационных возможностей организма в зависимости от пола, возраста, общего состояния и наличия сопутствующих заболеваний. Общими симптомами для всех форм анемий, возникновение которых связано с гипоксией, являются бледность кожных покровов и слизистых оболочек, одышка, сердцебиение, а также жалобы на головокружение, головные боли, шум в ушах, неприятные ощущения в области сердца, резкую общую слабость и быструю утомляемость. При сборе анамнеза у больных с подозрением на анемию необходимо задать следующие вопросы: имеются ли заболевания, которые сопровождаются явными или скрытыми повторяющимися кровотечениями (маточные, геморроидальные, носовые и т.д.); не изменялся ли цвет кала и мочи (позволяет заподозрить постгеморрагическую анемию); какова выраженность менструальных кровотечений; не изменялся ли цвет лица, если да, то когда появилась бледность (позволяет ориентировочно судить о давности развития анемии); каков режим питания (соблюдение диет, постов), нет ли извращений вкуса (характерно для хлороза); употребление алкоголя в анамнезе; не отмечалось ли снижение массы тела; какие пациент перенес операции (особенно важны гастрэктомия, резекция толстой кишки в анамнезе); нет ли диспепсии (дисфагии, изжоги, тошноты, рвоты); данные о наследственности, так как позволяют выявить заболевания кроветворной системы у родственников (некоторые виды гемолитических анемий могут носить семейный характер).
При физикальном исследовании больных с анемией нередко удается выявить изменения окраски кожных покровов: - бледные за счет снижения числа эритроцитов и гемоглобина при анемии; - бледные с зеленоватым оттенком при раннем хлорозе; - бледные с желтушным оттенком при В12-дефицитной анемии; - желтушные при гемолитических анемиях. Со стороны сердечно-сосудистой системы при анемии выявляется смещение верхушечного толчка кнаружи, возможно появление выраженной пульсации сонных артерий, выслушивается систолический шум во всех точках аускультации, при тяжелой анемии может выслушиваться «шум волчка». Помимо вышеперечисленных признаков при осмотре можно выявить специфические признаки определенной анемии: - ярко-красный, блестящий, гладкий, «лакированный» язык с участками воспаления по краям и на кончике («хантеровский» глоссит), нередко с афтозными, можно выявить у больных с В12-дефицитной анемией; - трещины в углах рта, сглаженность сосочков языка - атрофический глоссит, быстро прогрессирующее разрушение зубов и воспаление слизистой оболочки вокруг шеек зубов выявляется у больных с ЖДА; - фуникулярный миелоз - при В12-дефицитной анемии; - желтуха и спленомегалия - при гемолитических анемиях. В большинстве случаев анемия легко диагностируется на основании истории болезни, клинических наблюдений и лабораторных тестов. Для выявления анемии наиболее часто используется тест на концентрацию гемоглобина. Более тщательное исследование, как правило, включает подсчет эритроцитов и ретикулоцитов, определение показателей крови - эритроцитарных индексов, таких как средний эритроцитарный объем (MCV) - используется для классификации анемий на микроцитарную, нормоцитарную и макроцитарную; среднее содержание гемоглобина в эритроците (MCH) - показатель аналогичен цветовому показателю; и средней концентрации гемоглобина в эритроците (MCHC): если ниже 32 г/дл - гипохромная анемия, выше 36 г/дл - гиперхромная анемия.
Во всех случаях анемии необходимо полное морфологическое исследование крови с определением количества ретикулоцитов, тромбоцитов, лейкоцитов и лейкограммы. В ситуации, когда на основании результатов клинических и лабораторных исследований нельзя установить диагноз, необходимо провести морфологическое исследование пунктата костного мозга, которое позволяет судить о функциональном состоянии кроветворной системы и помогает установить диагноз. Для уточнения характера анемии необходимы исследования мочи и крови, определение СОЭ, содержания свободного гемоглобина в сыворотке крови, количества билирубина в крови, концентрации уробилиногена и желчных пигментов в моче, серологические исследования для определения содержания антиэритроцитарных факторов. В качестве первичных диагностических гипотез обычно выдвигают 4 предположения: железодефицитная анемия (ЖДА), В12-дефицитная анемия, гемолитическая анемия (ГА) и апластическая анемия (АА). У больных с железодефицитной анемией (ЖДА) при тщательном расспросе удается выявить характерные жалобы (признаки гипосидероза) - расслаивание кончиков волос, расслаивание ногтей, сухость кожи, заставляющая часто пользоваться кремами, извращение вкуса. При объективном осмотре выявляются: бледность кожных покровов, изменения ногтей (вогнутые ложкообразные ногти с поперечной исчерченностью). Клинический анализ крови подтверждает наличие ЖДА: уровень гемоглобина - менее 120 г/л, эритроцитов - менее 3Х1012, в мазке преобладают микроциты, отмечается гипохромия эритроцитов, анизоцитоз, пойкилоцитоз. Решающим моментом в диагностике является определение показателей сывороточного железа, железосвязывающей способности сыворотки, ферритина сыворотки, а при необходимости проведение десфералового теста.
Наиболее частые причины развития ЖДА: маточные кровопотери, кровопотери из ЖКТ, повышение расхода железа (беременность, лакта- ция), нарушения всасывания железа при энтеритах, резекции тонкой кишки, нарушения питания. Характерными признаками В12-дефицитной анемии являются жалобы на боли в языке, ощущение жжения в нем и покалывания, у ряда больных язык малиновый, нередко встречается еще одна группа симптомов - фуникулярный миелоз (гиперстезии, покалывание, ощущение мурашек в нижних конечностях, шаткость и неуверенность в походке). Анализ крови: чаще всего гиперхромная анемия, сочетающаяся с лейкопенией и тромбоцитопенией, характерен макроцитоз, остатки ядер в виде телец Жолли, колец Кебота. В стернальном пунктате - большое количество мегалобластов. При гемолитических анемиях первый шаг в алгоритме начинается с установления предположительного диагноза. Ведущими более или менее специфическими признаками, инициирующими мысль о наличии у больного данного типа заболевания, являются анемия, сопровождающаяся желтухой, спленомегалией, выявление в анализе крови ретикулоцитоза. При сборе анамнеза требуется уточнить: впервые ли появились симптомы заболевания или наблюдались ранее, имеются ли семейные случаи заболевания; не относится ли больной к этнической группе, в которой высок процент наследственных ГА (в России - азербайджанцы, греки, дагестанцы, горские евреи, таты). При исследовании мазка крови можно выявить фрагменты эритроцитов или характерную форму клеток, обнаруживаемую при некоторых наследственных аномалиях мембраны. Сфероциты, фрагментированные эритроциты и шиповидные эритроциты относят к важным находкам. Определение уровня неконъюгированного (непрямого) билирубина, повышенного у пациентов с гемолизом. Сывороточный уровень прямого билирубина остается в пределах нормы. Определение содержания гаптоглобина (при гемолизе снижается или отсутствует вследствие высвобождения глобина из лизированных эритроцитов); обнаружение гемоглобина в моче.
Апластическая анемия характеризуется циркуляторно-гипопластическим, геморрагическим, токсико-инфекционным синдромом. В анализе крови - панцитопения, число ретикулоцитов снижено, анемия нормохромная. Костномозговой пунктат беден клеточными элементами, угнетен эритропоэз. Железодефицитная анемия (ЖДА) – клинико–гематологический синдром, характеризующийся нарушением синтеза гемоглобина в результате дефицита железа, развивающегося на фоне различных патологических (физиологических) процессов, и проявляющийся признаками анемии и сидеропении Классификация Общепринятой классификации железодефицитной анемии на данный момент не существует. Клиническая классификация железодефицитной анемии (для Казахстана). В диагнозе железодефицитной анемии необходимо выделить 3 момента: Этиологическую форму (будет уточнена после дообследования) - Вследствие хронических кровопотери (хроническая постгеморрагическая анемия) - Вследствие повышенного расхода железа (повышенной потребности в железе) - Вследствие недостаточного исходного уровня железа (у новорожденных и детей младшего возраста) - Алиментарная (нутритивная) - Вследствие недостаточного всасывания в кишечнике - Вследствие нарушения транспорта железа Стадии А. Латентная: снижено Fe в сыворотке крови, дефицит железа без клиники анемии (латентная анемия) Б. Клинически развернутая картина гипохромной анемии. Степень тяжести Легкая (содержание Hb 90-120 г/л) Средняя (содержание Hb 70-89 г/л) Тяжелая (содержание Hb ниже 70 г/л) Этиология и патогенез Основными причинами развития ЖДА являются: хронические кровопотери, нарушение всасывания поступающего с пищей железа, повышенные потребности в железе, алиментарная недостаточность железа. Патогенез связан с физиологической ролью железа в организме и участием его в процессах тканевого дыхания. Оно входит в состав гемасоединения, способного обратимо связывать кислород. Транспорт железа осуществляет белок трансферрин. Организм только в незначительной мере может регулировать поступление железа из пищи и не контролирует его расходование. При отрицательном балансе обмена железа вначале расходуется железо из депо, затем возникает дефицит железа, который проявляется нарушением ферментативной и дыхательной функции в тканях, и затем развивается железодефицитная анемия.
Клиника Клиническая картина ЖДА разнообразна, в основном обусловлена сидеропеническим синдромом, в меньшей степени - анемическим синдромом (табл. 54, 55). Сидеропенический синдром связан с тканевым дефицитом железа. Таблица 54. Сидеропенический синдром (гипосидероз) 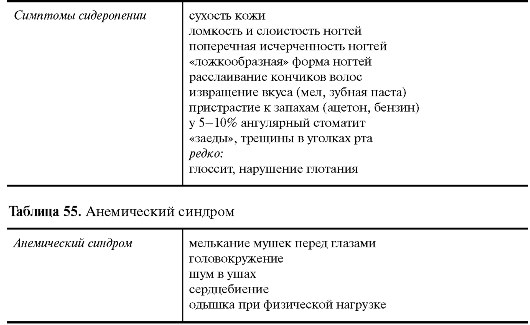 Выделяют 4 основных группы органов, в которых проявления гипосидероза выражены максимально: Выделяют 4 основных группы органов, в которых проявления гипосидероза выражены максимально:- кожные покровы, придатки кожи и слизистые; - желудочно-кишечный тракт; - нервная система; - сердечно-сосудистая система. Лабораторные показатели при ЖДА
Лечение (амбулатория)Немедикаментозное лечение: · Диета. При железодефицитной анемии больному показана диета, богатая железом. Железо из продуктов животного происхождения всасывается в кишечнике в значительно больших количествах, чем из растительных продуктов. Медикаментозное лечение: ЖДА не может быть успешно излечена в случае, если не устранена её причина. Основой патогенетической терапии ЖДА являются препараты железа. Трансфузии не заменяют ферротерапию. Ферротерапия может проводиться препаратами железа для приема внутрь и парентеральными препаратами. Из парентеральных препаратов предпочтительнее использование внутривенных, т.к. введение внутримышечных болезненно, имеет вариабельную абсорбцию и может приводить к формированию инфильтратов. Конечный результат терапии препаратами железа вне зависимости от пути введения одинаков – рост уровня гемоглобина. Отличия между различными препаратами с различными путями введения заключаются в переносимости лечения и темпах прироста уровня гемоглобина. Препараты железа для приема внутрь Основными принципами лечения ПЖ для приема внутрь являются следующие: · назначение ПЖ с достаточным содержанием элементарного железа; · нецелесообразность одновременного назначения витаминов группы В (в том числе В12), фолиевой кислоты без специальных показаний в связи с отсутствием доказательств преимуществ в эффективности и безопасности перед монокомпонентными препаратами, невозможностью отследить фармакокинетику препарата при наличии 3 и более компонентов в 1 таблетке; · избегание назначения препаратов железа внутрь при наличии признаков нарушения всасывания в кишечнике; · достаточная продолжительность насыщающего курса терапии (не менее 3 мес., может увеличиваться до 5-6 месяцев); · необходимость проведения поддерживающей терапии ПЖ после нормализации показателей гемоглобина в соответствующих ситуациях. Рекомендуемая суточная доза элементарного железа у большинства взрослых составляет 150-200 мг. [9] Применение более высоких доз не имеет смысла, поскольку всасывание железа при этом не увеличивается. Например, таблетка железа сульфата массой 325 мг содержит 65 элементарного железа, три таблетки – 195 мг железа из которых может быть адсорбированно и утилизированно только 25 мг. [10] Терапия препаратами железа для приема внутрь должна проводиться в течение 3х месяцев для восполнения запасов в депо. [9] При пероральной ферротерапии наиболее распространены гастроинтестинальные побочные эффекты. Они включают металлический вкус, тошноту, диарею, запор, потемнение стула. Для уменьшения выраженности побочных эффектов возможно уменьшение дозы (перевод на однократный прием, например) или увеличение интервала приёма, переход на прием другого препарата железа с меньшим содержанием элементарного железа, переход с таблеток на жидкие лекарственные формы, которые позволяют более просто подбирать переносимую дозу, отмена пероральных препаратов и назначение внутривенных. Причины неэффективности терапии ПЖ для приема внутрь: · отсутствие дефицита железа (неправильная трактовка природы гипохромной анемии и ошибочное назначение ПЖ); · недостаточная дозировка ПЖ (недоучет количества трехвалентного железа в препарате); · недостаточная длительность лечения ПЖ; · нарушение всасывания ПЖ, назначаемых внутрь больным с соответствующей патологией; · одновременный прием препаратов, нарушающих всасывание железа; · наличие хронических (оккультных) кровопотерь, чаще всего из органов ЖКТ; · сочетание ЖДА с другими анемическими синдромами (В12-дефицитной, фолиеводефицитной). Парентеральные препараты железа. Показания для назначения парентеральных препаратов железа [1, 11]: · нарушение всасывания при патологии кишечника (энтериты, синдром недостаточности всасывания, резекция тонкого кишечника, резекция желудка по методу Бильрот II с выключением двенадцатиперстной кишки); · выраженные гастроинтестинальные побочные эффекты пероральной терапии, не устранимые другими способами; · постоянные потери крови, при которых потребность в железе превышает физиологические возможности для всасывания железа (например, тяжелое маточное кровотечение, наследственная геморрагическая телеангиоэктазия с поражением слизистых оболочек); · пожелание пациента о быстром (за 1-2 визита) восполнении дефицита железа и отказ от продолжительной многомесячной ферротерапии; Кумулятивную дозу, необходимую для восстановления уровня гемоглобина в крови и восполнения запасов железа в организме, при внутривенном введении ПЖ вычисляют по формуле Ганзони:  *депо железа у человека с массой тела >35 кг и = 35 кг = 500 мг и <35 кг = 15 мг/кг массы тела. По мнению экспертов при введении парентеральных препаратов не рекомендуется превышать расчётных доз для предупреждения развития перегрузки железом и их не рекомендуется использовать у пациентов с активными инфекциями (уровень доказательности D). [9] Нет доказательств того, что превышение курсовой дозы более 1000 мг элементарного железа имеет большую клиническую эффективность. [9] Данная доза может быть введена однократно или быть набранной за несколько введений в зависимости от конкретного препарата парентерального железа. Препараты железа для парентерального введения (железа карбоксимальтозат, железа глюконат, ферумокситол, железа сахарат, железа изомальтозид и низкомолекулярный декстран железа) имеют схожую эффективность в терапии ЖДА. [1, 6, 9] Частота побочных эффектов, включая тяжелые аллергические реакции между указанными препаратами сопоставима, за исключением высокомолекулярного декстрана, который в настоящее время недоступен в большинстве стран мира. [12] По данным систематического обзора и мета-анализа 102 рандомизированных исследований, проведенного в 2015 году терапия парентеральными препаратами железа не сопровождалась большей частотой тяжелых аллергических реакций в сравнении с плацебо и пероральными препаратами и среди более, чем 10 000 пациентов не было зафиксировано ни одного летального исхода. Комбинированная терапия парентеральными препаратами железа и препаратами железа для приема внутрь. Не существует никаких доказательств, что комбинированная ферротерапия более эффективна. В то же время при сочетании двух препаратов возможно развитие побочных эффектов каждого из лекарственных средств. Перечень основных лекарственных средств (имеющих 100% вероятность применения) [13-16]:
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
