тромбоциты. 3.4 тромбоциты. Блок Гемостаз Система гемостаза
 Скачать 2.17 Mb. Скачать 2.17 Mb.
|
|
Блок 1. Гемостаз Система гемостаза представляет собой биологическую систему, охватывающую совокупность процессов, направленных, с одной стороны, на предупреждение и остановку кровотечения, а с другой - на сохранение жидкого состояния циркулирующей крови. Нарушения в системе гемостаза будут проявляться: - с одной стороны – в повышении свертываемости крови (развитие претромботических состояний, тромбозов, ДВС-синдрома); - с другой стороны – в увеличении противосвертывающей активности (гемофилии, кровоточивость). Виды гемостаза: 1. Сосудисто-тромбоцитарный (в 90 % случаев повреждаются мелкие сосуды диаметром до 100 мкм). 2. Плазменный (собственно свертывание крови или гемокоагуляция, более мощная и многофакторная система, обеспечивает остановку кровотечения из более крупных сосудов). 1. Сосудисто-тромбоцитарный гемостаз А. Сосудистый его компонент обусловлен: - спазмом сосуда при травме (просвет сосуда уменьшается за счет болевой реакции; механического раздражения сосуда; действия БАВ (серотонина, адреналина). - просвет сосуда уменьшается и за счет вворачивания интимы, при этом обнажаются волокна коллагена, что имеет важное значение для активации тромбоцитарного гемостаза. Б. Тромбоцитарный гемостаз: обеспечивает остановку кровотечения из мелких сосудов путём образования тромбоцитарной пробки. Тромбоциты Тромбоциты - "кровяные пластинки", безъядерные клетки крови, имеют двояковыпуклую форму. Размер - 0,5 - 4 мкм (самые мелкие клетки крови). В норме в 1 мм3 крови - 170.000 - 400.000 тромбоцитов. Увеличение количества тромбоцитов – тромбоцитоз, уменьшение - тромбоцитопения, Тромбоцитопатии - патология со стороны функций тромбоцитов при нормальном их содержании в крови. Продолжительность жизни тромбоцитов - 8-12 дней. Образуются в красном костном мозге из мегакариоцитов (тромбоцитопоэз). Функции тромбоцитов: 1. Ангиотрофическая - ежедневно поглощается 35.000 тромбоцитов из 1 мм3 крови за сутки (» 15 % всех циркулирующих тромбоцитов). 2. Участие в регенерации сосудистой стенки (стимулируют размножение эндотелиальных и гладкомышечных клеток, синтез волокон коллагена). 3. Способность поддерживать спазм поврежденных сосудов (высвобождают серотонин, катехоламины, тромбомодулин, тромбоксан). 4. Участие тромбоцитарных факторов в процессах свертывания крови и фибринолиза. 5. Адгезивно-агрегационная функция (образование первичной тромбоцитарной пробки): А). Адгезия (прилипание активированных тромбоцитов к чужеродной поверхности). Наиболее важные стимуляторы адгезии - волокна коллагена (обладают специальными тромбоцитарными рецепторами), а также кофактор адгезии - ф. Виллебранда, выполняющий роль «биологического клея», прикрепляя адгезированные тромбоциты к коллагену субэндотелия через гликопротеиновый комплекс. Б). Агрегация - слияние тромбоцитов в однородную массу, формирование гомогенного тромбоцитарного тромба за счет переплетения псевдоподий. В). Реакция высвобождения (дегрануляция индукторов агрегации и веществ, поддерживающих спазм сосудов (АДФ, серотонин, тромбин, адреналин, тромбоксан А2 (мощный стимулятор агрегации и ангиоспазма)), а также тромбоцитарных факторов свертывания (их 16, обозначаются арабскими цифрами). Г). Ретракция сгустка - (т.к. тромбоцит в псевдоподиях содержит белки, подобные актину и миозину. При взаимодействии с Са+2 - происходит сокращение, в результате чего сгусток уменьшается в объеме, уплотняется. При этом стягиваются края поврежденных тканей, что способствует скорейшей их регенерации). Ультраструктура тромбоцита.1 - сечение в экваториальной плоскости, 2 - поперечный разрез, ПЛ - плазмолемма, ГК - гликокалис, КСП - канальцы, связанные с поверхностью, СПТ - система плотных трубочек, МТ - микротрубочки, ПМФ - подмембранные микрофиламенты, ГГ - гликоген, КГ - комплекс Гольджи, МТХ - митохондрия, α-Г - α-гранулы, ПГ - плотные гранулы. 2. Гемокоагуляция (собственно свертывание крови) Основные положения теории свертывания крови (А.А. Шмидт, 1895 год, Тартуский университет (Эстония)): 1. Процесс свертывания крови - стадийный. 2. Очередная стадия завершается образованием активного фермента (т.е. свертывание - процесс ферментативный). 3. Продукт предыдущей стадии является активатором (ферментом) для последующей стадии (т.е. свертывание - процесс каскадный). В настоящее время описано тринадцать факторов (I-XIII). Добавление к номеру буквы «а» обозначает нахождение фактора в активной форме. Например: IIа – активированная форма протромбина – тромбин). Факторы V и VI - проакцелерин и акцелерин представляют неактивную и активную форму одного и того же фактора, поэтому термин "фактор VI” не применяют. Ряд факторов свертывания имеет названия по фамилии больных, у которых был впервые обнаружен их дефицит. Перечень плазменных факторов свертывания крови  В современной теории свертывания крови различают 3 фазы: 1 фаза - образование протромбиназного комплекса; 2 фаза - образование тромбина; 3 фаза - образование фибрина. Образование протромбиназы (ф. Xа) в ходе 1-й фазы свёртывания может идти двумя путями: - внутренний и внешний пути активации плазменного гемостаза. Внутренний путь начинается с активации XII фактора (фактор Хагемана, фактор контактной активации). Активация наступает после его контакта с чужеродной поверхностью (отрицательно заряженные группировки коллагена, поврежденные клетки эндотелия, протеазы (трипсин, калликреин), адреналин). В чистом виде внутренний механизм свертывания крови может иметь место при сосудистых стазах или в пробирке. Данный механизм активации не является экстремальным и длится достаточно длительное время (5-10 минут). 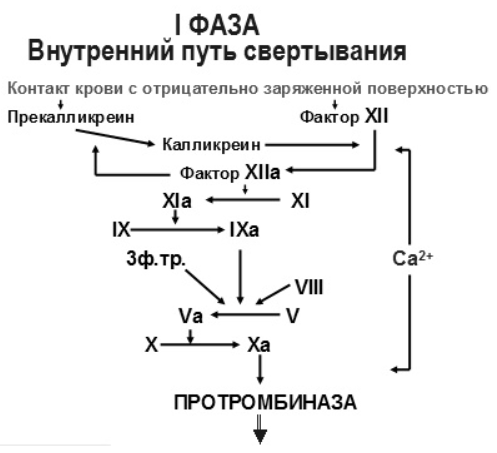 Внешний путь активации плазменного гемостаза начинается с появления в кровотоке III фактора свертывания (тканевый тромбопластин, представляет собой фосфолипидные фрагменты мембран разрушенных клеток). Под его воздействием активируется VII фактор свертывания, непосредственно воздействующий на X фактор протромбиназного комплекса. Этот путь свертывания крови - значительно более быстрый (длится в норме 14-17 секунд). Возможна патология активации свертывания по внутреннему пути - гемофилии (А - дефицит VIII ф. (встречается чаще всего), В - дефицит IX ф. и С - дефицит XI ф.). При этом внешний путь активации у больных гемофилиями не страдает. 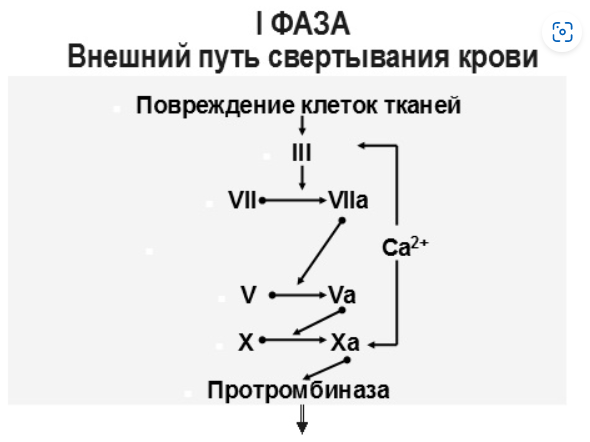 2 фаза свертывания - образование тромбина. Длится, по сравнению с 1 фазой, считанные секунды и заключается в активации протромбина в тромбин (ф.IIa) под действием активной протромбиназы (ферментативный комплекс ф.Xa с его кофактором Va). 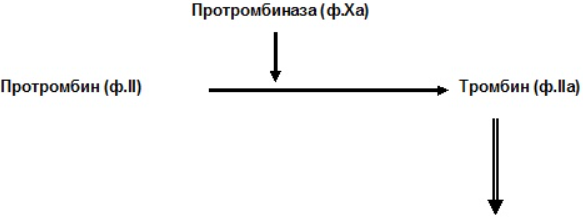 3 фаза свертывания- образование фибрина. Образовавшийся тромбин является главным ферментом 3 фазы свертывающей системы крови, т.к именно под его воздействием фибриноген превращается в фибриновый сгусток. На первом этапе молекула фибриногена под действием тромбина, являющегося сериновой протеазой, превращается в молекулу фибрина-мономера, лишаясь четырёх фибринопептидов (2 ФП А и 2 ФП В), после чего начинается его самосборка с образованием нитей фибрина. Образующийся при этом фибрин S (solubile – растворимый в растворе мочевины) является непрочным соединением и не может обеспечить образование надёжного фибринового сгустка. Превращение фибрина S в фибрин I (insolubile – нерастворимый) происходит под действием ф.XIIIа, который также активируется тромбином. Фактор XIIIа (трансглютаминаза) образует ковалентные связи между D-доменами нитей растворимого фибрина, соединяющихся между собой за счёт пептидных мостиков. На последнем этапе активированные тромбоциты, связанные с нитями фибрина, сокращаются под действием тромбостенина (тромбоцитарного актомиозина). В результате происходит ретракция сгустка крови. При отсутствии ретракции сгусток быстро лизируется в процессе фибринолиза, кроме того, возможно развитие тромбоэмболии. Противосвертывающая система крови Противосвертывающая система обеспечивает поддержание крови в жидком состоянии. Антикоагулянты - это вещества, препятствующие свертыванию крови. Имеющиеся в организме антикоагулянты можно разделить на две группы: 1. Предсуществующие (первичные) - антитромбин III, гепарин, протеины "С" и "S", ингибитор внешнего пути свёртывания, a2- макроглобулин (антитромбин IV) и др.: а). Антитромбин III - обеспечивает 75 % всей антикоагулянтной активности плазмы, ингибирует активность тромбина, фф. IXa, Xa, XIa, XIIa. Основной плазменный кофактор гепарина. б). Гепарин - сульфатированный полисахарид. Образует комплекс с антитромбином III, превращая его в антикоагулянт немедленного действия, что в 1000 раз усиливает его эффекты. Особенно выражена кофакторная активность у низкомолекулярных фракций гепарина. в, г). Протеины "С" и "S" - синтезируются в печени при участии витамина К. Протеин "С" инактивирует ф. Va, VIIIa, а ткже PAI, что усиливает фибринолиз. Протеин "S" снижает способность тромбина активировать ф. Va, VIIIa. д). Ингибитор внешнего пути свёртывания (TFPI). Ограничивает синтез тромбина путём угнетения ф. Xa и VIIa. е). С1-эстеразный ингибитор – угнетает активность XIIа фактора. е).a2--макроглобулин- 10 % антикоагулянтной активности плазмы. 2. Образующиеся в процессе свертывания крови и фибринолиза (вторичные) антикоагулянты: а). Нити фибрина (антитромбин I) - адсорбируют на себе до 85-90% тромбина крови. Это помогает сконцентрировать тромбин в формирующемся сгустке и предотвратить его распространение по току крови (препятствует ДВС). б). ПДФ - продукты деградации фибрина, нарушают полимеризацию ФМ, ингибируют фибринолиз и агрегацию тромбоцитов. Цитрат натрия – тоже антикоагулянт, только экзогенного происхождения (связывает ионизированный Са2+, вступая с ним в реакцию замещения). В результате изъятие кальция из плазмы крови лишает её способности к свёртыванию на всех этапах каскадной системы. 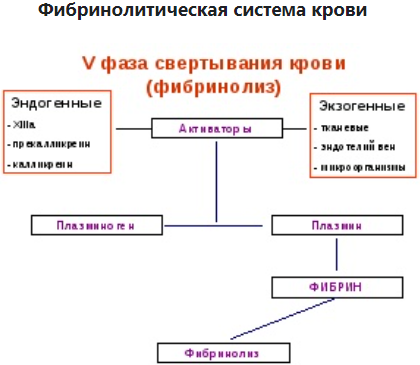 Главная функция фибринолиза - реканализация (восстановление просвета) закупоренного тромбом сосуда. Основу тромба составляет фибрин. Расщепление фибрина осуществляется протеолитическим ферментом - плазмином. Система фибринолиза, как и система свертывания крови, является многокомпонентной протеолитической системой, в состав которой входят активаторы, ингибиторы и конечный фермент, а также имеет внутренний и внешний механизмы активации. Внутренний механизм активации фибринолиза осуществляется за счет ферментов самой крови (XIIа, калликреин). При этом активация плазминогена идет параллельно свертыванию. Внешний механизм активации идёт за счет тканевых активаторов, которые вырабатываются: - внутренними органами: почки(урокиназа), печень, легкие, предстательная железа, эндотелий вен (t-PA – активатор плазминогена тканевого типа); - форменными элементами крови (лейкоциты); - микроорганизмами (золотистый стрептококк, стафиллококк - н-р: стрептокиназа, стафиллокиназа). Конечным итогом деятельности фибринолитической системы является расщепление фибрина до пептидов (D-димеры или ПДФ - продукты деградации фибрина) и аминокислот. Процесс фибринолиза заканчивается в норме через 4-5 дней. Столько же длится регенерация поврежденного сосуда. Т.е. эти два процесса в ходе эволюции были синхронизированы. К настоящему времени Вы заработали баллов: 0 из 0 возможных. Блок 1. Гемостаз Блок 1. Гемостаз Система гемостаза представляет собой биологическую систему, охватывающую совокупность процессов, направленных, с одной стороны, на предупреждение и остановку кровотечения, а с другой - на сохранение жидкого состояния циркулирующей крови. Нарушения в системе гемостаза будут проявляться: - с одной стороны – в повышении свертываемости крови (развитие претромботических состояний, тромбозов, ДВС-синдрома); - с другой стороны – в увеличении противосвертывающей активности (гемофилии, кровоточивость). Виды гемостаза: 1. Сосудисто-тромбоцитарный (в 90 % случаев повреждаются мелкие сосуды диаметром до 100 мкм). 2. Плазменный (собственно свертывание крови или гемокоагуляция, более мощная и многофакторная система, обеспечивает остановку кровотечения из более крупных сосудов). 1. Сосудисто-тромбоцитарный гемостаз А. Сосудистый его компонент обусловлен: - спазмом сосуда при травме (просвет сосуда уменьшается за счет болевой реакции; механического раздражения сосуда; действия БАВ (серотонина, адреналина). - просвет сосуда уменьшается и за счет вворачивания интимы, при этом обнажаются волокна коллагена, что имеет важное значение для активации тромбоцитарного гемостаза. Б. Тромбоцитарный гемостаз: обеспечивает остановку кровотечения из мелких сосудов путём образования тромбоцитарной пробки. Тромбоциты Тромбоциты - "кровяные пластинки", безъядерные клетки крови, имеют двояковыпуклую форму. Размер - 0,5 - 4 мкм (самые мелкие клетки крови). В норме в 1 мм3 крови - 170.000 - 400.000 тромбоцитов. Увеличение количества тромбоцитов – тромбоцитоз, уменьшение - тромбоцитопения, Тромбоцитопатии - патология со стороны функций тромбоцитов при нормальном их содержании в крови. Продолжительность жизни тромбоцитов - 8-12 дней. Образуются в красном костном мозге из мегакариоцитов (тромбоцитопоэз). Функции тромбоцитов: 1. Ангиотрофическая - ежедневно поглощается 35.000 тромбоцитов из 1 мм3 крови за сутки ( 15 % всех циркулирующих тромбоцитов). 2. Участие в регенерации сосудистой стенки (стимулируют размножение эндотелиальных и гладкомышечных клеток, синтез волокон коллагена). 3. Способность поддерживать спазм поврежденных сосудов (высвобождают серотонин, катехоламины, тромбомодулин, тромбоксан). 4. Участие тромбоцитарных факторов в процессах свертывания крови и фибринолиза. 5. Адгезивно-агрегационная функция (образование первичной тромбоцитарной пробки): А). Адгезия (прилипание активированных тромбоцитов к чужеродной поверхности). Наиболее важные стимуляторы адгезии - волокна коллагена (обладают специальными тромбоцитарными рецепторами), а также кофактор адгезии - ф. Виллебранда, выполняющий роль «биологического клея», прикрепляя адгезированные тромбоциты к коллагену субэндотелия через гликопротеиновый комплекс. 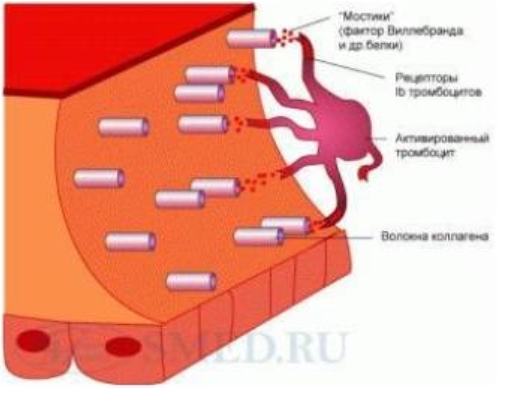 Б). Агрегация - слияние тромбоцитов в однородную массу, формирование гомогенного тромбоцитарного тромба за счет переплетения псевдоподий. 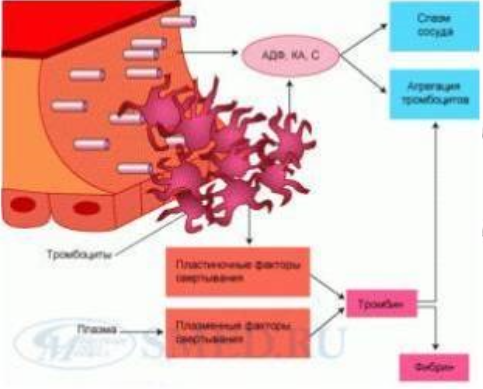 В). Реакция высвобождения (дегрануляция индукторов агрегации и веществ, поддерживающих спазм сосудов (АДФ, серотонин, тромбин, адреналин, тромбоксан А2 (мощный стимулятор агрегации и ангиоспазма)), а также тромбоцитарных факторов свертывания (их 16, обозначаются арабскими цифрами). Г). Ретракция сгустка - (т.к. тромбоцит в псевдоподиях содержит белки, подобные актину и миозину. При взаимодействии с Са+2 - происходит сокращение, в результате чего сгусток уменьшается в объеме, уплотняется. При этом стягиваются края поврежденных тканей, что способствует скорейшей их регенерации). 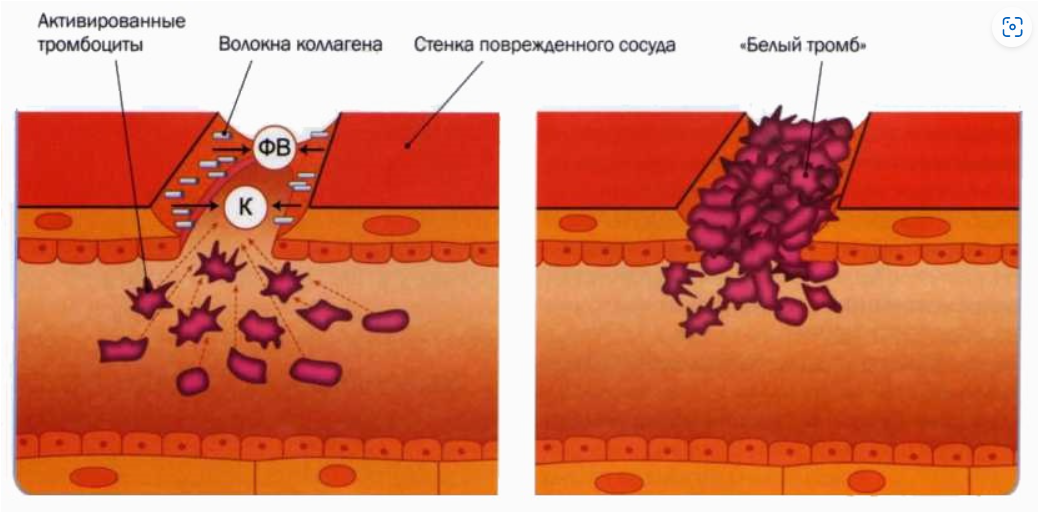 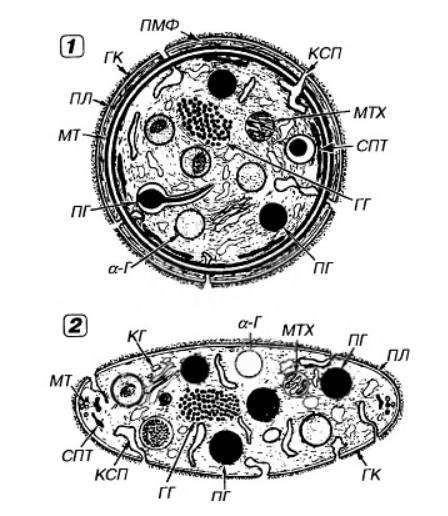 Ультраструктура тромбоцита.1 - сечение в экваториальной плоскости, 2 - поперечный разрез, ПЛ - плазмолемма, ГК - гликокалис, КСП - канальцы, связанные с поверхностью, СПТ - система плотных трубочек, МТ - микротрубочки, ПМФ - подмембранные микрофиламенты, ГГ - гликоген, КГ - комплекс Гольджи, МТХ - митохондрия, α-Г - α-гранулы, ПГ - плотные гранулы. 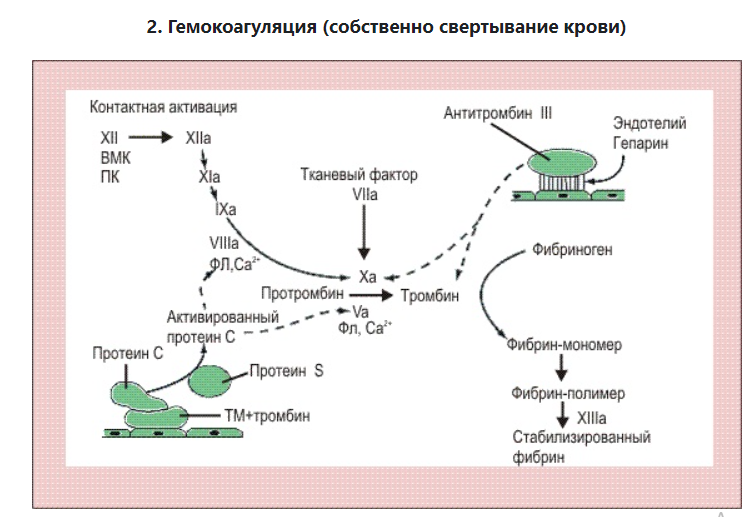 Основные положения теории свертывания крови (А.А. Шмидт, 1895 год, Тартуский университет (Эстония)): 1. Процесс свертывания крови - стадийный. 2. Очередная стадия завершается образованием активного фермента (т.е. свертывание - процесс ферментативный). 3. Продукт предыдущей стадии является активатором (ферментом) для последующей стадии (т.е. свертывание - процесс каскадный). В настоящее время описано тринадцать факторов (I-XIII). Добавление к номеру буквы «а» обозначает нахождение фактора в активной форме. Например: IIа – активированная форма протромбина – тромбин). Факторы V и VI - проакцелерин и акцелерин представляют неактивную и активную форму одного и того же фактора, поэтому термин "фактор VI” не применяют. Ряд факторов свертывания имеет названия по фамилии больных, у которых был впервые обнаружен их дефицит. Перечень плазменных факторов свертывания крови 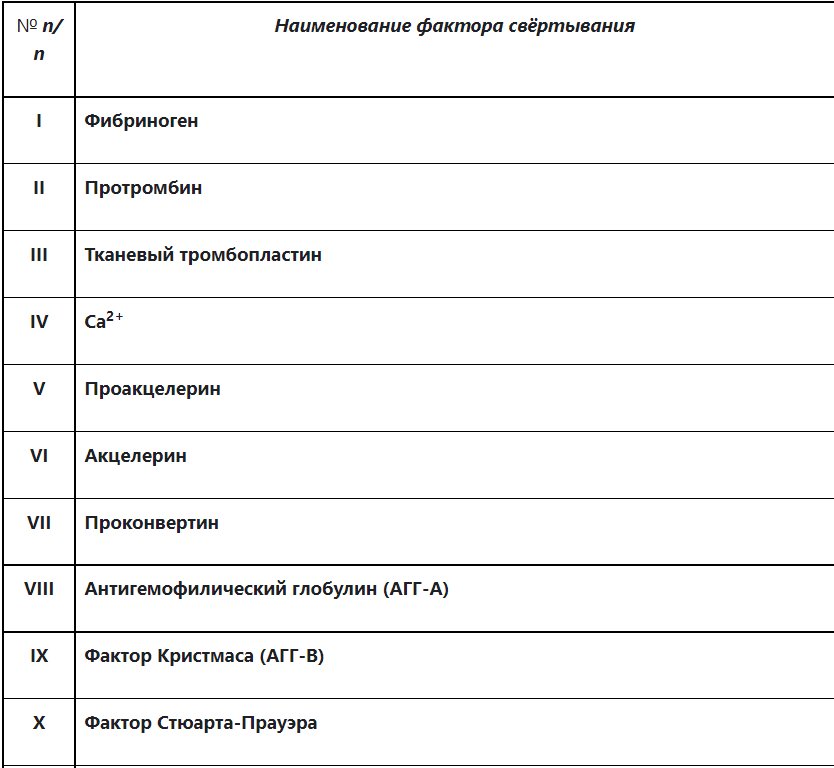  В современной теории свертывания крови различают 3 фазы: 1 фаза - образование протромбиназного комплекса; 2 фаза - образование тромбина; 3 фаза - образование фибрина. Образование протромбиназы (ф. Xа) в ходе 1-й фазы свёртывания может идти двумя путями: - внутренний и внешний пути активации плазменного гемостаза. Внутренний путь начинается с активации XII фактора (фактор Хагемана, фактор контактной активации). Активация наступает после его контакта с чужеродной поверхностью (отрицательно заряженные группировки коллагена, поврежденные клетки эндотелия, протеазы (трипсин, калликреин), адреналин). В чистом виде внутренний механизм свертывания крови может иметь место при сосудистых стазах или в пробирке. Данный механизм активации не является экстремальным и длится достаточно длительное время (5-10 минут). 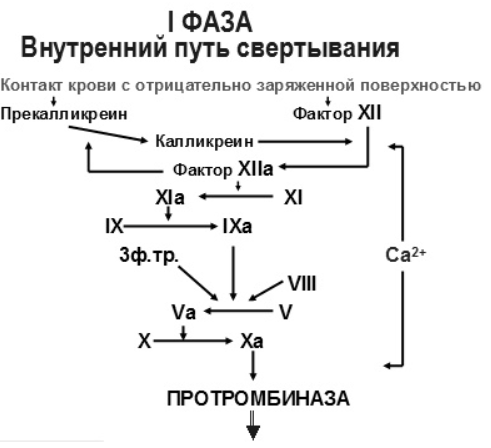 Внешний путь активации плазменного гемостаза начинается с появления в кровотоке III фактора свертывания (тканевый тромбопластин, представляет собой фосфолипидные фрагменты мембран разрушенных клеток). Под его воздействием активируется VII фактор свертывания, непосредственно воздействующий на X фактор протромбиназного комплекса. Этот путь свертывания крови - значительно более быстрый (длится в норме 14-17 секунд). Внешний путь активации плазменного гемостаза начинается с появления в кровотоке III фактора свертывания (тканевый тромбопластин, представляет собой фосфолипидные фрагменты мембран разрушенных клеток). Под его воздействием активируется VII фактор свертывания, непосредственно воздействующий на X фактор протромбиназного комплекса. Этот путь свертывания крови - значительно более быстрый (длится в норме 14-17 секунд).Возможна патология активации свертывания по внутреннему пути - гемофилии (А - дефицит VIII ф. (встречается чаще всего), В - дефицит IX ф. и С - дефицит XI ф.). При этом внешний путь активации у больных гемофилиями не страдает. 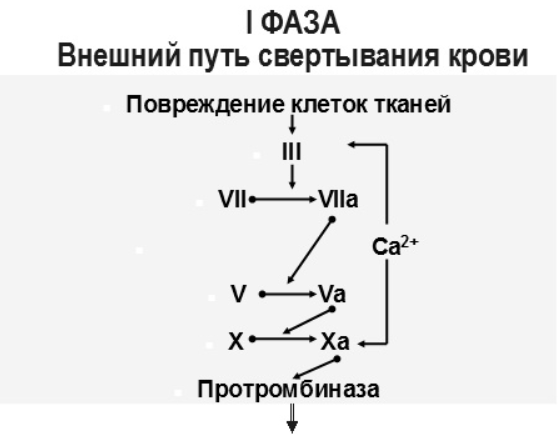 2 фаза свертывания- образование тромбина. Длится, по сравнению с 1 фазой, считанные секунды и заключается в активации протромбина в тромбин (ф.IIa) под действием активной протромбиназы (ферментативный комплекс ф.Xa с его кофактором Va). 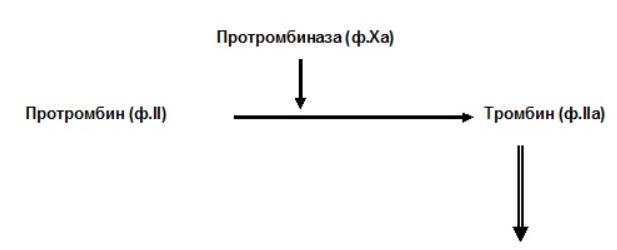 3 фаза свертывания- образование фибрина. Образовавшийся тромбин является главным ферментом 3 фазы свертывающей системы крови, т.к именно под его воздействием фибриноген превращается в фибриновый сгусток. На первом этапе молекула фибриногена под действием тромбина, являющегося сериновой протеазой, превращается в молекулу фибрина-мономера, лишаясь четырёх фибринопептидов (2 ФП А и 2 ФП В), после чего начинается его самосборка с образованием нитей фибрина. Образующийся при этом фибрин S (solubile – растворимый в растворе мочевины) является непрочным соединением и не может обеспечить образование надёжного фибринового сгустка. Превращение фибрина S в фибрин I (insolubile – нерастворимый) происходит под действием ф.XIIIа, который также активируется тромбином. Фактор XIIIа (трансглютаминаза) образует ковалентные связи между D-доменами нитей растворимого фибрина, соединяющихся между собой за счёт пептидных мостиков. 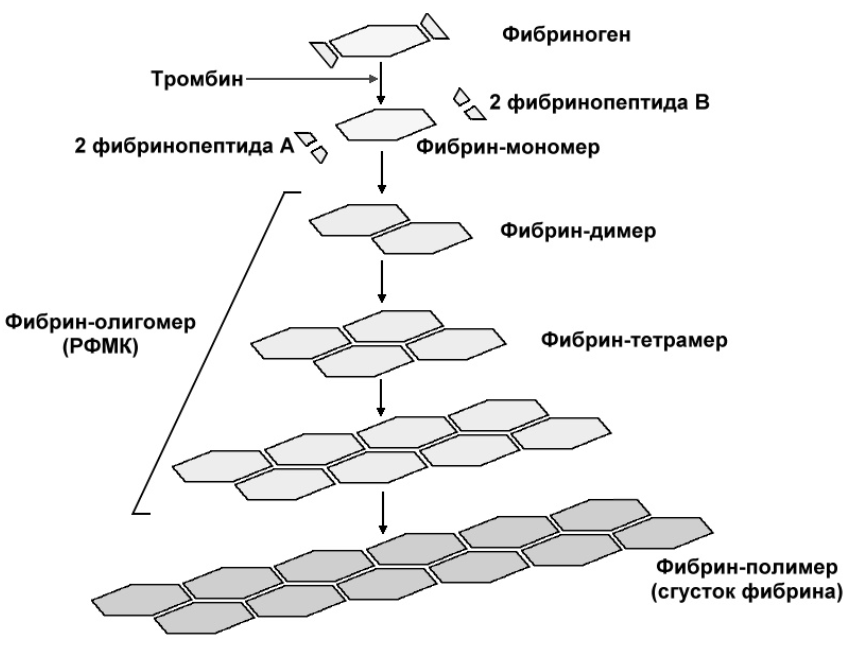 На последнем этапе активированные тромбоциты, связанные с нитями фибрина, сокращаются под действием тромбостенина (тромбоцитарного актомиозина). В результате происходит ретракция сгустка крови. При отсутствии ретракции сгусток быстро лизируется в процессе фибринолиза, кроме того, возможно развитие тромбоэмболии. Противосвертывающая система крови Противосвертывающая система обеспечивает поддержание крови в жидком состоянии. Антикоагулянты - это вещества, препятствующие свертыванию крови. Имеющиеся в организме антикоагулянты можно разделить на две группы: 1. Предсуществующие (первичные) - антитромбин III, гепарин, протеины "С" и "S", ингибитор внешнего пути свёртывания, 2- макроглобулин (антитромбин IV) и др.: а). Антитромбин III - обеспечивает 75 % всей антикоагулянтной активности плазмы, ингибирует активность тромбина, фф. IXa, Xa, XIa, XIIa. Основной плазменный кофактор гепарина. б). Гепарин - сульфатированный полисахарид. Образует комплекс с антитромбином III, превращая его в антикоагулянт немедленного действия, что в 1000 раз усиливает его эффекты. Особенно выражена кофакторная активность у низкомолекулярных фракций гепарина. в, г). Протеины "С" и "S" - синтезируются в печени при участии витамина К. Протеин "С" инактивирует ф. Va, VIIIa, а ткже PAI, что усиливает фибринолиз. Протеин "S" снижает способность тромбина активировать ф. Va, VIIIa. д). Ингибитор внешнего пути свёртывания (TFPI). Ограничивает синтез тромбина путём угнетения ф. Xa и VIIa. е). С1-эстеразный ингибитор – угнетает активность XIIа фактора. е).2--макроглобулин- 10 % антикоагулянтной активности плазмы. 2. Образующиеся в процессе свертывания крови и фибринолиза (вторичные) антикоагулянты: а). Нити фибрина (антитромбин I) - адсорбируют на себе до 85-90% тромбина крови. Это помогает сконцентрировать тромбин в формирующемся сгустке и предотвратить его распространение по току крови (препятствует ДВС). б). ПДФ - продукты деградации фибрина, нарушают полимеризацию ФМ, ингибируют фибринолиз и агрегацию тромбоцитов. Цитрат натрия – тоже антикоагулянт, только экзогенного происхождения (связывает ионизированный Са2+, вступая с ним в реакцию замещения). В результате изъятие кальция из плазмы крови лишает её способности к свёртыванию на всех этапах каскадной системы. Фибринолитическая система крови 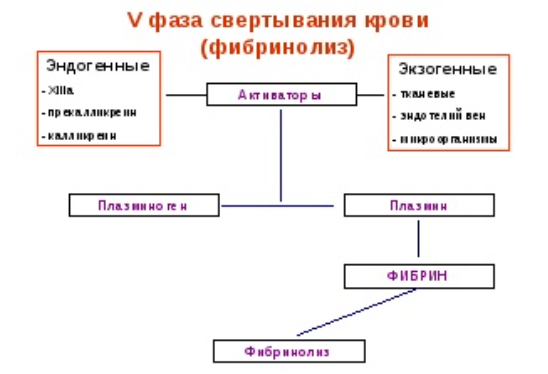 Главная функция фибринолиза - реканализация (восстановление просвета) закупоренного тромбом сосуда. Основу тромба составляет фибрин. Расщепление фибрина осуществляется протеолитическим ферментом - плазмином. Система фибринолиза, как и система свертывания крови, является многокомпонентной протеолитической системой, в состав которой входят активаторы, ингибиторы и конечный фермент, а также имеет внутренний и внешний механизмы активации. Внутренний механизм активации фибринолиза осуществляется за счет ферментов самой крови (XIIа, калликреин). При этом активация плазминогена идет параллельно свертыванию. Внешний механизм активации идёт за счет тканевых активаторов, которые вырабатываются: - внутренними органами: почки(урокиназа), печень, легкие, предстательная железа, эндотелий вен (t-PA – активатор плазминогена тканевого типа); - форменными элементами крови (лейкоциты); - микроорганизмами (золотистый стрептококк, стафиллококк - н-р: стрептокиназа, стафиллокиназа). Конечным итогом деятельности фибринолитической системы является расщепление фибрина до пептидов (D-димеры или ПДФ - продукты деградации фибрина) и аминокислот. Процесс фибринолиза заканчивается в норме через 4-5 дней. Столько же длится регенерация поврежденного сосуда. Т.е. эти два процесса в ходе эволюции были синхронизированы. |
