Мануальная терапия практикум. Будьте списходительны к опискам
 Скачать 0.58 Mb. Скачать 0.58 Mb.
|
|
Будьте списходительны к опискамМВ, 1999 ФБ - функциональный блок сгибание - экстензия (Ex) разгибание - флексия (F) наклон - латерофлексия (LF) поворот - ротация (R) смещение вперед - вентро-дорзально (VD) смещение назад - дорзо-вентрально (DV) смещение влево-вправо - летеролатер (LL) сближение - компрессия (Compr) удаление - тракция (Tr) МТ - мануальная терапия ШОП - шейный отдел позвоночника ГОП - грудной отдел позвоночника ПП - плечевой пояс ПОП - поясничный отдел позвоночника ТБС - тазобедренный сустав ПДС - позвоночный двигательный сегмент БПДС - больной (болезненный) двигетельный сегмент позвоночника МБ - мобилизация МЦ - манипуляция И.п.п. - исходное положение пациента Шс - шея - сгибание Шр - шея - разгибание Шлф - шея - латерофлексия Шрт - шея - ротация Швд - шея - вентро-дорзальное смещение Шлл - шея - латеро-латеральное смещение ПИР - постизометрическое расслабление Гр - грудной - разгибание Р - ребра Пр - поясничный - разгибание Прт - поясничный - ротация Пдв - поясничный - дорзо-вентральное смещение Пвд - поясничный - вентро-дорзальное смещение Плф - поясничный - латерофлексия СОДЕРЖАНИЕ ВВЕДЕНИЕ 2 1. ШЕЙНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА 2 2. ГРУДНОЙ ОТДЕЛ ПОЗВОНОЧНИКА 11 3. ПЛЕЧЕВОЙ ПОЯС 16 4. ПОЯСНИЧНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА 19 5. ТАЗОБЕДРЕННЫЙ СУСТАВ 26 ВВЕДЕНИЕМТ находит все большее распространение среди врачей разного профиля как один из эффективных методов консервативного лечение многих заболеваний, особенно позвоночника и крупных суставов. Об этом, в частности, свидетельствует очень большая очередность врачей на циклы усовершенствования по МТ. Небольшое число публикаций на русском языке по данной проблеме, недостаток в иллюстрированных учебных пособиях, большие трудности при практическом освоении приемов МТ на циклах усовершенствование врачей и особенно при самостоятельном обучении врачей - все это продиктовало необходимость изложить основные приемы МТ и иллюстрировать их рисунками. МТ зародилась в древние времена, но получила научное обоснование лишь в последние годы. В отличие от хоропрактики и остеопатии современная МТ основана на точной диагностике биомеханических нерушений в позвоночнике или суставах с помощью специальных приемов мануальной диагностики. Это дает возможность ликвидировать биомехпнические нарушения целенаправленно и очень легко, нередко даже самим больным. Широко используется постизометрическое расслабление патологически сокращенных мышц, что само по себе, либо в сочетании с минимальным воздействием на суставы, приводит к ликвидации функциональных блоков, а вместе с ними - и болевых синдромов. В большинстве случаев целенаправленной и квалифицированной МТ функциональные блоки устраняются мобилизацией суставов, т. е. замедленными, повторными, ритмическими, щадящими воздействиями на них. Только при неэффективности моболизации проводится быстрое силовое воздействие, т. е. манипуляция. Она чаще сопровождается щелчком и ликвидацией боли. В рекомендациях приводятся приемы МТ. 1. ШЕЙНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА1.1. Исследование сгибания в ШОП и МБ с помощью ПИР 1. Шс - И.п.п. на спине, подбородок приближен к шее. Врач вилкой 1-2 пальцев фиксирует дугу атланта. Кистью, расположенной на лбу, осуществляет каудально направленнок давление. Кисть, фиксирующая С1, ощущает пружинистое сопротивление. 1. Шс - И.п.п. на спине, подбородок приближен к шее. Врач вилкой 1-2 пальцев фиксирует дугу атланта. Кистью, расположенной на лбу, осуществляет каудально направленнок давление. Кисть, фиксирующая С1, ощущает пружинистое сопротивление.МБ: 1 фаза (1ф.) - вдох, взгляд вперед, экстензия; 2 фаза (2ф.) - выдох, взгляд вниз, расслабление 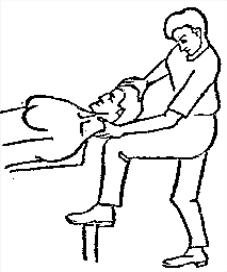 2. Шс - И.п.п. на спине, голова за краем кушетки. Одна рука фиксирует затылок, другая осуществляет пассивный кивок кпереди, удерживая его в преднапряжении. 2. Шс - И.п.п. на спине, голова за краем кушетки. Одна рука фиксирует затылок, другая осуществляет пассивный кивок кпереди, удерживая его в преднапряжении.МБ: 1ф. - взглядвверх, вдох, разгибание шеи; 2ф. - расслабление, выдох, взгляд вниз. Врач, не упуская преднапряжения, все больше сгибает голову пациента. 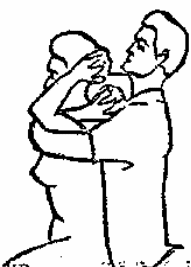 3. Шс - МБ и МЦ на шейно-грудном переходе тракцией по оси в сочетании с флексией блокированного в экстензии позвонка. И.п.п. сидя верхом на кушетке или высоком стуле. Плечи врача должны быть на уровне плеч пациента. Руки пациента сцеплены на затылке. Руки врача подводятся через подмышечные впадины, укладываются на основание шеи пациента, 2 и 3 пальцами обеих кистей на остистый отросток С7. Во время вдоха врач отклоняется кзади, кифозируя ГОП и ШОП, и приподнимаясь с помощью ног производит тракцию. Во время выдоха осуществляет толчок на остистый отросток С7 вперед и вверх, что приводит к флексии этого позвонка. 1.2. Исследование разгибания в ШОП и МБ с помощью ПИР 4. Шр - в головных суставах. 4. Шр - в головных суставах. И.п.п. на спине. врач одной рукой обхватывает затылок, располагая указательный палец на дуге атланта и выдвигает голову пациента вперед. Другой рукой за подбородок разгибает голову на фоне ротации (для “запирания” других сегментов). Этот прием не показан при синдроме позвоночной артерии.  5. Шр - в других (ниже головных) ПДС можно производить исследование и МБ аналогично приемам, как 4. Шр. В положении пациента сидя, врач захватывает голову, прижимая ее к своему плечу. На фоне легкой тракции (разгибанием ног) врач производит разгибание шеи рациента против сопротивления большим пальцем другой руки, упирающегося в остистый отросток исследуемого позвонка. МБ: 1ф. - вдох, взгляд вниз, сгибание шеи; 2ф. - выдох, взгляд вверх, разгибание. Применяется при ФБ шейных позвонков в сгибании.  6. Шр - при сгибательных ФБ в шейно-грудном переходе. И.п.п. сидя, ШОП выпрямлен. Врач обхватывает голову пациента, прижимая ее к своему плечу. Спина его прямая, ноги согнуты, максимально приближен к пациенту. Унальный край руки, обхватывающей голову, находится как можно ближе к исследуемому ПДС. Большой палец другой руки врача упирается в остистый отросток Д1 (или другой) позвонка. МБ разгибанием производится при легкой тракции на выдохе, может завершаться МЦ-толчком большим пальцем на остистый отросток. 1.3. Исследование латерофлексии и МБ в головных суставах (С0 - С2) 7. Шлф - И.п.п. лежа на спине с выдвинутой на край кушетки головой. Шея выпрямлена и максимально ротирована. Врач вилкой 1-2 пальцев фиксирует дугу С1, ладонью другой руки обхватывает голову в области темени и висков. Исчерпывает объем ротации и осуществляет латерофлексию. 7. Шлф - И.п.п. лежа на спине с выдвинутой на край кушетки головой. Шея выпрямлена и максимально ротирована. Врач вилкой 1-2 пальцев фиксирует дугу С1, ладонью другой руки обхватывает голову в области темени и висков. Исчерпывает объем ротации и осуществляет латерофлексию. МБ производится на выдохе. Ротация необходима для “запирания” других ПДС.  8. Шлф - аналогична предыдущему, но в положении сидя. 8. Шлф - аналогична предыдущему, но в положении сидя.И.п.п. - шея выпрямлена, подбородок приближен к шее. Врач стоит сзади, вилкой правой кисти фиксирует дугу атланта. Левая кисть располагается плашмя на шее и голове пациента с другой стороны, удерживает шею выпрямленной и осуществляет пассивную латерофлексию. МБ: 1ф. - взгляд вверх, вдох; 2ф. - взгляд вниз, выдох.  9. Шлф - И.п.п. лежа на спине с выдвинутой за край кушетки головой, шея выпрямлена. Вилкой 1-2 пальцев кисти врач фиксирует поперечный отросток С2. Вилка 1-2 пальцев другой кисти фиксирует дугу С1 и затылок с другой стороны и осуществляет латерофлексию. При правильном выполнении приема на шее образуется характерная складка. Анализируется угол наклона, пружинящее сопротивление и смещение остистого отростка. При обнаружении ФБ проводится мобилизация на вдохе. 1.4. Исследование латерофлексии 10. Шлф - И.п.п. лежа на спине с выдвинутой за край кушетки головой, шея выпрямлена. Врач вилкой 1-1 пальцев кисти фиксирует полудугу нижнего позвонка в больном ПДС, располагая радиальный край основной фаланги указательного пальца на поперечном отростке. Основание другой ладони располагается на виске: большой палец на нижней челюсти, а другие - на затылке. Этой рукой вврач осуществляет ротацию и флексию головы, затем латерофлексию до преднапряжения. МБ на выдохе, взгляд в сторону ротации.  11. Шлф - “Лестница”. И.п.п. лежа на спине с выдвинутой за край кушетки головой, шея слегка согнута. Врач обеими ладонями обхватывает голову пациента так, что указательные пальцы лежат на поперечных отростках верхнего позвонка в исследуемом ПДС. Меняя положение своего тела, врач осуществляет латерофлексию вначале в одну, затем в другую сторону, оказывая одновременно мягкое давление на поперечный отросток. МБ проводится в направлении сверху вниз, постепенно увеличивая флексию, а затем снизу вверх уменьшая флексию.  12. Шлф - МБ и МЦ в шейно-грудном переходе в направлении ротации в одну сторону, а латерофлексии - в другую (с экстензией). 12. Шлф - МБ и МЦ в шейно-грудном переходе в направлении ротации в одну сторону, а латерофлексии - в другую (с экстензией). И.п.п. лежа на животе с опорой на подбородок. Большим пальцем одной руки врач делает противоупор на остистый отросток нижнего в исследуемом ПДС позвонка, укладывая кисть на противоположное надплечье. Другой кистью врач делает давление навстречу, укладывая ее плашмя на затылок и цею (радиальный край ее стараться приблизить к больному ПДС). 1.5. Исследование ротации в ШОП и МБ с помощью ПИР 13. Шр - И.п.п. сидя, голова ротирована. Врач указательным пальцем (или пястно-фаланговым сочленением) фиксирует поперечный отросток С1. Другой рукой обхватывает голову пациента, прижимая ее к плечу, и пассивно ротирует ее до исчерпания объема движения. После этого малой силой делает дополнительное пружинящее движение в направлении ротации. 13. Шр - И.п.п. сидя, голова ротирована. Врач указательным пальцем (или пястно-фаланговым сочленением) фиксирует поперечный отросток С1. Другой рукой обхватывает голову пациента, прижимая ее к плечу, и пассивно ротирует ее до исчерпания объема движения. После этого малой силой делает дополнительное пружинящее движение в направлении ротации.При ФБ проводится МБ: 1ф. - взгляд вверх, вдох, врач удерживает достигнутое преднапряжение; 2ф. - взгляд вниз, расслабление, выдох, врач усиливает ротацию. 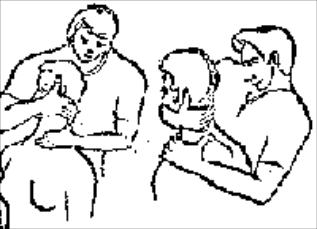 14. Шрт - И.п.п. сидя верхом на кушетке или высоком стуле. Одной рукой врач обхватывает голову пациента, прижимая ее к груди, ноги полусогнуты. Мизинец этой руки приближен к исследуемому позвонку. Вилкой второй руки фиксирует дугу нижнего позвонка в БПДС (а). Если МБ производится в шейно-грудном переходе, то рука обхватывает надплечье, а большим пальцем упирается в остистый отросток С7 или Д1 позвонка (б). Производится пассивная ротация головы, усиливающаяся с каждым выдохом.  15. Шрт - И.п.п. лежа на спине, голова за краем кушетки. Вилкой 1-2 пальцев врач обхватывает дугу исследуемого позвонка. Ладонью другой руки обхватывает подбородок и осуществляет ротацию головы. Левая кисть движется в том же направлении. Одновременно производит латерофлексию в другую сторону, а также флексию, объем которой нарастает по мере смещения исследования книзу (обязательно!). 1.6. Исследование вентро-дорзального смещения в ШОП и МБ 16. Швд - И.п.п. сидя верхом, голова в вентральном положении. Врач стоит сбоку, прижавшись к больному, ноги полусогнуты. Вилкой 1-2 пальцев фиксирует дугу нижнего позвонка в исследуемом ПДС, удерживая его за поперечные отростки. Другой рукой обхватывает голову пациента, прижав ее к груди. Ульнарным краем этой руки врач обхватывает верхний в исследуемом ПДС позвонок, плотно фиксируя мизинец в межостистом промежутке. Приподнимаясь с полусогнутых ног врач осуществляет тракцию и смещая свое туловище вместе с головой пациента делает вентро-дорзальный сдвиг позвонка против сопротивления другой (нижней) руки. Возможны МБ и МЦ. Дорзо-вентральное смещение не эффективно. 1.7. Исследование латеро-латерального смещения в ШОП и МБ 17. Шлл - И.п.п. сидя, ШОП выпрямлен. Врач стоит сбоку, прижавшись к больному и прижав его голову к груди. 17. Шлл - И.п.п. сидя, ШОП выпрямлен. Врач стоит сбоку, прижавшись к больному и прижав его голову к груди. Тракция выпрямлением ног сочетается с латеро-латеральным смещением фиксированного мизинцем позвонка против сопротивления другой рукой, которая вилкой из 1-1 пальцев упирается в поперечный отросток нижележащего с исследуемом ПДС позвонка. МБ мягкими вибрирующими воздействиями или усилением с каждым выдохом пассивного сдвигания позвонка. 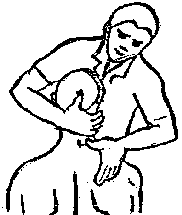 18. Шлл - Прием аналогичный предыдущему, только более целенаправленный - для шейно-грудного перерхода. 18. Шлл - Прием аналогичный предыдущему, только более целенаправленный - для шейно-грудного перерхода. Сопротивление латеролатеральному смещению нижнего щейного позвонка осуществляют давлением в обратную сторону большим пальцем другой руки на остистый отросток нижележащего позвонка. Без тракции позвоночника аналогичный эффект может быть получен встречным движением на соседние отростки большими пальцами обеих рук врача. 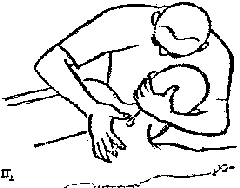 19. Шлл - для шейно-грудного перехода. И.п.п. лежа на боку. Врач мтоит напротив лица пациента и прижимает его голову к своему плечу, обхватив шею и затылок сзади и фиксируя мизинцем остистые отростки нижних шейных позвонков. Отклонением туловища вместе с головой больного производит тракцию и латеро-латеральное смещение позвонков против сопротивления большим пальцем другой руки, упирающегося в остистый отросток С7 ил Д1.  20. Шлл - И.п.п. лежа на спине, голова выдвинута за край кушетки, подбородок прижат к шее (для флексии в головных суставах). Голова больного покоится на колене врача, который пястно-фаланговыми суставами своих кистей (см. рис.) фиксирует поперечные отростки выше и нижележащего позвонков в исследуемом ПДС. Легкая тракция шеи отклонением туловища врача, который щипцовым приемом исследует пассивное движение, затем “суставную игру” в ПДС. При наличии ФБ в исследуемом ПДС производится МБ мягкими вибрационными воздействиями или все большим смещением, увеличивающимся при каждом выдохе. 20. Шлл - И.п.п. лежа на спине, голова выдвинута за край кушетки, подбородок прижат к шее (для флексии в головных суставах). Голова больного покоится на колене врача, который пястно-фаланговыми суставами своих кистей (см. рис.) фиксирует поперечные отростки выше и нижележащего позвонков в исследуемом ПДС. Легкая тракция шеи отклонением туловища врача, который щипцовым приемом исследует пассивное движение, затем “суставную игру” в ПДС. При наличии ФБ в исследуемом ПДС производится МБ мягкими вибрационными воздействиями или все большим смещением, увеличивающимся при каждом выдохе.Аналогичным образом осуществляют латеро-латеральное смещение попеременно в других ПДС вправо и влево, оказывая мягкое давление на верхний поперечный отросток против хорошо фиксированного нижнего поперечного отростка на фоне выдоха и сохранения преднапряжения во время вдоха. 2. ГРУДНОЙ ОТДЕЛ ПОЗВОНОЧНИКА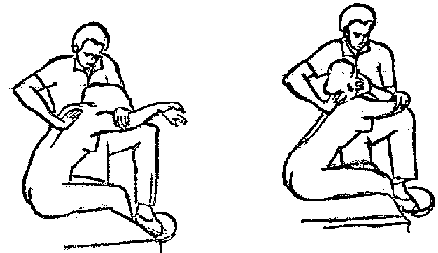 1. Гр - МБ и МЦ в направлении разгибания при помощи ПИР. 1. Гр - МБ и МЦ в направлении разгибания при помощи ПИР.И.п.п. сидя на кушетке, локти пациента расположены на колено врача, который стоит слева от него и свою левую ногу поставил на стул перед коленями больного. При необходимости воздействия на среднегрудные ПДС руки пациента прямые, на них покоится его голова. При воздействии на верхнегрудые ПДС руки больного согнуты в локтях, подбородок упирается на раскрытые кисти. Врач исчерпывает пассивное разгибание в блокированном отделе позвоночника давлением основания ладони, удерживает преднапряжение при вдохе и усиливает разгибание при каждом выдохе. МБ может завершиться дозированным толчком - МЦ. 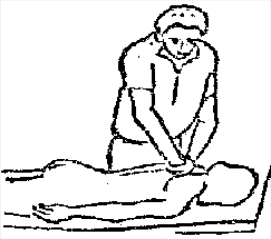 2. Гр - исследование, МБ и МЦ дорзо-вентральным смещением позвонков. И.п.п. лежа на животе, голова повернута в сторону, руки - вдоль туловища. Врач стоит слева от пациента. Вилка из 2 и 3 пальцев правой кисти на дуге позвонка (по бокам от остистого отростка), ребро левой ладони накладывается на концевые фаланги указательных пальцев для усиления дорзо-вентрального смещения позвонка до преднапряжения. С каждым выдохом пациента усиливается смещение позвонка. МБ может завершиться манипуляцией - толчком руками во время выдоха. 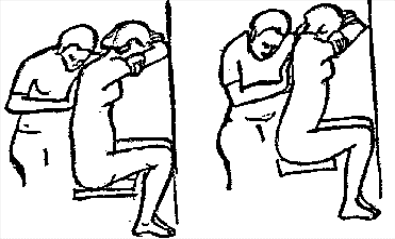 3. Гэ - И.п.п. сидя у стены, упираясь в нее коленями, кисти рук положены на противоположные предплечья, локтями пациент также упирается в стену. Лоб пациента покоится на предплечьях. Врач стоит сзади, основание правой кисти расположено на остистом отростке нижнего позвонка в БПДС, пальцы направлены вверх. Пациент расслабляется в направлении экстензии и делает выыдох, во время которого врач достигает преднапряжения легким давлением основанием ладони в направлении экстензии. 3. Гэ - И.п.п. сидя у стены, упираясь в нее коленями, кисти рук положены на противоположные предплечья, локтями пациент также упирается в стену. Лоб пациента покоится на предплечьях. Врач стоит сзади, основание правой кисти расположено на остистом отростке нижнего позвонка в БПДС, пальцы направлены вверх. Пациент расслабляется в направлении экстензии и делает выыдох, во время которого врач достигает преднапряжения легким давлением основанием ладони в направлении экстензии. МБ: 1ф. - легкое давление против руки врача в направлении флексии, медленгных вдох, задержка вдоха; 2ф. - расслабление, медленный максимальный выдох и усиление экстензии, за которой следует давление врача рукой. Повторяется 2-3 раза. После обучения пациент выполняет те же фазы в качестве аутомобилизации несколько раз в день. Этот прием противопоказан при гипокифозе, гипермобильности, грудном лордозе. Наиболее показан при гиперкифозах.  4. Гэ - МЦ на среднегрудном отделе давлением в направлении экстензии. 4. Гэ - МЦ на среднегрудном отделе давлением в направлении экстензии. И.п.п. сидя поперек кушетки, кисти - на затылке, сомкнуты в замок. Врач стоит сзади опираясь на одну ногу и поставив вторую на кушетку так, что спина пациента фиксирована к колену через плоскую подушечку, верхний край которой упирается в остистый отросток нижнего позвонка в БПДС. Руки врача проведены через подмышки пациента и захватывают его предплечья. Врач тянет за предплечья в вентродорзальном направлении, прижимает нижний позвонок к колену против его сопротивления до достижения преднапряжения, после чего осуществляет толчок коленом в направлении экстензии во время выдоха.  5. Гр - МБ ГОП в направлении ротации при помощи ПИР. 5. Гр - МБ ГОП в направлении ротации при помощи ПИР.И.п.п. сидя верхом на кушетке, кисти сцеплены на шее сзади. Локти направлены вперед. Врач стоит справа, его правая рука проведена под правым плечом пациента и захватывает кистью левый плечевой сустав. Левая кисть врача обхватывает грудную клетку пациента слева так, что большой палец упирается в остистый отросток нижнего позвонка в БПДС. Пациент слегка флексирует ГОП и осуществляет активную ротацию в возможном объеме. 1ф. - взгляд влево, сопротивление ротации врачем, вдох; 2ф. - расслабление, взгляд вправо, выдох. Врач следует за увеличивающейся в объеме ротацией вправо, а большим пальщем левой руки (можно область гороховидной кости) прочно фиксирует остистый отросток. Возможен манипуляционный толчок. 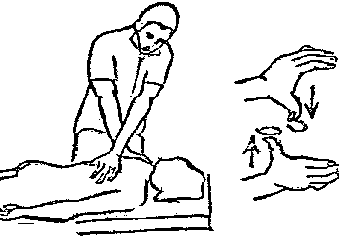 6. Гр - МБ ГОП давлением в направлении ротации в отдельных ПДС крестообразным приемом. И.п.п. лежа на животе. Вытянутые руки врач располагает наперекрест на поперечных отростках смежных позвонков: на стороне, близлежайщей врачу, фиксируется верхний позвонок; на противоположной - нижний. Во время вдоха достигается преднапряжение, во время выдоха врач осуществляет давление и вращение кистей в ульнарном направлении. Возможна МЦ. 6. Гр - МБ ГОП давлением в направлении ротации в отдельных ПДС крестообразным приемом. И.п.п. лежа на животе. Вытянутые руки врач располагает наперекрест на поперечных отростках смежных позвонков: на стороне, близлежайщей врачу, фиксируется верхний позвонок; на противоположной - нижний. Во время вдоха достигается преднапряжение, во время выдоха врач осуществляет давление и вращение кистей в ульнарном направлении. Возможна МЦ. При полисегментарном ФБ руки перемещаются последовательно сверху вниз в ритме дыхания и врач меняет сторону воздействия в зависимости от напряжения блока. Возможно более локальное воздействия на остистые отростки (см. правую часть рисунка).  1. Р - МБ давлением 10-12 (свободных) ребер. 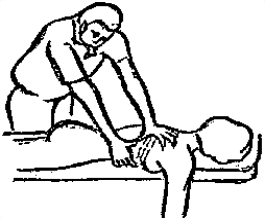 И.п.п. лежа на животе у края кушетки, правая рука свободно свисает. При ФБ ребра на вдохе врач стоит у головы пацента, наклогнившись над ним. Обе кисти располагаются на грудной клетке так, что отведенные большие пальцы располагаются навстречу друг другу на верхнем крае блокированного ребра и во время вдоха оказывают пружинищее давление в каудальном направлении. И.п.п. лежа на животе у края кушетки, правая рука свободно свисает. При ФБ ребра на вдохе врач стоит у головы пацента, наклогнившись над ним. Обе кисти располагаются на грудной клетке так, что отведенные большие пальцы располагаются навстречу друг другу на верхнем крае блокированного ребра и во время вдоха оказывают пружинищее давление в каудальном направлении.При ФБ на выдохе врач стоит на уровне бедер пациента, наклонившись над ним; ладони расположены на грудной клетке так, что отведенные большие пальцы лежат навстречу друг другу вдоль нижнего края блокированного ребра и во время выдоха оказывают на него пружинищее давление в краниальном направлении. 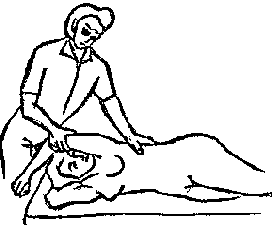 2. Р - МБ ребер при помощи ПИР. И.п.п. лежа на боку, одна рука под головой, другая - над головой, предплечье свисает за край кушетки. Врач одной рукой обхватывает предплечье верхней руки, другой рукой фиксирует блокированные ребра. 2. Р - МБ ребер при помощи ПИР. И.п.п. лежа на боку, одна рука под головой, другая - над головой, предплечье свисает за край кушетки. Врач одной рукой обхватывает предплечье верхней руки, другой рукой фиксирует блокированные ребра.1ф. - медленный двох, больной слегка давит локтем против адекватного сопротивления ладони врача, другая кисть врача оказывает сопротивление поднытию ребер; 2ф. - расслабление, выдох, врач оттягивает руку больного назад, создавая экстензию в ГОП , а левой кистью удерживает преднапряжение на ребрах. Фазы повторяются 3-5 раз.  3. Р. - МЦ толчком 3-6 ребер. И.п.п. лежа на спине, кисти скреженных рук лежат на противоположных надплечьях. Врач стоит сбоку лицом к голове пациента, на уровне его живота. Под ребра больного он подкладывает супинированную кисть с полусогнутым и приведенным к ладони большим пальцем. 3. Р. - МЦ толчком 3-6 ребер. И.п.п. лежа на спине, кисти скреженных рук лежат на противоположных надплечьях. Врач стоит сбоку лицом к голове пациента, на уровне его живота. Под ребра больного он подкладывает супинированную кисть с полусогнутым и приведенным к ладони большим пальцем.1 этап: врач ротирует верхнюю часть туловища одной рукой, чтобы подвести тенар супинированной кисти под угол блокированного ребра. 2 этап: врач возвращает больного в положение на спине блокированным ребром на тенаре кисти. Другой рукой врач делает толчок кзади (на выдохе), используя плечо пациента в качестве рычага.  4. Р - МБ ребер спереди давлением при ФБ на выдохе. И.п.п. лежа на спине. Врач стоит у головы пациента (при МБ верхних ребер) или сбоку слева (при МБ средних и нижних ребер). Большие пальцы кистей врач располагает сверху на заблокированном ребре вблизи грудины, для средних и нижних - сбоку на реберной дуге. Пациент делает вдох, затем максимальный выдох, во время которого врач осуществляет давление или легкий толчек палцем против блокированного ребра, наклонив свое тело вперед. 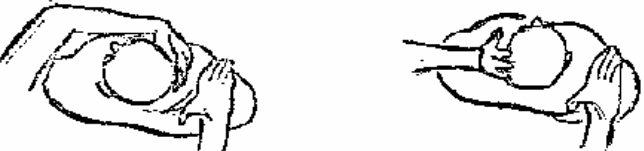 5. Р - И.п.п. сидя. Врач стоит, одной вистью фиксирует надплечье, локоть отведен в сторону, 2-5 пальцы кпереди, а большой - кзади. Другой ладонью, расположенной на щеке пациента, врач осуществляет пассивную ротацию ШОП. Оценивая угол наклона вправо и влево, выявляет ФБ по его ограничению. МБ: надавливает кистью на голову и шею в сторону блока против сопротивления другой рукой. 3. ПЛЕЧЕВОЙ ПОЯС 1. ПП - МБ плечевого сустава каудальным смещением головки плечевого кости. И.п.п. сидя с согнутой в локтевом суставе рукой. Врачстоит сзади со стороны исследуемого плеча и отводит руку пациента за внутреннюю поверхность локтя, поддерживая ее в горизонтальном положении. Вилку из 1-2 пальцев другой руку располагает непосредственно рядом с акромионом на головке плечевой кости и смещает ее каудально в виде ритмической мобилизации.  2. ПП - МБ акромиально-ключичного сочленения. И.п.п. сидя. Врач стоит сзади со стороны больного плеча, накладывает руку пациента на свои предплечье и кисть, которой захватывает плечо снизу для тракции. 2. ПП - МБ акромиально-ключичного сочленения. И.п.п. сидя. Врач стоит сзади со стороны больного плеча, накладывает руку пациента на свои предплечье и кисть, которой захватывает плечо снизу для тракции. Другая кисть плотно лежит на акромиальном конце ключицы радиальным краем 2-го пястно-фалангового сустава, синхронно проводит давление на акромиальный край ключицы, отведение руки до горизонтали, тракцию ее с одновременным медиальным движением назад и немного вверх. Нередко при этом отмечается щелчок и исчезновение болезненности в суставе.  3. ПП - МБ плечевого сустава вентральным смещением латерального угла лопатки против головки плеча. 3. ПП - МБ плечевого сустава вентральным смещением латерального угла лопатки против головки плеча.И.п.п. лежа на животе, рука согнута в локте, предплечье опущено за край стола. Врач стоит со стороны этой руки, кулак одной руки подсовывает под головку плечевой кости пациента. Другой рукой врач обхватывает сзади плечевой сустав и давлением на него смещает суставную ямку лопатки вентрально против головки плеча. При необходимости приводит плечо пациента в положение внутренней или наружной ротации.  4. ПП - МБ дорзо-вентрального смещения в грудино-ключичном сочленении. 4. ПП - МБ дорзо-вентрального смещения в грудино-ключичном сочленении.И.п.п. лежа на спине. Врач захватывает ключицу в непосредственной близости от сустава большими (снизу) и остальными (сверху) пальцами и смещает ее дорзо-краниально и вентро-каудально.  При ограничении суставной игры проводится ритмическая мобилизация либо теми же движениями, либо при более мягком контакте (см. рис.) - тенаром кисти. При ограничении суставной игры проводится ритмическая мобилизация либо теми же движениями, либо при более мягком контакте (см. рис.) - тенаром кисти.5. ПП - МБ плечевого сустава тракцией с ПИР. И.п.п. сидя на возвышении (а) или лежа (б). Врач повернут спиной к пациенту, захватывает его больную руку таким образом, что она перекидывается через плечо врача (если он сидит) или вокруг туловища врача, прочно захватывается руками врача. Тракция плеча производится интенсивно, но плавно на выдохе и максимальном расслаблении пациента. На выдохе удерживается преднапряжение для последующего усиления тракции.  6. ПП - Мобилизация лопатки. 6. ПП - Мобилизация лопатки. И.п.п. лежа на животе (а) или на здоровом боку (б). Врач захватывает кистью одной руки область плечевого сустава, другой - медиальный край и угол лопатки, приподнимая ее. В положении больного лежа на животе мобилизуемая рука отведена и покоится на предплечье врача и отведена за его спину. В положении на боку больная рука закинута за спину больного. Врач обеими руками синхронно, помогая движениям туловища проводит вращательные движения лопатки снаружи внутрь. Верхушками парьцев руки врач может поднять лопатку, усиливая мобилизацию.  7. ПП - ПИР при напряжении надостной мышцы. И.п.п. сидя на кушетке спиной к врачу. Врач обхватывает пациента вокруг грудной клетки и крепко захватывает кистью больную руку за область локтевого вувтава, тянет руку за среднюю линию до преднапряжения. Ладонью другой руки обхватывает больной плечевой сустав снаружи, фиксируя его. 1ф. - пациент давит на руку врача в направлении абдукции в течение 10 сек., вдох и задержка дыхания; 2ф. - расслабление, медленный выдох, натяжение руки до преднапряжения. Процесс повторяется от достигнутого.  8. ПП - ПИР длинной головки двуглавой мышцы плеча. И.п.п. сидя, больная рука заведена за спину косо вниз по направлению противоположной ягодицы. Врач захватывает руку за область лучезапястного сустава и легко тянет ее в указанном направлении, вращая в пронацию до преднапряжения. 1ф. - пациент оказывает легкое сопротивление руке врача в направлении супинации (10 сек.); 2ф. - расслабление, за которым врач следует в направлении пронации и вниз. Повторяется от достигнутого.  9. ПП - Мобилизация внутренних ротаторов плеча при помощи ПИР. 9. ПП - Мобилизация внутренних ротаторов плеча при помощи ПИР.И.п.п. сидя, рука согнута в локтевом суставе под прямым углом и приведена к туловищу, ладонь напрвлена к средней линии. Врач стоит сзади и одной рукой фиксирует предплечье. Другой рукой захватывает область лучезапястного сустава и ротирует руку пациента наружу до преднапряжения. 1ф. - пациент пытается совершить внутреннюю ротацию против адекватного сопротивления врача, вдох; 2ф. - пациент расслабляется, выдох, врач следует за этим расслаблением до преднапряжения, увеличивая таким образом объем наружной ротации. Повторяется 3-5 раз. 4. ПОЯСНИЧНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА 1. Пт - МБ ПОП тракцией по оси с ускоренным ритмом и растяжением флексоров. И.п.п. лежа на животе, удерживаясь руками за край кушетки. Врач обхватывает обе ноги за область ладыжек. Отклонением своего тела кзади и колебаниеями рук по вертикали ритмическими пружинищими движениями осуществляет тракцию по оси и колебательные движения в сагиттальной плоскости. По мере расслабления пациента тракция усиливается. 1. Пт - МБ ПОП тракцией по оси с ускоренным ритмом и растяжением флексоров. И.п.п. лежа на животе, удерживаясь руками за край кушетки. Врач обхватывает обе ноги за область ладыжек. Отклонением своего тела кзади и колебаниеями рук по вертикали ритмическими пружинищими движениями осуществляет тракцию по оси и колебательные движения в сагиттальной плоскости. По мере расслабления пациента тракция усиливается. МБ тракцией по оси при помощи ПИР в положении на спине. Осуществляется усилием отклонения туловища кзади. Во время выдоха удерживается преднапряжение, во время вдоха - расслабление, усиление вытяжения.  МБ ПОП тракцией по оси в положении на спине с согнутыми ногами. Голени ног пациента фиксированы в подмышечных впадинах врача. Отклоняясь кзади врач приподнимает пациента и качательными движениями в стороны добивается его расслабления, после чего, отклоняясь то назад, то вперед, осуществляет тракцию со сменой лордозирования и кифозирования в ПОП. МБ ПОП тракцией по оси в положении на спине с согнутыми ногами. Голени ног пациента фиксированы в подмышечных впадинах врача. Отклоняясь кзади врач приподнимает пациента и качательными движениями в стороны добивается его расслабления, после чего, отклоняясь то назад, то вперед, осуществляет тракцию со сменой лордозирования и кифозирования в ПОП.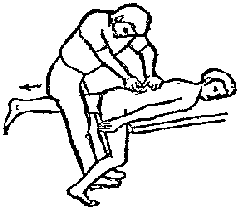 2. Пт - метод тракции ПОП с помощью ног врача (по Н. А. Касьну). И.п.п. лежа на животе, ноги за пределами кушетки. Врач захватывает своими бедрами бедро больного и отклонением своего таза делает тракцию ПОП за бедро. Руками врач упирается в вышележащие позвонки в БПДС. Возможно одновременное лечебное воздействие руками врача на позвонки.  3. Пт - метод тракции ПОП одновременно с латерофлексией. Наиболее показан при множественных ФБ ПОП с преобладанием блока в латерофлексию в противоположную сторону. Врач захватывает туловища пациента сверху вниз и со стороны, в которую направлен ФБ в направлении латерофлексии. Одно колено врач ставит на кушетку рядом с пациентом и через него осуществляет тракцию и латерофлексию во время выдоха. 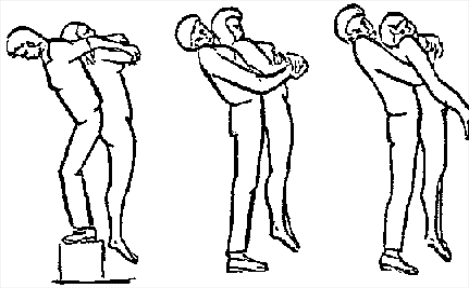 4. Пт - методы тракционных МЦ (“встряхиваний”): 4. Пт - методы тракционных МЦ (“встряхиваний”):а) путем укладывания больного спиной на спину; б) путем захвата туловища под локтями; в) путем захвата через подмышечные впадины и прогибом врача назад.  5. Пдв - МБ и МЦ смещением поясничных позвонков в дорзо-вентральном направлении с помощью ПИР. 5. Пдв - МБ и МЦ смещением поясничных позвонков в дорзо-вентральном направлении с помощью ПИР.И.п.п. лежа на животе. Врач стоит слава лицом к пациенту. Правая рука выпрямлена, упирается основанием ладони в остистый отросток нижележащего в БПДС позвонка, пальцы направлены вверх. На эту ладонь накладывается поперек ладонь другой руки для усиления давления. Врач в положении ограниченного свободного падения, спина прямая. Тяжестью тела врач достигает преднапряжения дорзо-вентрального смещения позвонка, которое усиливается с каждым выдохом больного. Возможна манипуляция. 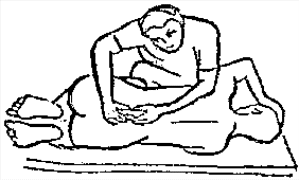 6. Пдв - МБ и МЦ дорзо-вентральное смещение позвонка при “запирании” других ПДС. И.п.п. на боку, нижняя нога прямая, верхняя согнута так, что ее стопа цепляется за подколенную ямку. Голова и плечевой пояс мксимально развернуты кзади (для запирания грудных и верхнепоясничных ПДС). Наклонившись, врач упирается основанием правой кисти в остистый отросток нижележащего в БПДС позвонка, а левой рукой удерживает ротированное плечо больного. Давлением правой руки достигает преднапряжения в дорзовентральном смещении позвонка и при каждом выдохе усиливает смещение позвонка. МБ можно завершить манипуляцией. 6. Пдв - МБ и МЦ дорзо-вентральное смещение позвонка при “запирании” других ПДС. И.п.п. на боку, нижняя нога прямая, верхняя согнута так, что ее стопа цепляется за подколенную ямку. Голова и плечевой пояс мксимально развернуты кзади (для запирания грудных и верхнепоясничных ПДС). Наклонившись, врач упирается основанием правой кисти в остистый отросток нижележащего в БПДС позвонка, а левой рукой удерживает ротированное плечо больного. Давлением правой руки достигает преднапряжения в дорзовентральном смещении позвонка и при каждом выдохе усиливает смещение позвонка. МБ можно завершить манипуляцией.7. Пвд - исследование, МБ и МЦ в вентро-дорзальном смещении позвонка. И.п.п. лежа на боку, ноги согнуты в коленных и тазобедренных суставах под углом 90-100 градусов. Врач стоит на уровне колен больного и упирается в них своим бедром. Пальцами врач фиксирует остистый отросток вышележащего в БПДС позвонка. Давлением бедра через колено больного врач смещает кзади нижележащий позвонок против давления тпальцами на остистый отросток вышележащего позвонка, добиваясь преднапряжения, усиливает смещение после каждого выдоха больного. Возможна МЦ.  8. Плф - МБ ПОП в направлении латерофлексии при помощи ПИР. 8. Плф - МБ ПОП в направлении латерофлексии при помощи ПИР.И.п.п. лежа на боку, ноги согнуты в коленных и тазобедренных суставах под прям углом. Кисть левой руки врача расположена на левом плечевом суставе, правая кисть - на ягодице, руки врача согнуты в локтевых суставах под углом 100-110 градусов. 1ф. - больной осуществляет против усилия врача латерофлексив (изгиб ПОП вниз), вдох; 2ф. - расслабление, выдох, врач усиливает латерофлексию давлением рук вниз и в стороны. 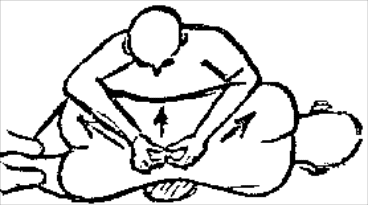 9. Плф - МБ ПОП в направлении латерофлексии с элементами массажа экстензоров спины. И.п.п. лежа на боку, ноги согнуты. Локоть одной руки врача располагается на плече больного, локоть другой руки - на грбне подвздошной кости. Верхушки пальцев обеих кистей располагаются латеральнее остистых отростков ПОП. 9. Плф - МБ ПОП в направлении латерофлексии с элементами массажа экстензоров спины. И.п.п. лежа на боку, ноги согнуты. Локоть одной руки врача располагается на плече больного, локоть другой руки - на грбне подвздошной кости. Верхушки пальцев обеих кистей располагаются латеральнее остистых отростков ПОП. Плавными массивными движениями пальцев врач смещает мышечные волокна вверх, достигая их разминания и расслабления и одновременно надавливает локтями, достигая максимальной латерофлексии (во время выдоха).  10. Плф - МБ и МЦ ПОП в напрвлении латерофлексии и флексии при помощи ПИР. И.п.п. на боку у края кушетки, под талией небольшая подушечка, что создает латерофлексию; правая рука впереди, левая свободно свисает за спину. Нижняя нога слегка согнута, левая свисает за край кушетки. Врач фиксирует ее своим бедром. 10. Плф - МБ и МЦ ПОП в напрвлении латерофлексии и флексии при помощи ПИР. И.п.п. на боку у края кушетки, под талией небольшая подушечка, что создает латерофлексию; правая рука впереди, левая свободно свисает за спину. Нижняя нога слегка согнута, левая свисает за край кушетки. Врач фиксирует ее своим бедром. Локоть одной руки врач укладывает на таз больного, другой - на плечо, отжимая его кзади. Пальцы фиксируют остистый отросток; одной рукой - вышележащего позвонка, другой - нижележащего. Обоими локтями делает тракцию по оси и л/ф, остистые отростки смещает навстречу друг другу (усиливая эти движения при каждом выдохе).  11. Пр - МБ и МЦ ПОП в направлении ротации при помощи ПИР. 11. Пр - МБ и МЦ ПОП в направлении ротации при помощи ПИР.И.п.п. лежа на боку, правая рука под головой, левая отведена назад. Положение ног зависит от уровня ФБ: а) при нижепоясничных (см. рис.) - нижняя нога выпрямлена так, сто бы стопа была зацеплена за середину голени; б) при среднепоясничных - нижняя нога полусогнута, а верхняя фиксирована стопой за подколенную ямку;  в) при верхнепоясничных - нижняя нога согнута под прямым углом в колене, а верхняя зацеплена стопой за середину бедра в) при верхнепоясничных - нижняя нога согнута под прямым углом в колене, а верхняя зацеплена стопой за середину бедраВрач стоит на уровне таза, бедром фиксирует бедро пациента, а локтем - таз. Кистью другой руки, расположенной на плечевом суставе больного, врач ротирует его туловище (для “запирания” других ПДС). Пальцами руки, фиксирующей таз, врач захватывает остистый отросток нижнего в БПДС позвонка. МБ: 1ф. - взгляд в сторону нижнего плеча, сопротивление ротаци, вдох; 2ф. - расслабление, взгляд в сторону ротации, врач усиливает ротацию. Процесс провторяется 3-5 раз. Если ФБ не разрешается, можно оказать локальное воздействие на остистые отростки, захватив их пальцами и перемещая их навстречу друг другу во время ротации позвоночника. 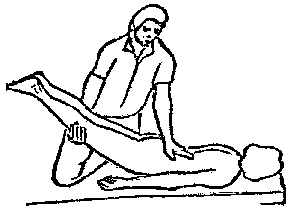 12. Пр - МБ ПОП в направлении разгибания при помощи ПИР. И.п.п. лежа на животе. Врач проводит предплечье своей руки под ноги больного на уровне колен. Колено согнутой правой ноги ставит на кушетку. Кистью левой руки фиксирует остистый отросток вышележащего в БПДС позвонка. Подниманием ног больного максимально разгибают ПОП, усиливая его при каждом выдохе. Возможна МЦ рывком разгибанием. Показана при сгибательных ФБ.  13. Пр - прием, аналогичный предыдущему, только разгибание ПОП производят поднятием верхней части туловища (“верхняя лавада”). Показан при сгибательных ФБ верхних поясничных позвонков.  14. Пр - МБ и МЦ в направлении ротации и латерально-латерального смещения поясничных позвонков при помощи ПИР. 14. Пр - МБ и МЦ в направлении ротации и латерально-латерального смещения поясничных позвонков при помощи ПИР.И.п.п. лежа на боку, туловище ротировано назад, верхняя рука свободно свисает за спиной. Положение нижней ноги зависит от уровня лечебного воздействия: прямая - для нижнепоясничных позвонков, полусогнита - для среднепоясничных и согнута под прямым углом - для верхнепоясничных. Врач захватывает остистые отростки соседних в ПДС позвонков и ротирует их навстречу друг другу во время усиления ротации позвоночника и латерофлексии локтя и плеча (на выдохе). 5. ТАЗОБЕДРЕННЫЙ СУСТАВ 1. ТБС - И.п.п. лежа на спине у края кушетки, левая нога выпрямлена, правая согнута в коленном и тазобедренном суставе и перекинута через плечо врача, сидящего на низком стуле рядом с тазобедренным суставом. Врач обхватывает обеими кистями, положенными друг на друга, самые верхние отделы бедра так, что ульнарные края плотно пржаты к области паховой складки, и производит тракцию в каудальном и краниальном направлениях, достигая преднапряжения. 1. ТБС - И.п.п. лежа на спине у края кушетки, левая нога выпрямлена, правая согнута в коленном и тазобедренном суставе и перекинута через плечо врача, сидящего на низком стуле рядом с тазобедренным суставом. Врач обхватывает обеими кистями, положенными друг на друга, самые верхние отделы бедра так, что ульнарные края плотно пржаты к области паховой складки, и производит тракцию в каудальном и краниальном направлениях, достигая преднапряжения. МБ: 1ф. - пациент втягивает бедро против адекватного сопротивления врача, вдох; 2ф. - расслабление, выдох, врач увеличивает дистанцию. После исчерпания достигнутого фазы повторяются. 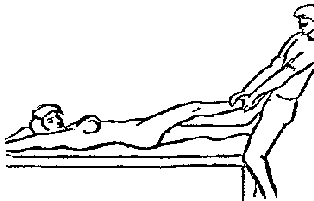 2. ТБС - МБ и МЦ сустава тракцией по оси с ПИР. И.п.п. лежа на спине, ноги прямые. Врач обеими руками обхватывает голень проксимальнее голеностопного сустава и придает ноге следующее положение: легкая флексия, абдукция и наружная ротация в тазобедренном суставе (приблизительно 10 градусов каждое движение), затем осуществляет легкую тракцию, отклоняясь назад и достигая преднапряжения. 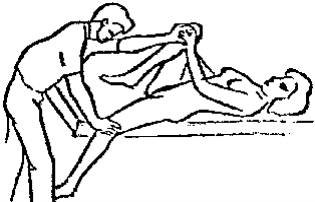 МБ: 1ф. - взгляд вверх, вдох, врач удерживает преднапряжение; 2ф. - взгляд вниз, расслабление, выдох, усиление тракции. После нескольких повторений 2-ю фазу можно завершить манипуляционным толчком. МБ: 1ф. - взгляд вверх, вдох, врач удерживает преднапряжение; 2ф. - взгляд вниз, расслабление, выдох, усиление тракции. После нескольких повторений 2-ю фазу можно завершить манипуляционным толчком.3. ТБС - МБ напряженной подвздошно-поясничной мышцы. И.п.п. лежа на спине, опираясь о ножной конец стола тазом. Одна нога максимально согнута в суставах и фиксирована кистями обеих рук, ругая свободно свисает. Врач одной рукой сгибает одну ногу, другой разгибает другую ногу, удерживая преднапряжение на выдохе и усиливая движение на выдохе. 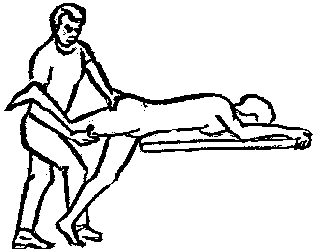 4. ТБС - МБ сустава в направлении вентрального смещения бедра пассивным движением коренного типа. 4. ТБС - МБ сустава в направлении вентрального смещения бедра пассивным движением коренного типа.И.п.п. лежа на животе, обе ноги свободно опущены за ножной край высокой кушетки, слегка согнуты в коленных и тазобедренных суставах и касаются пола. Врач одной рукой обхватывает голень и нижнюю 1/3 бедра и удерживает бедро и голень в безболезненном состоянии. Другую руку располагает на дорзальной поверхности этого бедра как можно ближе к тазобедренному суставу и осуществляет ей дорзо-вентральное смещение бедра в ускоренном ритме. 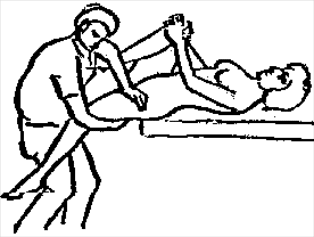 5. ТБС - МБ сустава в направлении дорзального смещения бедра пассивными движениями ускоренного ритма. 5. ТБС - МБ сустава в направлении дорзального смещения бедра пассивными движениями ускоренного ритма. И.п.п. лежа на спине, таз на краю высокой кушетки. Одна нога максимально согнута в суставах и фиксирована обеими руками в области коленного сустава. Больная нога свободно свисает. Врач стоит у ее медиальной поверхности, одной рукой обхватывает бедро снизу и удерживает его в безболезненном состоянии. Другая рука располагается сверху на промаксимальной части бедра около тазобедренного сустава и осуществляет вентро-дорзальное смщение бедра в ускоренном ритме. И.п.п. лежа на спине, таз на краю высокой кушетки. Одна нога максимально согнута в суставах и фиксирована обеими руками в области коленного сустава. Больная нога свободно свисает. Врач стоит у ее медиальной поверхности, одной рукой обхватывает бедро снизу и удерживает его в безболезненном состоянии. Другая рука располагается сверху на промаксимальной части бедра около тазобедренного сустава и осуществляет вентро-дорзальное смщение бедра в ускоренном ритме.6. ТБС - Прием Патрика для МБ укороченных и болезненных аддукторов. И.п.п. лежа на спине, больная нога согнута и упирается подошвой в медиальную поверхность другого колена. Врач одной рукой фиксирует таз сверху, другой усиливает абдукцию бедра (на выдохе), а на вдохе удерживает преднапряжение. Повторить 3-5 раз.  7. ТБС - МБ при помощи ПИР укороченных и болезненных аддукторов. И.п.п. лежа на спине у края кушетки. Врач стоит со стороны больной ноги и обхватывает ее снизу и изнутри (голень - на предплечье, ладонь - на бедре), осуществляет абдукцию, избегая наружной ротации в тазобедренном суставе. Достигнув максимального объема абдукции, врач сгибает голень под прямым углом и увеличивает объем абдукции. Это бывает при укорочении стройной, полусухожильной и полуперепончатой мышц. Если после сгибания ноги объем абдукции не увеличился, то это свидетельствует о преимущественном укорочении аддукторов и гребешковой мышц. МБ с ПИР производится на каждом выдохе.  8. ТБС - МБ абдукторов бедра при помощи ПИР. 8. ТБС - МБ абдукторов бедра при помощи ПИР. И.п.п. лежа на спине, больная нога выпрямлена и максимально приведена, другая нога согнута в суставах и стоит на кушетке латеральнее бедра больной ноги. Врач стоит со стороны здоровой ноги, предплечье и кисть обхватывает голень и бедро больной ноги снизу и снаружи и пассивным движением исчерпывает аддукцию, удерживая преднапряжение на вдохе и усиливая аддукцию на выдохе. Другой рукой фиксирует таз больного. 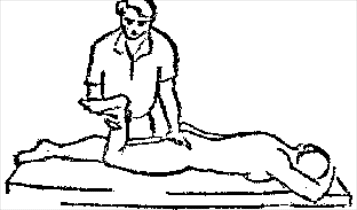 9. ТБС - МБ напряженной грушевидной мышцы. И.п.п. лежа на животе, больная нога согнута в коленном суставе под углом 90 градусов, голень свободно опущена кнаружи. Эту наружную ротацию врач очень легко усиливает м помощью ПИР: на вдохе удерживает преднапряжение, на выдохе, используя максимальное расслабление, постепенно увеличивает ротацию бедра. 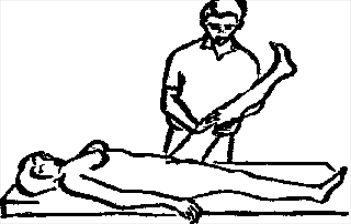 10. ТБС - МБ ишиокруральной мускулатуры при помощи ПИР. И.п.п. лежа на спине, ноги выпрямлены. Врач стоит со стороны бедра больной ноги, укладывает ее на свое предплечье и кисть и медленно поднимает. Другой рукой он фиксирует бедро сверху (аналогично с-му Ласега). Во время вдоха пациент давит на руку врача против его адекватного сопротивления; на выдохе максимально расслабляется, врач следует за увеличивающейся в объеме флексией бедра. 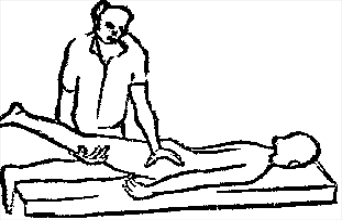 11. ТБС - МБ при помощи ПИР укороченной и болезненной мышцы, напрягающей широкую фасцию бедра. И.п.п. лежа на животе, стопы за краем кушетки. Врач стоит со здоровой стороны, обхватывает бедро больной ноги снизу и снаружи, осуществляя небольшую экстензию и аддукцию его. Другую руку врач укладывает на ягодицу, верхушка согнутого большого пальца пальпирует мышцу в месте ее перехода в фасцию в области трохантера. МБ: 1ф. - абдукция бедра против адекватного сопротивления врача, вдох; 2ф. - расслабление, выдох, врач увеличивает аддукцию. |
