Лечебные зондовые процедуры теория. Этикодеонтологическое обеспечение
 Скачать 392.88 Kb. Скачать 392.88 Kb.
|
|
ЭТИКО-ДЕОНТОЛОГИЧЕСКОЕ ОБЕСПЕЧЕНИЕ Многие пациенты плохо переносят введение зонда. Причиной этого являются повышенный кашлевой или рвотный рефлекс, высокая чувствительность слизистой оболочки глотки и пищевода. В большинстве случаев плохая переносимость зондовых процедур вызвана отрицательной психологической установкой больного на процесс зондирования, возникает "боязнь исследования". Для устранения "боязни исследования" пациенту следует объяснить цель исследования, его пользу, разговаривать с ним вежливо, спокойно, доброжелательно от начала до конца процедуры. Примерное содержание беседы медицинского работника с пациентом во время введения зонда: "Сейчас мы приступим к процедуре. Ваше самочувствие будет во многом зависеть от поведения во время зондирования. Первое и основное правило - не делать резких движений. В противном случае может возникнуть тошнота и кашель. Вы должны расслабиться, дышать медленно и глубоко. Пожалуйста, немного приоткройте рот, руки держите на коленях. Медленно и глубоко дышите. Сделайте глубокий вдох и проглотите кончик зонда. Если Вам трудно дышать носом, дышите ртом и во время вдоха осторожно продвигайте зонд. При головокружении несколько минут подышите обычно, неглубоко, затем возобновите глубокое дыхание. Вы очень хорошо глотаете. Хорошо, если бы и другие пациенты глотали зонд также легко". ПРАВИЛА ТЕХНИКИ БЕЗОПАСНОСТИ. а) Внимание! Если в процессе любой зондовой манипуляции в полученном материале кровь - зондирование прекратить! б) Внимание! Если при введении зонда пациент начинает кашлять, задыхаться, лицо его становиться синюшным, следует немедленно извлечь зонд, так как он попал в гортань или трахею, а не в пищевод. в) Внимание! В случае повышенного рвотного рефлекса у пациента корень языка обработать аэрозолем 10% раствора лидокаина (если нет аллергии на лидокаин). Независимые сестринские вмешательства при диспепсических расстройствах Диспепсия — расстройство пищеварения. Клинические признаки диспепсии: отрыжка, изжога, тошнота, рвота, дискомфорт в области живота. Рвота — сложный рефлекторный акт при возбуждении рвотного центра с последующим непроизвольным выбросом содержимого желудка через пищевод, глотку, иногда носовые ходы. Рвота может быть центрального или периферического происхождения. Рвота периферического происхождения (отравления пищевые, химические, медикаментозные) приносит пациенту облегчение, а промывание желудка способствует детоксикации организма. В этом случае рвота — защитно-приспособительная реакция организма человека, вызванная раздражением слизистой оболочки желудка. Предвестником рвоты могут быть тошнота, чаще при заболеваниях желудка. У тяжелобольных и пациентов, находящихся в бессознательном состоянии, рвотные массы могут попасть в дыхательные пути, возможна угроза асфиксии и развитие воспаления легких. Во время рвоты из желудка удаляются вредные для организма химические вещества или недоброкачественная пища, при этом человек испытывает облегчение. Рвотные массы содержат остатки непереваренной пищи, имеют кислый запах. Рвота центрального происхождения (расстройство мозгового кровообращения) или рефлекторного характера (инфаркт миокарда) не облегчает состояния пациента. Рвота цвета «кофейной гущи» — признак желудочного кровотечения. Клинические признаки острой кровопотери: слабость, головокружение, потемнение в глазах, одышка, тошнота, жажда, обморок. У пациента отмечают бледность кожных покровов, конечности холодные, частый пульс, артериальное давление снижено. В этом случае сестра должна срочно вызвать врача. Независимые сестринские вмешательства: уложить пациента на спину, на область эпигастрия положить пузырь со льдом, исключить прием пищи и жидкости. Рекомендации для медсестры: при уходе за тяжелобольным пациентом в постели в сознании или без сознания: 1. Повернуть голову набок для профилактики аспирации рвотными массами дыхательных путей. 2. Убрать подушку, снять зубные протезы. 3. Положить пеленку на грудь. 4. Подставить ко рту почкообразный лоток. 5. Аспирировать грушей содержимое полости рта. 6. Провести пациенту гигиену полости рта антисептиком (раствором соды, фурацилина). Сестринские наблюдения за пациентом при рвоте требуют врачебной оценки клинической ситуации. При диагностике пищевого отравления сестра выполняет процедуру зондирования желудка. Цели зондовых процедур: Ø лечебная — детоксикационная — прекращение всасывания ядовитых веществ и их удаление из желудка; Ø диагностическая — лабораторная — забор содержимого желудка/кишечника для исследова Лечебные зондовые процедуры зависимое сестринское вмешательство при отравлении недоброкачественной пищей, лекарствами, химическими веществами — это промывание желудка. Процедуру в лечебном учреждении проводят с помощью зонда. Зондировать — значит выяснять, получать сведения о наличии или об отсутствии чего-либо при помощи предмета ухода — зонда. Различают зонды по 1  . назначению . назначениюØ Желудочный Ø Дуоденальный 2. виду материала Ø Полимерные (одноразовые) Ø Резиновые (многоразовые) 3. диаметру Ø Тонкие Ø Средние Ø Толстые Противопоказания: 1) Пищеводные и желудочные кровотечения 2) воспалительные заболевания с изъязвлениями слизистой оболочки пищеварительного тракта 3) выраженная сердечно-сосудистая патология
Промывание желудка – это процедура удаления из желудка его содержимого, применяемая с лечебной целью или для диагностического исследования получаемых промывных вод. В случае острых отравлений промывание желудка нередко необходимо производить в порядке оказания неотложной помощи на догоспитальном этапе, поэтому техникой промывания желудка должны владеть все медицинские работники. Промывание желудка может проводиться двумя способами: через зонд и без зонда. Цель промывания желудка: лечебная— прекращение воздействия токсических веществ и их эвакуация из организма; диагностическая— обнаружение в промывных водах химических веществ, микроорганизмов и их токсинов. Наиболее эффективен зондовый метод промывания по принципу сообщающихся сосудов (метод сифона). В желудок многократно дробными порциями вводят жидкость по системе двух сообщающихся сосудов: желудка и воронки, соединенных наружным концом зонда. Процедуру повторяют до «чистых промывных вод», пока все содержимое желудка не будет выведено из него с водой. Клинический диагноз подтверждают лабораторными исследованиями промывных вод желудка. Методы определения глубины введения зонда пациенту: Ø измерением расстояния: мочка уха — резцы — мечевидный отросток Ø или по формуле: рост в см – 100. При введении зонда пациент делает глотательные движения. При позыве на тошноту/рвоту следует пережать зонд зубами и делать глубокие вдохи для подавления рвотного рефлекса. Также при повышенном рвотном рефлексе рекомендуется применение местных анестетиком (лидокаин). При затруднении введения зонда используют беззондовый способ промывания желудка. Если пациент находится в бессознательном состоянии, при проведении промывания желудка необходимо: Ø Уложить пациента на бок, подстелив клеенку. Ø Раскрыть рот и зафиксировать его роторасширителем. Ø Захватить и зафиксировать язык языкодержателем. Ø Ввести пациенту зонд, проталкивая его по задней стенке глотки в пищевод и желудок(ввести пациенту назогастральный зонд после интубации трахеи, выполненной врачом). Ø Убедиться, что зонд в желудке «воздушным методом». Ø Промывание проводится с использованием шприца Жанэ, при этом в шприц набирается вода в объеме 0,5 л, вводится в желудок и аспирируется обратно этим же шприцом. Ø Повторить промывание несколько раз до чистых вод. Беззондовый способ промывания желудка При отсутствии зонда, в домашних условиях, до прибытия медицинской помощи или при невозможности ее получения, промывание желудка проводится без зонда – «стаканным методом»:Готовят 2-3 литра воды. Пациенту предлагается выпить 4-6 стаканов воды одномоментно. 1. Вызвать рвоту раздражением корня языка. 2. В ряде случаев рвота возникает самостоятельно вследствие растяжения стенок желудка выпитой водой. (Если этого не происходит, в полость рта вводят обернутый чистой салфеткой черенок ложки, вилки. При отсутствии подходящего для этой цели предмета можно ввести в полость рта два-три пальца руки, стараясь достать до корня языка и несколько раз нажать на него. Конечно, это следует делать чисто вымытыми руками, обернув пальцы салфеткой). 3. Описанные действия повторяют несколько раз до исчезновения в промывных водах видимых частиц пищи. (При этом следует соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки, пациента необходимо посадить, наклонив тело и голову вперед, чтобы рвотные массы могли свободно выливаться из полости рта). Следует заметить, что при таком способе промывания полного удаления токсических веществ из желудка, как правило, не происходит, и по прибытии медицинской помощи обязательно необходимо провести промывание через зонд. Исследование секреторной функции желудка Желудок представляет собой расширение пищеварительного канала, расположенное между пищеводом и двенадцатиперстной кишкой. Функции желудка многообразны, но основные – секреторная и моторная. Переваривание пищи осуществляется с помощью желудочного сока, главными компонентами которого являются соляная кислота и пепсин (фермент желудочного сока, расщепляющий белки). Секреторная функция желудка (желудочная секреция) - продуцирование желудочного сока железами слизистой оболочки, в его состав входят соляная кислота и ферменты, участвующие в пищеварении. У взрослого человека в течение суток образуется и выделяется около 2-2,5 литра желудочного сока. Моторная функция желудка - гладкая мускулатура стенок желудка обеспечивает двига-тельную функцию желудка, что способствует перемешиванию и продвижению пищи в двенадцатиперстную кишку. Соляная кислота - компонент желудочного сока, продуцируется слизистой оболочкой желудка, создает кислую среду в желудке, которая необходима для расщепления пищевых белков, обладает бактерицидным действием, стимулирует моторику желудка. Изучение секреторной активности желудка - это важнейшим метод оценки его функционального состояния, которое может быть нарушено при заболеваниях желудка и двенадцатиперстной кишки. С этой целью в практической медицине используют зондовые и беззондовые методы исследования желудочной секреции. Для исследования секреторной функции желудка желудочный сок получают методом зондирования, т.е путем введения зонда в желудок. С этой целью применяют желудочные зонды. Для фракционного зондирования используют тонкий желудочный зонд, при котором отсасывают несколько фракций желудочного содержимого. Существуют различные схемы фракционного зондирования. В общем, желудочное содержимое извлекают сначала натощак, затем получают базальную секрецию, а в конце после введения раздражителей желудочных желез — стимулированную. Основная цель желудочного зондирования – это получение информации о функциональном состоянии желудка. Показания для проведения исследования: заболевания желудка и двенадцатиперстной кишки. Противопоказания для проведения исследования: желудочное кровотечение, опухоли, бронхиальная астма, тяжелая сердечная патология, беременность. Стимуляторы желудочной секреции: Для повышения информативности исследования секреторной функции желудка важен анализ реакции слизистой оболочки на различные стимуляторы желудочной секреции. Различают энтеральные и парентеральные стимулятоыр (раздражители). Ø энтеральные («пробные завтраки») — капустный отвар; Ø парентеральные — 0,025% раствор пентагастрина; 0,1% раствор гистамина. Энтеральные стимуляторы выполняют роль естественного раздражителя желудочной секреции и вводятся непосредственно в желудок через зонд. Исследование дуоденального содержимого Пища, поступившая в двенадцатиперстную кишку, подвергается действию поджелудочного сока, желчи и кишечного сока. Под влиянием этих соков происходит расщепление белков, жиров и углеводов до продуктов, легко всасывающихся в кровь. Содержимое двенадцатиперстной кишки отражает в определенной мере деятельность печени и желчевыводящих путей, поджелудочной железы и самой двенадцатиперстной кишки. Именно поэтому исследование содержимого двенадцатиперстной кишки - широко распространенный диагностический метод. Получаемые при этом результаты могут говорить о локализации патологического процесса, степени его выраженности, а иногда и о причинах, вызвавших заболевание. Содержимое двенадцатиперстной кишки получают методом дуоденального зондирования.   Поджелудочный сок - бесцветная жидкость, / вырабатываемая поджелудочной железой. Сок содержит ферменты, расщепляющие белки, жиры и углеводы. Желчь - образуется клетками печени, поступает в двенадцатиперстную кишку во время пищеварения через общий желчный проток, при расслаблении сфинктера Одди. Когда пищеварение прекращается желчь собирается в желчный пузырь. Поэтому различают желчь печеночную и пузырную. Желчь активирует ферменты, эмульгирует жиры, усиливает моторику кишечника и образование поджелудочного сока. Кишечный сок - продуцируется железами двенадцатиперстной кишки и других отделов тонкого кишечника. Содержит ферменты, расщепляющие белки, жиры и углеводы. Основная цель дуоденального зондирования – это получение для исследования содержимого двенадцатиперстной кишки. Показания для проведения дуоденального зондирования: заболевания печени, желчного пузыря и желчных протоков. Противопоказания для проведения дуоденального зондирования: желудочное кровотечение, опухоли, бронхиальная астма, тяжелая сердечная патология, острый холецистит. Дуоденальное зондирование проводят с помощью специального дуоденального зонда с металлической оливой на конце. В процессе дуоденального зондирования получают три порции: Ø порция А (дуоденальная) — светло-желтого цвета, так как разбавлена поджелудочным соком, кишечным соком и желудочным соком. За 20-30 минут поступает 15-40 мл дуоденальной желчи. Ø порция В (пузырная) — темно-оливкового цвета, более вязкая. В процессе исследование поступает 30-60 мл; Ø порция С (печеночная) — золотисто-желтого цвета, поступает 15-20 мл. Полученные порции (А, В, С) подвергаются исследованию в клинической лаборатории. В качестве раздражителей желчного пузыря и получения пузырного содержимого используют один из стимуляторов: ■ 25%, 33% раствор сульфата магния, ■ 40% раствор глюкозы, ■ в случае сахарного диабета — раствор сорбита или ксилита. Подготовка пациента аналогична подготовке при фракционном зондировании желудка. Рекомендации для медсестры; 1. Во время заглатывания зонда в желудок пациент может не только сидеть, но и ходить. 2. Дуоденальное содержимое каждой порции получают в несколько пробирок. 3. В лабораторию отправляют по одной порции — наиболее достоверные. 4. Соблюдать температурный режим (Т 3 8 °С) раздражителя желчной секреции. 5. Прополоскать рот водой после извлечения зонда для избавления пациента от чувства горечи. 6. Доставлять дуоденальные порции в клиническую лабораторию в теплом виде с целью выявления простейших (например, лямблий). 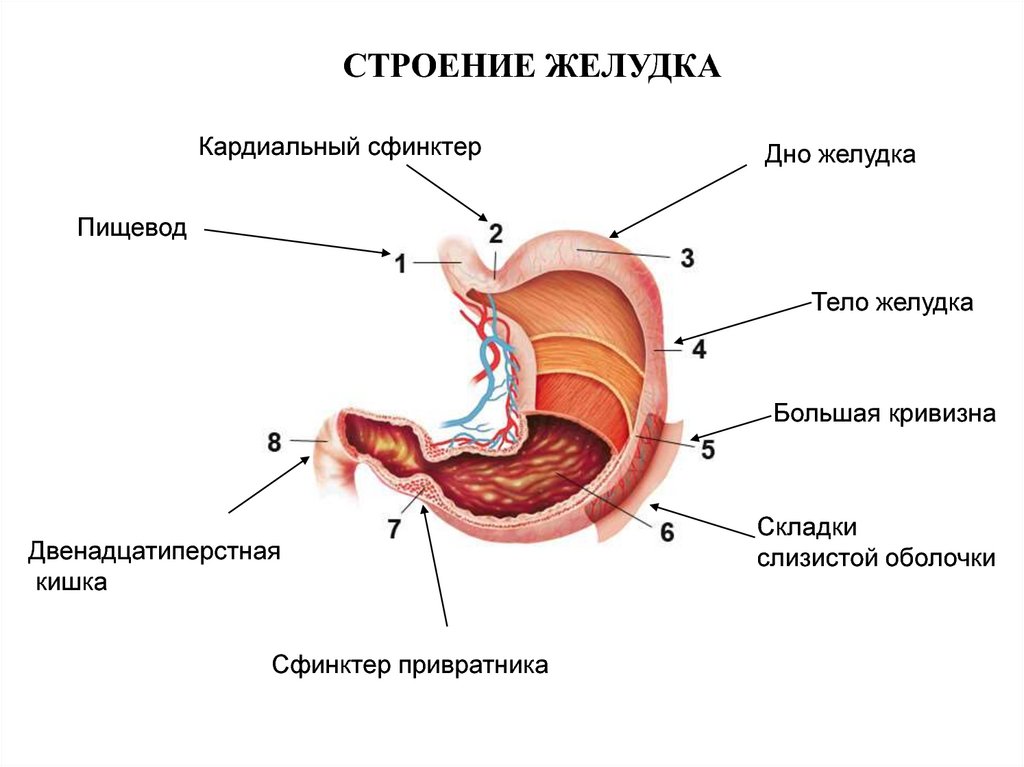 |

