Абсцесс. Фурункул острое гнойнонекротическое воспаление волосяного фолликула
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
Этиология и патогенезВозбудителем гнойных процессов на пальцах и кисти в подавляющем большинстве случаев бывает золотистый стафилококк. Внедрение инфекционных возбудителей в ткани происходит чаще всего через мелкие колотые ранки. Особое значение имеет попадание в кожу мелких инородных тел - «заноз» (кусочков щепки, стекла, металлической стружки). Часто микробы проникают в ткани через трещины огрубевшей кожи, заусенцы, инфицированные мозоли. В дальнейшем в месте внедрения патогенной микрофлоры развивается воспалительный процесс с нагноением. При этом гнойный экссудат не прорывается через кожу наружу, а обычно распространяется вглубь, что связано с особенностями строения тканей пальцев и кисти. Анатомо-функциональные особенности пальцев и кисти Особенности анатомического строения подкожной клетчатки, кожи и сухожильных влагалищ пальцев и кисти обусловливают весьма своеобразное течение в них воспалительных процессов. Речь идёт об анатомических особенностях ладонной поверхности, так как кожа и подкожная клетчатка на тыле пальцев мало отличаются от таковых в других областях тела, и гнойные процессы здесь не характеризуются какими-то особыми чертами. Возникающие на тыльной поверхности абсцессы, фурункулы, нагноившиеся раны лечат по обычным для этих заболеваний правилам. Основные анатомо-функциональные особенности пальцев и кисти следующие: • Кожа на ладонной поверхности отличается прочностью, значительной толщиной и малой растяжимостью, в результате чего гнойному очагу чрезвычайно трудно спонтанно прорваться наружу. Толщина кожи, особенно у лиц физического труда, хорошо маскирует классические признаки гнойного воспаления. • Подкожная клетчатка на ладонной поверхности пальцев разделена на отдельные ячейки фиброзными перемычками, фиксирующими кожу к надкостнице или апоневрозу. Во-первых, это ведёт к тому, что гнойник в подкожной клетчатке не склонен распространяться в ширину, но легко распространяется вглубь. Во-вторых, при возникновении в замкнутых ригидных ячейках воспалительного процесса (инфильтрат, экссудация) ткани в объёме существенно не увеличиваются (припухлость выражена мало), зато в них резко повышается давление, что ведёт к сдавлению нервов (выраженный болевой синдром) и сосудов (ишемия тканей, омертвение клетчатки).
• Сухожильные влагалища сгибателей II, III и IV пальцев начинаются от оснований ногтевых фаланг и заканчиваются на уровне головки соответствующей пястной кости, располагаются изолированно друг от друга и от синовиальных сумок предплечья. Сухожильное влагалище сгибателя I пальца сообщается с лучевой, а V пальца - с локтевой синовиальной сумкой. Таким образом, при развитии здесь гнойного процесса возможно его распространение на глубокое клетчаточное пространство предплечья (пространство Пирогова-Парона). Сухожильные влагалища I и V пальцев в 10-15% случаев сообщаются между собой, что может привести к соответствующему распространению гнойного процесса (так называемая U-образная флегмона). • Питание сухожилий осуществляется сосудами, проходящими в брыжеечке сухожилия, которая может сдавливаться при накоплении во влагалище экссудата. Поэтому при позднем дренировании сухожильного влагалища часто развивается некроз сухожилия. • Обильная чувствительная иннервация ладонной поверхности пальцев, служащая основным органом осязания, способствует возникновению мучительных болей при развитии воспалительного процесса, несравнимых с болями при гнойных заболеваниях другой локализации. • Лимфатические сосуды с ладонной поверхности направляются на тыльную поверхность пальцев и кисти, где нередко развивается выраженный отёк рыхлой подкожной клетчатки. • Пальцы и кисть очень хорошо кровоснабжаются, здесь находится большое количество функционально важных образований (двигательные и чувствительные ветви нервов, магистральные сосуды, суставы, сухожилия), поэтому операции обычно проводят под жгутом, чтобы кровотечение не мешало идентифицировать миниатюрные образования. Кроме того, необходимы точные знания расположения отдельных сосудов и нервных стволов во избежание их ятрогенного повреждения. Панариций Панарицием называют острый гнойный процесс, локализующийся в мягких тканях ладонной поверхности пальцев, в области ногтя и околоногтевого валика, а также в костях и суставах пальцев. В то же время нагноения, возникающие в мягких тканях тыльной поверхности пальцев (кроме области ногтя), к панарициям обычно не относят. Классификация В зависимости от локализации гнойно-некротического процесса выделяют следующие виды панариция (рис. 12-9): • кожный; • подкожный; • околоногтевой; • подногтевой; • сухожильный; 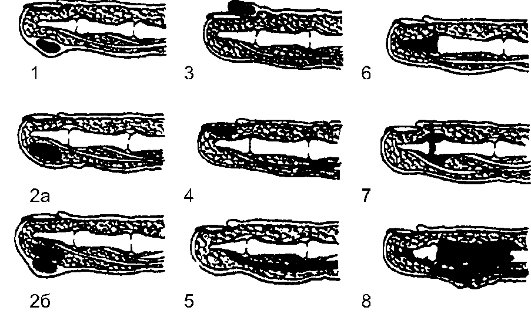 Рис. 12-9. Виды панариция: 1 - кожный; 2а - подкожный; 2б - подкожный в форме запонки; 3 - околоногтевой; 4 - подногтевой; 5 - сухожильный; 6 - костный; 7 - суставной; 8 - пандактилит • костный; • суставной; • пандактилит. Первые четыре вида панариция считают поверхностными формами, а остальные - глубокими. При поверхностных формах, в отличие от глубоких, общие симптомы обычно выражены умеренно, а лечение ограничивают местными мероприятиями. Общие принципы лечения панариция Анатомо-функциональные особенности пальцев диктуют особый подход к лечению возникающих в них гнойных процессов. Раннее применение хирургического лечения Учитывая возможность раннего развития некрозов из-за сдавления воспалительным отёком кровеносных сосудов и распространения гнойного процесса вглубь, задержка в выполнении хирургического вмешательства недопустима. При определении показаний к операции по поводу панариция существует «правило первой бессонной ночи»; если пациент не спал ночь из-за болей в пальце, его необходимо оперировать. Правило оперативного лечения панариция При операциях по поводу панариция следует соблюдать общее правило, сформулированное Ю.Ю. Джанелидзе, - правило трёх «О» (в современной трактовке).
Обстановка - вмешательство необходимо выполнять в операционной при хорошем освещении, использовать специальные инструменты малого размера, пациент должен лежать, а его больная рука должна находиться на приставном столике, хирург оперирует сидя. Обезболивание - при вскрытии панариция используют проводниковую анестезию по Лукашевичу-Оберсту, а при переходе воспалительного процесса на кисть, костном, суставном панариции или пандактилите вмешательство выполняется под наркозом. Обескровливание - операцию выполняют после предварительного наложения кровоостанавливающего жгута. Соблюдение указанных требований позволяет точно обнаружить и вскрыть гнойник, иссечь некротические ткани и не повредить при этом функционально важные образования. Выбор вида операции при панариции зависит от его формы. Общие принципы консервативного лечения Консервативное лечение при панариции имеет определённые принципы. Местно после операции проводят лечение образовавшейся гнойной раны (перевязки с наложением влажно-высыхающих повязок с антисептиками, промывание раны и т.д.). Обязательна иммобилизация пальца. Дополнительно применяют физиотерапию, а при поражении костей и суставов - рентгенотерапию. Общее лечение при панариции показано при глубоких формах, а также при наличии отягощённого фона (сахарный диабет, иммунодефицит и пр.). Из методов общего лечения основное значение имеет антибактериальная терапия, так как дезинтоксикация необходима лишь в особо тяжёлых случаях. Антибиотикотерапию проводят по общим принципам лечения гнойной хирургической инфекции. Для создания в тканях высокой регионарной концентрации антибиотика используют внутривенное введение препарата под жгутом. После купирования острого воспаления необходимо как можно раньше предпринять меры по скорейшему восстановлению функций пальца (ЛФК, физиотерапия). Флегмоны кисти Гнойные процессы на кисти отличаются тяжёлым течением преимущественно при локализации на ладонной поверхности. При локализации на тыле кисти характер их мало отличается от гнойных процессов на других участках тела. Этиопатогенез Возбудители инфекции попадают в ткани кисти либо при прямом повреждении, либо вследствие распространения гнойного процесса с пальцев в проксимальном направлении. На ладонной поверхности кисти существует несколько отграниченных фасциальных пространств, в них обычно локализуются гнойные процессы, протекающие по типу флегмонозного воспаления (флегмоны кисти). Основные пространства кисти: • подкожная клетчатка; • срединное ладонное пространство находится под ладонным апоневрозом, в нём располагаются сухожилия поверхностного и глубокого сгибателей III-V пальцев и основные сосуды кисти; • пространство тенара, отграниченное от срединного пространства фасцией мышц, приводящих и противопоставляющих большой палец, содержащее сухожильные влагалища I и II пальцев; • пространство гипотенара, содержащее короткие мышцы V пальца; • поверхностное и глубокое пространства тыла кисти. Классификация гнойных заболеваний кисти В соответствии с локализацией гнойного процесса выделяют следующие гнойные заболевания кисти. • Кожа: - кожный абсцесс («намин»); - мозольный абсцесс. • Подкожная клетчатка: - надапоневротическая флегмона ладони; - межпальцевая (комиссуральная) флегмона. • Фасциально-клетчаточные пространства ладони: - подапоневротическая флегмона ладони; - флегмона срединного ладонного пространства; - флегмона тенара; - флегмона гипотенара. • Фасциалъно-клетчаточные пространства тыла кисти: - подкожная флегмона; - подапоневротическая флегмона. Отдельные виды флегмон кисти Наиболее часто встречают комиссуральную флегмону, флегмону срединного ладонного пространства и флегмону тенара. Межпальцевая (комиссуральная) флегмона Гнойный процесс возникает в межпальцевых складках, их область обычно инфицируется при переходе воспаления с подкожной клетчатки основной фаланги или же при кожном (мозольном) абсцессе. Значительно реже подкожная клетчатка межпальцевой складки инфицируется при непосредственном механическом повреждении. Клиническая картина. В области межпальцевой складки возникает болезненная припухлость, раздвигающая пальцы, и гиперемия, выраженная преимущественно на тыле кисти. Общая реакция бывает выражена в различной степени. Лечение заключается во вскрытии гнойного очага под наркозом или регионарной анестезией двумя небольшими разрезами на ладонной и тыльной поверхностях и сквозном дренировании (рис. 12-12).  Рис. 12-12. Вскрытие и дренирование комиссуральной флегмоны Флегмона срединного ладонного пространства Флегмона срединного ладонного пространства - весьма тяжёлый гнойный процесс с выраженной общей реакцией, способный привести к сепсису.
Гноеродные микроорганизмы проникают в срединное ладонное пространство при прорыве гноя из проксимального конца сухожильных влагалищ III-V пальцев, а также при распространении гноя с основной фаланги по каналам червеобразных мышц. Значительно реже происходит прямое инфицирование при повреждениях. Клиническая картина. В средней части ладони возникает резкая боль, сопровождающаяся тяжёлой общей реакцией. При обследовании выявляют резкую болезненность в средней части ладони, отёк на тыле кисти. Припухлость на ладони малозаметна, гиперемии практически нет. III-V пальцы находятся в вынужденном полусогнутом положении, а их разгибание крайне болезненно. Лечение заключается в широком вскрытии срединного ладонного пространства через кожу и ладонный апоневроз под наркозом или внутривенной регионарной анестезией. При выполнении разрезов следует помнить о возможности повреждения нервных стволов. Особенно опасно пересечение двигательных ветвей срединного нерва, поэтому нельзя выполнять разрезы в так называемой «запретной зоне» (рис. 12-13). 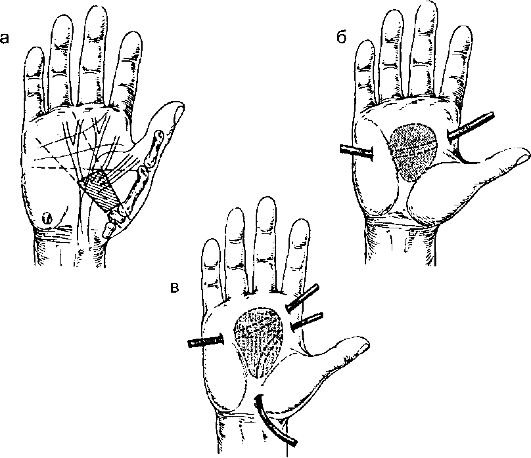 Рис. 12-13. «Запретная зона» на кисти и основные варианты дренирования флегмоны срединного ладонного пространства: а - запретная зона кисти; б - варианты дренирования Обязательны парентеральное и регионарное применение антибиотиков, дезинтоксикационная терапия. Флегмона области thenar Флегмону области thenar встречают несколько чаще флегмоны срединного ладонного пространства. Инфицирование происходит обычно при прорыве гноя из проксимального конца сухожильного влагалища сгибателей I и II пальцев, а также при непосредственном повреждении. Клиническая картина. В области thenar возникает резко болезненная припухлость, движения I и II пальцев резко ограничены. Отёк распространяется на межпальцевую складку и тыл кисти. Общая реакция обычно значительна. Часто гнойный процесс охватывает и тыл кисти.
Лечение заключается во вскрытии клетчаточного пространства thenar под наркозом или регионарной анестезией с учётом «запретной зоны» кисти. При разрезе следует помнить об опасности повреждения двигательной веточки лучевого нерва, иннервирующей короткие мышцы большого пальца. Другие гнойные заболевания кисти В области гипотенара нагноительные процессы возникают редко. Инфицирование здесь чаще всего происходит прямым путём при повреждениях. На тыле кисти флегмоны возникают как осложнения фурункулов, инфицированных ран, ссадин, а также при распространении гноя с ладонной поверхности. Отёк и гиперемия на тыле кисти обычно выражены в значительно большей степени, чем при нагноениях на ладонной поверхности, а болевой синдром - меньше. В целом гнойный процесс протекает доброкачественнее, чем на ладони, реже осложняется переходом на предплечье и сепсисом. Лечение заключается во вскрытии и дренировании очага. Эффективным методом лечения флегмон кисти признана лимфотропная терапия: в первый межпальцевой промежуток вводят разовую дозу антибиотика, растворённого в 5,0-10,0 мл 0,25% раствора прокаина (предпочтительно введение автоматическим инъектором). Гематогенный остеомиелит Гематогенный остеомиелит - тяжёлое заболевание, преимущественно страдают дети и подростки, причём мальчики приблизительно втрое чаще девочек. По различным статистическим данным, больные гематогенным остеомиелитом составляют от 3 до 10% всех пациентов детских хирургических отделений. Поскольку в части случаев заболевание переходит в хроническую форму, тянется многие годы, а иногда и десятки лет, больных гематогенным остеомиелитом нередко встречают среди взрослых и даже пожилых людей. Этиопатогенез Этиология Возбудителем гематогенного остеомиелита в подавляющем большинстве случаев бывает золотистый стафилококк, несколько реже - стрептококк, пневмококк и кишечная палочка. Для гематогенного остеомиелита характерна моноинфекция. Патогенез Как следует из названия, гематогенному остеомиелиту обязательно должна предшествовать бактериемия. Местом внедрения возбудителя в кровь может быть небольшой, иногда малозаметный гнойный очаг (например, нагноившаяся ссадина, фурункул или гнойник в лимфоидном фолликуле при ангине), который к моменту возникновения клинически выраженного процесса в кости может быть излечен и забыт. В то же время бактериемия может быть и следствием тяжёлых гнойных процессов. Гематогенный остеомиелит - заболевание периода роста, наиболее часто болеют дети в возрасте от 7 до 15 лет. Возникновение гематогенного очага инфекции в кости связано с особенностями строения детской кости в зоне её роста, выявленными ещё Лексером в конце XIX века. Эти особенности следующие. • У детей метафиз на границе с активно функционирующим эпифизарным хрящом имеет чрезвычайно обильную сеть сосудов, отличающуюся весьма широкими капиллярами с замедленным кровотоком. Сосудистая сеть метафиза не сообщается с сосудистой сетью эпифизарного хряща. Отчасти вследствие этого многие сосуды (артериолы) метафиза на границе с ростковым хрящом заканчиваются слепо. Они замкнуты, конечны и отходят под острым углом, вследствие чего создаются условия для задержки и фиксации в них микроорганизмов. В юношеском возрасте по мере редукции эпифизарного хряща устанавливаются сосудистые связи между эпифизом и метафизом, слепо оканчивающиеся сосуды исчезают, кровообращение в метафизе вообще становится более скудным, что, по-видимому, соответствует уменьшению вероятности фиксации здесь микроорганизмов.
• У детей в губчатой кости есть нежные, легко расплавляемые гноем костные балки, а также для детей характерна богато снабжённая сосудами и рыхло связанная с костью надкостница, что в совокупности способствует возникновению и прогрессированию остеомиелита. Попавшие в капилляры метафиза ребёнка и зафиксировавшиеся там возбудители могут вызвать процесс не сразу или не вызывают его вообще. При соответствующем соотношении количества и патогенности возбудителей и состояния резистентности организма возможны следующие варианты течения процесса. • Микроорганизмы погибают в костном мозге, будучи фагоцитированными макрофагами. • Микроорганизмы немедленно вызывают вспышку гнойного процесса. • Микроорганизмы остаются существовать в виде «дремлющей», клинически ничем не проявляющейся инфекции, дающей вспышку при том или ином снижении местной или общей резистентности макроорганизма, иногда через годы после внедрения. Нередко фактором, ослабляющим местную резистентность к инфекции, становится травма (ушиб) кости, в которую, по-видимому, предварительно гематогенным путём были занесены гноеродные возбудители. Почти в половине случаев травма предшествует вспышке острого гематогенного остеомиелита. К факторам, снижающим общую резистентность у детей, относят детские инфекции, грипп, переохлаждение. Патоморфология При развитии гематогенного остеомиелита происходят последовательные изменения (рис. 12-8). 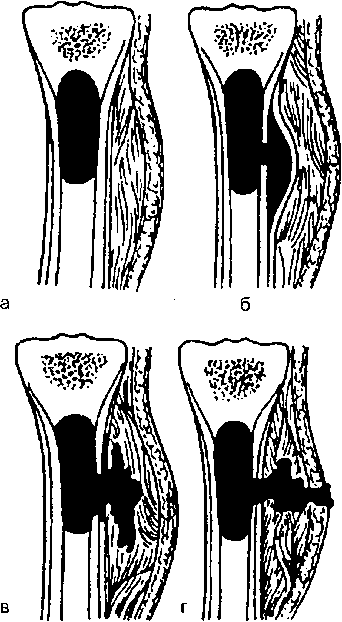 |
