G - 041.03.03/04.01.2018
|
Форма для алгоритмов и оценки практических навыков
|
|
Страница из
|
КАТЕТЕРИЗАЦИЯ МОЧЕВОГО ПУЗЫРЯ (у девочек)
Задание для обучающегося: Выполните катетеризацию мочевого пузыря, комментируя поэтапно методику выполнения.
Информация для экзаменатора: Оцените в баллах по шаговой методике выполнение практического навыка обучающимся.
Необходимое оснащение: Муляж, стерильные перчатки, лоток, раствор фурациллина, вазелиновое масло, стерильный катетер мягкий или твердый, пинцет, емкость с дезинфицирующим раствором.
1.
|
Объяснить ребенку и его родителям суть предстоящей процедуры, получить согласие на проведение.
|
2.
|
Вымыть руки, соблюдая технику мытья рук. Надеть стерильные перчатки.
|
3.
|
Уложить ребёнка на спину с несколько приподнятой головой, ногами слегка согнутыми в тазобедренных и коленных суставах, отведенными в стороны.
|
4.
|
Между бедрами поставить лоток для оттока мочи. Наружные половые органы промыть теплым раствором фурациллина.
|
5.
|
Взять пинцетом резиновый катетер несколько выше окошка. Перед использованием конец стерильного катетера смазать вазелиновым маслом.
|
6.
|
Осторожным движением пальцев рук путем раздвигания половых губ открыть устье уретры.
|
7.
|
Правой рукой с помощью пинцета осторожным движением постепенно катетер ввести в устье уретры, затем в просвет мочевого пузыря.
|
8.
|
Катетер вводить пока не появится моча. При появлении мочи опустить наружный конец катетера в лоток.
|
9.
|
По окончании манипуляции вывести катетер. Обработать отверстие уретры фурациллином.
|
10
|
Катетер поместить в емкость с дезинфицирующим раствором. Снять перчатки, вымыть руки.
|
КОНИКОТОМИЯ (У ВЗРОСЛОГО)
Задание для обучающегося: Выполните технику коникотомии на муляже, одновременно комментируя поэтапно методику выполнения.
Необходимое оснащение: муляж, перчатки, йод, спирт, бинты, скальпель, трубка для коникотомии.
|
|
1.
|
Положение пострадавшего на спине. Запрокинуть голову. Затылочную часть головы расположить на плоскости стола.
|
2.
|
Нащупать щитовидный хрящ и соскользнуть пальцем вниз вдоль срединной линии.
|
3.
|
Нащупать перстневидный хрящ. В углублении между этими хрящами нащупать коническую связку. Вымыть и осушить руки (с использованием мыла или антисептика). Надеть перчатки.
|
4.
|
Обработать шею йодом или спиртом трехкратно.
|
5.
|
Зафиксировать щитовидный хрящ пальцами одной руки.
|
6.
|
Пальцами второй руки взять скальпель на 1 сантиметр от острия для предотвращения перфорации задней стенки трахеи.
|
7.
|
Cделать поперечный разрез до 2 см длиной, одномоментно рассекая кожу и коническую связку.
|
8.
|
Раздвинуть края раны тупым концом скальпеля.
|
9.
|
Вставить в рану полую трубку под углом 45 градусов к передней плоскости к ногам по средней линии. Проверить нахождение ее в трахее (слышны дыхательные шумы и движение ватки при ее приближении к отверстию трубки). Трубку зафиксировать бинтом или пластырем и накрыть отверствие бинтом или марлей.
|
ЗОНДИРОВАНИЕ ЖЕЛУДКА
Необходимое оснащение: перчатки, назогастральный зонд, шприц Жане, лоток, стерильное растительное масло, марлевые салфетки, вода, 1% р-р дикаина, шприц, фартук, таз.
1.
|
Больному объясняют необходимость процедуры, её безопасность и простоту. Одевают перчатки.
|
2.
|
Удаляют съёмные зубы, протезы.
|
3.
|
При повышенном рвотном рефлексе, глотку анестезируют смазыванием или опрыскиванием 1% раствора дикаина.
|
4.
|
Больного усаживают на стул.
|
5.
|
Между разведёнными ногами ставят таз или ведро.
|
6.
|
Больному одевают клеёнчатый фартук.
|
7.
|
Предварительно смазанный зонд вводят до корня языка, предлагают больному сделать глоток, быстро продвигая зонд вперед.
|
8.
|
Продвижение зонда должно совпадать с актом глотания.
|
9.
|
Зонд вводят на глубину 40 см. или до предполагаемой отметке на зонде.
|
10.
|
Промывают желудок шприцем Жане.
|
НАЛОЖЕНИЕ ШИНЫ
Необходимое оснащение: манекен, перчатки, шина, ватно-марлевые прокладки, бинты, шприц, анальгетики, жгут.
1
|
Установить доброжелательные отношения, используя коммуникативные навыки. Успокоить. Уточнить жалобы. Оценить общее состояние (уточнить терял ли сознание). Объяснить пациенту какая процедура будет выполнена. Выяснить обстоятельства травмы.
Подойти к пациенту со стороны поврежденной конечности.
|
2
|
Снять обувь и носки с повреждённой ноги. Сдвинуть одежду или разрезать по шву. Осмотреть место травмы.
Исключить открытый перелом и определить пульс на стопе и чувствительность по сравнению с неповрежденной конечностью.
|
3
|
Произвести обезболивание (перечислить препараты).
|
|
4
|
Поврежденной ноге необходимо придать правильное (среднефизиологическое) положение. Для этого с осторожностью потянуть ногу по длине, взявшись одной рукой за пятку, а другой за пальцы стопы.
Физиологическим положением для нижней конечности является положение небольшого сгибания бедра (5—70) в тазобедренном суставе и голени в коленном суставе (обычное положение расслабленных ног). При этом возникнет облегчение боли и улучшение нейрососудистого статуса.
|
5
|
Смоделировать шину по здоровой конечности и согнуть под углом 900 в области пятки. Шины должны быть мягкие и теплые.
Осуществить обездвиживание не менее двух смежных суставов, прилегающих к поврежденному сегменту конечности используя командный метод работы.
|
6
|
Переложить шину на поврежденную конечность. На костные выступы и места возможного образования пролежней наложить ватно-марлевые подушки и валики.
|
7
|
Зафиксировать шину к ноге бинтом.
Нижнюю часть фиксировать бинтовой повязкой так, чтобы были видны ногтевые ложа пальцев. Далее бинтовать вверх. Туры бинта накладывать друг на друга наполовину или на 2/3.
При наложенном жгуте прибинтовывание шины осуществлять таким образом, чтобы оставить жгут заметным и доступным для дополнительного затягивания или расслабления.
|
8
|
В холодное время года конечности после иммобилизации необходимо дополнительно утеплять.
|
9
|
Пересматривать состояние кровообращения и чувствительности после наложения шины, в пути и после перемещения пациента. Обратить внимание на любые изменения и предпринять корректирующие действия.
|
10
|
Выписать направление в травматологическое отделение с указанием оказанной помощи. Транспортировать.
|
Техника BLS «Базовые навыки по поддержанию основных функций жизнедеятельности организма».(АНА 2020)
Необходимое оснащение: манекен, перчатки, маска. тренажер для сердечно – легочной реанимации (АМБУ МАН).
1.
|
Убедится, что окружающая обстановка безопасна для реаниматора и пострадавшего.
Определить наличие сознания: окликнуть пострадавшего (например, «мужчина, что с Вами?»), похлопать по плечам с 2х сторон. Констатировать: сознание отсутствует. Посмотреть на определенного человека и сказать ему: «Позвоните 103, вызовите бригаду скорой помощи»
|
2.
|
Определить наличие дыхания – наблюдая за экскурсией грудной клетки (зрительный контроль на уровне грудной клетки), освободив грудную клетку от стесняющей одежды. Определить симптомы остановки сердца: отсутствие пульса на сонной артерии со стороны реаниматора.
Оценку дыхания и пульса надо проводить одновременно, не более 10 секунд.
|
3.
|
Приступить к сердечно-легочной реанимации. Уложить пострадавшего на твердую, ровную поверхность на спину. Руки прижать вдоль туловища. Нижние конечности приподнять на 30º.
|
4.
|
«С». Установить ладонную поверхность одной кисти на нижнюю треть грудины (но не на мечевидный отросток). Вторая рука – сверху первой руки, в виде «замка», под прямым углом к грудной клетке (пальцы нижележащей руки не должны касаться грудной клетки).
|
5.
|
Выполнить толчкообразные надавливания на грудину, стараясь сместить ее к позвоночнику на не менее 5 см и не более 6 см, частота компрессионных сжатий - от 100 до 120 в минуту. Количество компрессий – 30. Убедиться, что грудная клетка расправляется после каждой компрессии. Максимальный перерыв при непрямом массаже сердца – 10 сек.
|
6.
|
«А». Обеспечить проходимость дыхательных путей.
Исключить травму шеи
Осмотреть полость рта, освободить ротовую полость от инородных тел.
-Запрокинуть голову (если исключаете травму шеи), положив одну руку на лоб, и подняв и выдвинув нижнюю челюсть второй рукой; открыть рот.
В дальнейшем при выполнении вдоха необходимо придерживать нижнюю челюсть.
|
7.
|
«B». Провести ИВЛ методом рот-в-рот или при наличии маски с односторонним клапаном. 1 и 2 пальцами одной руки, расположенной на лбу, зажать нос пострадавшего. Сделать глубокий вдох, плотно охватив своим ртом рот пострадавшего, и равномерно выдыхать в рот пострадавшего в течение 1 секунды, наблюдая за видимым подъемом грудной клетки. Дыхательный объем – 500-600 мл. Отстранившись ото рта, дождаться конца выдоха и повторить вдох. 1 вдох = 1 с., 1 выдох = 2 с.
|
8.
|
Осуществлять массаж сердца в комплексе с ИВЛ в соотношении 30:2, 30 – компрессий на 2 – вентиляции = 1 цикл.
|
9.
|
После 5 циклов СЛР (в течение 2-х минут) провести стоп-анализ: определить пульс на сонной артерии и дыхание. При появлении пульса на сонной артерии и самостоятельного дыхания - реанимационные мероприятия прошли успешно.
|
10.
|
Пациента переложить в положение «рекавери» и по «скорой помощи» госпитализировать в отделение реанимации и интенсивной терапии. Если пульс на сонных артериях не определяется, продолжить сердечно-легочную реанимацию в течении 30 минут, до восстановления кровообращения и дыхания или до приезда скорой помощи.
|
ПРОВЕДЕНИЕ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ АСИСТОЛИИ ИЛИ ЭЛЕКТРИЧЕСКОЙ АКТИВНОСТИ БЕЗ ПУЛЬСА ПО ACLS
Необходимое оснащение: манекен, перчатки, маска. тренажер для сердечно-легочной реанимации, интубационный набор, тренажер для проведения интубации трахеи.
1.
|
Убедится, что окружающая обстановка безопасна для реаниматора и пострадавшего.
Оценить признаки жизни: отсутствие сознания, дыхания и пульса.
|
2.
|
Начать непрямой массаж сердца и искусственную вентиляцию легких. Подключить кардиомониторинг.
|
3.
|
Оценка ритма 1: Определить сердечный ритм - Фибрилляция желудочков/желудочковая тахикардия без пульса или асистолия/электрическая активность без пульса (ЭАБП)?
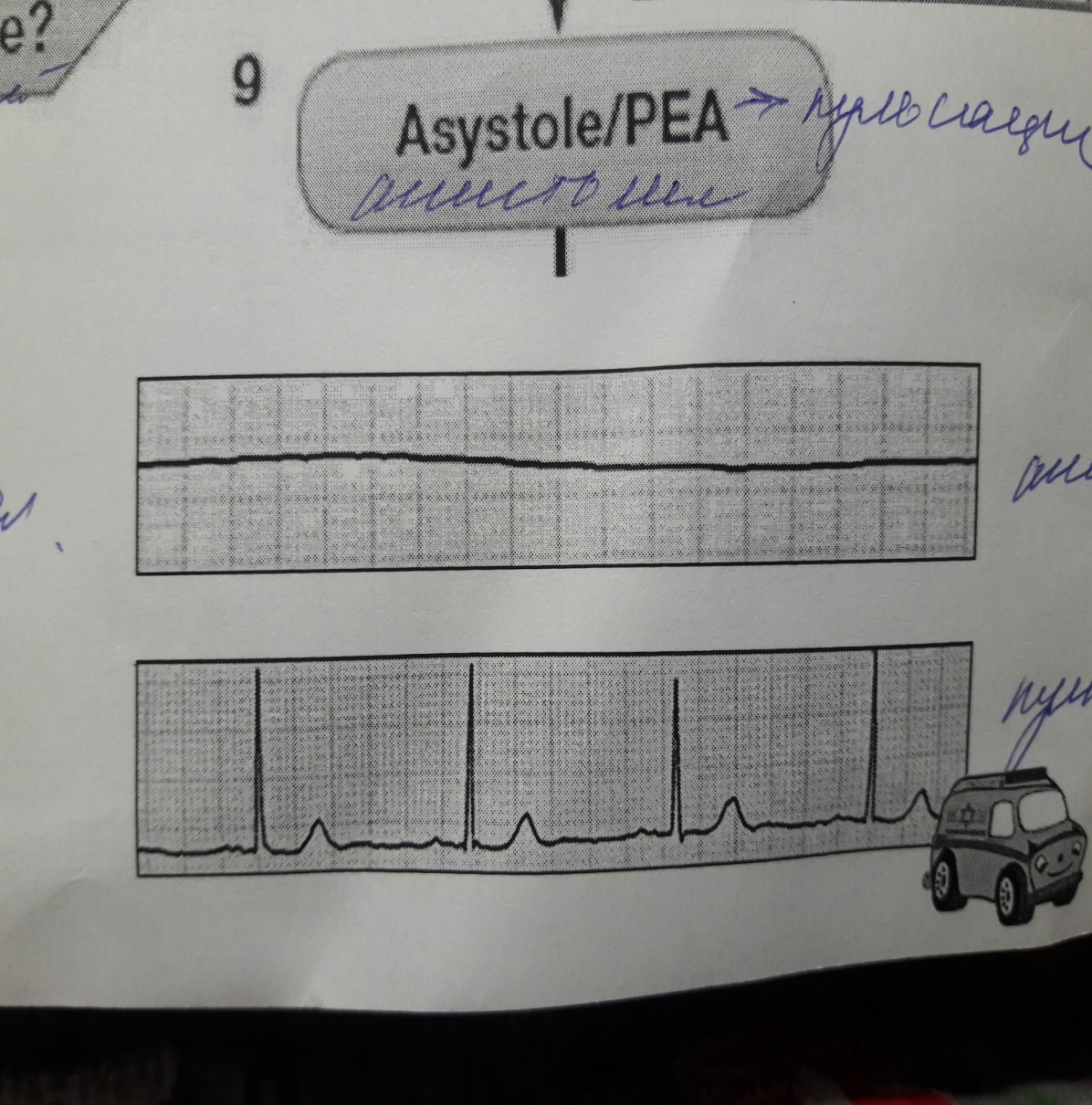
|
4.
|
Выявлена асистолия. В первую очередь обеспечиваем венозный доступ и вводим Адреналин 1 мг + 20 мл 0,9% физ. раствора. Введение Адреналина продолжается каждые 3-5 минут. Одномоментно продолжаем непрямой массаж сердца.
Начинаем ИВЛ с вентиляции через тугую маску и мешок Амбу.
При вентиляции мешком и маской соотношение компрессий и вентиляций – 30:2 либо вентиляции – каждые 6 секунд без синхронизации с компрессиями. Проводим интубацию трахеи при первой же возможности. После интубации трахеи компрессии и вдохи не синхронизируем (вдох через каждые 6 секунд, компрессии – без остановки).
|
5.
|
Стоп анализ + оценка ритма 2 – если асистолия продолжается, продолжаем непрямой массаж сердца 2 минуты и ИВЛ.
|
6.
|
Стоп анализ +оценка ритма 3 – если асистолия продолжается, продолжаем непрямой массаж сердца 2 минуты и ИВЛ. Параллельно вводим Адреналин 1 мг + 20 мл 0,9% физ.раствора.
|
7.
|
Стоп анализ + оценка ритма 4 – если асистолия продолжается, продолжаем непрямой массаж сердца 2 минуты
и ИВЛ.
|
8.
|
Стоп анализ + оценка ритма 5 – если асистолия продолжается, продолжаем непрямой массаж сердца 2 минуты и ИВЛ. Параллельно вводим Адреналин 1 мг + 20 мл 0,9% физ. раствора.
|
9.
|
Реанимационные мероприятия продолжаются до восстановления ритма или в течение 30 минут.
|
ПРОВЕДЕНИЕ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ ПРИ ФИБРИЛЛЯЦИЙ ЖЕЛУДОЧКОВ ИЛИ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ БЕЗ ПУЛЬСА ПО ACLS
Задание для обучающегося: продемонстрируйте на муляже технику проведения СЛР,
Необходимое оснащение: манекен, перчатки, маска, тренажер для сердечно-легочной реанимации, дефибриллятор, интубационный набор, тренажер для проведения интубации трахеи.
|
|
1
|
Убедится, что окружающая обстановка безопасна для реаниматора и пострадавшего.
Оценить признаки жизни: отсутствие сознания и дыхания, пульса.
|
2
|
Начать непрямой массаж сердца и искусственную вентиляцию легких. Подключить кардиомониторинг.
|
3
|
Оценка ритма 1 - Фибрилляция желудочков/желудочковая тахикардия без пульса или асистолия/электрическая активность без пульса (ЭАБП)?
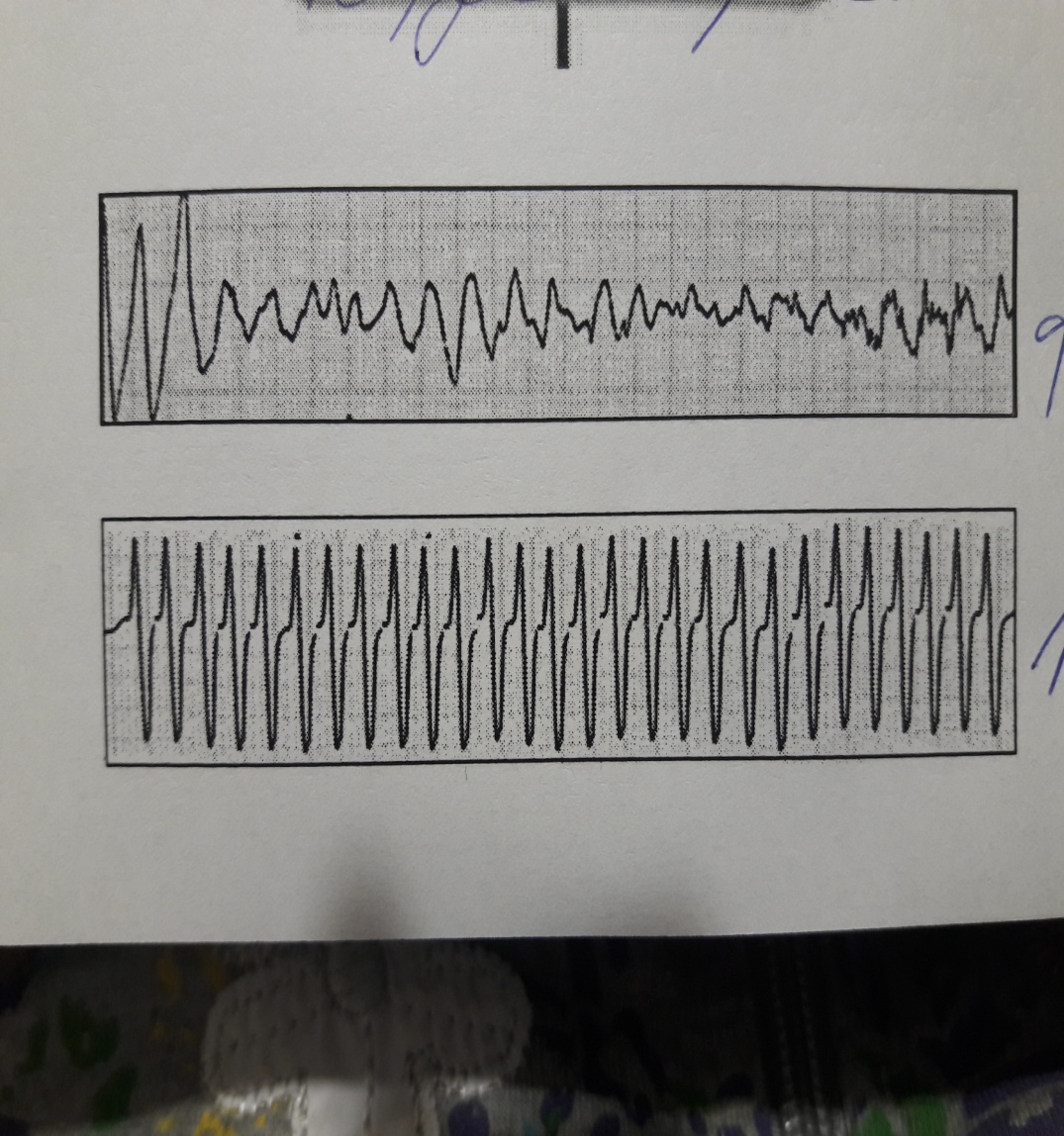
|
4
|
Выявлена фибрилляция желудочков.
Провести дефибрилляцию. Первый разряд - 200 Дж. Дальше продолжаем непрямой массаж сердца 2 минуты.
Искусственная вентиляция легких через тугую маску и мешок Амбу. При вентиляции мешком и маской соотношение компрессий и вентиляций – 30:2 либо вентиляции – каждые 6 секунд без синхронизации с компрессиями.
Обеспечиваем венозный доступ для последующей лекарственной терапии.
|
5
|
Стоп анализ через 2 мин с момента предыдущей дефибрилляции: оценка ритма 2 – если фибрилляция желудочков продолжается, проводим дефибрилляцию с разрядом 300 Дж. Дальше продолжаем непрямой массаж сердца 2 минуты и ИВЛ. Проводим интубацию трахеи при первой же возможности. После интубации компрессии и вдохи не синхронизируем (вдохи через каждые 6 секунд, компрессии – без остановки).Одновременно вводим Адреналин 1 мг + 20 мл 0,9% физ. раствора.
|
6
|
Стоп анализ через 2 мин с момента предыдущей дефибрилляции + оценка ритма 3 – если фибрилляция желудочков продолжается, проводим дефибрилляцию с разрядом 360 Дж. Дальше продолжаем непрямой массаж сердца 2 минуты и ИВЛ. Одновременно вводим Амиодарон 300 мг + 20 мл 0,9% физ. раствора болюсно.
|
7
|
Стоп анализ через 2 мин с момента предыдущей дефибрилляции +: оценка ритма 4 – если фибрилляция желудочков продолжается, проводим дефибрилляцию с разрядом 360 Дж. Дальше продолжаем непрямой массаж сердца 2 минуты и ИВЛ. Одновременно вводим Адреналин 1мг + 20 мл 0,9% физ. раствора , Амиодарон 150 мг + 20 мл 0,9% физ. раствора.
|
8
|
Стоп анализ через 2 мин с момента предыдущей дефибрилляции +: оценка ритма 5 – если фибрилляция желудочков продолжается, проводим дефибрилляцию с разрядом 360 Дж. Дальше продолжаем непрямой массаж сердца 2 минуты и ИВЛ.
|
9
|
Стоп анализ: через 2 мин после предыдущей дефибрилляции + оценка ритма 6 – если фибрилляция желудочков продолжается, проводим дефибрилляцию с разрядом 360 Дж. Дальше продолжаем непрямой массаж сердца 2 минуты и ИВЛ. Одновременно вводим Адреналина 1мг + 20 мл 0,9% физ. раствора.
|
10
|
Стоп анализ: через 2 мин после предыдущей дефибрилляции + оценка ритма 7 – при сохранении фибрилляции продолжаем дефибрилляцию и закрытый массаж сердца и ИВЛ по 2 минуты.
Введение Адреналина продолжается каждые 3-5 минут. Реанимационные мероприятия продолжаются до восстановления ритма или в течение 30 минут.
|
|
 Скачать 0.96 Mb.
Скачать 0.96 Mb.

