гестоз. Гестоз осложнение беременности, характеризующееся генерализованным сосудистым спазмом с нарушением перфузии, расстройством функции жизненно важных органов и систем (центральная нервная система,
 Скачать 94.65 Kb. Скачать 94.65 Kb.
|
1 2 Диагностика. Диагноз может быть поставлен на основании совокупности клинических и лабораторных критериев. Критериями гестоза считают протеинурию более 0,3 г/л, гипертензию — при АД выше 135/85 мм рт. ст., а при гипотензии — повышение систолического АД более 30 мм рт. ст. от исходного, а диастолического — 15 мм рт. ст.; отеки следует учитывать лишь в том случае, если они не исчезают после ночного сна. Специальные методы исследования . Обязательные методы обследования включают измерение массы тела, АД на обеих руках, пульса, диуреза, клинический анализ крови и мочи, анализ суточной мочи на белок, биохимический анализ крови (общий белок, альбумин, мочевина, глюкоза, электролиты, креатинин, остаточный азот, холестерин, прямой и непрямой билирубин, аланин аминотрансфераза (АЛТ), аспартат аминотрансфераза (АСТ), щелочную фосфатазу, триглицериды). В качестве дополнительных методов обследования применяют: ■ суточное мониторирование АД, ЭКГ, КТГ; ■ допплерометрию материнской и плодовой гемодинамики; ■ исследование глазного дна; ■ анализ мочи по Нечипоренко, анализ мочи по Зимницкому, пробу Реберга, бактериальный посев мочи; ■ УЗИ жизненно важных органов матери и плода; ■ гемостазиограмму [тромбоэластография, активированное частичное тромбопластиновое время (АЧТВ), число и агрегация тромбоцитов, фибриноген, продукты его деградации, концентрация эндогенного гепарина, антитромбин III]; ■ определение волчаночного антикоагулянта; ■ определение антител к хорионическому гонадотропину; ■ измерение центрального венозного давления (ЦВД). Диагностику гестоза в I и II триместрах до проявления клинических признаков осуществляют на основании следующих изменений: ■ прогрессирующее по мере развития беременности снижение числа тромбоцитов (до 160×109/л и менее); ■ гиперкоагуляция в клеточном и плазменном звеньях гемостаза: а) повышение агрегации тромбоцитов до 76%; б) снижение АЧТВ менее 20 с; в) гиперфибриногенемия до 4,5 г/л; ■ снижение уровня антикоагулянтов: а) эндогенного гепарина до 0,07 ЕД/мл; б) антитромбина III до 63%; ■ лимфопения (18% и менее); ■ активация перекисного окисления липидов (выше нормы, зависящей от метода определения); ■ снижение уровня антиоксидантной активности крови (ниже нормы, зависящей от метода определения); ■ нарушение кровотока в сосудах маточно-плацентарного русла. Наличие 2–3 перечисленных выше признаков свидетельствует о высокой вероятности развития гестоза после 20 нед беременности. Гестоз может проявляться повышением АД в виде моносимптома, а также в сочетании с протеинурией и/или отеками, возникающими после 20 нед гестации. Стойкие отеки — ранний симптом гестоза. Различают следующие виды отеков. ■ Скрытые отеки (патологическая прибавка массы тела на 500 г и более за 1 нед, положительный симптом кольца, никтурия, снижение диуреза ниже 900–1000 мл при водной нагрузке в количестве 1400–1500 мл). ■ Явные (видимые) отеки: ✧ I степень — отеки нижних и верхних конечностей; ✧ II степень — отеки нижних и верхних конечностей, стенки живота; ✧ III степень — отеки нижних и верхних конечностей, стенки живота и лица; ✧ IV степень — анасарка. В 88–90% случаев отеки беременных переходят в гестоз. Организация гестоза оценивает степень тяжести гестоза аналогично шкале, представленной в табл. 2 . Для оценки степени тяжести гестоза в России применяют шкалу Goecke в модификации Г.М. Савельевой и соавт. (табл. 3) [. По степени тяжести гестоз разделяют на легкий (до 7 баллов), средний (8–11 баллов) и тяжелый (12 баллов и более). Балльная шкала оценки тяжести нефропатии достаточно удобна. Однако она не учитывает АД до беременности, что очень важно для диагностики гипертензивных состояний. Поэтому выделение 3 степеней тяжести АГ основано на уровне повышения АД во время беременности по сравнению с таковым до беременности (табл. 4) [30]. Таблица 2. Шкала тяжести гестоза Организации гестозов Симптомы 0 1 2 3 Отеки после ночного сна Нет Отеки голеней Генерализованные отеки Протеинурия, ‰ Эсбаха 0,5 0,5–2 2–5 5 Систолическое АД, мм рт. ст. 140 140–160 160–180 180 Диастолическое АД, мм рт. ст. 90 90–100 100–110 110 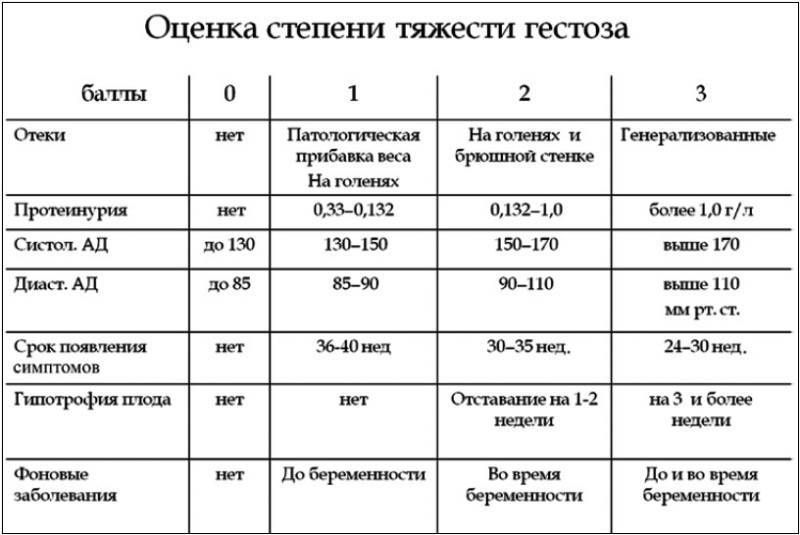 Таблица 3. Шкала тяжести гестоза Goecke в модификации акад. Г.М. Савельевой Таблица 3. Шкала тяжести гестоза Goecke в модификации акад. Г.М. СавельевойТаблица 4. Оценка степени повышения АД при гестозе I степень II степень III степень АД, мм рт. ст. 25–30% (150/90) 40% (170/100) 40% (170/100) Объективными критериями тяжести гестоза считают следующие признаки: ■ систолическое АД 160 мм рт. ст. и выше, диастолическое 110 мм рт. ст. и выше; ■ протеинурия до 5 г/сут и более; ■ олигурия (объем мочи в сутки <400 мл); ■ гипокинетический тип центральной маточной гемодинамики (ЦМГ) с повышенным ОПСС, выраженные нарушения почечного кровотока, двустороннее нарушение кровотока в маточных артериях, повышение пульсационного индекса во внутренней сонной артерии >2,0, ретроградный ток крови в надлобковых артериях; ■ отсутствие нормализации либо ухудшение гемодинамических показателей на фоне интенсивной терапии гестоза; ■ тромбоцитопения (100×109/л); ■ гипокоагуляция; ■ повышение активности печеночных ферментов; ■ гипербилирубинемия. Учитывая тяжесть осложнений, которые влечет за собой АГ при беременности, крайне важно использование суточного мониторирования АД для своевременной и правильной диагностики АГ у беременных и прогнозирования гестоза, а также определения показаний и препаратов к проведению гипотензивной терапии. Достаточно полно воспроизводит суточную динамику АД 24-часовое мониторирование с 20–30-минутными интервалами между измерениями. Кроме того, суточное мониторирование АД позволяет выявить случаи гипердиагностики, что крайне важно, поскольку назначение гипотензивной терапии может вызвать ятрогенные осложнения. Дифференциальная диагностика . Повышение АД во время беременности может быть обусловлено АГ, предшествовавшей беременности (обычно это гипертоническая болезнь), сахарным диабетом, заболеваниями почек, гипотиреозом, ожирением, АГ, возникающей во время беременности (АГ беременных), и преэклампсией. Несмотря на общность проявлений, это разные заболевания. Их патогенез, лечение и прогноз для матери и плода различаются. Однако важно помнить, что эти заболевания могут сочетаться. Классические осложнения гестоза: ■ острая почечная недостаточность; ■ сердечно-легочная недостаточность; ■ HELLP-синдром и острый жировой гепатоз беременных (ОЖГБ); ■ отек мозга и кровоизлияние в него; ■ мозговая кома. ■ отслойка сетчатки; ■ преждевременная отслойка нормально расположенной плаценты. В настоящее время все большее значение приобретают HELLP-синдром и ОЖГБ . Вопрос о том, нужно ли HELLP-синдром рассматривать как самостоятельное заболевание или как одно из осложнений беременности, долгое время оставался спорным. Впервые HELLP-синдром был описан J.A. Pritchard в 1954 г. В 1982 г. Weinstein предложил термин «HELLPсиндром» для определения особой группы беременных с преэклампсией, у которых отмечали гемолиз, гиперферментемию и снижение уровня тромбоцитов. Многие клиницисты рассматривают HELLP-синдром как осложнение гестоза. HELLP-синдром: гемолиз Н (Hemolysis), повышение активности ферментов печени EL (elevated liver enzimes), низкое число тромбоцитов LP (low platelet count). При тяжелом гестозе и эклампсии он развивается в 4–12% и характеризуется высокой материнской (до 75%) и перинатальной смертностью. HELLP-cиндром развивается в III триместре беременности с 33-й по 39-ю нед, чаще при сроке 35 нед. HELLP-синдром в 30% случаев обнаруживают в послеродовом периоде. Клиническая картина характеризуется агрессивным течением и стремительным нарастанием симптомов. Первоначальные проявления неспецифичны и включают головную боль, утомление, рвоту, боли в животе, чаще локализующиеся в правом подреберье или диффузные. Затем появляются рвота, окрашенная кровью, кровоизлияния в местах инъекций, нарастающие желтуха и печеночная недостаточность, судороги, выраженная кома. Нередко наблюдают разрыв печени с кровотечением в брюшную полость. В послеродовом периоде из-за нарушения свертывающей системы могут быть профузные маточные кровотечения. HELLP-синдром может проявляться клиникой тотальной преждевременной отслойки нормально расположенной плаценты, сопровождающейся массивным коагулопатическим кровотечением и быстрым формированием печеночно-почечной недостаточности. Лабораторными признаками HELLP-синдрома являются: ■ повышение уровня трансаминаз (АСТ >200 ЕД/л, АЛТ >70 ЕД/л, ЛДГ >600 ЕД/л); ■ тромбоцитопения (<100×109/л); снижение уровня антитромбина III ниже 70%; ■ внутрисосудистый гемолиз и повышение уровня билирубина, увеличение протромбинового времени и АЧТВ; ■ снижение уровня фибриногена — он становится ниже необходимого во время беременности; ■ увеличение содержания азотистых шлаков в крови; ■ снижение уровня сахара крови вплоть до гипогликемии. Не всегда могут наблюдаться все признаки HELLP-синдрома. При отсутствии гемолитического синдрома симптомокомплекс обозначают как НELLP-синдром. Если отсутствует или незначительно выражена тромбоцитопения, то заболевание называют HEL-синдром. Острый жировой гепатоз беременных (ОЖГБ) — редкое, встречающееся с частотой 1 на 13 тыс. родов, но опасное осложнение беременности, чаще развивается у первобеременных. Материнская смертность при нем составляет 60–85%, плод погибает еще чаще. В клиническом течении заболевания различают 3 стадии. ■ Первая — дожелтушная, начинается, как правило, на 30–34-й нед беременности. Появляются нерезко выраженные признаки гестоза. Типичны жалобы на тошноту, рвоту, отсутствие аппетита, боли в животе, слабость, вялость, кожный зуд, изжогу, которая вначале кратковременная, перемежающаяся, а потом становится мучительной, не поддающейся лечению и заканчивающейся рвотой «кофейной гущей». Патоморфологической основой этого симптома является эрозирование или изъязвление слизистой оболочки пищевода при развитии синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома). ■ Вторая (спустя 1–2 нед от начала болезни) — желтушная. Желтуха обычно интенсивная, но может быть умеренно выраженной. К этому времени нарастает слабость, усиливаются изжога, тошнота и рвота (чаще кровавая), тахикардия 120–140 в минуту, жжение за грудиной, боли в животе, лихорадка, олигоанурия, периферические отеки, скопление жидкости в серозных полостях, нарастают симптомы печеночной недостаточности. Развивается почечная недостаточность той или иной степени выраженности в результате поражения почек. Клинические признаки сочетаются с быстрым уменьшением печени. ■ Третья (спустя 1–2 нед после возникновения желтухи) характеризуется тяжелой фульминантной печеночной недостаточностью и острой почечной недостаточностью. Сознание больных сохраняется долго, вплоть до терминальной стадии болезни. Развивается тяжелый ДВСсиндром с сильнейшим кровотечением из матки, других органов и тканей. Часто ОЖГБ осложняется изъязвлением слизистых оболочек пищевода, желудка, кишечника. Возникают массивные кровоизлияния в головной мозг, поджелудочную железу, что ускоряет летальный исход заболевания. При ОЖГБ часто развивается печеночная кома с нарушением функции головного мозга от незначительных нарушений сознания до его глубокой потери с угнетением рефлексов. В противоположность обычной печеночной коме при данной патологии развивается не алкалоз, а метаболический ацидоз. Продолжительность заболевания составляет от нескольких дней до 7–8 нед. При биохимическом исследовании крови выявляют: ■ гипербилирубинемию за счет прямой фракции; ■ гипопротеинемию (<60 г/л); гипофибриногенемию (<2 г/л); ■ невыраженную тромбоцитопению; незначительное увеличение уровня трансаминаз, резкое снижение уровня антитромбина III; ■ повышение уровня мочевой кислоты в сыворотке крови, лейкоцитоз (до 20 000–30 000), метаболический ацидоз. При УЗИ печени выявляют повышенную эхогенность, а при компьютерной томографии — снижение рентгенологической плотности. Морфологические признаки при ОЖГБ весьма специфичны и характерны тем, что в центролобулярной части органа обнаруживают резко выраженную жировую дистрофию гепатоцитов при отсутствии некроза. Печеночные клетки в центральных долях органа выглядят набухшими и имеют пенистый вид вследствие накопления в цитоплазме мельчайших капелек жира. Биопсия печени, как правило, невозможна из-за выраженных нарушений свертываемости крови. Лечение. При отеках лечение можно проводить в условиях женских консультаций .Беременных с гестозом, преэклампсией и эклампсией целесообразно госпитализировать в акушерские стационары, расположенные в многопрофильных больницах, имеющих реанимационное отделение и отделение для выхаживания недоношенных детей , или в перинатальные центры. Терапию беременных базируют на лечении симптомов и признаков вторичных проявлений гестоза, при этом преследуют цель снижения частоты осложнений со стороны матери и плода . Принципы терапии гестоза состоят в создании лечебно-охранительного режима; восстановлении функции жизненно важных органов; быстром и бережном родоразрешении. Создание лечебно-охранительного режима осуществляют за счет нормализации функции центральной нервной системы. Восстановление функции жизненно важных органов наряду с гипотензивной, инфузионно-трансфузионной (ИТТ) и дезинтоксикационной терапией, нормализацией водно-солевого обмена, реологических и коагуляционных свойств крови, улучшением маточно-плацентарного кровотока включает нормализацию структурно-функциональных свойств клеточных мембран. Терапию гестоза в настоящее время необходимо проводить под контролем: ■ ЦВД (в пределах 3–4 см вод. ст.); ■ диуреза (не менее 35 мл/ч); ■ концентрационных показателей крови (гемоглобин не менее 70 г/л, гематокрит не менее 0,25 л/л, количество эритроцитов не менее 2,5×1012/л и тромбоцитов не менее 100×109/л); ■ биохимических показателей крови (общий белок не менее 60 г/л, щелочная фосфатаза, АСТ, АЛТ, общий билирубин, креатинин в пределах физиологической нормы в зависимости от методики определения); ■ электролитов (К+ не более 5,5 ммоль/л, Nа+ не более 130–159 ммоль/л). Нормализацию функции центральной нервной системы осуществляют путем проведения седативной и психотропной терапии. ■ У пациенток с легкой и средней степенью гестоза без экстрагенитальной патологии предпочтение отдают седативным средствам растительного происхождения (валерианы корневища с корнями или валериа ны корневищ настойка 3 раза в день; пустырника трава — жидкий экстракт — по 20 капель 3–4 раза; пиона укореняющегося трава, корневища и корни — настойка — по 1 чайной ложке 3 раза) в сочетании со снотворными средствами (нитразепам по 1 таблетке на ночь) или транквилизаторами (диазепам, оксазепам) в дозах, зависящих от состояния. ■ При среднетяжелом гестозе и преэклампсии все первоначальные манипуляции проводят на фоне нейролептоаналгезии с использованием транквилизаторов бензодиазепинового ряда, нейролептиков, анальгетиков, антигистаминных препаратов, барбитуратов по показаниям. ■ Интубация и искусственная вентиляции легких показаны при эклампсии и ее осложнениях. В послеоперационном или послеродовом периодах перевод родильницы на самостоятельное дыхание возможен не ранее чем через 2 ч после родоразрешения и только при стабилизации систолического АД (не выше 140–150 мм рт. ст.), нормализации ЦВД, частоты сердечных сокращений, темпа диуреза (более 35 мл/ч) на фоне восстановления сознания. ■ Использование гамма-оксимасляной кислоты, кальциевой соли противопоказано из-за ее способности вызывать АГ и психомоторное возбуждение. Гипотензивную терапию осуществляют при уровне систолического АД, превышающем исходное до беременности на 30 мм рт. ст., а диастолического — на 15 мм рт. ст. В настоящее время рекомендуют: ■ антагонисты кальция (магния сульфат до 12 г/сут, верапамил 80 мг 3 раза в сутки, амлодипин 5 мг 1 раз в сутки); ■ блокаторы и стимуляторы адренергических рецепторов (клонидин 150 мг 3 раза в сутки, бетаксолол 20 мг 1 раз в сутки, небиволол 2,5 мг 2 раза в сутки); ■ вазодилататоры (гидралазин 10–25 мг 3 раза в сутки, нитропруссид натрия 50–100 мкг, празозин 1 мг 1–2 раза в сутки); ■ ганглиоблокаторы (азаметония бромид 5% 0,2–0,75 мл, гексаметония бензосульфонат 2,5% 1–1,5 мл). При гестозе легкой степени используют монотерапию (антагонисты кальция, спазмолитики), при средней степени — комплексная терапия в течение 5–7 дней с последующим переходом на монотерапию при наличии эффекта. Наибольшей эффективностью обладают следующие сочетания: ■ антагонисты кальция + клонидин (85%); ■ вазодилататоры + клонидин (82%). При тяжелых формах гестоза, включающих преэклампсию и эклампсию, проводят комплексную гипотензивную терапию. При низких цифрах ЦВД (менее 3 см вод. ст.) гипотензивной терапии должна предшествовать ИТТ. Препаратом выбора признают магния сульфат . Первоначальная доза равна 2,5 г сухого вещества. Общая суточная доза магния сульфата составляет не менее 12 г внутривенно под контролем частоты дыхания, почасового диуреза и активности коленных рефлексов. Одновременно с магния сульфатом можно использовать антагонисты кальция: верапамил по 80 мг/сут или амлодипин 5–10 мг/сут. Антагонисты кальция можно сочетать с клонидином в индивидуальной дозе. При отсутствии эффекта от гипотензивной терапии используют ганглиоблокаторы короткого действия (азаметония бромид) или производные нитратов (нитропруссид натрия). Инфузионно-трансфузионную терапию (ИТТ) применяют с целью нормализации объема циркулирующей крови, коллоидно-осмотического давления плазмы, реологических и коагуляционных свойств крови, показателей макро- и микрогемодинамики [27]. ■ В состав ИТТ наряду с кристаллоидами («Мафусол» — калия хлорид + магния хлорид + натрия хлорид + натрия фумарат, «Хлосоль» — натрия ацетат + натрия хлорид + калия хлорид) включают инфукол. ■ Соотношение коллоидов и кристаллоидов, объем ИТТ зависят от значения гематокрита (не ниже 0,27 л/л и не выше 0,35 л/л), диуреза (50–100 мл/ч), ЦВД (не менее 3–4 см вод. ст.), показателей гемостаза (уровень антитромбина III не менее 70%, эндогенного гепарина не ниже 0,07 ЕД/мл), АД, содержания белка в плазме крови (не менее 50 г/л). При превалировании в составе ИТТ коллоидов возможны такие осложнения, как коллоидный нефроз и усугубление гипертензии; при передозировке кристаллоидов развивается гипергидратация. При проведении ИТТ важны скорость введения жидкости и соотношение ее с диурезом. В начале инфузии скорость введения растворов в 2–3 раза превышает таковую диуреза, в последующем на фоне или в конце введения жидкости количество мочи в 1 ч должно превышать объем вводимой жидкости в 1,5–2 раза. ■ Для нормализации диуреза при гестозе легкой и средней степени при отсутствии эффекта от постельного режима применяют мочегонные фитосборы (можжевельника плоды по 1 столовой ложке 3 раза в день, толокнянки листья по 30 мл 3 раза в день, хвоща полевого трава, ортосифона тычиночного листья, брусники листья, василька синего цветки, березы почки) и растительные мочегонные средства (леспедезы головчатой настойка, леспедезы двухцветной побеги) по 1–2 чайной ложки в день. ■ При отсутствии эффекта от последних назначают калийсберегающие диуретики (гидрохлоротиазид+триамтерен по 1 таблетке в течение 2–3 дней). ■ Салуретики (фуросемид) вводят при гестозе средней и тяжелой степени при восстановлении ЦВД до 3–4 см вод. ст., содержании общего белка в крови не менее 50 г/л, явлениях гипергидратации, при диурезе менее 30 мл/ч. ■ При отсутствии эффекта от введения фуросемида в максимальной дозе (500 мг/сут дробно) с целью дегидратации используют изолированную ультрафильтрацию . ■ При развитии острой почечной недостаточности пациентку переводят в специализированное нефрологическое отделение для гемодиализа. Нормализация реологических и коагуляционных свойств крови должна включать один из дезагрегантов. Назначают дипиридамол (2 таблетки 3 раза) или пентоксифиллин (1 таблетка 3 раза), или ксантинола никотинат (1 таблетка 3 раза) или ацетилсалициловую кислоту. Дипиридамол — один из наиболее эффективных препаратов, он корригирует плацентарный кровоток, предупреждает дистрофию плаценты, устраняет гипоксию плода. Возможно применение антикоагулянтов — низкомолекулярных гепаринов (надропарин кальция, эноксапарин натрия, далтепарин натрия). Дезагреганты первоначально применяют в виде внутривенных растворов, в последующем — таблеток, не менее 1 месяца. Показание к применению низкомолекулярных гепаринов (надропарин кальция, эноксапарин натрия, далтепарин натрия) — снижение уровня эндогенного гепарина до 0,07–0,04 ЕД/мл и ниже, антитромбина III до 85,0–60,0% и ниже, хронометрическая и структурная гиперциркуляция по данным тромбоэластограммы, повышение агрегации тромбоцитов до 60% и выше. Низкомолекулярные гепарины применяют при возможности динамического лабораторного контроля за коагуляционными свойствами крови. Их не следует применять при тромбоцитопении, выраженной гипертензии (АД 160/100 мм рт. ст. и выше), поскольку существует угроза кровоизлияния. Нормализацию структурно-функциональных свойств клеточных мембран и клеточного метаболизма осуществляют антиоксидантами (витамин Е, актовегин, солкосерил), мембраностабилизаторами, содержащими полиненасыщенные жирные кислоты (фосфолипиды, соевых бобов масло+триглицериды, омега-3 триглицериды [20%]). ■ Коррекцию структурно-функциональных нарушений клеточных мембран у беременных с гестозом легкой степени достигают включением в комплекс лечения таблетированных препаратов (витамин Е до 600 мг/сут), а также фосфолипидов по 2 капли 3 раза в сутки). ■ При гестозе средней и тяжелой степени мембраноактивные вещества вводят внутримышечно и внутривенно до получения эффекта с последующим переходом на таблетки, курс до 3–4 нед [105]. У пациенток со среднетяжелым гестозом и наличием внутриутробной задержки развития плода при сроке гестации до 30–32 нед и менее вводят соевых бобов масло+триглицериды по 100 мл через 2–3 сут и «Солкосерил» по 1 мл в течение 15–20 сут. Проводимая комплексная терапия гестоза направлена одновременно на нормализацию маточно-плацентарного кровообращения. Дополнительно с этой целью используют β-адреномиметики (гексопреналин). Иммунотерапия аллогенными лимфоцитами мужа (иммуноцитотерапия) и иммуноглобулином. Механизм лечебного воздействия иммуноцитотерапии аллогенными лимфоцитами связан с нормализацией процессов иммунного распознавания материнским организмом аллоантигенов плода и усилением супрессорных механизмов. Иммунизация матери аллогенными лимфоцитами мужа, реактивируя ослабленный местный иммунный ответ, активизирует синтез интерлейкинов и ростовых факторов, секрецию плацентарных белков, которые обеспечивают нормальное развитие беременности. Иммуноцитотерапию проводят 1 раз в месяц. Оптимальные сроки беременности для проведения иммуноцитотерапии — 15–20, 20–24, 25–29 и 30–33 нед. Контроль осуществляют путем еженедельного общеклинического исследования в течение 1 мес. Кратность введения лимфоцитов зависит от клинического эффекта, протеинурии, показателей гемодинамики, массы тела и уровня плацентарных белков в сыворотке крови. Экстракорпоральные методы детоксикации и дегидратации — плазмаферез и ультрафильтрация — применяют при лечении тяжелых форм гестоза. Показания к плазмаферезу: ■ гестоз тяжелой степени при сроках гестации до 34 нед и отсутствии эффекта от ИТТ с целью пролонгирования беременности; ■ осложненные формы гестоза (HELLP-синдром и ОЖГБ) для купирования гемолиза, ДВС-синдрома, ликвидации гипербилирубинемии. Показания к ультрафильтрации: ■ постэкламптическая кома; ■ отек мозга; ■ некупируемый отек легких; ■ анасарка. Проведение дискретного плазмафереза и ультрафильтрации осуществляет специалист, прошедший обучение в отделении экстракорпоральных методов детоксикации При лечении гестоза важное значение имеет продолжительность терапии у беременных. При легкой степени гестоза стационарное лечение целесообразно проводить в течение 14 дней, при средней— 14– 20 дней. В последующем осуществляют мероприятия, направленные на профилактику рецидива гестоза в условиях женской консультации. При тяжелой степени гестоза стационарное лечение проводят до родоразрешения. Ведение и лечение беременных при HELLP-синдроме и ОЖГБ: ■ интенсивная предоперационная подготовка (ИТТ); ■ срочное абдоминальное родоразрешение; ■ заместительная и гепатопротекторная терапия; ■ профилактика массивной кровопотери во время операции и в послеродовом периоде; ■ антибактериальная терапия. Лечение беременных и родильниц при указанных осложнениях проводят с дополнительным контролем через каждые 6 ч: ■ количества эритроцитов и тромбоцитов; ■ общего белка; ■ билирубина; ■ протромбинового индекса; ■ АЧТВ; ■ времени свертывания крови по Ли-Уайту; ■ уровня печеночных трансаминаз. Срочное абдоминальное родоразрешение проводят на фоне комплексной интенсивной терапии. Инфузионно-трансфузионную терапию дополняют гепатопротекторами (10% раствор глюкозы в сочетании с макродозами аскорбиновой кислоты — до 10 г/сут), заместительной терапией [свежезамороженная плазма не менее 20 мл/(кг×сут), переливанием тромбоконцентрата (не менее 2 доз) при уровне тромбоцитов менее 50×109/л]. При отсутствии тромбоконцентрата допустимо введение не менее 4 доз плазмы, обогащенной тромбоцитами, которая может быть заготовлена от резервных доноров на различных типах центрифуг в мягком режиме седиментации. При повышении систолического АД выше 140 мм рт. ст. показано проведение относительной управляемой гипотензии. Указанную комплексную терапию проводят на фоне введения глюкокортикоидов (преднизолон не менее 500 мг/сут внутривенно). В послеоперационном периоде на фоне тщательного клинико-лабораторного контроля продолжают восполнение плазменных факторов свертывания [свежезамороженная плазма 12–15 мл/(кг×сут)], гепатопротекторную терапию (глутаминовая кислота) на фоне массивной антибактериальной терапии, по показаниям проводят плазмаферез и ультрафильтрацию. Тактика ведения беременности и родов. При эффективности проводимой терапии гестоза беременность продолжается до срока, гарантирующего рождение жизнеспособного плода, или до наступления родов. В настоящее время при тяжелых формах гестоза осуществляют более активную тактику ведения беременности. Показанием к досрочному родоразрешению служат не только эклампсия и ее осложнения, но и тяжелая степень гестоза и преэклампсия при отсутствии эффекта от терапии в течение 3–12 ч, а также гестоз средней тяжести при отсутствии эффекта от терапии в течение 5–6 сут. В настоящее время расширены показания к кесареву сечению: ■ эклампсия и ее осложнения; ■ осложнения гестоза: кома, кровоизлияние в мозг, острая почечная недостаточность, HELLP-синдром, ОЖГБ, отслойка сетчатки и кровоизлияния в нее, преждевременная отслойка нормально расположенной плаценты и т.д.; ■ тяжелая степень гестоза и преэклампсия при неподготовленной шейке матки и наличии показаний к досрочному родоразрешению; ■ сочетание гестоза с другой акушерской патологией; ■ длительно существующий гестоз (более 3 нед). Кесарево сечение при гестозах проводят на фоне эпидуральной анестезии [59]. После извлечения плода для профилактики кровотечения целесообразно внутривенно болюсно ввести 20 000 ЕД апротинина с последующим введением 5 МЕ окситоцина. Интраоперационную кровопотерю возмещают свежезамороженной плазмой, раствором гидроксиэтилкрахмала (6 или 10%) и кристаллоидами. При возможности ведения родов через естественные родовые пути предварительно для улучшения функционального состояния матки и подготовки шейки матки в цервикальный канал или в задний свод влагалища вводят простагландиновый гель. При подготовленной шейке матки производят амниотомию с последующим родовозбуждением. ■ При родоразрешении через естественные родовые пути в первом периоде родов наряду с применением классических методов (раннее вскрытие плодного пузыря, адекватная гипотензивная терапия, ИТТ не более 500 мл) проводят поэтапную длительную аналгезию, включая эпидуральную анестезию. ■ Во втором периоде родов наиболее оптимально продолжение эпидуральной анестезии. При ведении родов у беременных с гестозом необходима профилактика кровотечения во втором периоде, адекватное восполнение кровопотери в третьем и раннем послеродовом периоде. В послеродовом периоде ИТТ проводят в полном объеме в течение не менее 3–5 сут в зависимости от регресса симптомов патологического процесса под контролем клинико-лабораторных данных. Наиболее частые ошибки при лечении тяжелых форм гестоза: ■ недооценка тяжести состояния; ■ неадекватная терапия и/или ее несвоевременное проведение; ■ бесконтрольная ИТТ, которая способствует гипергидратации; ■ неправильная тактика родоразрешения — ведение родов через естественные родовые пути при тяжелых формах гестоза и их осложнениях; ■ неполноценная профилактика кровотечения. 1 2 |
