Биохимия. Гиперхолестеринемия, причины ее возникновения, профилактика гиперхолестеринемии. Биохимия атеросклероза
 Скачать 0.64 Mb. Скачать 0.64 Mb.
|
|
Тема: Гиперхолестеринемия, причины ее возникновения, профилактика гиперхолестеринемии. Биохимия атеросклероза. Актобе 2018 ПЛАН Ведение Патогенез заболевания Методы диагностики гиперхолестеринемии Лечение и профилактика гиперхолестеринемии Биохимия атеросклероза Лечение атеросклероза Заключение Использованная литература Введение. Гиперхолестеринемия – это повышение уровня холестерина (жироподобного вещества) в крови. Гиперхолестеринемия – это не болезнь, а фактор развития атеросклероза (хронического заболевания, характеризующегося уплотнением стенок артерий (сосудов, приносящих кровь к органам) и сужением их просвета с последующим нарушением кровоснабжения органов). Патогенез заболевания Гиперхолестеринемия – это исключительно лабораторный показатель, выявляющийся при специальном анализе крови – липидограмме или простом определении холестерина крови. Особые внешние проявления гиперхолестеринемии: Ксантомы – плотные узелки, содержащие холестерин (жироподобное вещество), над сухожилиями пациента (плотными структурами, присоединяющими мышцы к костям), например, на кисти; Ксантелазмы – отложение холестерина под кожей век в виде плоских узелков желтого цвета или не отличающихся по цвету от других участков кожи; Липоидная дуга роговицы – белый либо серовато-белый ободок отложившегося холестерина по краям роговицы глаза. Появление липоидной дуги роговицы в возрасте до 50 лет свидетельствует о наличии наследственной гиперхолестеринемии. 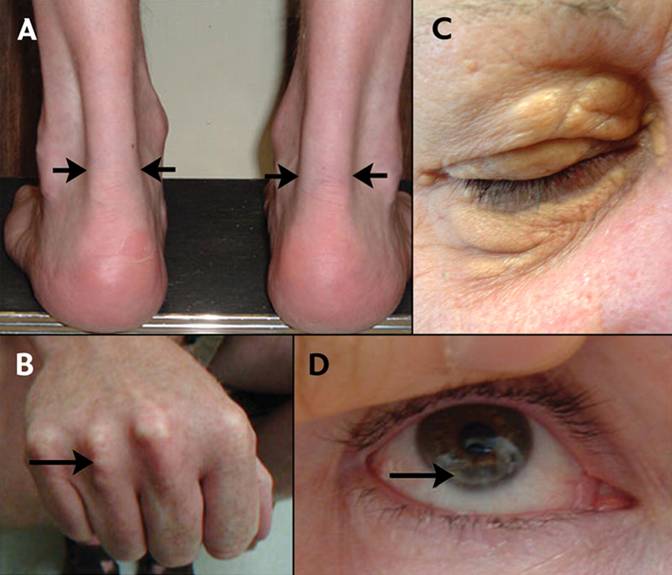 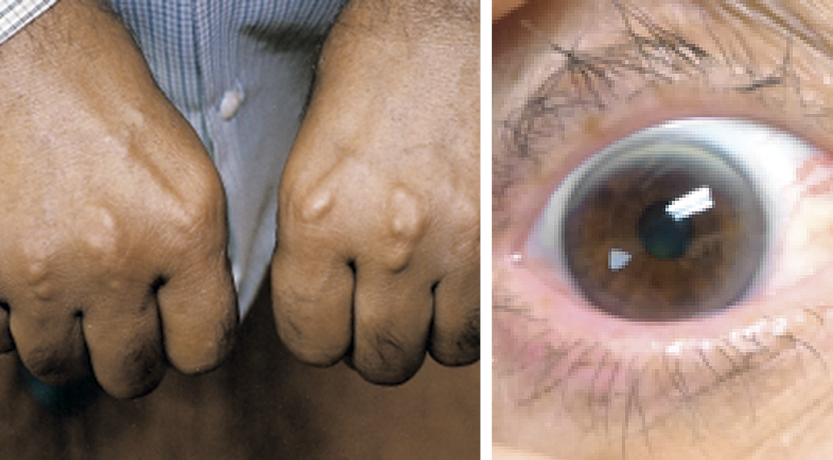 Симптомы поражения органов появляются при развитии атеросклероза вследствие гиперхолестеринемии. Гиперхолестеринемия возникает под действием определённых причин и факторов риска. Данная патология имеет несколько разновидностей, которые зависят от её механизма развития. Первичная гиперхолестеринемия носит наследственный характер, передаётся из поколения в поколение, первые её проявления могут возникать уже с детского возраста ввиду того, что биохимия обмена жиров нарушена на генетическом уровне. Вторичная форма является последствием уже имеющихся у пациента недугов (снижения функции щитовидной железы, сахарного диабета, патологий печени). 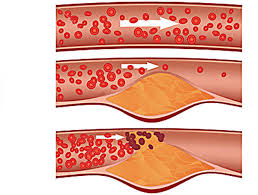 Причины гиперхолестеринемии алиментарного генеза — избыточное потребление человеком пищи, богатой животными или гидрогенизированными жирами, частое поедание простых углеводов (сладостей, сдобы). Помимо вышеперечисленных причин, сбой липидного метаболизма с последующим присоединением гиперхолестеринемии, обусловлен рядом провоцирующих факторов: наличие пагубных привычек (злоупотребление алкогольными напитками, курение кальяна или сигарет); отсутствие адекватной физической активности; присутствие избытка килограммов: любовь к пище, богатой жирами (фастфуд, сдобные и мучные продукты, сало, жирные сорта сыров, маргарин или сливочное масло, колбасы); пребывание в условиях хронического стресса; отсутствие режима труда и отдыха; гендерная принадлежность (женский пол до наступления менопаузы менее подвержен возникновению гиперхолестеринемии, чем мужской из-за особенностей гормонального фона организма) По статистике чаще всего встречается вторичная или алиментарная гиперхолестеринемия. Наследственная форма недуга регистрируется с частотой 1 больной человек на 500 здоровых людей  Методы диагностики гиперхолестеринемии Чтобы правильно поставить диагноз и найти причины повышения концентрации плазменного холестерина, врач назначает пациенту прохождение полного обследования. Пациентов интересует вопрос: «Что значит полное обследование?» Чистая гиперхолестеринемия выявляется посредством специального анализа – липидограммы. Данное исследование помогает специалисту максимально корректно оценить состояние жирового метаболизма пациента. С этой целью у больного натощак берётся венозная кровь, делается её анализ, и отклонения от нормы при их наличии будут очевидными.  При выявлении повышенного уровня холестерола больной должен сдать анализ на глюкозу, гормональный профиль щитовидной железы, пройти контроль азотистых шлаков крови (мочевины, креатинина), сдать печёночные пробы. Эти вспомогательные анализы позволят оценить состояние жизненно-важных органов, исключив или подтвердив их патологию. При подозрении на наследственную форму пациентам рекомендуется пройти генетическое обследование. Выявление дефектных участков генов, отвечающих за метаболизм жиров, говорит о заболевании семейной гиперхолестеринемией. С целью раннего выявления атеросклеротического поражения сосудов на фоне повышенного холестерола и предупреждения фатальных осложнений, больным рекомендуется пройти допплерометрию. Это исследование помогает оценить состояние кровотока в исследуемых органах, вовремя выявить отклонения от нормы. Выполнение ангиографического исследования врачи рекомендуют в тех случаях, когда зарегистрировано нарушение кровотока на каком либо участке сосудистого русла. С помощью данного метода представляется возможным установить место отложения жировых бляшек, оценить степень стеноза кровеносных сосудов. Лечение и профилактика гиперхолестеринемии Терапия, направленная на снижение уровня сывороточного холестерола, должна носить комплексный характер. До начала приёма медикаментозных средств больные должны изменить свой рацион питания. При гиперхолестеринемии диета должна включать пищевые продукты, в которых полностью отсутствуют трансгенные и животные жиры, простые углеводы. Запрещается употребление колбас, жирных сыров и мясных продуктов, сала, маргарина, сдобных изделий, конфет, фастфуда, сладостей, газированных напитков.  Медикаментозные средства, обладающие гиполипидемическим действием, представлены статинами, препаратами на основе фиброевой кислоты, анионообменными смолами. При выраженной гиперхолестеринемии возможен комбинированный приём препаратов. Подбор лекарства, его дозировки осуществляется исключительно лечащим врачом после оценки результатов обследования пациента! Некоторые специалисты для борьбы с высоким холестерином рекомендуют дополнительное использование народных рецептов (настоев или отваров лекарственных растений, обладающих гиполипидемическими свойствами). Современная наука не стоит на месте. Мировые фармацевтические компании занимаются разработкой новых препаратов для лечения гиперхолестеринемии, а также её последствий. Американские учёные считают, что будущее за антисмысловой терапией, которая является разработкой генной инженерии. Её суть заключается в ведении в геном больного человека специальных нуклеотидных цепей, которые будут тормозить выработку белка, провоцирующего возникновение болезни. Профилактика заболевания основывается на ведении здорового образа жизни. Врачи рекомендуют большое внимание уделять рациону питания, активно заниматься спортом, избегать стрессовых ситуаций, выделять достаточно времени для сна, поддерживать нормальные значения массы тела, избавляться от пагубных привычек. Биохимия атеросклероза Атеросклерозом называют патологию, при которой на внутренней поверхности сосудистой стенки появляются атерогенные бляшки. В итоге постепенно происходит сужение просвета артерий, что снижает в них кровоток, ограничивает функции органов, соединённых с данными артериями – и повышает риск развития таких опасных явлений как инфаркт. В свою очередь, на биохимическом уровне развитие этой патологии происходит по причине следующих явлений: Генетическая предрасположенность – наличие наследственных дефектов в структуре рецепторов ЛПНП (липопротеидов низкой плотности) или апоВ-100 (аполипопротеина B100); Избыточное поступление ХС (холестерина), жиров и углеводов. модифицирование ЛП. Если липиды и белки, входящие в состав ЛПНП, меняют свою структуру, то тогда организм начинает воспринимать их как чужеродные – и фагоциты могут начать их захватывать. Изменения в ЛП происходят по следующим причинам: Появляются комплексы аутоиммунного типа «ЛП-антитело»; Белки подвергаются гликолизилированию – это происходит, когда в крови происходит повышение концентрации глюкозы; Происходит перекисная модификация, меняющая структуру апоВ-100. Чаще всего атеросклероз возникает у мужчин старше 35-40 лет, рацион которых обладает повышенной калорийностью, но недостатком антиоксидантов, растительных волокон, магния, калия и хрома. Также вероятность развития проблемы повышает курение. Далее атеросклероз имеет следующую биохимию: После модификации ЛПНП макрофаги перегружаются, так как они постоянно поглощают ЛПНП, а ХС это никак развитие атеросклероза не компенсирует. В итоге макрофаги превращаются в особые пенистые клетки, которые переходят в субэндотелиальное пространство; Когда их становится слишком много, эндотелий повреждается, что активирует тромбоциты; Тромбоциты начинают продуцировать особый фактор роста, который приводит к росту бляшки; Бляшка прорастает фиброзной оболочкой, под ней ткани отмирают, а ХС начинают откладываться в межклеточном пространстве; Далее бляшка пропитывается солями, начинает становится плотнее, а в её области возникают опасные тромбы, что могут нарушить кровообращение или даже привести к появлению инфаркта. 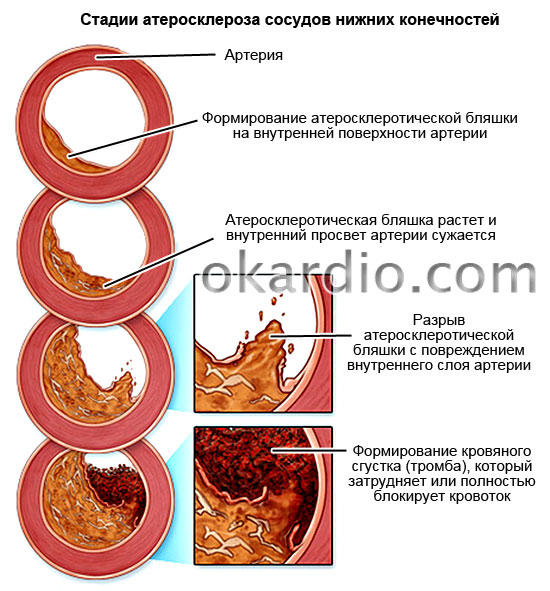 Лечение атеросклероза В настоящее время для лечения атеросклероза и его последствий используют очень эффективные хирургические методы. Наименее травматичный из них — баллонная ангиопластика (расширение просвета суженого сосуда с помощью внутрисосудистого баллончика). Она может дополняться установкой стента (специальной металлической вкладки, удерживающей просвет сосуда в расширенном состоянии). При более значительном поражении проводят удаление атеросклеротических бляшек, замена части пораженного сосуда или создание нового пути для тока крови. Помимо радикальных методов существует множество лекарств, способных снизить содержание холестерина и других атерогенных (приводящих к образованию бляшек) липидов. Одни из самых эффективных препаратов — статины, блокирующие синтез холестерина в печени. Заключение Гиперхолестеринемия – это повышенный уровень содержания в крови холестерина. По сути, это нарушение не является отдельным заболеванием, а служит одной из основных причин развития атеросклероза, повышая риск возникновения патологий сердечно-сосудистой системы. Атеросклероз – это патология, характеризующаяся появлением атерогенных бляшек на внутренней поверхности сосудистой стенки. Одна из основных причин развития такой патологии – нарушение баланса между поступлением холестерола с пищей, его синтезом и выведением из организма. У пациентов, страдающих атеросклерозом, повышены концентрации ЛПНП и ЛПОНП. Существует обратная зависимость между концентрацией ЛПВП и вероятностью развития атеросклероза. Это согласуется с представлениями о функционировании ЛПНП как переносчиков ХС в ткани, а ЛПВП – из тканей. Использованная литература Алейникова, Т. Л. Биохимия : учеб. для вузов / Т. Л. Алейникова, Л. В. Авдеева, Л. Е. Андрианова [и др.] ; под ред. Е. С. Северина. – 2-е изд., испр. – М. : ГЭОТАР-МЕД, 2004. Северин, Е.С. Биохимия / Е.С. Северин. - М.: МЕДИЦИНА +, 2000. Ершов, Ю.А. Биохимия человека: Учебник для академического бакалавриата / Ю.А. Ершов. - Люберцы: Юрайт, 2016. Зезеров, Е.Г. Биохимия (общая, медицинская и фармакологическая): Курс лекций / Е.Г. Зезеров. - Ереван: МИА, 2014. Капилевич, Л.В. Биохимия человека.: Учебное пособие для вузов / Л.В. Капилевич, Е.Ю. Дьякова, Е.В. Кошельская. - Люберцы: Юрайт, 2016. |
