|
|
Хронический панкреатит у взрослых. Хронический панкреатит у взрослых
Диагностический алгоритм.
Алгоритм диагностики ХП представлен на схеме 1, предложенный Европейской многоцентровой группой по изучению ПЖ [8].
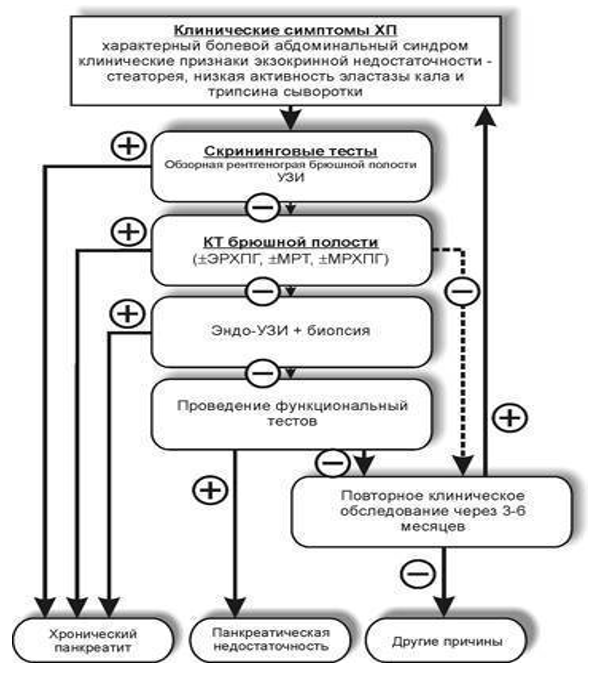
Схема 1. Алгоритм диагностики Хронического панкреатита
Сахарный диабет 3 типа:
СД 3 типа является частым осложнением ХП: распространенность составляет от 25% до 80%. Панкреатогенный диабет – форма вторичного диабета, классифицированная Американской диабетической ассоциацией (ADA) и ВОЗ как сахарный диабет типа 3c (СД 3c) [9]. Наиболее распространенной причиной СД 3c является ХП – в 79% случаях, но также отмечено развитие на фоне аденокарциномы ПЖ (8%), гемохроматоза (7%), кистозного фиброза ПЖ (4%) или проведенной операции на ПЖ (2%) [9]. Классификация диабета 3 типа указана в схеме 2 [10].
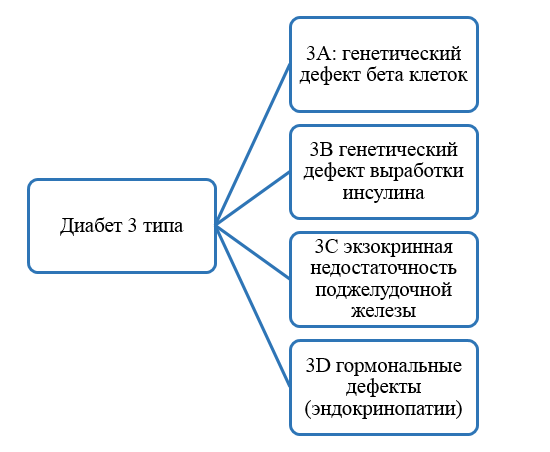
Схема 2. классификация СД 3 типа
Общепринятых диагностических критериев СД 3с не существует. Критерии, предложенные Ewald и Bretzel, в 2013 году, указанные в Таблице 9.
Таблица 9. Диагностические критерии СД3с
Критерии
|
Показатели
|
Основные критерии
|
· диагностированная внешнесекреторная недостаточность ПЖ ;
· наличие ХП или патологии ПЖ инструментальными методами (МРХПГ/КТ, эндосонография);
· отсутствие аутоиммунного диабета (СД 1 типа);
|
Малые критерии
|
· нарушение функции β-клеток (определение концентрации в сыворотке C-пептида или глюкозы);
· отсутствие резистентности к инсулину (определение индекса НОМА);
· нарушение секреции инкретина (глюкагоноподобного пептида-1 (GLP-1));
· снижение концентрации в крови жирорастворимых витаминов (А, Д, Е, К).
|
Пациентам с ХП рекомендован мониторинг глюкозы натощак и гликированного гемоглобина (HbA1c).
Дифференциальный диагноз
Дифференциальный диагноз ХП представлен в Таблице 10.
Таблица 10. Дифференциальный диагноз ХП
Нозология
|
Обоснование для дифференциальной диагностики
|
Признаки
|
Обследование и критерии диагноза
|
Рак ПЖ
|
Абдоминальный болевой синдром
|
Изменение интенсивности болевого синдрома (в т.ч усиление боли, связанное с приемом пищи), потеря веса или желтуха
|
• КТ или ЭРХПГ: образование ПЖ или стриктура протока
• Биопсия
• Онкомаркеры крови (CA19-9, CEA).
• Хирургическая резекция для морфологической верификации
|
Острый панкреатит
|
Абдоминальный болевой синдром
|
Отличительные признаки острого тяжелого панкреатита: стойкая органная недостаточность (респираторная, почечная; гипотония или нарушения психики
|
• Трехкратное повышение амилазы и/или липазы сыворотки
• Абдоминальная КТ: интерстициальный или некротизирующий ХП
|
Язвенная болезнь (ЯБ)
|
Абдоминальный болевой синдром
|
Абдоминальный дискомфорт, тошнота, отрыжка, вздутие, ЖДА, возможны мелена и гематомезис.
|
• ЭГДС: обнаружение язвенного дефекта
|
Мезентериальная ишемия
|
Абдоминальный болевой синдром
|
Периумбиликальная, постпрандиальная абдоминальная боль, потеря веса без напряжения брюшной стенки. Острая ишемия – начало с интенсивного болевого синдрома
|
• КТ ангиография /МРТ ангиография, допплерография (ангиографическая картина сужения мезентериальных артерий и их ветвей)
• Возможно реактивное повышение амилаза/липазы, что затрудняет диагностику
|
Инфаркт миокарда
|
Абдоминальный болевой синдром
|
Инфаркт миокарда нижней стенки левого желудочка может проявляться эпигастральной болью, диспепсическими явлениями, холодным потом, одышкой
|
• ЭКГ, кардиальные ферменты (тропонин)
|
Кишечная непроходимость
|
Абдоминальный болевой синдром
|
Интенсивный болевой синдром сопровождается тошнотой и рвотой, сменяется периодами мнимого благополучия
|
• Лучевые методы исследования (например, обнаружение чаш Клойбера при обзорной рентгенографии органов брюшной полости)
|
Радикулопатия
|
Абдоминальный болевой синдром
|
Позиционные боли (по локализации иннервируемого дерматома)
|
• Электромиография и МРТ позвоночника
|
Постгерпетическая невралгия
|
Абдоминальный болевой синдром
|
Жгучая боль с нарушением чувствительности
Визуально: кожная эритема и везикулы в пределах дерматома
|
• Клиническая диагностика (наличие везикулезных элементов по ходу нервов)
|
Нефролитиаз
|
Абдоминальный болевой синдром
|
Односторонняя боль, иррадиирующая в спину или живот
Диспепсические явления сочетаются с нарушением мочеиспускания и гематурией
|
• УЗИ, КТ (обнаружение конкрементов в лоханках почек и мочеточниках)
• Патологический мочевой осадок
|
Дифференциальный диагноз причин внешнесекреторной недостаточности представлен в Таблице 11.
Таблица 11. Дифференциальный диагноз причин внешнесекреторной недостаточности
Нозология
|
Обоснование для дифференциальной диагностики
|
Признаки
|
Обследование и критерии диагноза
|
ЖКБ
|
Кишечная диспепсия, возможная абдоминальная боль, желтуха
|
Боль, тошнота, рвота, анорексия, связанные с приемом жирной пищи
Длительность болей короче, чем при ХП (1-2 часа)
|
• УЗИ, ЭндоУЗИ, КТ, МРТ: холеллитиаз (холецистолитиаз, холедохолитиаз, дилатация общего желчного протока)
• Повышение активности печеночных ферментов
|
ВЗК (Язвенный колит, Болезнь Крона)
|
Диарея, мальабсорбция
|
Патологические примеси в кале, перианальные поражения, внекишечные проявления
|
• Анемия, маркеры воспаления (ускоренная СОЭ, С-реактивный белок)
• Повышенный кальпротектин кала
• Илеоколоноскопия с гистологией (характерная картина язвенно-некротического воспаления)
|
Целиакия
|
Диарея, мальабсорбция
|
Молодой возраст, связь симптомов с употреблением пищи, содержащей злаки, кожные поражения
|
• Наличие антиглиадиновых антител (AGA-IgA, AGA-IgG);
• ЭГДС, илеоколоноскопия (атрофия ворсинок тонкого кишечника)
• Гистологическое подтверждение согласно системе Marsh
|
Резекция ПЖ
|
Диарея, мальабсорбция
|
Клиническая картина ХП с секреторной недостаточностью, оперативное вмешательство в анамнезе
|
• Данные анамнеза
• КТ/МРТ, ЭндоУЗИ (признаки панкреатита, проведенного оперативного вмешательства)
• Лабораторные признаки мальабсорбции (анемия, гипоальбуминемия, дефицит витаминов и т.д.)
• Снижение эластазы 1 кала
|
Резекция желудка
Оперативные вмешательства на тонком кишечнике
Бариатрические операции
|
Диарея, мальабсорбция
|
Диспепсические явления у пациентов с оперативными вмешательствами на ЖКТ в анамнезе
|
• Данные анамнеза
• ЭГДС, илеоколоноскопия (выявление характера поражения и проведенного оперативного вмешательства)
• Рентгенография ЖКТ с бариевым контрастом (ускорение / изменение пассажа бария)
• Лабораторные признаки мальабсорбции (анемия, гипоальбуминемия, дефицит витаминов и т.д.)
• Иметь ввиду возможность сопутствующего ХП
|
Синдром раздраженного кишечника
|
Диарея
|
Молодой и средний возраст, характерный психотип, дневная симптоматика, отсутствие признаков мльабсорбции
|
• Соответствие «Римским» критериям
• Отсутствие изменений в лабораторных показателях, нормальная эндоскопическая картина
|
Синдром Золлингера-Эллисона
|
Диарея
|
Сочетание с синдромом гиперацидизма, рецидивирующие гастродуоденальные язвы
|
• Повышение уровня гастрина сыворотки до 1000 пг/мл и более
• КТ/МРТ ОБП (обнаружение гормонально активной опухоли)
• ЭГДС (наличие язв, чаще множественных, с залуковичной локализацией)
|
Антибиотик-ассоциированная диарея, СИБР
|
Диарея
|
Антибактериальная, иммуносупрессивная терапия, оперативное вмешательство в анамнезе, нахождение в одной палате с пациентом с диареей
|
• Результаты микробиологического исследования аспирата из тощей кишки
• Положительный водородный дыхательный тест с глюкозой, водородный дыхательный тест с лактулозой
• Илеоколоноскопия: наличие псевдомембран (при колите, ассоциированном с C. Difficile)
• Цитотоксиновый метод, реакция латекс-агглютинации, иммуноферментный анализ для выявления токсинов А или В C. difficile в кале
|
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Алендроновая кислота (Alendronic acid)
|
Диазепам (Diazepam)
|
Дротаверин (Drotaverinum)
|
Золедроновая кислота (Zoledronic Acid)
|
Ибандроновая кислота (Ibandronic acid)
|
Ибупрофен (Ibuprofen)
|
Кетопрофен (Ketoprofen)
|
Кеторолак (Ketorolac)
|
Колекальциферол (Kolekaltsiferol)
|
Лансопразол (Lansoprazole)
|
Мебеверин (Mebeverin)
|
Менадиона натрия бисульфит (Menadione sodium bisulfite)
|
Морфин (Morphine)
|
Октреотид (Octreotide)
|
Омепразол (Omeprazole)
|
Панкреатин (Pancreatin)
|
Пантопразол (Pantoprazole)
|
Парацетамол (Paracetamol)
|
Прегабалин (Pregabalin)
|
Преднизолон (Prednisolone)
|
Рабепразол (Rabeprazole)
|
Ранитидин (Ranitidine)
|
Ретинол (Retinol)
|
Сульпирид (Sulpiride)
|
Терипаратид (Teriparatide)
|
Токоферол (Tocopherol)
|
Трамадол (Tramadol)
|
Фамотидин (Famotidine)
|
Эзомепразол (Esomeprazole)
|
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения на амбулаторном уровне
Лечение хронического панкреатита включает (УД А) [11-16]:
· немедикаментозные мероприятия;
· этиотропную терапию;
· заместительную ферментную терапию
· терапию болевого синдрома;
· коррекцию нутрициологического статуса;
· терапию осложнений.
Немедикаментозное лечение ХП включает:
· отказ от употребления алкоголя (УД B): воздержание от употребления алкоголя – важный фактор, влияющий на характер боли у пациентов с алкогольным панкреатитом;
· отказ от курения (УД B): эффективно снижает частоту приступов боли при ХП, является профилактикой болевого синдрома, первичного рака ПЖ ;
· соблюдение принципов рационального питания (УД B), с достаточным потреблением продуктов, содержащих кальций, жирорастворимые витамины
· ограничение жира не рекомендуется (УД С);
· дробный прием пищи (до 6 или более раз) (УД С).
Этиотропная терапия направлена на устранение причин ХП, указанных, в частности, в классификации TIGAR-O (Таблица 3). Например, основой лечения токсико-метаболического панкреатита является абстиненция, при аутоиммунном панкреатите с патогенетической целью показано назначение кортикостероидов (преднизолон). При обструктивном ХП, как правило, требуются эндоскопические или хирургические методы внутрипротоковой декомпрессии, требующие стационарного лечения.
Медикаментозное лечение
Заместительная ферментная терапия (ЗФТ) и принципы ее проведения представлены в таблице 12 (УД А) [1, 11-17].
Таблица 12. Заместительная ферментная терапия ХП
Принципы проведения ЗФТ
|
· назначается после купирования острой фазы панкреатита;
· должны назначаться препараты на основе ферментов поджелудочной железы с кишечно-растворимыми минимикросферами с высоким содержанием липазы, чувствительными к изменениям pH;
· дозы ферментных препаратов зависят от степени панкреатической недостаточности; до момента достижения клинического эффекта требуется повышение дозы ЗФТ;
· рекомендуемая минимальная доза составляет 40 000-50 000 единиц липазы на основной прием пищи, половинная дозы (20 000-25 000 единиц липазы) на перекусы;
· прием препарата рекомендован во время еды, при большой дозе ЗФФ возможно разделить дозу на два приема: начало и окончание приема пищи;
· срок приема препарата – пожизненный;
|
Требования к ферментным препаратам
|
· быстрое высвобождение ферментов в тонкой кишке при рН 5,5 в течение двух часов;
· микросферы или мини-микросферы, растворимые в тонком кишечнике размером <2 мм (УДА)
· большая удельная площадь поверхности;
· соответствие состава и количества ингредиентов инструкции по применению;
· могут быть рассмотрены микро- или мини-таблетки размером 2,2-2,5 мм, но необходимо дальнейшее изучению эффективности последних.
| |
|
|
 Скачать 0.5 Mb.
Скачать 0.5 Mb.

