Ишемическая болезнь сердца (ибс)
 Скачать 4.08 Mb. Скачать 4.08 Mb.
|
|
КЛИНИЧЕСКАЯ КАРТИНА Необходимо оценить характер и продолжительность болевого синдрома. Для ишемии миокарда характерно наличие боли (дискомфорта) за грудиной с возможной иррадиацией в шею, нижнюю челюсть, левую руку. Сила болевого синдрома может быть различной, у отдельных больных он может сопровождаться страхом, возбуждением, выраженными вегетативными расстройствами. Менее характерны изолированная одышка, удушье, боль в верхних отделах живота, тошнота и рвота, слабость, спутанность сознания, сердцебиение, синкопе, а также проявления только в местах иррадиации. Атипичные проявления ишемии миокарда чаще встречаются у женщин, пожилых, больных с сахарным диабетом. Оценка реакции на нитроглицерин для определения связи симптомов с ишемией миокарда не рекомендуется, однако если после приема нитроглицерина симптомы купировались, необходимо повторно зарегистрировать ЭКГ (полное исчезновение подъемов сегмента ST свидетельствует в пользу коронарного спазма). Симптоматика может быть постоянной или волнообразной. Для определения показаний к реперфузионной терапии необходимо максимально точно выяснить время возникновения текущего ишемического эпизода – предположительного возникновения стойкой окклюзии коронарной артерии (при волнообразных симптомах за точку отсчета принимают начало наиболее сильного приступа, ставшего причиной обратиться за помощью). В некоторых случаях интенсивный ангинозный приступ не является ведущим симптомом ИМ. Существует несколько вариантов нетипичного клинического течения ИМ. Астматический вариант, при котором ведущий (иногда единственный) симптом — одышка, обусловленная левожелудочковой недостаточностью. Чаще такой вариант развивается у пожилых больных и при повторном ИМ. Одышка часто говорит о значительном объеме поражения миокарда. Абдоминальный вариант ИМ чаще наблюдают при нижней локализации ИМ. Для него характерны боль в эпигастральной области и диспепсические явления — тошнота, рвота, метеоризм. При пальпации иногда наблюдают болезненность и напряжение брюшной стенки, затрудняющие постановку правильного диагноза. Нередко такие больные поступают в хирургические отделения с диагнозом «острый живот». Церебральный вариант ИМ, при котором на первый план выходят неврологические симптомы, обусловленные различными причинами. Ослабление сократительной функции ЛЖ и/или брадиаритмии приводят к уменьшению минутного объема сердца и перфузионного давления в артериях, кровоснабжающих головной мозг. У больных с исходной цереброваскулярной недостаточностью на фоне атеросклероза дополнительное снижение кровотока, связанное с ИМ, может привести к декомпенсации и развитию нарушения мозгового кровообращения. Другим клиническим проявлением гипоксии мозга может быть обострение или манифестация психических заболеваний. В редких случаях ИМ клинически протекает как острый психоз. На фоне ИМ может развиться ишемический инсульт вследствие тромбоза церебральных артерий. Другой причиной ишемического инсульта может быть тромбоэмболия как осложнение тромбоза левого желудочка. Наконец, на фоне массивной антитромботической терапии, особенно, ТЛТ, возможно развитие геморрагического инсульта. Аритмический вариант, при котором боль выражена незначительно или отсутствует. Больного беспокоят симптомы, связанные с нарушениями ритма и/или проводимости — ощущение сердцебиения, перебоев в работе сердца, слабость. Бессимптомный (малосимптомный) вариант. Иногда ИМ протекает малосимптомно или бессимптомно. Около 50% случаев ИМ диагностируют ретроспективно, причем примерно половина из них протекает без болевого приступа. Частота бессимптомного ИМ с зубцом Q по разным данным составляет 9-37%. Около трети больных с ИМ поступают в стационар без болевого приступа. Эти больные либо не испытывают симптомов, либо у них наблюдают одышку, сердцебиение, тошноту, рвоту. Чаще бессимптомные или малосимптомные формы ИМ наблюдают у пожилых людей (особенно у женщин) и у больных сахарным диабетом. Нетипичная локализация болей. У некоторых больных болевой синдром при ИМ носит нетипичный характер. Боль может иррадиировать в правую верхнюю конечность, нижние конечности, носить «корешковый характер» и т.д. В одном наблюдении среди больных, госпитализированных в связи с острой прокалывающей болью в грудной клетке, в 22% случаев обнаруживали ИМ. Следовательно, нетипичный вариант болевого синдрома — не редкость. РЕЗОРБТИВНО-НЕКРОТИЧЕСКИЙ СИНДРОМ После развития ИМ продукты распада миокарда попадают в кровоток, вызывая системный воспалительный ответ, который принято называть «резорбтивно-некротический синдром». Для этого синдрома характерно повышение температуры тела, обычно до 38 °С на протяжении не более недели. Если лихорадка превышает 38 °С или сохраняется более 18 продолжительный срок, следует искать другие ее причины. В то же время нельзя автоматически связывать все случаи лихорадки ниже до 38 °С с ИМ. Во всех случаях необходимо обследовать больного для выяснения причины повышения температуры, и лишь при отсутствии явных причин лихорадки объяснять ее основным заболеванием. Лейкоцитоз обычно не превышает 15×109/л, и к концу первой недели заболевания количество лейкоцитов становится нормальным. Повышение СОЭ отмечают в конце первой недели болезни, нормализация происходит в течение нескольких недель. Анэозинофилию обнаруживают в течение нескольких недель. Причина этого феномена не ясна. ЭКГ При клиническом подозрении на ОКС (ИМ)пST необходимо как можно быстрее – в ближайшие 10 минут после контакта с медицинским работником – зарегистрировать ЭКГ как минимум в 12 отведениях. У всех больных с нижним ИМ необходимо регистрировать ЭКГ в прекардиальных отведениях с правой стороны для исключения инфаркта правого желудочка. Для ОКС характерно острое возникновение изменений на ЭКГ. Поэтому во всех случаях следует стремиться получить ЭКГ, зарегистрированные до настоящего ухудшения, и сопоставить их с текущей. При сохранении симптомов у больных, не имеющих изменений на ЭКГ, характерных для ОКС (ИМ)пST, необходимо регистрировать ЭКГ повторно, чтобы не пропустить появление критериев ОКС (ИМ)пST и, соответственно, возникновение показаний к реперфузионному лечению. Признаком ИМ правого желудочка является элевация сегмента ST в отведениях V3R-V4R. В случае подозрения на ИМ задней локализации (высокоамплитудные зубцы R в отведениях V1–V3) следует зарегистрировать ЭКГ в дополнительных грудных отведениях V7 (левая задняя подмышечная линия), V8 (левая среднелопаточная линия) или V9 (левая околопозвоночная линия). Признак ИМ задней локализации — элевация сегмента ST в этих отведениях. При блокаде ЛНПГ диагностика ИМ с помощью ЭКГ существенно затруднена. Блокада ЛНПГ не всегда свидетельствует об остром ИМ, однако у больных с клинической симптоматикой, подозрительной в отношении продолжающейся ишемии миокарда, является основанием для выбора стратегии ведения, аналогичной ОКС(ИМ)пST. Для развивающегося ОКС(ИМ)пST характерны остро возникшие подъемы сегмента ST на уровне точки J как минимум в двух смежных отведениях ЭКГ продолжительностью не менее 20 минут, ≥0,1 мВ во всех отведениях, за исключением отведений V2-V3, где элевация сегмента ST должна составлять ≥0,2 мВ у мужчин в возрасте 19 40 лет и старше, ≥0,25 мВ у мужчин моложе 40 лет или 0,15 ≥мВ у женщин (при отсутствии гипертрофии левого желудочка или блокады левой ножки пучка Гиса). 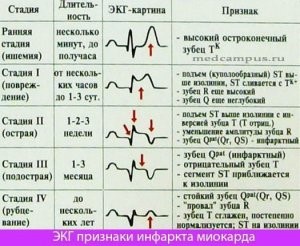 МАРКЕРЫ ПОВРЕЖДЕНИЯ МИОКАРДА Основное патогенетическое звено ИМ — некроз кардиомиоцитов, вследствие которого в периферический кровоток выходят внутриклеточные молекулы, которые в нормальных условиях не определяются или содержатся в низкой концентрации. Эти молекулы (в основном, белковой природы) называют маркерами повреждения миокарда. Повышение уровня маркеров повреждения миокарда — основной, необходимый критерий постановки диагноза ИМ. При первом контакте с больным диагноз ИМ ставят на основании типичной клинической картины и характерной динамики ЭКГ. Взятие крови для определения биомаркеров некроза миокарда (предпочтительно сердечного тропонина) следует производить как можно скорее, но их исходный уровень и динамика не влияют на выбор подхода к реперфузионному лечению и нужны для последующей верификации диагноза ИМ и стратификации риска неблагоприятного исхода. Для выявления ишемического некроза миокарда с помощью маркеров повреждения необходимо учитывать важное правило: для ИМ характерны не просто повышение уровня маркеров, а особая динамика, заключающаяся в появлении маркера (или существенном повышении концентрации), дальнейшем росте уровня с достижением максимального значения и постепенном снижении до нормальных значений. Если в течение длительного времени уровень маркера повреждения устойчиво повышен, следует искать другую причину, приведшую к выбросу маркера в периферический кровоток, не связанную с ИМ. Каждый маркер повреждения характеризует специфическое время появления в крови, достижения пиковых значений и нормализации значений. На эти временные параметры влияет ряд факторов, среди которых можно выделить восстановление коронарного кровотока. Предпочтительным биомаркером некротического поражения миокарда являются сердечные тропонины I (сТнI) и Т (cTнT). После повреждения кардиомиоцитов сердечные тропонины высвобождаются в кровь в течение 2–6 часов. Пик концентраций отмечается через 12–24 часа, варьируя у разных людей. Уровень тропонинов коррелирует с площадью поражения сердечной мышцы, и дает возможность спрогнозировать тяжесть состояния. Диагноз инфаркта миокарда ставиться, когда уровень чувствительных и специфичных биомаркеров в крови повышается при наличии клинических признаков острой ишемии. Повышение уровня тропонинов у больных с острым коронарным синдромом является критерием, позволяющим дифференцировать инфаркт миокарда без подъема сегмента ST и нестабильную стенокардию. Не потеряла своего значения определение активности сердечной фракции креатинкиназы (KK-MB). Использование общей КФК для диагностики инфаркта миокарда рекомендуется лишь в отсутствии возможности исследования значений сердечных тропонинов и МВ-фракции креатинкиназы. Для определения уровня тропонинов крови рекомендуется использовать только высокочувствительные (вчTн) тест-наборы. Тесты на тропонины обладают высокой специфичностью и чувствительностью относительно повреждений миокарда, по их уровню можно диагностировать даже микроскопические зоны некроза. Миоглобин — интерес к этому маркеру остается, несмотря на то, что он не обладает специфичностью к сердечной мышце (90–96% при отсутствии травм и почечной недостаточности). Миоглобин повышается через 1–2 часа после инфаркта и является самым ранним маркером поражения миокарда. Миоглобин также самый чувствительный маркер для контроля реперфузии и повторного события. В соответствии с данными крупных исследований одновременное определение сразу нескольких маркеров повреждения миокарда повышает диагностическую эффективность — исключение инфаркта миокарда происходит быстрее и достовернее. НАРУШЕНИЯ РИТМА СЕРДЦА НАДЖЕЛУДОЧКОВЫЕ НАРУШЕНИЯ РИТМА СЕРДЦА К наджелудочковым, или суправентрикулярным, нарушениям ритма сердца относят аритмии, источник которых расположен выше разветвлений пучка Гиса: в синусовом узле, в миокарде предсердий, устьях полых или лёгочных вен, а также в атриовентрикулярном (AB) соединении ( АВ-узле или общем стволе пучка Гиса). Кроме того, к наджелудочковым относят аритмии, возникающие в результате функционирования в сердце аномальных атриовентрикулярных проводящих путей (пучков Кента или волокон Махайма). В зависимости от характера клинических и электрокардиографических проявлений наджелудочковые нарушения ритма сердца разделяют на три подгруппы: · наджелудочковую экстрасистолию, · ускоренный суправентрикулярный ритм, · наджелудочковые тахикардии, включая трепетание и фибрилляцию предсердий. НАДЖЕЛУДОЧКОВАЯ ЭКСТРАСИСТОЛИЯ Наджелудочковая экстрасистолия (НЖЭ) является одной из наиболее частых аритмий в клинической практике и наблюдается у людей любого возраста. Возникновению НЖЭ могут способствовать различные заболевания сердечно-сосудистой системы (ИБС, гипертоническая болезнь, кардиомиопатии, клапанные пороки сердца, миокардит, перикардит и др.), эндокринные заболевания, а также болезни любых других органов и систем организма, сопровождающиеся сердечными проявлениями. У практически здоровых лиц НЖЭ может быть спровоцирована эмоциональным стрессом, интенсивной физической нагрузкой, интоксикацией, употреблением кофеина, возбуждающих средств, алкоголя, курением, приёмом различных лекарственных препаратов, нарушениями электролитного и кислотноосновного баланса крови. Определение и классификация. Наджелудочковой экстрасистолией (НЖЭ) называется преждевременная (по отношению к нормальному, синусовому ритму) электрическая активация сердца, вызванная импульсами, источник которых располагается в предсердиях, в лёгочных или полых венах (в местах их впадений в предсердия), а также в АВ-соединении. НЖЭ может быть одиночной или парной (две подряд экстрасистолы), а также иметь характер аллоритмии (би-, три-, квадригемении). Случаи, когда НЖЭ 3 возникает после каждого синусового комплекса, именуют наджелудочковой бигеменией; если она возникает после каждого второго синусового комплекса – тригеменией, если после каждого третьего – квадригеменией и т.п. Возникновение НЖЭ до полного окончания реполяризации сердца после предшествующего синусового комплекса (т.е. окончания зубца Т), именуется т.н. «ранней» НЖЭ, частным вариантом которой является НЖЭ по типу «Р на Т». В зависимости от локализации аритмогенного источника НЖЭ выделяют: · предсердную экстрасистолию, · экстрасистолию из устьев полых и лёгочных вен, · экстрасистолию из АВ-соединения. Диагностика, дифференциальная диагностика. Диагноз НЖЭ ставится на основании анализа стандартной ЭКГ. В случае предсердной экстрасистолии по ЭКГ регистрируются зубцы Р, преждевременные по отношению к ожидаемым зубцам Р синусового происхождения, которые отличаются от последних по своей морфологии. При этом интервал между экстрасистолическим зубцом Р и предшествующим им зубцом Р синусового ритма обычно имеет строго фиксированное значение и именуется «интервалом сцепления» предсердной экстрасистолы. Наличие нескольких морфологических вариантов зубцов Р предсердной экстрасистолии с разными интервалами сцепления указывает на множественность аритмогенных источников в миокарде предсердий и именуется политопной предсердной экстрасистолией. Ещё одной важной диагностической особенностью является возникновение после предсердной экстрасистолии так называемой «неполной» компенсаторной паузы. В этом случае суммарная продолжительность интервала сцепления предсердной экстрасистолы и постэкстрасистолической паузы (интервал между зубцом Р экстрасистолы и первым последующим зубцом Р синусового сокращения) должна быть меньше двух спонтанных сердечных циклов синусового ритма. Преждевременные зубцы Р иногда могут накладываться на зубец Т (так называемая экстрасистолия «P на T»), реже - на комплекс QRS предшествующего сокращения, что затрудняет их выявление на ЭКГ. 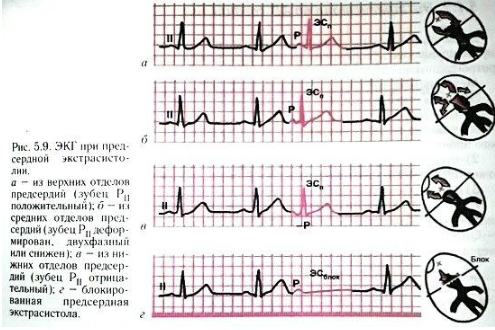 Отличительной особенностью экстрасистол из АВ-соединения является регистрация преждевременных комплексов QRST без предшествующих им зубцов Р. Предсердия при данных вариантах экстрасистолии активируются ретроградно, в связи с чем зубцы Р чаще всего накладываются на комплексы QRS, которые, как правило, имеют не изменённую конфигурацию. Изредка зубцы Р при экстрасистолах из АВ-соединения регистрируются в непосредственной близости от комплекса QRS, им свойственна отрицательная полярность в отведениях II и aVF. Проведение дифференциального диагноза между экстрасистолией из АВ узла и общего ствола пучка Гиса, а также между предсердной экстрасистолией и экстрасистолией из устьев полых или лёгочных вен возможно только по результатам внутрисердечного электрофизиологического исследования. В большинстве случаев электрические импульсы от НЖЭ проводятся на желудочки через АВ-соединение и систему Гиса-Пуркинье, что проявляется на электрокардиограмме нормальной (не изменённой) конфигурацией комплекса QRST. 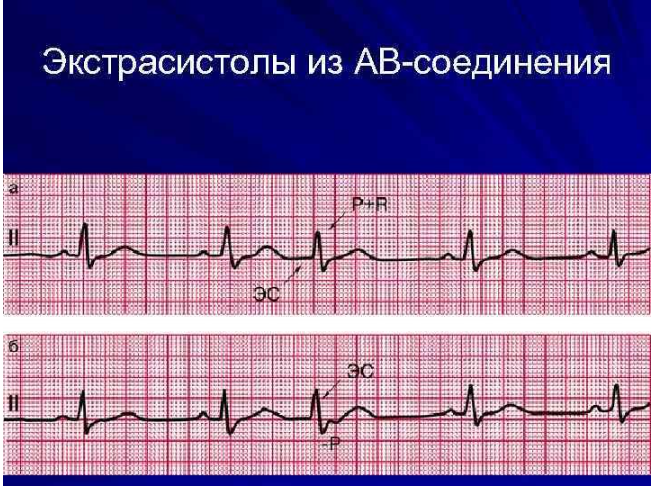 НАДЖЕЛУДОЧКОВЫЕ ТАХИКАРДИИ Под термином «наджелудочковые тахикардии» (НЖТ) понимают три и более последовательных сокращения сердца с частотой выше 100 в минуту при условии участия в механизмах возникновения и самостоятельного поддержания аритмии клеток синусового узла, миокарда предсердий и/или АВ-соединения К наджелудочковым относят следующие тахикардии: · синусовая тахикардия, · сино-атриальная реципрокная тахикардия, · предсердная тахикардия (в том числе трепетание предсердий), · АВ-узловая реципрокная тахикардия, · тахикардии при синдромах предвозбуждения: ортодромная реципрокная тахикардия и антидромная реципрокная тахикардия, · фибрилляция предсердий Синусовая тахикардия является формой физиологической реакции организма на физические и эмоциональные нагрузки, не является патологией, регистрируется у здоровых людей вне зависимости от возраста и пола. В клинических условиях синусовая тахикардия может быть симптомом и/или компенсаторным механизмом при целом ряде патологических состояний: лихорадке, гипогликемии, шоке, гипотонии, гипоксии, гиповолемии, анемии, при детренированности, кахексии, инфаркте миокарда, эмболии лёгочной артерии, недостаточности кровообращения, гипертиреозе, феохромацитоме, тревожных состояниях и др. Синусовая тахикардия может быть также спровоцирована приёмом алкоголя, кофе и чая, "энергетических" напитков, применением симпатомиметических и холинолитических лекарственных средств, некоторых психотропных, гормональных и гипотензивных препаратов, а также воздействием токсических веществ. Эпизоды стойкой синусовой тахикардии могут регистрироваться в течение нескольких суток и даже недель после процедуры катетерной / интраоперационной аблации в предсердиях и желудочков вследствие повреждения вегетативных ганглионарных сплетений сердца. Стойкая беспричинная синусовая тахикардия или т.н. хроническая неадекватная синусовая тахикардия встречается редко, преимущественно у женщин. 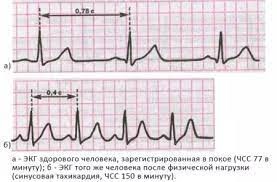 |
