Ишемическая болезнь сердца (ибс)
 Скачать 4.08 Mb. Скачать 4.08 Mb.
|
|
Синоатриальная реципрокная тахикардия Синоатриальная реципрокная тахикардия (САРТ) – одна из наиболее редких форм суправентрикулярных тахикардий (около 1-3 % регистрируемых НЖТ), встречается в любом возрасте. САРТ чаще, чем другие НЖТ выявляется у пациентов с наличием заболеваний сердечно-сосудистой системы (ИБС, гипертоническая болезнь, кардиомиопатии и др.). 1.3.2.2. Определение САРТ представляет собой пароксизмальную (приступообразную) наджелудочковую тахикардию, основным патогенетическим механизмом которой является повторный вход импульса (re-entry), реализующийся в области синусового узла и примыкающему к нему миокарду правого предсердия. Предсердной тахикардией именуют наджелудочковую тахикардию, аритмогенный источник/источники которой локализуется в миокарде предсердий. Предсердные тахикардии (ПТ) разделяют на так называемые «фокусные» ПТ, происходящие из ограниченного участка предсердий, и так называемые «макро-re-entry» ПТ, обусловленные циркуляцией волн возбуждения в предсердиях вокруг крупных анатомических структур. Последние также именуются трепетанием предсердий и будут описаны в соответствующем разделе главы. В зависимости от количества аритмогенных участков в предсердиях фокусные тахикардии разделяют на монофокусные ПТ (единственный источник аритмии) и многофокусные ПТ (3 и более аритмогенных зон в миокарде предсердий). Большинство (около 70%) фокусных ПТ происходят из правого предсердия, чаще всего из области пограничного гребня, межпредсердной перегородки, области кольца трикуспидального клапана и 17 устья коронарного синуса. Несколько реже встречается левопредсердные локализации источников ПТ, среди которых преобладают тахикардии из лёгочных вен. 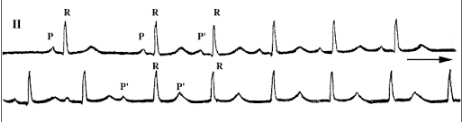 Диагноз ПТ ставится на основании анализа ЭКГ. При фокусных ПТ зубцы Р предшествуют комплексам QRS, но всегда отличаются по форме от синусовых, отражая изменённую последовательность активации предсердий. Оценка морфологии зубцов Р в 12 отведениях ЭКГ во время ПТ позволяет определить предположительную локализацию «аритмогенного» источника в миокарде предсердий. Положительные зубцы Р в отведениях II, III и avF указывают на верхнепредсердную (ближе к синусовому узлу), а отрицательные – на нижнепредсердную (ближе к коронарному синусу и АВсоединению) локализацию источников аритмии. Положительная полярность зубцов Р в отведениях I и avL позволяет предполагать правопредсердную, а отрицательная – левопредсердную топографию аритмогенной зоны ПТ. Также на локализацию источника ПТ в левом предсердии указывают положительные, М-образные волны Р в отведении V1. Частота ритма предсердий во время ПТ обычно составляет 150-200 в минуту, в связи с чем зубцы Р нередко накладываются на зубцы Т предшествующих комплексов, что может затруднять их выявление на ЭКГ. Интервал PQ может быть удлинен по сравнению с синусовым ритмом, вследствие возникновения частотно-зависимой задержки проведения импульсов в АВ-соединении. При сохранении кратности АВ-проведения 1:1 ритм желудочков соответствует ритму предсердий. В тех случаях, когда частота ПТ превышает уровень так называемой “точки Венкебаха” АВ-узла (минимальной частоты предсердной импульсации, при которой нарушается АВ-проведение на желудочки 1:1), эта кратность может изменяться. Атриовентрикулярная узловая реципрокная тахикардия Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) является наиболее частой формой реципрокных НЖТ (около половины всех случаев НЖТ), чаще встречается у женщин. Аритмия обычно дебютирует в возрасте до 40 лет у лиц без признаков органического заболевания сердечнососудистой системы, однако нередки случае возникновения АВУРТ в пожилом возрасте. 1.3.4.2. Определение и классификация АВУРТ представляет собой устойчивую циркуляцию импульсов (re-entry) в АВ-узле и примыкающей к нему септальной области предсердного миокарда. 21 В основе АВУРТ лежит так называемая «продольная диссоциация» АВ-узла - наличие в АВ-узле двух (реже более двух) вариантов (путей) проведения импульсов с различными характеристиками, которые структурно и функционально взаимосвязаны друг с другом. В зависимости от характера циркуляции импульсов в АВ-узле выделяют три вида АВУРТ: 1) типичный вариант – «медленный-быстрый» или «slow-fast»: импульс движется по АВ-узлу антероградно (из предсердий в желудочки) по «медленному» пути, а из желудочков в предсердия (ретроградно) по «быстрому» пути; 2) атипичный вариант– «быстрый-медленный» или «fast-slow»: импульс движется по АВ-узлу антероградно по «быстрому» пути, а ретроградно по «медленному» пути; 3) атипичный вариант– «медленный-медленный» или «slow-slow»: импульс движется по АВ-узлу антероградно и ретроградно по двум «медленным» путям. 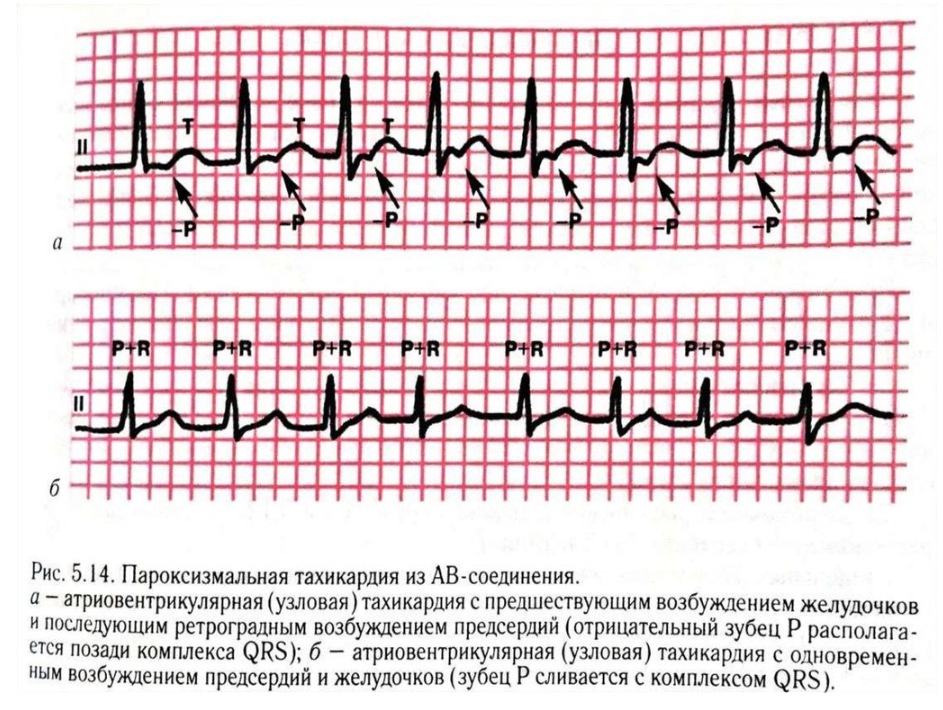 ФИБРИЛЛЯЦИЯ И ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ Трепетание предсердий (ТП) и мерцание/фибрилляция предсердий (ФП) представляют собой наджелудочковые тахиаритмии, характеризующиеся наиболее высокой частотой ритма предсердий. В основе возникновения ТП и ФП лежат схожие этиологические факторы и патогенетические механизмы, в связи с чем эти аритмии нередко переходят одна в другую. Встречающийся в клинической практике термин «мерцание-трепетание предсердий» неправомочен. При сочетании ФП и ТП в диагнозе необходимо отдельно указывать обе формы аритмии. Трепетание предсердий (ТП) относится к предсердным тахикардиям, обусловленным циркуляцией волны возбуждения по топографически обширному контуру (т.н. «макро-реэнтри»), как правило, вокруг крупных анатомических структур в правом или левом предсердии - «частый» вариант - типичное ТП с направлением движения импульсов вокруг трикуспидального клапана против часовой стрелки (при взгляде из правого желудочка), - при «редком» варианте типичного ТП волна возбуждения распространяется в направлении обратном таковому при «частом» варианте – т.е. по часовой стрелке. В зависимости от частоты ритма желудочков выделяют: - нормосистолический вариант ТП (средняя частота в диапазоне от 60 до 100 в минуту), - брадисистолический вариант ТП (частота менее 60 в минуту) и - тахисистолический варианты ТП (частота более 100 в минуту). 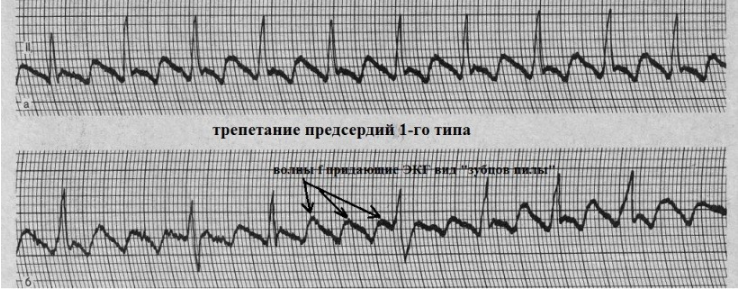 На ЭКГ трепетание предсердий представляет собой правильный высокоамплитудный предсердный ритм с высокой частотой (обычно от 250 до 400 в минуту) и отсутствием чёткой изоэлектрической линии между предсердными комплексами (волнами F) хотя бы в одном ЭКГ- отведении. Ведущим электрокардиографическим признаком типичного ТП являются “пилообразные” предсердные волны «F» с наибольшей амплитудой в отведениях II, III и aVF, а также с отсутствием изолинии между ними в этих или других отведениях ЭКГ. Важно отметить, что при частом варианте циркуляции импульсов вокруг трикуспидального клапана - по направлению «против часовой стрелки», волны F в отведениях II, III avF - отрицательные, при редком варианте циркуляции импульса в направлении «по часовой стрелке» – они положительные в этих же ЭКГ отведениях. Трепетание предсердий может иметь пароксизмальное (приступообразное), непрерывно рецидивирующее и хроническое течение. Клинические проявления трепетания предсердий зависят от частоты ритма желудочков и тяжести основной сердечной патологии и аналогичны выше описанным для предсердных тахикардий. При длительности ТП свыше 48 часов у пациентов увеличивается вероятность тромбообразования в предсердиях (прежде всего в ушке левого предсердия), что создаёт угрозу развития тромбоэмболических осложнений. Фибрилляция предсердий Фибрилляция предсердий (ФП) – наиболее распространенная форма тахиаритмии, встречающаяся в общей популяции в 2% случаев. Вероятность возникновения ФП существенно увеличивается с возрастом. ФП выявляется у 3,8% лиц старше 60 лет и у 9% лиц старше 80 лет. 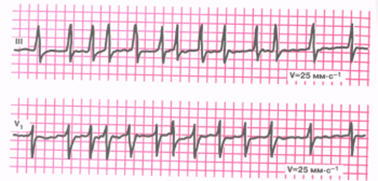 Фибрилляция предсердий представляет собой суправентрикулярную тахиаритмию, характеризующуюся хаотической электрической активностью предсердий высокой частота (как правило, от 300 до 700 в минуту) и нерегулярным ритмом желудочков (при условии отсутствия полной АВ-блокады). При ФП, так же, как при ТП, по частоте ритма желудочков во время бодрствования различают: · нормосистолический вариант (частота в диапазоне от 60 до 100 в минуту), · тахисистолический вариант (частота более 100 в минуту); · брадисистолический вариант (частота менее 60 в минуту). В зависимости от уровня физической активности, степени эмоционального напряжения, а также под действием лекарственных препаратов и ряда других факторов, влияющих на функциональные характеристики АВ-узла, обычно наблюдаются обратимые переходы из одного варианта ФП в другой. По характеру течения и длительности аритмии выделяют 5 типов ФП: впервые выявленная, пароксизмальная, персистирующая, длительно персистирующая и постоянная или хроническая. Любой впервые диагностированный эпизод ФП вне зависимости от длительности и выраженности симптомов считают впервые выявленной ФП. Пароксизмальной ФП именуют повторно возникающую (2 и более эпизодов) ФП, способную самостоятельно прекращаться до истечения 7 суток от момента начала приступа. К пароксизмальной ФП также относят ФП, купированную с применением медикаментозной или электрической кардиоверсии в сроки до 48 часов от момента начала аритмии. Персистирующей является первично или повторно возникшая ФП длительностью более 7 суток, не способная к спонтанному прерыванию и требующая для своего устранения проведения специальных мероприятий (обычно, электрической кардиоверсии). Длительно персистирующей именуют ФП, продолжительностью более года, если принимается решение о восстановлении синусового ритма с помощью кардиоверсии или радикального интервенционного (катетерная аблация) и/или хирургического лечения. Постоянной или хронической именуется ФП продолжительностью более 7 суток, если попытки ее устранения неэффективны или не предпринимаются по тем или иным причинам. Последнее подразумевает отказ от проведения кардиоверсии, а также любых попыток радикального интервенционного и/или хирургического лечения аритмии. Обычно установлению постоянной формы предшествует период рецидивирования пароксизмов. У одного и того же больного с длительным анамнезом ФП на различных этапах заболевания могут наблюдаться различные типы течения аритмии, а также иметь место их сочетания. В таких случаях в диагнозе указывается только та форма ФП, которая послужила поводом для данной госпитализации или вмешательства. Желудочковая экстрасистолия Преждевременная (по отношению к основному ритму) электрическая активация сердца, индуцированная импульсом, источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков, называется ЖЕЛУДОЧКОВОЙ ЭКСТРАСИСТОЛОЙ. Патофизиология. Механизмы повторного входа волны возбуждения(прежде всего) или триггерная активность, инициируемая ранними или поздними постдеполяризациями, в подавляющем большинстве случаев лежат в основе желудочковой экстрасистолии (ЖЭ). Другие механизмы (усиление нормального автоматизма, патологический автоматизм) менее вероятны. При ЖЭ резко нарушается последовательность возбуждения желудочков. Деполяризация начинается с миокарда того желудочка, в котором располагается источник ЖЭ, и уж потом волна возбуждения распространяется на противоположный желудочек. Вследствие этого, на ЭКГ наблюдается расширение (обычно более 0,12 с) и деформация комплекса QRS, морфология которого определяется анатомическим расположением источника экстрасистолии. Экстрасистолы, исходящие из левого желудочка, проявляются высоким, расширенным, нередко зазубренным зубцом R, регистрирующимся в правых грудных отведениях. При правожелудочковых экстрасистолах, высокий и расширенный зубец R характерен для левых грудных отведений. Могут наблюдаться различные варианты конфигурации комплексов QRS, в зависимости от того, располагается ли источник экстрасистолии в области перегородки или свободной стенки правого или левого желудочка, ближе к базальным или апикальным отделам. Сегмент ST и зубец Т обычно направлены в сторону, противоположную преобладающему отклонению комплекса QRS. 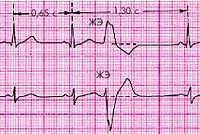 ЖЭ, исходящие из одного источника (монотопные), хактеризуются одинаковой морфологией комплексов QRS и постоянной (фиксированной) величиной интервала сцепления. Политопная экстрасистолия проявляется различными по форме комплексами QRS, возникающими с разным интервалом сцепления. Если экстрасистолический комплекс накладывается на зубец Т предшествующего комплекса QRST основного ритма (синусового, фибрилляции предсердий и др.), т.е., если отношение интервала сцепления ЖЭ к длительности интервала QT комплекса основного ритма меньше 1, то такая экстрасистолия называется ранней или экстрасистолией типа R на Т (R/T). Смысл выделения этого типа экстрасистолии заключается в том, что, при наличии определенных дополнительных условий, именно ранние экстрасистолы, чаще всего, индуцируют развитие желудочковой тахикардии и фибрилляции желудочков. Кроме того, они в наибольшей степени гемодинамически неполноценны, так как имеют сниженный объем изгоняемой крови за удар, из-за резкого укорочения времени диастолического наполнения желудочков. Иногда может прослеживаться кратность появления ЖЭ экстрасистол в отношении к синусовому ритму, что именуется аллоритмией. Состояния, при которых экстрасистола является каждым вторым, третьим или четвертым сокращением, называются би-, три- и квадригеминией, соответственно. ЖЭ может быть одиночной и парной. Три и более следующих подряд желудочковых эктопических комплекса, по определению, квалифицируются как желудочковый ритм или желудочковая тахикардия, если частота следования эктопических комплексов превышает 100 в 1 мин. В связи с этим, неправильным следует считать термин «групповая» экстрасистолия, который иногда применяется в отношении 3–5 следующих подряд желудочковых эктопических сокращений 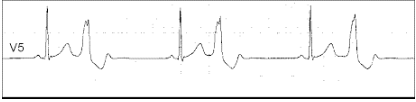 Желудочковая бигеминия Пароксизмальная желудочковая тахикардия Желудочковая тахикардия это ≥ 3 последовательных желудочковых комплексов с частотой ≥ 120 ударов в минуту. Электрокардиографическая диагностика ЖТ строится на признаках, подтверждающих ее происхождение из миокарда желудочков или отделов проводящей системы сердца, расположенных дистальнее бифуркации пучка Гиса. «Классическая» ЖТ проявляется расширенными, деформированными, мономорфными желудочковыми комплексами, имеющими правильный ритм. Конфигурация уширенных комплексов QRS во время ЖТ, так же как и при ЖЭ, связана с измененной последовательностью активации желудочков, что определяется топографией расположениям источника тахикардии. По признакам, аналогичным с ЖЭ (см. выше), тахикардия может быть определена, как левожелудочковая или правожелудочковая. Мономорфная ЖТ протекает в виде пароксизмов с частотой сердечных сокращений от 100 (чаще от 150) до 250 ударов в минуту. По своим клиническим проявлениям, это одна из наиболее тяжелых форм нарушений ритма сердца. Высокая частота ритма во время пароксизма, особенно на фоне тяжелого органического поражения мышцы сердца, нередко приводит к стремительному развитию острой левожелудочковой недостаточности, коллапсу, аритмическому шоку, обмороку, клинической картине остановки кровообращения, что иногда определяется термином «ЖТ без пульса». ЖТ характеризуется высоким риском трансформации в фибрилляцию желудочков (ФЖ), являющуюся непосредственным механизмом внезапной сердечной смерти (ВСС). Этим определяется ее крайне неблагоприятное значение для прогноза жизни. С клинической и прогностической точек зрение оправдано выделение понятий «устойчивой» и «неустойчивой» ЖТ. Устойчивой считается тахикардия, при которой длительность пароксизма равна или превышает 30 сек., а неустойчивой — менее 30 сек. Пароксизмы неустойчивой ЖТ, при которых успевают развиваться острые тяжелые нарушения гемодинамики, по своей тяжести и значению для прогноза жизни должны приравниваться к устойчивой ЖТ. 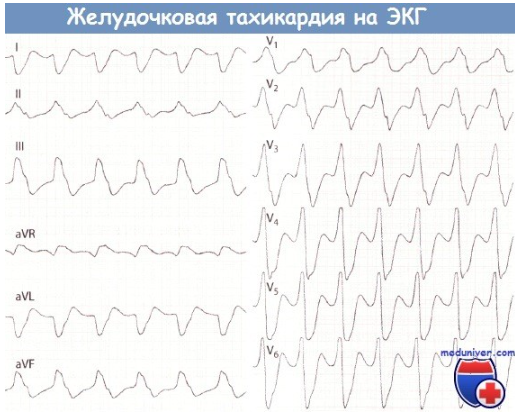 Трепетание желудочков и фибрилляция желулочков. В основе трепетания желудочков (ТЖ), так же как и мономорфной ЖТ, лежит механизм повторного входа волны возбуждения, при котором, однако, время цикла re-entry существенно короче. Вследствие этого, частота ритма, обычно, составляет 250 и более в 1 мин. На ЭКГ регистрируют ритмичные, высокоамплитудные, уширенные электрические отклонения желудочков, волны Т не определяются. Чем выше частота и шире желудочковые отклонения, тем менее различима изоэлектрическая линия. Электрокардиографическая кривая может приобретать вид правильной синусоиды (рис. 30Б), что обычно наблюдается на этапе трансформации ТЖ в их фибрилляцию, являющуюся, за редким исключением, закономерным исходом. ФЖ представляет собой частые, абсолютно некоординированные сокращения мышечных волокон. Механизмом ФЖ, по-видимому, является re-entry, при котором фронты возбуждения изменяют пути своего движения от цикла к циклу. На ЭКГ регистрируется нерегулярная, хаотическая электрическая активность в виде полиморфных осцилляций, постоянно изменяющихся по своей конфигурации, амплитуде, продолжительности и частоте, диапазон которой составляет от 300 и выше в 1 мин. 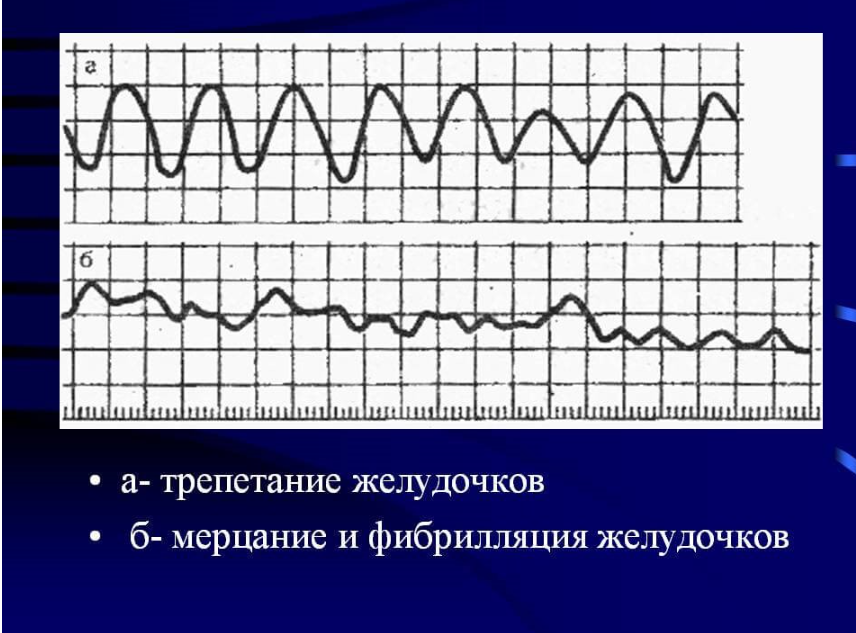 И ТЖ, и ФЖ сопровождаются острым развитием клинической картины остановки кровообращения, требующей проведения экстренных реанимационных мероприятий с применением электрической кардиоверсии. Начало формы Конец формы |
