Манипуляции на гинекологию. манипуляции. Измерение окружности живота
 Скачать 272.57 Kb. Скачать 272.57 Kb.
|
|
ИЗМЕРЕНИЕ ОКРУЖНОСТИ ЖИВОТА Цель: определение срока беременности и предполагаемой массы плода. Показания: вторая половина беременности. Противопоказания: нет. Оснащение: кушетка, сантиметровая лента, индивидуальная карта беременной или история родов. Последовательность действий: Уложить женщину на кушетку в положении лежа на спине с вытянутыми ногами. Сантиметровой лентой измерить окружность живота: спереди – на уровне пупка, сзади – на уровне поясничной области. Записать полученный результат в индивидуальную карту беременной или в историю родов. Примечание: мочевой пузырь беременной должен быть опорожнен. ПРИЁМЫ НАРУЖНОГО АКУШЕРСКОГО ИССЛЕДОВАНИЯ Цель: определение положения плода в матке для решения вопроса о методе родоразрешения. Оснащение: кушетка. Подготовительный этап: беременная лежит на кушетке, врач стоит справа от беременной лицом к ней (1-3 приемы), 4-й прием наружного акушерского исследования проводится при расположении врача лицом к ногам беременной. Этапы выполнения исследования. Первый прием наружного акушерского исследования: позволяет определить высоту стояния дна матки и часть плода, которая находится у дна матки. Ладонные поверхности обеих рук расположить на матке так, чтобы они плотно охватывали ее дно с прилегающими областями углов матки, а пальцы были обращены ногтевыми фалангами друг к другу. Чаще всего (96%) в конце беременности в дне матки определяются ягодицы. Они отличаются от головки плода менее выраженной округлостью и сферичностью, меньшей плотностью и менее гладкой поверхностью. Второй прием наружного акушерского исследования служит для определения позиции и вида плода. Обе руки переместить на боковые поверхности матки на уровне пупка. Пальпацию частей плода производят поочередно правой и левой рукой. Левая рука лежит на одном месте, пальцы правой руки скользят по левой боковой поверхности матки и ощупывают обращенную туда часть плода. Затем правая рука лежит на боковой стенке матки, а левая ощупывает части плода, обращенные к правой стенке матки. При продольном положении и плода с одной стороны прощупывается спинка, с противоположной – конечности, мелкие части плода. Спинка прощупывается в виде равномерной площадки, мелкие части – в виде небольших выступов. Спинка распознается по ее широкой, гладкой, плотной поверхности. Мелкие части плода определяются с противоположной стороны в виде мелких, подвижных бугров. Если спинка обращена влево – первая позиция, если вправо – вторая позиция. Третий прием наружного акушерского исследования применяется для определения предлежащей части плода. Правую руку расположить несколько выше лонного сочленения так, чтобы большой палец находился с одной стороны, а четыре остальных – с другой стороны нижнего сегмента матки. Медленно пальцы погружают и обхватывают предлежащую часть. Определяют характер предлежания, подвижность предлежащей части. Короткими легкими толчками стараются сдвинуть головку справа налево и наоборот; при этом исследующий ощущает баллотирование головки. Чем выше головка над входом в малый таз, тем сильнее баллотирование. При неподвижно стоящей во входе в таз головке, а также при тазовом предлежании баллотирование отсутствует. Четвертый прием наружного акушерского исследования служит для определения места нахождения предлежащей части плода (над входом в малый таз, во входе или в полости малого таза) относительно плоскости входа в малый таз. Кисти рук помещают плашмя по обе стороны нижнего отдела матки. Пальцами обеих рук, обращенными ко входу в таз, осторожно проникают между предлежащей частью и лоном. Степень вставления предлежащей части в малый таз определяют следующим образом: если она располагается над входом в малый таз, то между нею и лоном можно подвести пальцы обеих рук; если предлежащая часть прижата ко входу в малый таз, то пальцы рук нельзя провести между нею и лоном 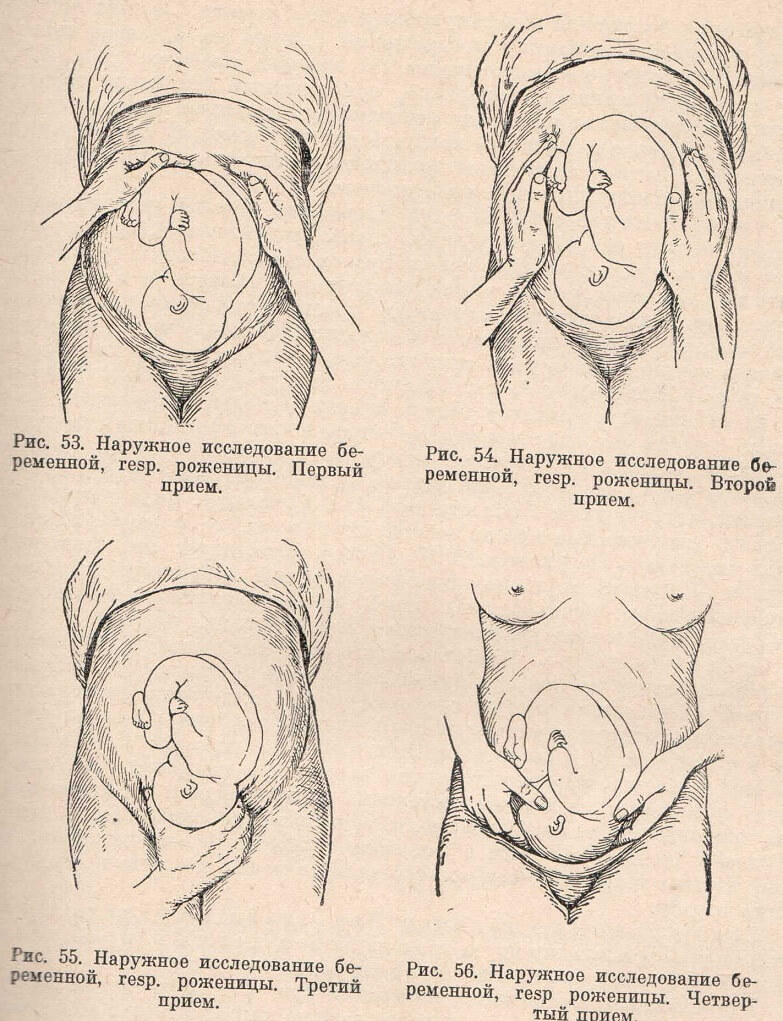 ВЫСЛУШИВАНИЕ СЕРДЦЕБИЕНИЯ ПЛОДА Цель исследования: определение частоты сердечных тонов плода. Ресурсы: акушерский стетоскоп, секундомер, кушетка. Алгоритм действия. 1. Предупредите беременную о предстоящем исследовании. 2. Уложите беременную на кушетку на спину с выпрямленными ногами. 3. Определите предлежание, позицию и вид плода приёмами Леопольда-Левицкого (см. стандарт «Приёмы наружного акушерского исследования»). 4. Выслушайте сердцебиение плода со стороны его спинки ближе к головке с помощью акушерского стетоскопа, плотно прижав его к брюшной стенке. При необходимости передвигайте стетоскоп, пока не найдёте точку наиболее ясного выслушивания сердцебиения плода. 5. Подсчитайте количество сердечных ударов плода в одну минуту. 6. Одновременно сосчитайте пульс у беременной (во избежание того, чтобы не принять его за сердцебиение плода). 7. Отметьте полученный результат. 8. Помогите беременной встать с кушетки (повернувшись на бок). 9. Вымойте руки. 10. Стетоскоп протрите ветошью, смоченной в дез.р-ре. 11. Запишите результат измерения в медицинскую документацию. Примечание: При двойне сердцебиение плодов выслушивается в двух фокусах отчетливо, независимо друг от друга (между ними отмечается «зона молчания»). ОПРЕДЕЛЕНИЕ СРОКА БЕРЕМЕННОСТИ И ПРЕДСТОЯЩИХ РОДОВ Цель: уточнение срока беременности и определение предполагаемой даты родов. Оснащение: календарь. Подготовительный этап: для определения срока беременности и предполагаемой даты родов необходимо знать даты первого дня последней нормальной менструации и первого шевеления плода, дату и срок беременности УЗИ, произведенного в первой половине беременности. Этапы выполнения расчетов. Определение даты родов по первому дню последней менструации. У женщины дата последней менструации 1 сентября. Она обратилась в женскую консультацию 20 октября. Для определения срока беременности по календарю находим дату, соответствующую первому дню последней менструации (1 сентября), к ней прибавляем по неделе до дня посещения женской консультации (20 октября) – получаем срок беременности 7 недель. Для определения даты родов к дате первого дня последней менструации (1 сентября) прибавляем 40 недель для определения даты родов - 8 июня. Дату родов можно также определить, отняв от 1-го дня последней менструации 3 месяца и прибавив 7 дней (8 июня). Определение даты родов по данным УЗИ. По данным УЗИ от 1 ноября срок беременности составляет 7 недель. По календарю к этому сроку прибавляем 33 недели до 40 недель и таким образом определяем дату родов – 20 июня. Определение даты родов по первому шевелению плода. К дате первого шевеления плода (1 февраля) по календарю необходимо прибавить у первобеременной женщины 20 недель – дата родов 20 июня (у повторнородящей прибавляют 22 недели, так как первое шевеление ощущается в 18 недель). ДОРОДОВЫЙ ОТПУСК Его оформляют на основании больничного листа. Его выдают на 30-й неделе беременности, а если женщина ждет двойню или больше — на 28-й неделе. ТЕСТ НА БЕРЕМЕННОСТЬ Он определяет, если в моче повышенная концентрация хорионического гонадотропина (ХГЧ). Одна часть полоски представляет собой контрольную зону — если тест исправен, то полоса в ней появится при соприкосновении с абсолютно любыми жидкостями. Это контроль работоспособности тестовой системы. Вторая часть представляет собой элемент, пропитанный специальным реактивом, который чувствителен к определенным концентрациям ХГЧ. ХГЧ начинает продуцироваться тканями хориона (предшественника плаценты) с момента внедрения зародыша в стенку матки. Как правило, имплантация осуществляется на 5-7 сутки после зачатия, причем, чем лучше проходимость фаллопиевых труб, тем этот процесс происходит быстрее. С 10 дня после зачатия уровень ХГЧ в крови женщины становится достаточным, чтобы определить наличие беременности ПРОВЕДЕНИЕ СПРИНЦЕВАНИЯ ЦЕЛЬ: применяется для спринцевания влагалища с профилактической и лечебной целью. ПОКАЗАНИЯ: воспалительные заболевания влагалища и шейки матки, субинвалюция матки после родов и абортов, санация влагалища, контрацепция. ПРОТИВОПОКАЗАНИЯ: Во второй половине беременности, в раннем послеродовом периоде, при травмах половых органов спринцевание влагалища противопоказано. ПОДГОТОВКА ИНСТРУМЕНТАРИЯ: Кресло гинекологическое, корнцанг, штатив, пинцет, кружка Эсмарха, стерильный наконечник для влагалища, антисептический р-р, назначаемый врачом, нестерильные перчатки, стерильные ватные шарики, стерильные подкладные пеленки, емкость для воды, клеенка. Лекарственные средства (растворы ромашки, календулы, шалфея, соды, борной кислоты.) в подогретом виде 36-37С. Выполнение: спринцевание влагалища проводится в положении на спине под ягодицы подставляется судно, наконечник вводится во влагалище, поступление растворов должно быть под небольшим давлением. При спринцевании влагалища происходит механическое вымывание палочки молочно-кислого брожения, что несколько изменяет нормальную микрофлору влагалища. В терапевтических целях используют местное воздействие лекарственных веществ на слизистую оболочку влагалища. Сначала необходимо гигиеническим способом обработать руки, осушить. Налить в кружку Эсмарха по назначению врача 1,5–2 л раствора, предварительно подогретого до 35–39 °C. Присоединить к трубке стерильный наконечник для последующего ввода во влагалище. Затем перекрыть его зажимом, заполнив систему. Повесить кружку на штатив на высоту 70—100 см над гинекологическим креслом. Надеть одноразовые нестерильные перчатки. Положить на кресло клеенку и пеленку. Необходимо разместить пациентку в гинекологическом кресле. На подставку гинекологического кресла необходимо подставить емкость для воды. Одной рукой взять наконечник, другой снять зажим с кружки Эсмарха. При помощи стерильного шарика, зажатого в корнцанг, обмыть р-м наружные половые органы. Далее с помощью зажима перекрыть поступление воды. Развести половые губы левой рукой, аккуратно до свода введя во влагалище наконечник. Снять зажим и открыть кран. Р-р должен свободно вытекать из кружки через наконечник во влагалище и вытекать в емкость. При использовании лекарственных растворов пациентка должна 15–20 мин сохранять горизонтальное положение. Завершающий этап Извлечь наконечник, положить его в емкость для дезинфекции. Сухим ватным шариком необходимо осушить преддверие влагалища. Выдать пациентке стерильную подкладную пеленку с целью адсорбции влаги, которая может при этом выделяться. При спринцевании р-ром температурой 38–39 °C после окончания процедуры наружные половые органы необходимо смазать вазелином. Продезинфицировав расходный материал, утилизировать его. Сняв перчатки, положить их в емкость для дезинфекции. Гигиеническим способом обработать руки, осушить их. Следует справиться у пациентки о самочувствии. В медицинской документации необходимо сделать запись о результатах. ВВЕДЕНИЕ ТАМПОНА ВО ВЛАГАЛИЩЕ ЦЕЛЬ: лечение воспалительных заболеваний влагалища, эрозии шейки матки, эндоцервицитов. ПОКАЗАНИЯ: лечение заболевания ПРОТИВОПОКАЗАНИЯ: грубые рубцы влагалища, выпадение влагалища и матки. Оснащение: стерильное ложкообразное зеркало Симиса, стерильный корнцанг, стерильный длинный пинцет, стерильные ватные шарики, влагалищный ватно-марлевые тампон, индивидуальная подкладная, лекарственное средство мазь синтомициновая, стрептомициновая, настойка календулы, масло шиповника, масло облепихи, ихтиол, глицерин, бура с глицерином. Подготовка к манипуляции: 1. Спросить разрешение у пациентки на проведение манипуляции. 2. Информировать о цели манипуляции, кратко о методике её выполнения. 3. Обучить, как и когда извлечь тампон самостоятельно. 4. Уложить на гинекологическое кресло на индивидуальную салфетку. 5. Вымыть руки под краном с мылом двукратным намыливанием, высушить салфеткой. Выполнение манипуляции: 1. Провести туалет наружных половых органов (женщина самостоятельно). 2. Ввести во влагалище зеркало Симпса, обнажив шейку матки. 3. Шейку матки стенки и своды протереть шариком, взятым в корнцанг, очищая их от выделений и слизи. 4. Ввести во влагалище длинным пинцетом ватно-марлевый тампон, обильно смоченный лекарственным средством (мазью) и приложить к шейке матки или в задний свод (по назначению врача). 5. Осторожно извлечь зеркало, удерживая длинным пинцетом на шейке (в своде) введённый тампон. Конец верёвочки тампона остаётся снаружи. 6. Напомнить пациентке, что она должна извлечь тампон за тесёмку через 3-4 часа. Завершение манипуляции: 1. Сообщить пациентке о завершении манипуляции. 2. Дезинфекция многоразового оснащения: зеркало, подъемным корнцангом по ОСТу в 3 этапа (дезинфекции, предстериализационная очистка, стерилизация). Дезинфекция использованных перчаток: (О цикл - промыть, I цикл – погрузить на 60 /) с последующей утилизацией класс «Б» - мешки желтые. 3. Дезинфекция использованного перевязочного материала с последующей утилизацией. 4. Обработать гинекологическое кресло ветошью смоченной в дез. Р-ре дважды с интервалом 15 мин. 5. Вымыть руки обычным способом и осушить. Обработать увлажняющим кремом. 6. Помочь пациентке подняться с кресла. ПРОВЕДЕНИЕ ВЛАГАЛИЩНЫХ ВАННОЧЕК Влагалищные ванночки проводят только при свободном мочевом пузыре и прямой кишки. Обязательно нужно уделить особое внимание туалету наружных половых органов. Ванночки для влагалища назначают перед использованием тампонов и свечей с лекарственными препаратами, вагинальными таблетка. Так же возможно самостоятельное использование при совмещении с некоторыми терапевтическими мероприятиями. Цель: Санация влагалища и влагалищной части шейки матки Показания: Воспалительные процессы влагалища и шейки матки Противопоказания: Кровотечения, менструация, угроза прерывания беременности Оснащение: гинекологическое кресло стерильные наборы гинекологического инструментаров ( зеркало Куско, пинцет, корнцанги), перевязочного материала (шарики, ватные, марлевые тампоны), стерильные перчатки лекарственные средства (фурациллин 1:5000, настой ромашки, эвкалипта, 2% раствор протаргола, перманганат калия 1 ч.л.на 1 литр воды, молочная кислота 3% 1 л, Ромазулан 2 ст. л. – 1 литр, борная кислота 3% - 1л, ваготи 1 ч.л. – 1 л воды и др.), растворы антибиотиков после определения чувствительности Выявление возможных проблем связанных с данным вмешательством: - страх перед гинекологической процедурой - чувство стыдливости, психологический дискомфорт - страх боли перед введением влагалищного зеркала - спазм мышц промежности и влагалища при введение зеркал Последовательность действий при выполнении вмешательства и инфекционная безопасность медицинской сестры и пациента: постелить стерильную клеенку на гинекологическое кресло уложить пациентку на кресло обработать половые органы раствором фурациллина ввести влагалищное зеркало Куско (закрытые ложки зеркала располагаются параллельно половой щели, и вводятся во влагалище, при полном введении развернуть зеркало перпендикулярно влагалищной трубке, раскрыть ложки и закрепить их с помощью винта) очистить от выделений влагалище сухим ватным или марлевым шариком с помощью пинцета влить во влагалище лекарственный раствор, подогретый до 37°С в количестве 25-30 мл (до полного погружения шейки матки) оставить раствор во влагалище на 5 – 10 минут ( ванночка при эрозии шейки матки – первую порцию сразу сливают и заменяют новой, продолжительность ванночки 10 – 15 минут) удалить раствор при наклонении вниз осушить влагалище сухим ватным шариком или тампоном извлечь зеркало (открепить винт, сомкнуть ложки зеркала, повернуть параллельно влагалищной трубке и постепенно извлечь зеркало) вложить между половыми губами сухую стерильную салфетку на 10-15 минут Возможные осложнения: Травматизация слизистой влагалища, невозможное введение зеркала, болевые ощущения при введении зеркала, аллергические реакции на растворы. Последующего ухода не требуется. УХОД ЗА ШВАМИ И СНЯТИЕ ШВОВ Показания: профилактика инфицирования швов Оснащение: пинцеты или корнцанги – 2 шт, перевязочный материал (марлевые салфетки), раствор фурацилина 1:5000, 3% раствор перекиси водорода, антисептик (1% спиртовой раствор бриллиантового зеленого или 5% раствор перманганата калия или 0,05% раствор хлоргексидинабиглюконата). Подготовка к манипуляции 1.Предупредить родильницу о необходимости подмыться перед обработкой швов. 2.Проинформировать пациентку о ходе процедуры. 3. Постелить одноразовую салфетку на гинекологическое кресло. 4.Попросить пациентку, лечь на кресло, согнуть ноги в коленных и тазобедренных суставах, развести их. 5. Вымыть руки гигиеническим способом, высушила одноразовой салфеткой. 6.Надеть одноразовые стерильные перчатки. Подготовка пациентки: 1.Перед проведением процедуры необходимо опорожнить кишечник, мочевой пузырь и подмыться. 2.Пациентка подписывает информированное согласие однократно при поступлении в отделение. 3. Пациентка лежит на кресле, ноги согнуты в коленных и тазобедренных суставах, разведены. Подготовка оснащения для проведения процедуры. 1. Постелить на инструментальный столик стерильную пелёнку и выложила необходимые инструменты и оснащение в определенной последовательности: · пинцет или корнцанг – 2 шт · раствор фурацилина 1:5000 – 500 мл · 3% р-р перекиси водорода · антисептик (1% спиртовой р-р бриллиантового зеленого или 5% р-р перманганата калия или 0,05% р-р хлоргексидинабиглюконата) · перевязочный материал (марлевые салфетки или ватные тампоны) стерильные перчатки Выполнение манипуляции: Обработка швов на промежности: 1. провести туалет наружных половых органов р-ром фурацилина, осушить; 2.обработать швы на промежности 3% р-ром перекиси водорода, затем просушить; 3.обработать антисептиком (1% спиртовым раствором бриллиантового зеленого или 5% раствором перманганата калия или 0,05% раствором хлоргексидинабиглюконата) – по назначению врача; Снятие швов с промежности: 1. провести туалет наружных половых органов р-ром антисептика, осушить; 2.обработать швы на промежности 3% р-ром перекиси водорода, затем просушить; 3.после обработки швов приступить к их снятию; 4.захватить узел шва пинцетом, легким потягиванием вывести подкожную часть нити (она обычно белового цвета в отличии от накожной части темного цвета); 5.подвести острую браншу ножниц под белую часть нити, ее рассекают у поверхности кожи. 6.каждый снятый шов положить на лежащую рядом развернутую маленькую салфетку, которую после снятия всех швов свернуть пинцетом и сбросить в пакет для отходов класса «Б» 7.после снятия швов рубец обработать антисептиком (1% спиртовым раствором бриллиантового зеленого или 5% р-ром перманганата калия или 0,05% раствором хлоргексидинабиглюконата) – по назначению врача. Окончание манипуляции: 1. По мере использования изделия медицинского назначения (ИМН) сразу сбросить: 2. ИМН однократного применения положить в пакет (ёмкость) для отходов класса «Б» с жёлтой маркировкой. 3. ИМН многократного применения положить в ёмкость с дез. Р-ром. 4.Снять перчатки и положить в пакет (ёмкость) для отходов класса «Б» с жёлтой маркировкой. 5. Руки обработать жидким антибактериальным мылом и вымыть гигиеническим способом, осушить. 6.Сделать отметку в листе назначений об обработке и (или) снятии швов. ОСМОТР И ОЦЕНКА СОСТОЯНИЯ НАРУЖНЫХ ПОЛОВЫХ ОРГАНОВ Цель: оценка состояния наружных половых органов. Ресурсы: гинекологическое кресло, одноразовый гинекологический пакет Алгоритм действия. 1. Объясните женщине необходимость данного исследования. 2. Уложите беременную на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку. 3. Наденьте одноразовые перчатки. 4. Осмотрите наружные половые органы: лобок, тип роста волосяного покрова на лобке, прикрывают ли большие и малые губы половую щель. (по женскому и мужскому типу), развитие малых и больших половых губ, состояние промежности, наличие патологических процессов – воспаления, опухолей, изъявлений, кондилом, патологических выделений, рубцов.) 5. Первым и вторым пальцем левой руки разведите большие половые губы и последовательно осмотрите: клитор, уретру, преддверие влагалища, протоки бартолиниевых и парауретральных желез, заднюю спайку и промежность. 6. Первым и вторым пальцем правой руки в нижней трети больших половых губ сначала с одной стороны, а затем с другой пропальпируйте бартолиниевые железы. 7. Попросите женщину встать. 8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекций. 9. Вымойте руки с мылом. Во время осмотра возможны следующие изменения: зияние половой щели и выпячивание слизистой влагалища и шейки матки, увеличивающиеся при потуживании; опущение или выпадение матки; оволосение по «мужскому типу»; рост волос в виде треугольника к пупку, на бёдра, промежность (скудное оволосение – при половом инфантилизме); явление отёка и гиперемии вульвы, больших половых губ, уретры при вульвитах, бартолинитах, уретритах; рубцы на промежности при старых разрывах в родах; наличие варикозных вен в области ануса – геморрой; кондиломы, герпетические высыпания, сифиломы. МЕТОДИКА БИМОНУАЛЬНОГО ИССЛЕДОВАНИЯ Цель: обследование гинекологических пациенток, беременных, родильниц, проведение профилактического осмотра. Оснащение: гинекологическое кресло; стерильные перчатки; пеленка. Подготовительный этап: женщина находится на гинекологическом кресле, покрытом пеленкой, в положении на спине, ноги согнуты в коленных и тазобедренных суставах и разведены. Этапы выполнения манипуляции • Большим и указательным пальцами левой руки разведите большие и малые половые губы. • Второй и третий пальцы правой руки введите во влагалище по задней стенке. • Выясните состояние влагалища: объем, складчатость, растяжимость, наличие патологических процессов (опухоль, рубцы, сужения), состояние влагалищных сводов (уплощение, болезненность, уплотнение тазовой клетчатки). • Выясните состояние шейки матки: определите ее форму, консистенцию, подвижность, чувствительность при смещении. • Для бимануальной пальпации тела матки пальцы левой руки погружайте вниз над лоном по средней линии навстречу второму и третьему пальцам правой руки, перемещенным в передний свод влагалища. Оцените положение, форму, величину, консистенцию, подвижность, болезненность тела матки. Если матка имеет наклон кзади, то пальцы внутренней руки перемещают в задний свод влагалища. • Для определения состояния придатков матки пальцы наружной руки переместите в подвздошную область, а внутренней руки - в боковой свод влагалища (поочередно с правой и левой стороны). Исследуйте величину, форму, болезненность, подвижность яичников и маточных труб. В норме придатки не пальпируются. • Пропальпируйте пальцами внутренней руки стенки таза. • Извлеките пальцы правой руки из влагалища, внимательно осмотрите их на наличие выделений, их характер. • Снимите перчатки и поместите их в емкость с дезинфицирующим ср-вом. Пример описания влагалищного исследования (у рожавшей женщины) Влагалище нормальное. Своды глубокие, подвижные, безболезненные. Шейка матки цилиндрической формы; наружный зев щелевидный, закрыт. Тело матки в anteversio - anteflexio, нормальных размеров, плотное, подвижное, безболезненное. Придатки с обеих сторон не определяются, область их свободна, безболезненна. Выделения – скудные светлые бели без запаха. ПОРЯДОК ИССЛЕДОВАНИЯ ЖЕНЩИНЫ С ПОМОЩЬЮ ЗЕРКАЛА КУСКО Цель: Выявление заболеваний шейки матки и влагалища Ресурсы: Перчатки, Стерильные влагалищные зеркала (двустворчатые Куско) Алгоритм действия: 1. Попросите пациентку лечь на кресло. 2. Наденьте стерильные перчатки. 3. Разведите половые губы указательным и большим пальцами левой руки. 4. Взяв в правую руку двустворчатое зеркало и в сомкнутом виде введите в прямом размере до середины влагалища. Поверните зеркало в поперечный размер и продвиньте до сводов, раскрывая створки и обнажая шейку матки для осмотра. 5. Определите: - цвет слизистой влагалища и шейки матки; - наличие или отсутствие патологических изменений (рубцов, полипов, эрозий); - форму шейки матки (коническая, цилиндрическая, деформированная); - форму наружного зева (округлая, щелевидная); - характер выделений (слизь, гной, кровь). 6. При постепенном извлечении зеркала осмотрите стенки влагалища. ПОРЯДОК ИССЛЕДОВАНИЯ ЖЕНЩИНЫ ЛОЖКООБРАЗНЫМИ ЗЕРКАЛАМИ Цель: Выявление заболеваний шейки матки и влагалища. Ресурсы: Перчатки, Стерильные влагалищные зеркала (ложкообразные с подъемником) Алгоритм действия: 1. Попросите пациентку лечь на кресло. 2. Наденьте стерильные перчатки. 3. Взяв в правую руку ложкообразное зеркало и введите ребром по задней стенке влагалища. Введите в глубину, повернув зеркало поперек, оттесняя кзади промежность. Параллельно ему введите переднее зеркало-подъемник, которым приподняв переднюю стенку влагалища и осмотрите шейку матки и влагалища. 5. Определите: - цвет слизистой влагалища и шейки матки; - наличие или отсутствие патологических изменений (рубцов, полипов, эрозий); - форму шейки матки (коническая, цилиндрическая, деформированная); - форму наружного зева (округлая, щелевидная); - характер выделений (слизь, гной, кровь). 6. При постепенном извлечении зеркала осмотрите стенки влагалища. МЕТОДИКА ВЗЯТИЯ ВЛАГАЛИЩНОГО МАЗКА НА СТЕПЕНЬ ЧИСТОТЫ Показания: Оценка состояния влагалищной флоры. Выделение патологической флоры. Оснащения: Гинекологическое кресло. Индивидуальная пелёнка. Стерильные перчатки. Влагалищные зеркала. Ложечка Фольтмана, предметное стекло. 2. Скажите женщине, что будет сделано и какого ожидать результата. 3. Наденьте на обе руки новые одноразовые или стерильные перчатки. 4. Обеспечьте освещение достаточное для осмотра шейки матки. 5. Приготовьте инструменты: гинекологические зеркала, ложечку Фолькмана. предметное стекло. 6. Обработайте кресло ветошью, смоченной 0,5% раствором гипохлорита кальция, и постелите чистую пеленку. 7. Уложите женщину на гинекологическое кресло. 8. Введите гинекологическое зеркало (см.2.2). Ложечкой Фолькмана или желобоватым ЗОНДОМ возьмите отделяемое из заднего свода, и нанеси на предметное стекло (вдоль). 9. Осторожно выведите из влагалища гинекологическое зеркало, опустите в 3% р-р хлорамина. 10. Снимите одноразовые перчатки, выбросите их, согласно показаниям, многоразовые перчатки снимите, выворачивая наизнанку, и погрузите в 3% раствор хлорамина. 11. Вымойте руки водой с мылом. 12. Подпишите направление. - Номер кабинета. - ФИО. - Возраст. - Место работы или учебы. - Назначение мазка (мазок на степень чистоты). - Дата. - Подпись врача или акушерки. - Отправьте мачок в лабораторию Степень чистоты влагалищного содержимого. Первая степень чистоты. Видны эпителиальные клетки (If и влагалищные палочки (2) Вторая степень чистоты. Видны эпителиальные клетки (I) и влагалищные палочки (2) и единичные лейкоциты (St и comma variahile (4). Третья степень чистоты. Влагалищных палочек меньше (2), много лейкоцитов (3), comma variahile (4) и кокков (5). Четвертая степень чистоты. Влагалищные палочки исчезли. Много лейкоцитов (3). Многочисленные кокки (5), trichomonas vagina/is (6). ВЗЯТИЕ ВЛАГАЛИЩНОГО МАЗКА НА ВЫЯВЛЕНИЕ ГОНОРЕИ Показания: 1) пациенткам, поступающим в гинекологическое отделение, в родильное отделение; 2) в женской консультации при обследовании гинекологических больных; 3) при профилактическом осмотре. Оснащение рабочего места: 1) зеркала ложкообразные или створчатые; 2) ватные тампоны; 3) предметные стекла; 4) пинцет; 5) шпатель; 6) желобоватый зонд; 7) ложечка Фолькмана; 8) корнцанг; 9) бланки направления; 10) гинекологическое кресло; 11) индивидуальная пеленка; 12) стерильные перчатки. Последовательность выполнения: Подготовительный эта. 1. Накануне и в день взятия мазков пациентка не должна иметь половые сношения, делать спринцевания и не должна мочиться за 2 часа перед взятием мазков. 2. Уложить пациентку на гинекологическое кресло, покрытое индивидуальной пеленкой. 3. Подготовить предметное стекло, разделив его на 3 части, промаркировав «U»,»C»,»V». 4. Вымыть руки, просушить, надеть стерильные перчатки. Выполнение: 1. Взятие мазка из уретры. Для этого пальцем, введенным во влагалище слегка массируют ее через переднюю стенку влагалища. Первую порцию выделений из уретры полагается снять ватным шариком, а затем ввести ложечку Фолькмана или желобоватый зонд в мочеиспускательный канал – на глубину не более 1,5 –2 см. Материал из уретры получают легким поскабливанием и наносят на предметное стекло в виде кружочка и обозначают буквой – U. 2. После взятия мазков из уретры, во влагалище вводят стерильное зеркало, обнажают шейку матки и протирают стерильным ватным тампоном. Второй конец стерильной ложечки Фолькмана вводят в цервикальный канал и легким поскабливанием берут мазок и в виде штриха наносят на предметное стекло обозначенное буквой С (шейка). 3. Взятие мазка из влагалища. Мазок берется шпателем или пинцетом из заднего свода влагалища и в виде штриха наносится на предметное стекло обозначенное буквой V (влагалище). Заключительный этап выполнения манипуляции. 1. Извлечь зеркала и погрузить в дезинфицирующее средство. 2. Снять перчатки, погрузить в дезинфицирующее средство. 3. Заполнить направление: фамилия, имя, отчество, возраст, адрес, наименование исследования, дата, номер участка женской консультации, фамилия врача или акушерки. МЕТОДИКА ВЗЯТИЯ МАЗКА НА ОНКОЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ Показания: 1) пациенткам, поступающим в гинекологическое, родильное отделение (больницу); 2) в женской консультации при обследовании гинекологических больных; 3) при профилактическом осмотре. Оснащение рабочего места: 1) зеркала ложкообразные или створчатые; 2) ватные тампоны; 3) предметные стекла; 4) пинцет; 5) бланки направления; 6) цитощетка; 7) ложечка Фолькмана; 8) стерильные перчатки; 9) гинекологическое кресло; 10) индивидуальная пеленка. Подготовительный этап выполнения манипуляции. 1. Подготовить необходимый инструментарий. 2. Промаркировать предметные стекла. 3. Тщательно вымыть руки с мылом, просушить, надеть стерильные перчатки. 4. Укладываем пациентку на гинекологическое кресло, покрытое индивидуальной пеленкой. Основной этап выполнения манипуляции. 5. Ввести зеркало во влагалище и обнажить шейку матки. 6. Ватным тампоном удалить излишки слизи из влагалища. 7. Вскрыть блистерную упаковку цитощетки со стороны рукоятки. 8. Ввести цитощетку в цервикальный канал, повернуть на 360°. 9. При заборе материала с поверхности шейки матки, согнуть рабочую часть цитощетки под прямым углом по отношению к рукоятке (не вскрывая упаковки). 10. Ввести инструмент до касания с поверхностью шейки и медленно повернуть на полный оборот. 11. Мазок получить путем «прокатывания» цитощетки по предметному стеклу, для посева на флору – цитощетку «прокатывают» по среде или помещают в транспортную колбу. Заключительный этап. 12. Извлечь зеркала, погрузить в дезинфицирующим средством. 13. Снять перчатки, поместить в емкость с дезинфицирующим средством. 14. Заполняем направление: фамилия, имя, отчество, возраст, домашний адрес, диагноз, дата последней менструации, дата взятия материала и номер, соответствующий номеру стекла, фамилия врача или акушерки. МЕТОДИКА ВЛАГАЛИЩНОГО СПРИНЦЕВАНИЯ ГИНЕКОЛОГИЧЕСКОЙ БОЛЬНОЙ СМ ВЫШЕ. МЕТОДИКА ВЛАГАЛИЩНОГО ОРОШЕНИЯ ДОВРАЧЕБНАЯ ПОМОЩЬ БОЛЬНОЙ ПРИ КРОВОТЕЧЕНИЯХ ИЗ ПОЛОВЫХ ПУТЕЙ 1. Немедленно вызвать врача! 2. Уложить больную в постель или на кушетку, из под головы убрать подушку и подложить ее под ноги. 3. На низ живота положить пузырь со льдом, нельзя использовать грелку, компрессы и т.д. 4. Взять кровь для определения группы и резус-фактора, обеспечить проведение общего анализа крови. 5. Если состояние больной тяжелое (при значительной кровопотере), сделать пункцию вены и настроить внутривенное введение 5% раствора глюкозы или изотонического раствора натрия хлорида, лучше плазмозаменителей – полиглюкина или реополиглюкина. 6. Следить за общим состоянием женщины (оценивать цвет кожи, слизистых оболочек, измерять АД, подсчитывать пульс). 7. Следить за количеством кровянистых выделений и обеспечить возможность оценки кровопотери (пеленки не выбрасывать до прибытия врача). 8. При кровотечении, обусловленном повреждением наружных половых органов (особенно клитора), наложить прижимающую повязку. После прибытия врача медицинская сестра четко выполняет его назначения, вводит кровоостанавливающие (10 мл 10% раствора кальция хлорида, 1 мл 1% раствора викасола и т.п.) и сокращающие (окситоцин- в/в капельно по 5 ME в 500 мл 0,9% раствора натрия хлорида или 5% раствора декстрозы (глюкозы) (в тяжелых случаях - до 20 МЕ (4 мл)) или в/в струйно медленно в разведении по 5 МЕ., метилэргометрин) средства, ассистирует ему во время гинекологического исследования, готовит набор инструментов и пациентку к проведению лечебно-диагностического выскабливания стенок полости матки и помогает врачу во время его проведения. При кровотечении, возникающем в связи с раком шейки матки, шеечной беременностью (для уменьшения кровопотери в процессе подготовки к оперативному вмешательству), травмах влагалища медицинская сестра помогает в проведении тугой тампонады влагалища. ПОДГОТОВКА БЕРЕМЕННОЙ К ОПЕРАЦИИ «ИСКУССТВЕННЫЙ МЕДИЦИНСКИЙ АБОРТ» Обследование: Гинекологический осмотр и консультация. Анализ крови на бета-ХГЧ. УЗИ малого таза. Определение группы крови и резуса. Мазок на флору. Анализ на ВИЧ, гепатит и сифилис. В дополнение к этому могут быть рекомендованы и некоторые другие обследования: Определение свертываемости крови. Кардиограмма. Общий анализ крови. Диагностика скрытых урогенительных инфекций. Помимо медицинского обследования врачи дадут несколько рекомендаций по подготовке к аборту: Накануне дня аборта необходимо следить за своим питанием: отдать предпочтение только легким блюдам и ничего не есть после 8-9 вечера. В день проведения аборта необходимо отказаться от любой воды и еды, а также курения и употребления жвачки. Все это вызывает секрецию желудочного сока, что нежелательно при ведении наркоза. Единственное исключение – медикаментозный аборт, перед которым рекомендуют съесть легкий завтрак, чтобы улучшить всасываемость препарата. Важно провести в день перед операцией полный туалет половых органов, снять украшения (если они есть), сбрить растительность. С собой в больницу нужно взять ночную рубашку, халат, простынь, полотенце, белье и прокладки. Следует заранее продумать, кто сможет забрать вас домой после больницы и побыть рядом, хотя бы первое время. Необходимо, чтобы дома был запас прокладок, болеутоляющее, рекомендованное врачом. Следует заранее спросить у врача телефоны, по которым можно будет обратиться к нему в случае появления осложнений и уточнить, когда необходимо будет приехать на обследование в следующий раз. ОПРЕДЕЛЕНИЕ ВСДМ Фиксируют начало ленты у середины верхнего края лонного сочленения одной рукой и располагают сантиметровую ленту по средней линии живота пациентки. Отмечают ребром ладони второй руки наиболее выступающий уровень дна матки (на сантиметровой ленте). Определяют высоту дна матки в сантиметрах. После исследования в перчатках сантиметровую ленту двукратно протирают дезинфицирующим средством, однократно — кушетку, подкладную клеенку и пеленку сбрасывают. Снимают перчатки и помещают их в дезинфицирующий раствор (согласно инструкции). Моют и сушат руки с использованием мыла или антисептика. 16 нед. — 6 см; 20 нед — 12—14 см; 24 нед — 20 см; 28 нед. — 24—26 см; 32 нед. — 28—30 см; 36 нед. — 32—34 см; 40 нед. — 28—30 см. ОСМОТР ШЕЙКИ МАТКИ В ЗЕРКАЛАХ Гинекологическое кресло покрывают индивидуальной клеенкой или стерильной пеленкой. Предлагают пациентке лечь на гинекологическое кресло на спину, фиксируя ноги в ногодержателях. Обрабатывают руки одним из способов. Надевают стерильные перчатки. Створчатое зеркало берут в правую руку (фото 19 А). Указательным и большим пальцами левой руки разводят половые губы; створчатое зеркало вводят сомкнутым в прямом размере до середины влагалища (фото 19 Б). Переводят зеркало в поперечный размер и продвигают до сводов (фото 19 В). Раскрывают створки (фото 19 Г). Фиксируют зеркало винтом (фото 19 Д). Осматривают шейку матки, стенки влагалища |
