Экзамен акушерство-гинекология-1. 1. Анатомия, физиология матки в возрастном аспекте и при беременности. Матка
 Скачать 3.33 Mb. Скачать 3.33 Mb.
|
|
1.Анатомия, физиология матки в возрастном аспекте и при беременности. Матка (uterus, metra, hystera) — непарный полый мышечный орган, располагающийся в малом тазу между мочевым пузырем (спереди) и прямой кишкой (сзади). Длина матки колеблется от 6,0 до 7,5 см, из которых на шейку приходится 2,5—3 см. Ширина в области дна — 4—5,5 см, толщина стенок — 1—2 см. Матка имеет форму сплющенной спереди назад груши. В ней различают дно, тело и шейку. Дно матки (fundus uteri) — верхняя часть, выступающая выше уровня вхождения в матку маточных труб. Тело матки (corpus uteri) имеет треугольные очертания, суживаясь постепенно по направлению к шейке. Шейка (cervix uterei) — продолжение тела. В ней различают влагалищную часть (portio vaginalis) и верхний отрезок, непосредственно примыкающий к телу (portio suprovaginales) 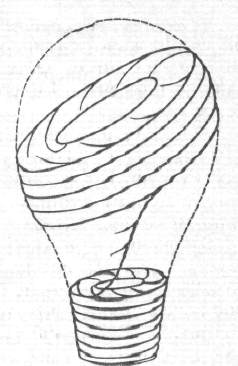 На фронтальном срезе (рис. 7) полость матки имеет вид треугольника с основанием, обращенным к дну матки, и вершиной — к шейке. В области углов основания в полость матки открываются маточные трубы. Вершина треугольника полости матки продолжается в канал шейки матки (canalis cervicalis uteri). На границе между телом матки и шейкой располагается небольшой отдел — перешеек матки (Isthmus uteri), из которого во время беременности формируется нижний сегмент матки. Канал шейки матки имеет 2 сужения. Место перехода шейки матки в перешеек соответствует внутреннему зеву (orificum uteri internum ). Во влагалище канал шейки открывается наружным зевом (orificum uteri externum). Это отверстие бывает круглым (у нерожавших) или поперечно-овальным (у рожавших). Наружный зев шейки матки ограничен двумя губами — передней (labium anterius) и задней (labium posterius). На фронтальном срезе (рис. 7) полость матки имеет вид треугольника с основанием, обращенным к дну матки, и вершиной — к шейке. В области углов основания в полость матки открываются маточные трубы. Вершина треугольника полости матки продолжается в канал шейки матки (canalis cervicalis uteri). На границе между телом матки и шейкой располагается небольшой отдел — перешеек матки (Isthmus uteri), из которого во время беременности формируется нижний сегмент матки. Канал шейки матки имеет 2 сужения. Место перехода шейки матки в перешеек соответствует внутреннему зеву (orificum uteri internum ). Во влагалище канал шейки открывается наружным зевом (orificum uteri externum). Это отверстие бывает круглым (у нерожавших) или поперечно-овальным (у рожавших). Наружный зев шейки матки ограничен двумя губами — передней (labium anterius) и задней (labium posterius).Стенка матки состоит из трех основных слоев. Наружный слой (perimetrium) представлен висцеральной брюшиной, сросшейся с маткой и являющейся ее серозной оболочкой. Средний слой (miometrium) — мышечная оболочка, составляющая главную часть стенки. Гладкомышечные волокна переплетаются в различных направлениях. В теле матки (и особенно в дне) значительно больше мышечной, чем соединительной, ткани. В шейке матки, наоборот, более выражена соединительнотканная структура. Внутренний слой (endometrium) является слизистой оболочкой, покрытой мерцательным эпителием, не имеющей складок. Она пронизана простыми трубчатыми железами (glandulae uterinae). В слизистой оболочке шейки, кроме трубчатых желез, находятся слизистые железы (glandulae cervicalis).  Матка увеличивается в размерах в течение всей беременности. В конце ее матка занимает почти всю полость живота. Длина небеременной матки равна 7 — 8 см, а к концу беременности — 37 — 38 см. Поперечник увеличивается с 4 — 5 до 25 — 26 см, переднезадний размер — до 24 см. Масса небеременной матки — 50 г (у рожавших до 100 г), в конце беременности — 1000— 1200 г (без плодного яйца). Объем полости матки к концу беременности возрастает в 500 раз. Увеличение матки происходит главным образом за счет гипертрофии ее мышечных волокон. Каждое мышечное волокно удлиняется в 10—12 раз и утолщается в 4—5 раз; одновременно происходят размножение мышечных волокон, рост вновь образованных мышечных элементов, сетчато-волокнистого и аргирофильного «каркаса» матки, который неразрывно связан с ее мускулатурой. Матка увеличивается в размерах в течение всей беременности. В конце ее матка занимает почти всю полость живота. Длина небеременной матки равна 7 — 8 см, а к концу беременности — 37 — 38 см. Поперечник увеличивается с 4 — 5 до 25 — 26 см, переднезадний размер — до 24 см. Масса небеременной матки — 50 г (у рожавших до 100 г), в конце беременности — 1000— 1200 г (без плодного яйца). Объем полости матки к концу беременности возрастает в 500 раз. Увеличение матки происходит главным образом за счет гипертрофии ее мышечных волокон. Каждое мышечное волокно удлиняется в 10—12 раз и утолщается в 4—5 раз; одновременно происходят размножение мышечных волокон, рост вновь образованных мышечных элементов, сетчато-волокнистого и аргирофильного «каркаса» матки, который неразрывно связан с ее мускулатурой.Гиперплазия мышечных волокон происходит главным образом в первой половине беременности (в течение первых 18 — 20 нед). Стенки матки достигают наибольшей толщины (3 — 4 см) к концу первой половины беременности. В более поздние сроки матка увеличивается в основном за счет растяжения ее стенок растущим плодом, его оболочками и водами. Увеличению полости матки способствует вертикальное вытяжение спиралевидно располагающихся мышечных волокон матки (рис. 33). К концу беременности стенки матки истончаются до 0,5 — 1 см. Соединительная ткань матки разрастается и разрыхляется. Количество эластических волокон нарастает. Все это приводит к размягчению матки, увеличению ее пластичности и эластичности. Матка приобретает способность изменять форму, величину, емкость, тонус, возбудимость и сократительную функцию. Слизистая оболочка матки претерпевает существенные изменения, превращаясь в децидуальную (отпадающую) оболочку. Со  судистая сеть матки значительно увеличивается. Артерии и вены маткиудлиняются и расширяются; особенно удлиняются вены и увеличивается их просвет. Ход сосудов становится извилистым, шпорообразным, что позволяет им приспособиться к изменениям величины матки при ее сокращениях (рис. 34). Сосудистая сеть матки увеличивается не только за счет удлинения артерий и вен, но также путем образования новых сосудов. Лимфатические сосуды тоже расширяются и удлиняются. судистая сеть матки значительно увеличивается. Артерии и вены маткиудлиняются и расширяются; особенно удлиняются вены и увеличивается их просвет. Ход сосудов становится извилистым, шпорообразным, что позволяет им приспособиться к изменениям величины матки при ее сокращениях (рис. 34). Сосудистая сеть матки увеличивается не только за счет удлинения артерий и вен, но также путем образования новых сосудов. Лимфатические сосуды тоже расширяются и удлиняются.Во время беременности кровоснабжение матки резко возрастает, во много раз увеличивается количество крови, протекающей через ее сосуды. В матке сохраняется относительно постоянное и оптимальное кровоснабжение, не подвергающееся особым изменениям при возникновении процессов, сопровождающихся перераспределением крови (шок, кровопотеря и др.). Существует мнение, что в беременной матке образуется своеобразное! депо крови Э  ти изменения в сосудистой системе и кровоснабжении матки имеют важное значение в отношении доставки плоду питательных веществ и кислорода не только в миометрии, но и в материнской части плаценты. Нервные элементы матки гипертрофируются и увеличиваются в числе, резко возрастает количество чувствительных рецепторов. Эти рецепторы имеют важное значение в передаче импульсов от плода в центральную нервную систему матери. ти изменения в сосудистой системе и кровоснабжении матки имеют важное значение в отношении доставки плоду питательных веществ и кислорода не только в миометрии, но и в материнской части плаценты. Нервные элементы матки гипертрофируются и увеличиваются в числе, резко возрастает количество чувствительных рецепторов. Эти рецепторы имеют важное значение в передаче импульсов от плода в центральную нервную систему матери.В стенке беременной матки возрастает содержание кальция, микроэлементов, гликогена и фосфокреатинина, необходимых для сократительной деятельности ее во время родов. Отмечено наличие в матке биологически активных веществ — серотонина и катехоламинов. В перешейке матки процессы гипертрофии и гиперплазии выражены значительно слабее, чем в теле матки; соединительная ткань разрыхляется, количество эластических волокон возрастает. В шейке матки мышечных элементов меньше, чем в ее теле; процесс гипертрофии в них выражен незначительно, число эластических волокон увеличивается, соединительная ткань разрыхляется, сосудистая сеть резко возрастает. Артерии и вены удлиняются, вены расширяются. Сосудистая сеть (главным образом венозная) развивается настолько сильно, что шейка матки напоминает кавернозную (губчатую) ткань. В шейке матки постепенно развиваются застойные явления, она становится синюшной, отечной, размягченной, шеечный канал заполнен густой слизью (слизистая пробка). До IV месяца беременности плодное яйцо находится в полости матки. С IV месяца беременности нижний полюс растущего плодного яйца растягивает перешеек матки и помещается в нем. С этого момента перешеек входит в состав плодовместилища и превращается в нижний сегмент матки. Во время родов перешеек вместе с шейкой матки превращается в выходную трубу. Шейка матки в конце беременности кажется укороченной в связи с тем, что головка плода опускается во вход малого таза (у первородящих) и укорачивает влагалищные своды. Длина канала шейки матки при этом не изменяется. Серозный покров матки растягивается, но в то же время не истончается. Наружный и внутренний зев матки у первобеременных остается закрытым до родов; у повторнобеременных канал шейки матки в последние месяцы беременности расширяется и нередко пропускает палец. Форма беременной матки также изменяется. В ранний срок беременности отмечается выпячивание того угла матки, где произошла имплантация яйца. С III месяца беременности матка округляется, становится шаровидной, а в дальнейшем яйцевидной. Положение матки меняется в соответствии с ее ростом. В самом начале беременности перегиб матки кпереди увеличивается, а в дальнейшем угол между телом и шейкой матки исчезает, матка выпрямляется, нередко наклоняется вправо и немного поворачивается левым ребром кпереди, правым — кзади. По истечении II месяца беременности дно матки поднимается выше плоскости входа в малый таз, в конце IX месяца оно достигает подреберья. Возбудимость матки в первые месяцы беременности понижена; с увеличением срока беременности она возрастает, достигая наивысшей степени к родам. По данным некоторых авторов, увеличение возбудимости матки наблюдается в первые месяцы беременности и в конце ее. Во время беременности происходят нерегулярные слабые безболезненные сокращения матки, способствующие кровообращению в системе межворсинчатых пространств и в матке. Эти сокращения женщины почти не ощущают. С VIII —IX месяца беременности сократительная деятельность матки усиливается, а к концу беременности сокращения становятся чаще и сильнее. Маточный цикл. Под влиянием гормонов яичника, образующихся в фолликуле и желтом теле, происходят циклические изменения тонуса, возбудимости и кровенаполнения матки. Однако наиболее выраженные циклические изменения наблюдаются в эндометрии. Сущность их сводится к правильно повторяющемуся процессу пролиферации, последующему качественному изменению, отторжению и восстановлению того слоя слизистой оболочки, который обращен к просвету матки. Этот слой, подвергающийся циклическим изменениям, называется функциональным слоем эндометрия. Слой слизистой оболочки, прилегающий к миометрию, циклическим изменениям не подвергается и носит название базального слоя. Маточный цикл, так же как и яичниковый, продолжается 28 дней (реже 21 или 30 — 35 дней) и в нем отмечаются следующие фазы: десквамация, регенерация, пролиферация и секреция1. Фаза десквамации проявляется менструальным кровевыделением, продолжающимся обычно 3 — 5 дней; это собственно менструация. Функциональный слой слизистой оболочки распадается, отторгается и выделяется наружу вместе с содержимым маточных желез и кровью из вскрывшихся сосудов. Фаза десквамации эндометрия совпадает с началом гибели желтого тела в яичнике. Фаза регенерации слизистой оболочки начинается еще в период десквамации и заканчивается к 5 —6-му дню от начала менструации. Восстановление функционального слоя слизистой оболочки происходит за счет разрастания эпителия остатков желез, располагающихся в базальном слое, и путем пролиферации других элементов этого слоя (строма, сосуды, нервы). Фаза пролиферации эндометрия совпадает с созреванием фолликула в яичнике и продолжается до 14-го дня цикла (при 21-дневном цикле — до 10—11-го дня). Под влиянием эстрогенных гормонов, воздействующих на нервные элементы и процессы обмена в матке, происходят пролиферация стромы и рост желез слизистой оболочки. Железы вытягиваются в длину, затем штопорообразно извиваются, но секрета не содержат. Слизистая оболочка матки утолщается в этот период в 4—5 раз. Фаза секреции совпадает с развитием и расцветом желтого тела в яичнике и продолжается с 14—15-го до 28-го дня, т.е. до конца цикла. Под влиянием гормона желтого тела в слизистой оболочке матки происходят важные качественные преобразования. Железы вырабатывают секрет, полость их расширяется; в стенках образуются бухтообразные выпячивания. Клетки стромы увеличиваются и слегка округляются, напоминая деци-дуальные клетки, образующиеся при беременности. В слизистой оболочке усиливается синтез и метаболизм гликогена, мукополисахаридов, липидов, в нем откладываются фосфор, калий, железо и другие микроэлементы, повышается активность ферментов. В секреторной фазе в эндометрии образуются простагландины. В результате указанных изменений в слизистой оболочке создаются условия, благоприятные для развития зародыша, если произойдет оплодотворение. В конце фазы секреции происходит серозное пропитывание стромы; появляется диффузная лейкоцитарная инфильтрация функционального слоя, сосуды его удлиняются, приобретают спиралевидную форму, в них образуются расширения, возрастает число анастомозов (непосредственно перед менструацией сосуды суживаются, что способствует возникновению некроза и десквамации). +Если беременность не наступает, желтое тело погибает, функциональный слой эндоментрия, достигший фазы секреции, отторгается, появляется менструация. После этого возникает новая волна циклических изменений во всем организме, яичнике и матке. Вновь повторяются созревание фолликула, овуляция и развитие желтого тела в яичнике и соответствующие превращения в слизистой оболочке матки. Величина матки и высота стояния ее дна в различные сроки беременности. В конце I акушерского месяца беременности (4 нед) величина матки достигает приблизительно размера куриного яйца. В этот срок определение беременности почти невозможно. В конце II акушерского месяца беременности (8 нед) величина матки приблизительно соответствует размерам гусиного яйца. В конце III акушерского месяца беременности (12 нед) размер матки достигает величины головки новорожденного, ее асимметрия исчезает, матка заполняет верхнюю часть полости таза, дно ее доходит до верхнего края лобковой дуги. Начиная с IV месяца беременности дно матки прощупывается через брюшные стенки и о сроке беременности судят по высоте стояния дна матки (рис. 63). При этом следует помнить, что на высоту стояния дна матки могут влиять размер плода, избыточное количество околоплодных вод, двойня, неправильное положение плода и другие особенности течения беременности. Поэтому высота стояния матки при определении срока беременности учитывается в совокупности с другими признаками (последняя менструация, первое шевеление плода и др.). В конце IV акушерского месяца (16 нед) дно матки располагается на середине между лобком и пупком (на четыре поперечных пальца выше симфиза). В конце V акушерского м е с я ц а (20 нед) дно матки на два поперечных пальца ниже пупка; заметно выпячивание брюшной стенки. В конце VI акушерского месяца (24 нед) дно матки находится на уровне пупка. В конце VII акушерского месяца (28 нед) дно матки определяется на 2 — 3 пальца выше пупка. В конце VIII акушерского месяца (32 нед) дно матки стоит посередине между пупком и мечевидным отростком. Пупок начинает сглаживаться. Окружность живота на уровне пупка 80 — 85 см. В конце IX акушерского месяца (36 нед) дно матки поднимается ДО мечевидного отростка и реберных дуг — это наивысший уровень стояния дна беременной матки. Окружность живота — 90 см. Пупок сглажен. В конце X акушерского м ее я ц а (40 нед) дно матки опускается до уровня, на котором оно находилось в конце VIII месяца, т. е. до середины расстояния между пупком и мечевидным отростком. Пупок выпячивается. Окружность живота 95 — 98 см, головка плода опускается, у первоберемен-ных прижимается ко входу в таз или стоит малым При одинаковом уровне стояния дна матки VIII и X месяцы беременности отличаются по окружности живота (на VIII месяце окружность живота 80 — 85 см, на X месяце —95 —98 см), Для распознавания срока беременности известное значение имеют измерение высоты стояния матки над лобком и объем живота. Высоту стояния дна матки над лобком измеряют сантиметровой лентой или тазомером. Женщина лежит на спине, ноги выпрямлены; мочевой пузырь перед исследованием нужно опорожнить. Измеряют расстояние между верхним краем симфиза и наиболее выдающейся точкой дна матки. Высота стояния дна матки при одном и том же сроке беременности у разных женщин варьирует в пределах 2 — 4 см, поэтому указанные сведения при определении срока беременности имеют относительное значение. Во второй половине беременности измеряют окружность живота сантиметровой лентой, которую спереди накладывают на уровень пупка, а сзади -на середину поясничной области. При измерении длины плода выясняют дополнительные данные для определения срока беременности. Точное измерение плода затруднительно и получаемые при этом сведения имеют только ориентировочный характер. Измерения производят с помощью обычного тазомера. Женщина лежит на спине; мочевой пузырь должен быть опорожнен. Ощупав через брюшную стенку части плода, одну пуговку тазомера устанавливают на нижний полюс головки, другую — на дно матки, где чаще всего находятся ягодицы плода (рис. 64). Установлено, что расстояние от нижнего полюса головки до тазового конца составляет половину длины плода (от темени до пяток). Поэтому величину, полученную при измерении расстояния от нижнего полюса головки до ягодиц, умножают на 2. Из полученного числа вычитают 3 — 5 см в зависимости от толщины брюшных стенок. Установив таким образом длину плода, делят это число на 5 и получают срок беременности. Определение срока дородового отпуска. Установление срока беременности приобретает особое значение при определении срока дородового отпуска работницам, служащим и колхозницам. Оно производится на основании учета всех данных анамнеза и объективного исследования. Учитываются сроки последней менструации и первого шевеления плода, а также данные исследования при предыдущих посещениях беременной женской консультации. Для определения срока дородового отпуска особенно важное значение имеет первая явка беременной в женскую консультацию вскоре после прекращения менструаций и установление беременности в ранние сроки. Данные исследования матки у разных женщин при одном и том же сроке беременности неодинаковы, что зависит от величины и положения плода, количества околоплодных вод, высоты стояния предлежащей части и т. д. У большинства женщин при 32-недельной беременности дно матки находится на середине между пупком и мечевидным отростком или несколько выше этого уровня. Высота стояния дна матки над уровнем лобка при измерении сантиметровой лентой составляет 28 — 30 см. Головка у первобеременных прижата к тазу, у повторнобеременных — подвижна; лобно-затылочный размер в среднем составляет 9,5—10 см; окружность живота —85 —90 см. Более информативны результаты ультразвуковой фотометрии. 2 . Диагностика беременности. Определение срока Бер-сти. Выдача детского отпуска. |
