Коленный рефлекс. Коленный рефлекс, его характеристика, значение для клиники и способы исследования
 Скачать 277.08 Kb. Скачать 277.08 Kb.
|
|
Коленный рефлекс, его характеристика, значение для клиники и способы исследования. Коленный рефлекс описан одновременно Вестфалем и Эрбом в 1875 г., т. е. ранее всех иных сухожильных рефлексов. Возникает при непродолжительном растяжении четырёхглавой мышцы бедра, вызванном лёгким ударом по сухожилию этой мышцы под надколенником. При ударе сухожилие растягивается, действуя в свою очередь на мышцу-разгибатель, что вызывает непроизвольное разгибание голени. Коленный рефлекс является классическим примером моносинаптического рефлекса. Этот тест позволяет оценить связь между сенсорными нервами, связанными с рецепторами растяжения в мышце, спинным мозгом и двигательными нейронами, аксоны которых идут от мотонейронов передних рогов спинного мозга к мышце бедра, так как все эти структуры участвуют в образовании данного (моносинаптического) рефлекса. В случае какого-либо заболевания или повреждения одной из структур данный рефлекс у человека может отсутствовать. Р 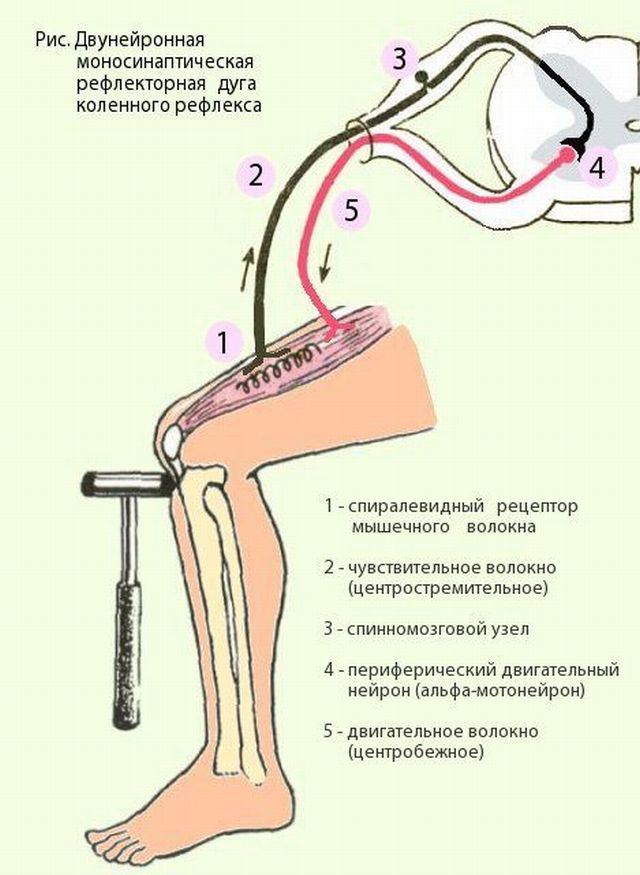 ефлекторная дуга коленного рефлекса возникающий в нервных чувствительных окончаниях сухожилия импульс проводится чувствительными волокнами нерва в клетки (находящиеся в межпозвоночном ганглии) и по аксонам их, через задний чувствительный корешок, — в задний рог спинного мозга. Здесь центростремительная, афферентная часть рефлекторной дуги может заканчиваться, передавая импульс на «вставочный нейрон» (сочетательная часть рефлекторной дуги), который и устанавливает контакт с двигательными клетками передних рогов. От последних импульс по двигательным волокнам переднего корешка и нерва достигает мышцы, вызывая ее сокращение (центробежная, или эфферентная, часть рефлекторной дуги). ефлекторная дуга коленного рефлекса возникающий в нервных чувствительных окончаниях сухожилия импульс проводится чувствительными волокнами нерва в клетки (находящиеся в межпозвоночном ганглии) и по аксонам их, через задний чувствительный корешок, — в задний рог спинного мозга. Здесь центростремительная, афферентная часть рефлекторной дуги может заканчиваться, передавая импульс на «вставочный нейрон» (сочетательная часть рефлекторной дуги), который и устанавливает контакт с двигательными клетками передних рогов. От последних импульс по двигательным волокнам переднего корешка и нерва достигает мышцы, вызывая ее сокращение (центробежная, или эфферентная, часть рефлекторной дуги).В осуществлении коленного рефлекса участвуют и другие интернейроны (например, клетки Реншоу), а также гамма-мотонейроны, которые контролируют степень растяжения мышечных веретен. Значение в медицине В других частях тела, в частности на верхних конечностях, также наблюдаются сокращения мышц при ударе по их сухожилиям (примеры: лучезапястный рефлекс, рефлекс с сухожилия двуглавой мышцы плеча). Однако коленный рефлекс является наиболее значимым из всех сухожильных рефлексов. Проверка коленного рефлекса является, в свою очередь, проверкой функционирования бедренного нерва и поясничных сегментов спинного мозга со второго по четвёртый (L2-L4). Отсутствие, снижение(гипорефлексия) или повышение (гиперрефлексия) коленного рефлекса — важные симптомы некоторых болезней головного и спинного мозга. Например, при сухотке спинного мозга (лат. tabes dorsalis) коленный рефлекс снижается на обеих ногах (симптом Эрба-Вестфаля) Этот симптом проявляется на ранней стадии спинной сухотки и является одним из важных признаков болезни при диагностических исследованиях. Методы исследования +Для исследования коленных рефлексов нижних конечностей желательно, чтобы пациент находился в лежачем положении и голова больного должна находиться слева от врача. Левой рукой врач приподнимает пассивно расслабленные ноги пациента так, чтобы пятки соприкасались с поверхностью кушетки, а колени были одинаково согнуты под тупым углом. Далее врач наносит удары молоточком (одинаковой силы) ниже коленной чашечки по сухожилию четырехглавой мышцы, сравнивая интенсивность рефлексов, справа и слева. https://www.edumedia-sciences.com/ru/media/571 Время коленного рефлекса у человека. Процессы, определяющие его продолжительность Время от момента нанесения раздражения до ответной реакции называется временем рефлекса. Время, в течение которого нервный импульс проходит через нервный центр называется центральным временем рефлекса.Центральным временем рефлекса называют время проведения возбуждения в ЦНС. +Оно тем больше, чем сложнее рефлекс, (чем больше промежуточных нейронов участвует в его осуществлении, тем больше происходит синаптических переключений). Время рефлекса зависит от силы раздражителя.Чем больше сила раздражения, тем меньше время рефлекса и наоборот. Например, время коленного рефлекса = 25мсек; центральное время коленного рефлекса = 3 мсек. ФИЗИОЛОГИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ Центральная нервная система (ЦНС) выполняет в организме интегративную функцию, объединяя в единое целое все ткани и органы организма. Она регулирует тонус мышц, инициирует все виды двигательной активности, контролирует работу вегетативных органов, отвечает за связь организма с окружающей средой, обеспечивая его приспособление к факторам внешней среды. К ЦНС относят головной и спинной мозг. Спинной мозг представляет собой тяж, длиной 45 см у мужчин и около 42 см у женщин. Он имеет сегментарное строение (31-33 сегмента). Каждый его сегмент связан с определенной частью тела. Спинной мозг состоит из пяти отделов: шейный (С1-С8), грудной (Th1-Th12), поясничный (L1-L5), крестцовый (S1-S5) и копчиковый (Co1-Co3). В процессе эволюции в спинном мозге сформировалось два утолщения: шейное (сегменты, иннервирующие верхние конечности) и пояснично-крестцовое (сегменты, иннервирующие нижние конечности), как результат повышенной нагрузки на эти отделы. В указанных утолщениях соматические нейроны наиболее крупные. Общее количество нейронов спинного мозга – около 13 млн. Из них 3% - мотонейроны, 97% - вставочные нейроны, из которых часть относятся к вегетативной нервной системе. Головной мозг – высший отдел ЦНС, отвечает за психическую деятельность и выполнение интегративных функций. Он включает в себя следующие отделы: ствол мозга (продолговатый мозг, варолиев мост, средний и промежуточный мозг), мозжечок, конечный мозг (кора больших полушарий). В состав ствола мозга входит большое количество ядер, восходящих и нисходящих путей. Важное функциональное значение имеет находящаяся в стволе мозга ретикулярная формация. Мозжечок — непарное образование: располагается позади продолговатого мозга и моста мозга, сверху прикрыт затылочными долями больших полушарий. При удалении или повреждении мозжечка наблюдаются следующие двигательные расстройства: Атония - исчезновение или ослабление мышечного тонуса, астения - снижение силы мышечных сокращений, астезия - потеря способности к слитным сокращениям, тремор – подрагивание конечности, особенно в начале и в конце движения, дисметрия – неспособность оценки расстояния до предмета и интенсивности движения; дизартрия – нарушение речевой функции вследствие поражения мозжечка, нечленораздельная речь. Весь комплекс двигательных расстройств при поражении мозжечка получил название мозжечковой атаксии. Свое влияние мозжечок реализует через ядерные образования среднего и продолговатого мозга, а также через двигательные нейроны спинного мозга. Так как мозжечковые пути имеют двойной перекрест, при одностороннем повреждении мозжечка нарушаются движения ипсилатеральной стороны тела (например, при правостороннем повреждении больной заваливается направо). Кора большого мозга является высшим отделом ЦНС, осуществляющим не только моторные и сенсорные функции, но также и высшие интегративные функции и высшую нервную деятельность. 2.1. Исследование сухожильных рефлексов у человека Рефлекс – это ответная реакция организма на действие внешних и внутренних стимулов при участии нервной системы. Морфологической основой рефлекса является рефлекторная дуга, которая включает в себя пять компонентов: рецептор, чувствительный или афферентный нерв, центральное звено – участок ЦНС, двигательный или эфферентный нерв, исполнительный орган – эффектор (рис. 7). Рецепторы воспринимают раздражители различной модальности (физические, химические и т.д.) и преобразуют в нервные импульсы. Афферентные (центростремительные) нервные волокна представляют собой аксоны чувствительных нейронов, по которым импульсы передаются с периферии в центральную нервную систему. Центральное звено рефлекса представлено одним или несколькими вставочными нейронами, располагающимися в ЦНС, которые переключают импульсы с чувствительных нейронов на эфферентные (двигательные) нейроны. Эфферентные нервные волокна (аксоны двигательных нейронов) передают информацию исполнительному органу (эффектору). По локализации центральных нейронов рефлексы подразделяются на спинальные (в спинном мозге), бульбарные (в продолговатом мозге) и др. Исходя из того, какой отдел центральной нервной системы участвует в реализации рефлекторной реакции, рефлексы подразделяются на соматические и вегетативные. Исследование некоторых рефлексов используется в клинической медицине в диагностических целях. Сухожильные или спинальные проприоцептивные рефлексы возникают при механическом воздействии на проприорецепторы (рецепторы мышц, сухожилий и суставов). Цель работы: исследовать сухожильные рефлексы Для работы необходимо: перкуссионный молоточек, кушетка. Ход работы: рефлекс с сухожилия двуглавой мышцы (рис.1). Неврологическим молоточком врач наносит удар по сухожилию двуглавой мышцы в локтевом сгибе. Рука больного при этом должна лежать на столе или на предплечье врача, полусогнутая в локтевом суставе. В ответ на удар происходит сгибание руки в локтевом суставе. В осуществлении этого рефлекса принимают участие волокна мышечнокожного нерва идущие от сегментов CV-CVI спинного мозга. 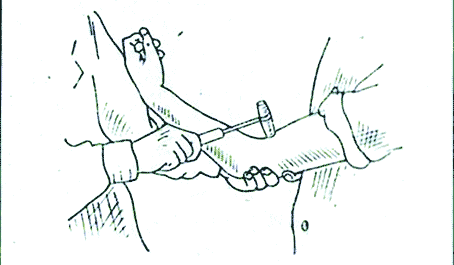 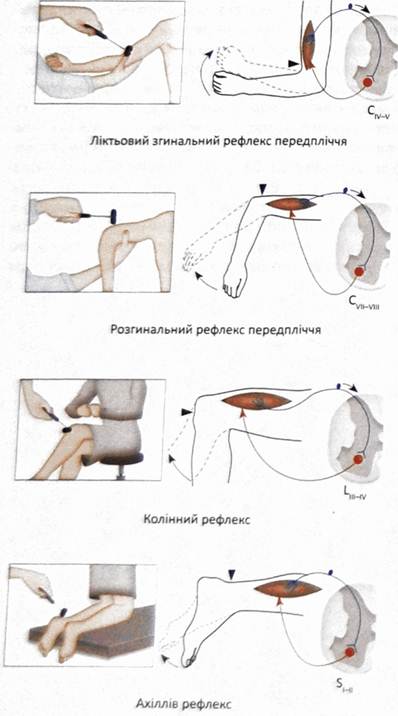 Рефлекс с сухожилия трехглавой мышцы плеча вызывается ударом молоточка по сухожилию этой мышцы также в области локтевого сустава (рис. 2). При этом врач поддерживает руку больного в нижней части плеча так, чтобы она свободно свисала вниз под прямым или тупым углом. В ответ на удар молоточка происходит разгибание в локтевом суставе. В осуществлении рефлекса принимают участие волокна лучевого нерва, сегменты CVI - CVII спинного мозга.   Коленный рефлекс вызывается ударом молоточка по сухожилию четырехглавой мышцы бедра ниже коленной чашечки. В ответ на удар молоточка происходит разгибание голени. У детей часто коленные рефлексы вызываются с трудом. В таких случаях применяются следующие методы: метод Ендрассика – в момент исследования коленного рефлекса, исследуемый с силой тянет согнутые и сцепленные в замок пальцы рук, при этом считает, рассказывает и т. д.; метод Новинского - исследуемый с силой растягивает резиновое кольцо; метод Монтемеццо - исследуемый производит сильный наклон туловища вперед. В осуществлении рефлекса принимают участие волокна бедренного нерва, сегменты LII- LIV спинного мозга. Рефлекс можно вызывать различными способами. Например: а) больной лежит на спине с согнутыми под тупым углом в коленных суставах ногами; для лучшего вызывания рефлекса врач может подвести левую руку под коленные суставы больного; 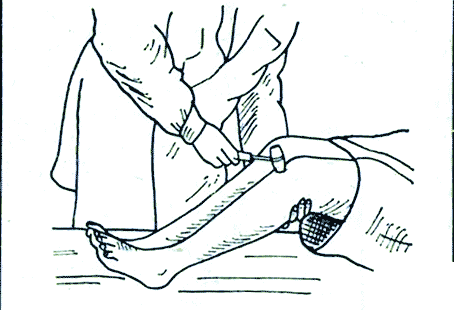 б) больной лежит на спине, врач берет ногу за стопу, сгибает ее в коленном суставе до прямого угла; в) больной сидит на стуле в разных положениях: положив ногу на ногу или свесив ноги так, чтобы они упирались ступнями в пол. Исследуемый сидит, опираясь носками о пол, на краю стула, ноги согнуты в коленных суставах под тупым углом (рис. 3). 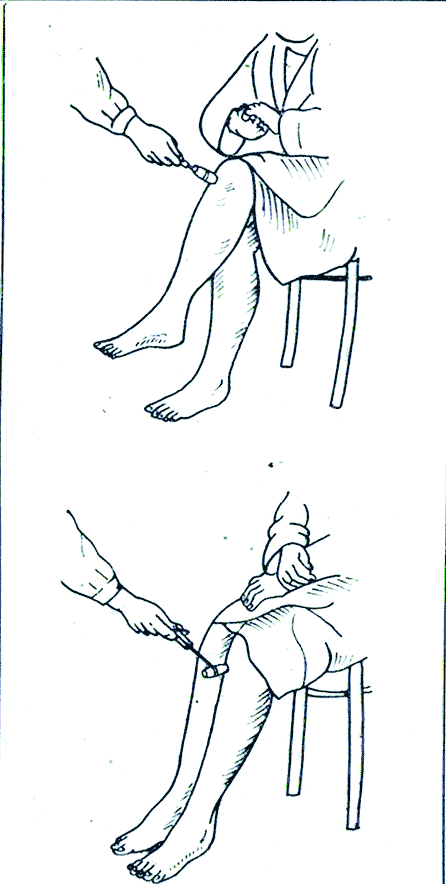 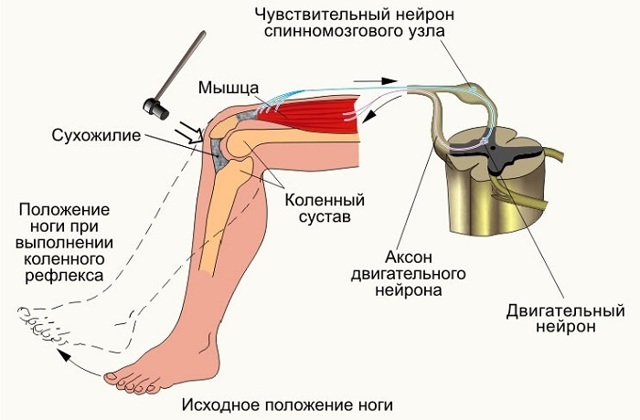 Ахиллов рефлекс вызывается ударом молоточка по ахиллову сухожилию. В ответ на удар молоточком происходит подошвенное сгибание стопы. В осуществлении рефлекса принимают участие волокна седалищного нерва, сегменты SI - SII спинного мозга. В норме наблюдается сокращение четырехглавой мышцы и разгибание голени Неврологическим молоточком врач наносит удар по ахиллову сухожилию. Рефлекс можно вызывать различными способами: а) у больного, лежащего на спине, врач ротирует стопу кнаружи 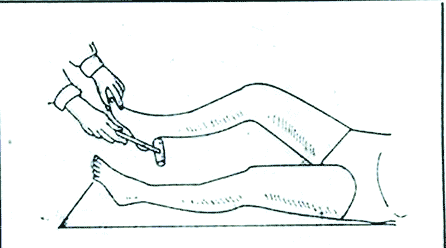 б) больной лежит на животе, врач берет ноги больного за стопы и сгибает их в коленных суставах до прямого' угла; в) больной становится коленями на стул так, чтобы обе стопы свободно свисали (рис. 4). 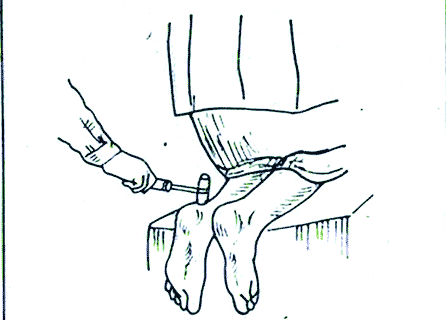  Пястно-лучевой рефлекс. Перкуссионным молоточком наносится удар по шиловидному отростку лучевой кости (рис 5). В ответ в норме наблюдается сгибание руки в локтевом суставе и пронация предплечья. В осуществлении рефлекса принимают участие сегменты СV-СVI спинного мозга. |
