контрактуры ВНЧС. ПЗ 8 - контрактуры. Контрактуры этиология, патогенез, клинические проявления контрактур
 Скачать 190.85 Kb. Скачать 190.85 Kb.
|
|
КОНТРАКТУРЫ 1. Этиология, патогенез, клинические проявления контрактур. Контрактура сустава – ограничение пассивных движений в суставе, то есть такое состояние, при котором конечность не может быть полностью согнута или разогнута в суставе, вызванное рубцовым стягиванием кожи, сухожилий, заболеваниями мышц, сустава, болевым рефлексом и другими причинами. Этиология/патогенез. Врожденные контрактуры встречаются крайне редко, более важное значение имеют приобретенные контрактуры. Нестойкие контрактуры большей частью являются результатом ослабления жевательных мышц после длительного ношения шин с межчелюстной резиновой тягой, а также при воспалительных процессах в мягких тканях, окружающих нижнюю челюсть. Контрактура возникает в связи со спастическими параличами на почве истерии. Стойкие контрактуры нижней челюсти обусловлены развитием рубцовых деформаций в тканях челюстно-лицевой области после огнестрельных ранений лица, транспортной травмы лицевого скелета, переломов венечного отростка нижней челюсти и скуловой дуги, ожогов и воспалительных процессов околочелюстной области. Рубцовые изменения слизистой оболочки полости рта Могут возникнуть в результате язвенно-некротического стоматита, гуммозного сифилиса, кожи, ожогов, травмы. Контрактура нижней челюсти — это сведение челюстей, обусловленное патологическими изменениями и нарушениями эластических свойств мягких тканей челюстно-лицевой области, функционально связанных с височно-нижнечелюстным суставом. Классификация. По характеру течения и этиологии: нестойкие контрактуры; стойкие контрактуры. В ортопедии и травматологии контрактуры принято делить на две основные группы: пассивные (структурные) активные (неврогенные). Пассивные контрактуры обусловлены механическими препятствиями, возникающими как в самом суставе, так и в тканях, окружающих его. Пассивные контрактуры делят на артрогенные, миогенные, дерматогенные, десмогенные и смешанные. Как отдельные формы контрактур различают ишемические, иммобилизационные. Активные (неврогенные) контрактуры делят на: 1) психогенные (истерические), 2) центральные (церебральные, спинальные) и 3) периферические (ирритационно-паретические, болевые, рефлекторные). По степени раскрывания рта делятся на: тяжелые (до 1 см), средние (до 2 см), легкие (на 2-3 см). Клиника. При контрактуре нижней челюсти нарушаются речь и прием пищи. Зубы, особенно передние, принимают веерообразное положение. Нередко имеет место деформация верхней и нижней челюсти. Если контрактура наступила в период роста лицевого скелета, то нижняя челюсть несколько отстает в развитии. При односторонней контрактуре в момент открывания рта наблюдается смещение нижней челюсти в больную сторону, а при боковых движениях она не перемещается в здоровую сторону. В случаях, когда травма или воспалительный процесс возникли у взрослого человека, внешне заметной грубой асимметрии лица, а также изменений формы ветви, мыщелкового отростка, угла и тела нижней челюсти не отмечается. Если заболевание развилось еще в детском или юношеском возрасте , то к моменту обследования (у взрослого) врач может обнаружить (клинически и рентгенографически) грубые анатомические нарушения: недоразвитие ветви и тела челюсти, смещение ее подбородочного отдела в больную сторону. 2. Дифференциальная диагностика разных видов стойкого сведения челюстей. Клиника воспалительной контрактуры. Различают три степени воспалительной контрактуры. При первой степени открывания рта слабо ограничено и возможно в пределах 3-4 см между режущими поверхностями верхних и нижних центральных зубов, при второй – отмечается ограничение открывания рта в пределах 1-1,5 см, при третьей – рот открывается менее чем на 1см. Если в основе воспалительной контрактуры лежит острое воспаление жевательных мышц (тризм на почве миозита) , попытки насильственного разведения челюстей вызывают боль. Клиника рубцовой контрактуры. Различают дерматогенную, десмогенную (соединительнотканную), миогенную, мукозогенную и костную рубцовые контрактуры. Клиническая картина характеризуется контрактурой челюстей I, II, III степени. Дерматогенные и мукозогенные рубцы, а также рубцы, замещающие сквозной дефект, определяются визуально, глубокие – пальпаторно . Движения суставных головок сохраняются (небольшие качающие и боковые движения нижней челюсти). При стойких рубцовых и костных сращениях сведение челюстей может быть особенно сильным, но попытка разведения их в этом случае не сопровождается острыми болевыми ощущениями. Пальпаторно при этом иногда можно определить грубые рубцовые спайки во всем преддверия рта или в ретромолярной области, в области скуловой кости, венечного отростка. 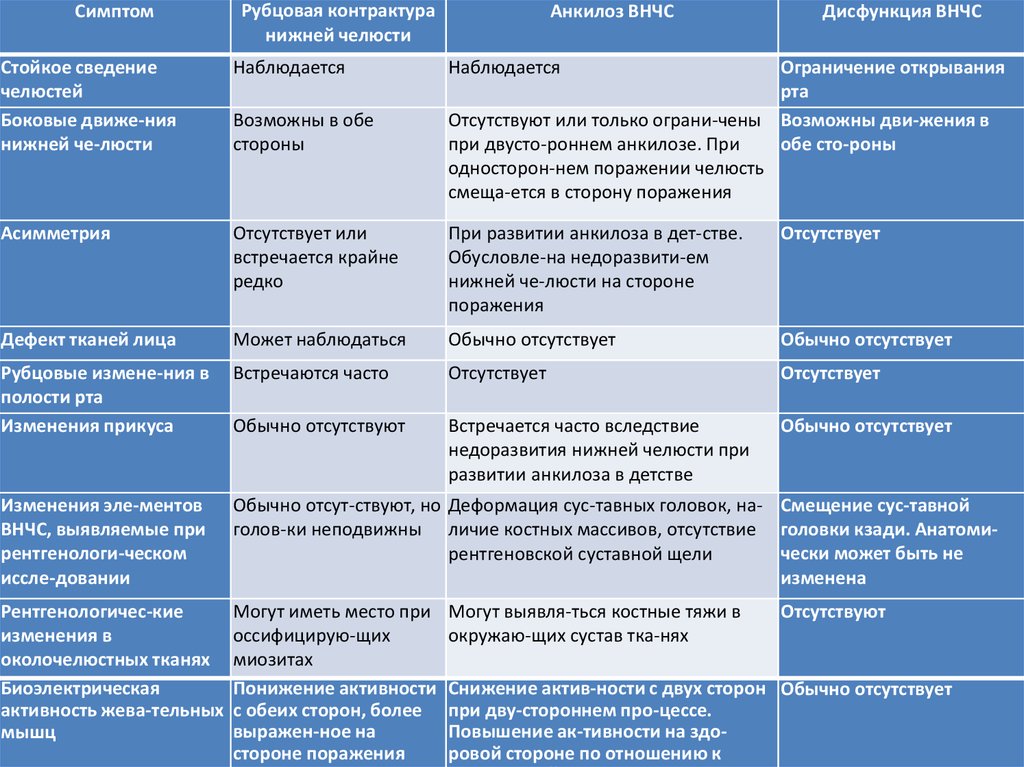 Отличиями анкилоза височно-нижнечелюстного сустава от контрактуры нижней челюсти являются: Различия в анамнезе. Анкилоз в детском возрасте чаще развивается после таких заболеваний, как корь, скарлатина, и локальных гнойных процессов (гнойный отит, остеомиелит ветви нижней челюсти), которые приводят к воспалению сустава; у взрослых анкилоз чаще образуется в результате инфекционного артрита, а также механического повреждения сустава. Рубцовые контрактуры и указанные выше костные сращения наиболее часто возникают в результате огнестрельных ранений, ожогов, переломов челюстей, скуловых костей и скуловых дуг, а также после некоторых заболеваний (нома, околочелюстные флегмоны, язвенный стоматит). Для анкилоза височно-нижнечелюстного сустава, развивающегося в детском возрасте (что встречается наиболее часто), помимо стойкого ограничения подвижности или полной неподвижности нижней челюсти, характерна ее деформация, нарушение формы зубных дуг и прикуса из-за укорочения тела и ветви на стороне пораженного сустава (при одностороннем поражении) или всей челюсти в виде так называемого «птичьего лица» (при двустороннем поражении) вследствие разрушения зон роста, расположенных в головке мыщелкового отростка. Контрактуры нижней челюсти, как правило, не сопровождаются указанными деформациями, так как причины, приводящие к развитию контрактур, не вызывают разрушения зон роста нижней челюсти. При анкилозе ВНЧС обследованием устанавливается, что причина резкого ограничения движений нижней челюсти и полной ее неподвижности обусловливается изменениями в ВНЧС (утолщение сустава, его деформация, изменение подвижности в суставе и др.). При контрактуре нижней челюсти обследованием устанавливается, что причиной резкого ограничения движений нижней челюсти или ее полной неподвижности являются изменения, локализующиеся вне ВНЧС (наличие рубцов в области лица и шеи, на слизистых оболочках полости рта, их натянутость при попытке открывания рта). При анкилозе ВНЧС на рентгенограмме определяется вышеописанная рентгенологическая картина. Отсутствие такой картины свидетельствует о внесуставной причине резкого ограничения подвижности или полной неподвижности нижней челюсти. 3. Причины и виды контрактур (рубцы слизистой оболочки рта, мышц, кожи, костная контрактура). Контрактура возникает на почве изменений в коже, в подкожной клетчатке, окружающей сустав, в жевательных мышцах, в фасции (околоушно-височной), в нервных волокнах (травматического или воспалительного происхождения). Грубые фиброзные и костные сращения переднего края ветви нижней челюсти или ее венечного отростка с скуловой дугой или бугром верхней челюсти могут возникнуть после огнестрельных и неогнестрельных повреждений височной, скуловой и щечной областей, а также после ошибочной инъекции растворов (спирта, формалина, кислот, перекиси водорода и т. п.), вызывающих некроз мягких тканей вокруг челюсти в месте инъекции. После некроза нормальные ткани замещаются рубцовыми. Контрактуры на почве длительной адинамии головки нижней челюсти из-за межчелюстной фиксации отломков нижней челюсти может дополняться образованием рубцов в толще щек или губ, если одновременно с переломом челюсти были повреждены мягкие ткани лица. Неврогенная контрактура может развиться на почве рефлекторно-болевого сокращения жевательных мышц (вызванного перикоронаритом, остеомиелитом, травмой мышц иглой во время проведения анестезии), спастических параличей и истерии. Воспалительная контрактура (тризм) возникает при непосредственном и рефлекторном раздражении аппаратов, связанных с иннервацией жевательных мышц (болевое раздражение из очага воспаления). Рубцовая контрактура возникает вследствие рубцовых изменений тканей, окружающих нижнюю челюсть. Это происходит при язвенно-некротических процессах в полости рта (нома, осложнения после скарлатины, тифа, сердечно-сосудистой декомпенсации), хронических специфических процессах (сифилис, туберкулез, актиномикоз), термических и химических ожогах , травме (в том числе после операций удаления доброкачественных и злокачественных опухолей). Заживление ран вторичным натяжением ведет к образованию рубцовой ткани, представленной коллагеновыми волокнами, которая практически не растягивается. Это приводит к деформации тканей и органов. 4. Профилактика, методы консервативного и хирургического лечения. Рассечение и иссечение рубцов, закрытие дефектов, физиотерапия и ЛФК. Предупреждение развития контрактур включает: предупреждение развития грубых рубцов путем правильной и своевременной обработки раны (максимальное сближение краев, с наложением швов, при больших дефектах тканей показано сшивание края слизистой оболочки с краями кожных покровов); своевременная иммобилизация отломков по возможности при помощи одночелюстной шины; своевременная межчелюстная фиксация отломков при переломах в местах прикрепления мышц с целью предупреждения мышечной гипертонии; применение ранней лечебной гимнастики. Лечение контрактур должно быть патогенетическим . Если контрактура центрального генеза, больного направляют в неврологическое отделение больницы для устранения основного этиологического фактора (спастический тризм, истерия). Лечение воспалительной контрактуры сводится к ликвидации воспалительного процесса (удаляют причинный зуб, вскрывают флегмону или абсцесс), а затем проводят антибиотико -, физио - и механотерапию. В случае невозможности доступа к вскрытию гнойного очага в полости рта необходимо снять спазм жевательных мышц путем проведения блокады двигательных ветвей третьей ветви тройничного нерва по Берше-Дубову или Егорову. При длительности воспалительного процесса с контрактурой челюстей более 2 недель показана физиотерапия и лечебная гимнастика. Лечение рубцовых контрактур зависит от локализации деформированных тканей, объема поражения, длительности заболевания. Оно может быть консервативным, с применением парафина, пирогенала, тканевой терапии по С.П. Филатову, лидазы, репидазы, гидрокортизона, вакуум-терапии, ультразвука, гелий-неонового лазера и так далее. Главная цель консервативного лечения – предотвращение развития гиалиноза коллагеновых волокон. Эти методы лечения эффективны при свежих, «молодых» рубцах давностью не более 12 мес. В других случаях показано хирургическое лечение. Оперативное вмешательство заключается в удалении рубцовой ткани и замещении ее другой тканью . Контрактуры нижней челюсти, вызванные костными или костнофиброзными обширными спайками, сращениями венечного отростка, переднего края ветви или щеки, устраняют путем иссечения, рассечения этих спаек, а обусловленные наличием узких рубцовых стяжений в ретромолярной области – методом пластики встречными треугольными лоскутами. Используют различные методы пластики: встречными треугольными лоскутами, лоскутом на ножке, свободную пересадку тканей (кожа, подкожная клетчатка, фасция и т.д.), с помощью филатовского стебля, лоскутом с применением микрососудистых анастомозов (при глубоких рубцах). В послеоперационном периоде необходимо осуществить ряд мер, предупреждающих рецидив контрактуры и укрепляющих функциональный эффект операции. После операции с целью предупреждения сморщивания кожного лоскута и рубцевания под ним нужно, во-первых, оставлять во рту лечебную шину (вместе со стенсовым вкладышем) на 2-3 недели, ежедневно извлекая ее для проведения туалета полости рта. Затем изготавливать съемный протез. Необходимы активная и пассивная механотерапия, начиная с 8-10- го дня после операции (желательно – под руководством методиста). Рекомендуются физиотерапевтические процедуры (облучение лучами букки, ионогальванизация, диатермия), способствующие профилактике образования грубых послеоперационных рубцов , а также инъекции лидазы при тенденции к рубцовому стягиванию челюстей. После выписки из стационара необходимо продолжать механотерапию течение 6 месяцев – до окончательного формирования соединительной ткани в области бывших раневых поверхностей. Периодически параллельно с механотерапией нужно проводить курс физиотерапии. При выписке необходимо обеспечить больного простыми приспособлениями – средствами для пассивной механотерапии (пластмассовые винты и клинья , резиновые распорки и др.). Причинами рецидивов контрактур являются: недостаточное удаление рубцов во время операции, применение (для эпидермизации раны) НЕ расщепленного, а тонкого эпидермального лоскута А.С. Яценко - Тiersh; некроз части пересаженного лоскута кожи; недостаточно активная механотерапия, игнорирование возможностей физиотерапевтической профилактики возникновения и лечения рубцовых стяжек после операции. Рецидивы контрактур чаще возникают у детей, особенно у оперированных не под наркозом или потенцированных обезболиванием, а под обычной местной анестезией, когда хирургу не удается выполнить операцию по всем правилам. Кроме того, дети не выполняют назначений по механо-и физиотерапии. Поэтому у детей особенно важно правильное выполнение самой операции и назначения после нее грубой пищи (сухари, баранки, леденцы, яблоки, морковь, орехи и т. п.). |
