реферат физиология. ЧерникВФ_Возраст._Физиология Лекции 10, 11. Лекция 10 мочевыделительная система и ее возрастные особенности
 Скачать 1.01 Mb. Скачать 1.01 Mb.
|
|
а б Рис. 101. Строение кожи (а): I – эпидермис; II – собственно кожа; III– подкожная жировая клетчатка; рецепторы кожи (б): 1 – болевые рецепторы; 2– осязательные рецепторы; 3 – тельце Мейсснера; 4 – тельце Пачини; 5 – колба Краузе Эпидермис образован многослойным плоским ороговевающим эпителием, толщиной от 0,03 до 1,5 мм. На ладонях и подошвах, испытывающих механическое воздействие, его толщина больше, чем на груди и животе. В эпидермисе различают два слоя: поверхностный (роговой) и глубокий (базальный). Поверхностный, роговой, слой эпидермиса постепенно отмирает и заменяется новым в течение 14–20 дней. В глубоком (базальном, или ростковом) слое эпидермиса у одной части клеток происходят митотические деления. Благодаря делению этих клеток, происходит обновление эпидермиса. Другие клетки глубокого слоя эпидермиса синтезируют кератин, участвующий в процессе ороговевания поверхностных клеток эпидермиса. Кератин – белок наружного слоя кожи и волос, содержит аминокислоту цистеин, обусловливает прочность и эластичность кожи. Дерма (собственно кожа) образована плотной волокнистой соединительной тканью, имеет толщину 1,0–5,0 мм, включает сосочковый и сетчатый слои. Содержит кровеносные и лимфатические сосуды, нервные волокна и окончания нервных волокон. На границе эпидермиса и дермы находится сосочковый слой, формирующий индивидуальный рисунок кожи. Сетчатый слой содержит многочисленные кровеносные сосуды, нервы, потовые и сальные (жировые) железы. Потовые железы имеют тело в виде скрученной трубочки и выводной проток, открываются на поверхности кожи маленькими отверстиями (порами). Через поры выделяются вода, соль, мочевина. Сальные железы по морфологии напоминают гроздья винограда, выделяют жир. Они относятся к голокриновым железам, поскольку их клетки при секреции полностью разрушаются. Протоки сальных желез открываются в волосяные сумки. Кожа участвует в регуляции температуры тела, благодаря наличию потовых желез, сужению или расширению содержащихся в ней сосудов. Внутренний слой кожи – подкожная жировая клетчатка. Состоит из рыхлой соединительной ткани с большим количеством жировых клеток. Выполняет трофическую и защитную функции. ВОЗРАСТНЫЕ ОСОБЕННОСТИ КОЖИ У новорожденных отношение веса кожи к весу тела – 19,7 %, а у взрослых – 17,7 %. У новорожденного завершена дифференцировка слоев кожи. По мере роста ребенка происходит дифференцировка клеточных элементов. С возрастом эпидермис кожи утолщается. К 1–2 мес заметно утолщение эпидермиса на коже лица, груди, ягодиц, тыла кисти. Увеличивается толщина рогового слоя. К 4–6 мес утолщается эпидермис других участков тела. До 7 лет роговой слой кожи рыхлый и легко отторгается. К 7 годам заканчивается развитие сосочкового слоя. Потовые железы у ребенка начинают функционировать с 3–4 мес. В подмышечных впадинах они развиваются позже, чем в других участках кожи. Увеличение числа функционирующих потовых желез резко возрастает к 2 годам. К 7 годам количество потовых желез на единицу поверхности тела (на 1 см2кожи)в 10 раз больше, чем у взрослых. По мере роста ребенка увеличиваются длина и диаметр секреторных трубок потовых желез. С возрастом увеличиваются размеры потовых желез и повышается секреторная функция. Морфологическое развитие потовых желез завершается к 7 годам. Потоотделение начинается на 4-й неделе жизни. К моменту рождения секреция сальных желез достигает высокого уровня, что облегчает прохождение ребенка по родовым путям. После рождения секреция сальных желез затухает. Количество сальных желез у новорожденного в 5–6 раз больше, чем у взрослого. К 7 годам их количество уменьшается, поскольку часть из них атрофируются, функция оставшихся желез снижена. В период полового созревания их количество снова увеличивается и усиливается их функция, что вызвано нейроэндокринными процессами. Максимального развития сальные железы достигают к 18–25 годам. Дерма детей первых лет жизни содержит больше клеточных элементов, чем дерма взрослого. Дерма детей первых месяцев жизни в 2–3 раза тоньше, чем у взрослых, а подкожной жировой клетчатки на единицу массы тела у грудных детей в 4–5 раз больше, чем у взрослых. В дерме кожи идет процесс разрастания и утолщения коллагеновых и эластических волокон. Особенно в дерме увеличивается количество и длина пучков коллагеновых и эластических волокон. К 10 годам пучки этих волокон становятся толще и плотнее. К 7 годам строение слоев кожи соответствует взрослому. Подкожная жировая клетчатка с 3 до 8 лет почти не увеличивается, а затем начинает нарастать. Подкожно-жировой слой у ребенка хорошо развит, особенно на щеках. Толщина подкожной жировой клетчатки увеличивается в начале пубертатного периода. До 12 лет подкожный жировой слой увеличивается в одинаковой степени, как у мальчиков, так и у девочек. После 13–14 лет у мальчиков уменьшается количество подкожного жирового слоя, что связано с пубертатным ускорением роста. Детская кожа легко подвергается травмам, деформациям, но с возрастом она становится более прочной: усиливается сопротивление кожи к разрыву, растяжению. Регенерационные процессы в ней развиты лучше, чем у взрослых. Кожа ребенка тонкая, нежная, содержит больше воды, чем кожа взрослых, характеризуется высоким уровнем обменных процессов. Газообмен через кожу у детей разных возрастных групп составляет от 10 до 40 %, тогда как у взрослого 2 % от всего газообмена. Проницаемость кожи для кислорода и углекислого газа у детей больше, чем у взрослых. C 8 до 15 лет тонус нервно-сосудистого аппарата кожи ниже, чем у взрослых. Поэтому при механическом раздражении кожи ее сосуды расширяются. Кожа детей характеризуется обильным кровоснабжением. Кровеносные сосуды широкие, образуют густую сеть. У детей первого месяца жизни 2/3 циркулирующей крови находится в коже, что обусловлено большой поверхностью кожи по отношению к массе тела. Окончательная дифференциация и полное развитие капилляров завершается к 13–14 годам. До 15 лет у мальчиков и девочек волосы растут с одинаковой скоростью, с 16 лет скорость роста волос у девочек увеличивается. Защитная функция кожи у детей развита слабее, чем у взрослых, но с возрастом увеличивается и к 12–14 годам она больше, чем у взрослых. В подростковом периоде в коже и подкожной жировой клетчатке происходят изменения. Кожа становится более устойчивой по отношению к действию солнечного света, усиливается в ней пигментообразование. В коже много рецепторов разных по виду и форме (рис. 101 б). Развитие кожных рецепторов начинается с 3-го месяца внутриутробного развития. Поэтому кожа как орган болевой и тактильной чувствительности начинает функционировать у 3-х месячного плода. К этому времени заложены уже волосяные луковицы. Первыми появляются рецепторы в области губ и век, затем в подушечках пальцев рук и ног, позже – на коже головы и шеи. Окончательно рецепторы развиваются к году, но совершенствуются их функции и продолжается процесс становления всех видов кожной чувствительности вплоть до 17–20 лет. У новорожденного наиболее развитыми являются терморецепторы: колбы Краузе, воспринимающие холод и рецепторы Руффини, воспринимающие тепло. Основные области их расположения – кожа, кожные сосуды, скелетные мышцы и внутренние органы. Свободные рецепторы появляются в коже на 8-ой неделе, а инкапсулированные – на 3–4-м мес внутриутробного развития. Все виды чувствительности выражены у плода слабее, чем у взрослого. У него возникает реакция на болевое раздражение. Болевая чувствительность у новорожденного ниже, чем у взрослого. В возрасте 2–3 лет ребенок может определить место болевого раздражения на коже и во внутренних органах, а в возрасте 1 года – на коже. Тактильные раздражения кожи на втором месяце жизни вызывают у новорожденного общую двигательную реакцию Особенности терморегуляции у детей Терморегуляция (поддержание температуры тела) обеспечивается следующими процессами: изменением интенсивности теплопродукции в процессе энергетического обмена, а также изменением интенсивности теплоотдачи с поверхности тела, которая обусловлена передачей (проведением) тепла от более теплой поверхности тела к окружающему воздуху и отдачей тепла путем испарения воды с поверхности кожи. В ходе онтогенеза изменяется терморегуляция. Терморегуляция у детей развита недостаточно, поэтому ребенок легко перегревается и переохлаждается. Дети, особенно в грудном возрасте, быстро перегреваются при повышении температуры окружающей среды. Это обусловлено: повышенной теплопродукцией, недостаточным потоотделением и испарением с поверхности тела, функциональной незрелостью центра терморегуляции. В этой связи дети переносят легче понижение температуры окружающей среды, чем ее повышение. При понижении температуры окружающей среды у детей, особенно грудного возраста, происходит быстрое охлаждение, что обусловлено повышенной теплоотдачей вследствие относительно большой поверхности тела, обильного кровоснабжения кожи, недостаточной теплоизоляции из-за отсутствия подкожной жировой клетчатки, функциональной незрелости центра терморегуляции. При резком охлаждении окружающей среды у грудного ребенка возникают общая двигательная реакция, крик, побледнение кожи. При действии тепла после резкого охлаждения (теплая ванна) ребенок успокаивается, кожа розовеет. Ребенок грудного возраста достаточно хорошо воспринимает холод и тепло, но к холоду более чувствителен. Более тяжело он переносит перегревание в связи с повышенным обменом веществ. Интенсивным обменом веществ у детей обусловлено усиленное теплообразование. В первый год жизни с помощью рецепторов кожи ребенок воспринимает множество раздражений. Температурная чувствительность достаточно хорошо выражена. У детей поверхность кожи относительно массы тела больше, чем у взрослых. При этом, чем младше дети, тем большая поверхность кожи приходится у них на 1 кг массы тела. Эта особенность обусловливает большую теплоотдачу организма детей по сравнению с взрослыми. Чем моложе ребенок, тем в большей степени выражена теплоотдача. Теплообразование у детей и подростков относительно массы тела также больше, чем у взрослых. Оно связано с усилением сократительной активности скелетных мышц. Терморегуляционные процессы достигают уровня взрослого к 9 годам. Лекция 11 ПОЛОВАЯ СИСТЕМА И ЕЕ ВОЗРАСТНЫЕ ОСОБЕННОСТИ Функции органов половой системы К половой системе относятся мужские и женские половые органы, которые по расположению подразделяются на наружные и внутренние. Важной их частью являются половые железы (яичники и яички), в которых образуются женские и мужские половые клетки – яйцеклетки и сперматозоиды, происходит синтез и секреция женских и мужских половых гормонов. Органы половой системы выполняют следующие функции: -репродуктивную функцию (обеспечивают возможность полового акта, оплодотворения, развития зародыша и плода, а также деторождения); - определяют признаки пола, развитие и половое созревание. Морфофункциональные особенности мужской половой системы Мужская половая система представлена наружными и внутренними половыми органами. Наружные половые органы – мошонка и половой член. Внутренние половые органы – яички и их придатки, семявыносящие протоки, семявыбрасывающие протоки, семенные пузырьки, предстательная железа, бульбоуретральные железы (рис. 102). 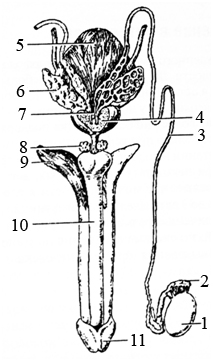 Рис. 102. Мужские половые органы: 1 – яичко; 2– придаток яичка; 3– семявыносящий проток; 4– предстательная железа; 5 – мочевой пузырь; 6 – семенные пузырьки (семенная железа); 7 – смявыбрасывающий проток; 8 – бульбоуретральная железа; 9 – пещеристое тело полового члена; 10 – губчатое тело полового члена; 11 – головка полового члена. Яички расположены в кожном мешке, мошонке, имеют овальную форму, плотную консистенцию, покрыты белочной оболочкой. Масса – 15–30 г, длина –3–5 см. Перегородки делят яичко на 100–300 долек. В каждой дольке располагается по 1–2 извитых семенных канальцев, которые сливаются между собой и образуют прямые семенные канальцы, являющиеся семявыносящими путями (рис. 103).  Рис. 103. Яичко и его придаток: 1– семявыносящий проток; 2– выносящие канальцы яичка; 3 – проток придатка; 4, 5 – средостение яичка; 6– прямые семенные канальцы; 7 – перегородка между дольками яичка; 8– извитые семенные канальцы; 9– долька яичка; 10– белочная оболочка; 11– долька придатка яичка. Сперматогенез (образование сперматозоидов) у человека составляет 64–70 дней. На 7–8 году жизни среди клеток стенки канальца различимы клетки сперматогенного эпителия, в результате мейотического деления, которых, последовательно образуются: сперматогонии, сперматоциты, сперматиды и сперматозоиды. Яички вырабатывают мужские половые гормоны – андрогены, – стероидный гормон тестостерон, под влиянием которого формируются вторичные половые признаки, готовится организм к репродукции. На задней поверхности яичка располагается придаток яичка. Придаток яичка выполняет семявыводящую функцию, является резервуаром для накопления сперматозоидов и вырабатывает секрет, разжижающий сперму. Паренхима придатка состоит из 12–15 долек, образованных семявыносящими канальцами яичка, которые впадают в проток придатка. Проток придатка продолжается в семявыносящий проток, имеющий длину 50–80 см. Последний вблизи предстательной железы соединяется с выводным протоком семенных пузырьков, образуя семявыбрасывающий проток. Семенные пузырьки вырабатывают жидкий секрет, входящий в состав спермы (семенной жидкости). Бульбоуретральные железы парные, величиной с горошину. Их секрет поступает в мочеиспускательный канал и входит в состав спермы. Предстательная железа – мужская половая железа, массой 20 г, расположенная под мочевым пузырем. Секрет железы входит в состав семенной жидкости. Через предстательную железу проходят начальная (предстательная) часть мочеиспускательного канала и оба семявыбрасывающих протока. Морфофункциональные особенности женской половой системы Женская половая система представлена наружными и внутренними половыми органами. Наружные половые органы представлены большими и малыми половыми губами и клитором. Внутренние половые органы – влагалище, матка, маточные трубы, яичники. Влагалище – мышечная трубка длиной 8–10 см, которая изнутри выстлана слизистой оболочкой. Вверху она срастается с шейкой матки, а внизу открывается в преддверие влагалища. Матка имеет слизистую оболочку – эндометрий (рис. 104), которая выстлана мерцательным эпителием, и в связи с менструальным циклом толщина этого слоя подвержена изменениям. Мышечная оболочка состоит из внутреннего циркулярного и наружного продольного слоев. Маточная труба – парный цилиндрической формы орган, длиной 8–18 см, ее диаметр составляет 2–4 мм, выполняющий функцию яйцевода. Расширенный ее конец (воронка) открывается в брюшную полость и ограничен бахромками. Слизистая маточной трубы имеет складки и реснички. Благодаря перистальтическим сокращениям мышечной оболочки и движению ресничек мерцательного эпителия, яйцеклетка передвигается по трубе и доставляется в матку. Яичник – парный орган, расположен в малом тазу, под свободным концом маточной трубы; покрыт белочной оболочкой (соединительная ткань). Под ней расположено корковое вещество, которое образовано соединительной тканью. В корковом веществе находятся многочисленные фолликулы, желтые тела и рубцы. Мозговое вещество яичника также состоит из соединительной ткани, в которой проходят сосуды и нервы яичника. Растущие (первичные) фолликулы содержат незрелые яйцеклетки. По мере роста фолликулы превращаются в граафовы пузырьки, содержащие созревающие яйцеклетки (ооциты). Оогенез (образование яйцеклеток) включает периоды размножения, роста и созревания. К концу 3-го месяца внутриутробного развития оогонии после митотического деления превращаются в ооциты первого порядка, которые сохраняются в яичнике вплоть до периода полового созревания. Во время полового созревания организма отдельные ооциты вступают в период роста. Затем ооцит первого порядка в яичнике проходит первое деление созревания, в результате которого образуется ооцит второго порядка и редукционное тельце. Из граафова пузырька в брюшную полость выделяется яйцеклетка, представляющая собой ооцит второго порядка, а сам граафов пузырек остается в структуре яичника. Процесс поступления яйцеклетки в брюшную полость (маточную трубу) – овуляция. Овулировавшая в брюшную полость яйцеклетка захватывается бахромками маточной трубы. Ооцит второго порядка (яйцеклетка), окружен прозрачной оболочкой и слоем фолликулярных клеток. Второе деление созревания начинается у него в граафовом пузырьке и останавливается на стадии метафазы II. Завершается оно в маточной трубе. Оставшийся в яичнике граафов пузырек преобразуется в желтое тело яичника, выделяющее в течение 10–14 дней после овуляции гормон прогестерон, задерживающий рост фолликул и подготавливающий слизистую матки к возможной имплантации. Процесс овуляции и секрецию прогестерона желтым телом регулирует лютеинизирующий гормон передней доли гипофиза. Когда выделение ЛГ гипофиза прекращается, то и прекращается выделение прогестерона. Это ведет к менструации – отторжению эндометрия матки. В верхней трети маточной трубы происходит оплодотворение яйцеклетки. На рисунке 104, 4–6 показано образование зиготы, дробление зиготы и образование бластоцисты. На 7-е сутки после оплодотворения на стадии 107 бластомеров происходит имплантация бластоцисты (рис. 104, 9). Затем наблюдается гаструляция (1-я стадия –9–10 сутки, 2-я стадия –13–14 сутки).  Р 8 ис. 104. Последовательность этапов, которые проходит оплодотворенная яйцеклетка: 1– овуляция яйцеклетки; 2– желтое тело яичника, поддерживаемое ЛГ; 3– проникновение сперматозоида в яйцеклетку; 4 – слияние ядер половых клеток в маточной трубе; 5 – зигота; 6– дробление зиготы и образование бластоцисты; 7, 8 – поступление зародыша ранних стадий развития из просвета маточной трубы в полость матки; 9– начало имплантации зародыша в слизистую оболочку матки; 10– развивающийся имплантированный эмбрион. Яичники являются железами смешанной секреции, вырабатывают половые гормоны эстрогены (эстрадиол, эстрон, или фолликулин, эстриол и др.), которые вызывают развитие вторичных женских половых признаков. Выделяют две фазы цикла. В первую – постменструальную фазу под влиянием эстрогенов функциональный слой эндометрия регенерирует, железы восстанавливаются. Эта фаза длится с 5 дня от начала менструации по 15 день. В этот же период под влиянием ФСГ гипофиза в яичнике растет новый фолликул, который становится зрелым на 14–15 день от начала менструации. В середине менструального цикла резко увеличивается секреция гипофизом ЛГ, что приводит к созреванию очередной яйцеклетки и овуляции. Высший подкорковый центр – гипоталамус, регулирует работу гипофиза и, соответственно, через гипофиз – деятельность половых желез. Под влиянием релизинг-гормонов гипоталамуса передняя доля гипофиза выделяет ГТГ (гонадотропный гормон), регулирующий процессы в яичнике. Различают два вида ГТГ – фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ). ФСГ вызывает рост и созревание новых фолликулов и влияет на выделение фолликулами эстрогенов, а ЛГ воздействует на периодичность циклических процессов в яичнике и в матке (регулирует секрецию прогестерона желтым телом яичника). Возрастные особенности женской половой системы У новорожденной масса матки 3–6 г. Ее мышечная оболочка (миометрий) слабо развита, в процессе роста матки, особенно после 6 лет, увеличивается толщина миометрия. Масса матки в подростковом возрасте (12–15 лет) – 16,5 г, к 16 годам –20 г. Продолжительное время она остается выпрямленной. К 18–19 годам тонус фиксирующих матку связок повышается, и она принимает изогнутую форму. Критериями зрелой половой функции являются: двухфазовый менструальный цикл, включающий фолликулиновую и лютеиновую фазы; формирование молочных желез; развитие скелета женского типа; оволосение на лобке и в подмышечных впадинах. Длина маточной трубы быстро увеличивается в период полового созревания: у новорожденной – 3,5 см, а в 12–15 лет – 8–12 см. Влагалище у новорожденной дугообразно изогнуто, длиной 2,5–3,5 см. Отверстие влагалища узкое, до 10 лет оно изменяется мало, а в подростковом возрасте быстро увеличивается в диаметре. В подростковом периоде на поверхности яичника появляются неровности (бугристость) в связи с образованием желтых тел. Для девочек показателем зрелости репродуктивной сферы и развития организма является менархе. В 12–14 лет у девочек-подростков происходит появление менархе, что свидетельствуето сформированности гипоталамо-гипофизарно-яичниковой системы, с помощью которой осуществляется регуляция половых циклов. Примерно за год до наступления менархе отмечается наиболее бурный рост тела (вытягивание). С началом же месячных рост тела в длину замедляется, но происходят прибавка массы тела (округление) и бурное развитие вторичных половых признаков. Возрастные особенности мужской половой системы Яичко до 13–15 лет растет медленно, а затем его развитие резко ускоряется. У новорожденного яичко длиной 1 см и массой 0,4 г. К 14 годам длина яичка увеличивается в 2,5 раза, до 25 мм и масса достигает 2 г. в 18–20 лет масса яичка доходит до 20 г. У новорожденного извитые и прямые семенные канальцы яичка не имеют просвета, который появляется к периоду полового созревания. У новорожденного и ребенка раннего детства предстательная железа шарообразной формы. Ускоренный рост предстательной железы отмечается после 10 лет. В подростковом периоде железа имеет форму взрослого. Железистая паренхима развивается также в подростковом периоде, в результате чего железа приобретает плотную консистенцию. Масса железы у новорожденного 0,8 г, в 1–3 года –1,5 г, в 8–12 лет –2 г, в подростковом возрасте (15–16 лет)– 9 г. Для мальчиков показателем зрелости репродуктивной сферы и развития организма является появление поллюций (ночных непроизвольных извержений семенной жидкости). Они появляются в подростковом возрасте, в среднем к 15 годам. Половое созревание Половое созревание девочек начинается на год раньше, чем у мальчиков и включает пять стадий. Первая стадия – препубертатная (девочки 9–10 лет), характеризующаяся ростом тела, костей таза, округлением ягодиц, в 10–11 лет начинается рост молочных желез и волос на лобке. Вторая стадия – начало пубертата, характеризуется активизацией гипофиза. Увеличивается секреция гипофизом соматотропина и гонадотропина (фоллитропина), в 11–12 лет происходит рост наружных и внутренних половых органов под влиянием ГТГ гипофиза. Третья стадия – активизации гонад (12–16 лет), характеризуется появлением вторичных половых признаков и менструальных циклов. Она продолжаются 4 года: от начала развития молочных желез (телархе) до появления первой менструации (менархе). Четвертая стадия – пубертатная, или стероидогенеза (выделения стероидных половых гормонов). Гормоны гипофиза стимулируют функции половых желез, которые начинают вырабатывать не только эстрогены, но и прогестерон. Увеличиваются яичники, в них четко различимы фолликулы. Появляется лобковое и подмышечное оволосение. Происходит активная секреция эстрогенов, под влиянием которых формируется женский тип телосложения. Пятая стадия – постпубертатная (16–18 лет), характеризующаяся установлением регулярных менструальных циклов. Рост скелета останавливается. Преждевременным половое созревание считается, если выраженные его признаки появляются у девочек до 9 лет и поздним – при отсутствии указанных признаков в возрасте 11–13 лет. Половое созревание мальчиков начинается на год позже, чем у девочек, в 10 –11 лет, и включает пять стадий. тестостерон стимулирует рост костной и мышечной ткани. Андрогены влияют на ЦНС, психические процессы подростков, обусловливают повышенную возбудимость и агрессивность мальчиков-подростков, стремление быть лидерами. Препубертатная стадия у мальчиков, как и у девочек, характеризуется отсутствием вторичных половых признаков. Вторая стадия – начало пубертата, характеризуется активизацией гипофиза. Увеличивается секреция гипофизом соматотропина и гонадотропина. Третья стадия – активизация гонад. Гормоны гипофиза стимулируют развитие половых желез, у мальчиков увеличиваются яички. Четвертая стадия – пубертатная, характеризующаяся активной секрецией стероидных гормонов – тестостерона. У мальчиков наблюдается оволосение по мужскому типу, формируется мужской тип телосложения, завершается ломка голоса. Пятая стадия – постпубертатная. Заканчиваются гормональные преобразования, устанавливается характерный для взрослого уровень активности половых желез, полностью выражены вторичные половые признаки (широкие плечи и узкий таз у юношей). На сроки наступления полового созревания влияют: условия жизни (деревня, город), климат, характер питания, раса, пол. У девочек этот период продолжается примерно с 12 до 16–17 лет, у мальчиков с 13 до 18 лет. Образование сперматозоидов у мальчиков начинается с 15 лет. Начало периода полового созревания приурочено к ускорению темпа роста: у девочек к 12–13 годам, у мальчиков – к 14–15 годам, когда происходит «пубертатный скачок». Увеличение роста особенно хорошо заметно у девушек за год до наступления менархе. В период полового созревания в значительной степени меняется поведение подростков: они оставляют детские игры, становятся неуправляемыми. Преждевременное половое созревание Раннее половое развитие часто связано с опухолями эпифиза и четверохолмия, реже с опухолями гипофиза, с ранней активизацией гипофиза. Наблюдается преждевременное созревание половых органов: у мальчиков происходит быстрое увеличение яичек и полового члена с активным сперматогенезом, а у девочек – созревание яичников, увеличение молочных желез. У детей обоих полов появляются волосы на лобке. Физически такие дети также быстро развиваются. Литература к курсу лекций «Возрастная физиология» 1. Безруких М.М., Сонькин В.Д., Фарбер Д.А. Возрастная физиология: физиология развития ребенка: учеб. пособ. – М., 2002, 414 с. 2. Ворсина Г.Л., Калюнов В.Н. Практикум по основам валеологии и школьной гигиены. – Минск, «Тесей», 2008, 240 с. 3. Караулова Л.К., Красноперова Н.А., Расулов М.М. Физиология: учеб. пособ. – М., 2009, 376 с. 4. Калюнов В.Н., Досин Ю.М. и др. Возрастная физиология: пособие. – Минск, БГПУ, 2006, 248 с. 5. Кирпичев В.И. Физиология и гигиена подростка: учеб. пособ. – М., 2008, 208 с. 6. Любимова З.В., Маринова К.В., Никитина А.А. Возрастная физиология: учеб. пособ. – М., 2004, 302 с. 7. Маркосян А.А. Вопросы возрастной физиологии. – М., 1981, 216 с. 8. Матюшонок М.Т., Турик Г.Г., Крюкова А.А. Физиология и гигиена детей и подростков. – Минск, 1980, 287 с. 9. Обреимова Н. И., Петрухин А.С. Основы анатомии, физиологии и гигиены детей и подростков: учеб.пособ. – М., 2000, 376 с. 10. Прищепа И.М. Возрастная анатомия и физиология: учеб. пособ. –Минск, 2006, 416 с. 11. Пушкарев Ю.П., Лобов Г.И. Трудные вопросы физиологии: учеб. пособ. – СПб, 2007, 232 с. 12. Сапин М.Р. Анатомия и физиология человека с возрастными особенностями детского организма: учеб. пособ. /М.Р. Сапин, В.И. Сивоглазов. – М., 1999. – 438 с. 13. Сапин М.Р., Брыксина З.Г. Анатомия и физиология детей и подростков. – М: Академия, 2002. – 456 с. 14. Семенович А.А. Физиология человека: учеб. пособ. /А.А. Семенович, В.А. Переверзев, Т.В. Короткевич. – Минск, Выш. школа, 2009. – 540 с. 15. Смирнов В.М. Физиология высшей нервной деятельности детей и подростков. – М., 2002. 16. Смирнов В.М. Нейрофизиология и высшая нервная деятельность детей и подростков: учеб. пособ. – М., 2007. – 464 с. 17. Физиология в рисунках и таблицах: вопросы и ответы. /Под ред. В.М. Смирнова. – 4-е изд. – М.: ООО «Медицинское информационное агенство», 2007, 456 с. 18. Хрипкова А.Г., Антропова М.В., Фарбер Д.А. Возрастная физиология и школьная гигиена: учеб. пособ. – М., 1990. – 318 с. |
