Литература Приложение
 Скачать 1.54 Mb. Скачать 1.54 Mb.
|
|
Размещено на http://www.allbest.ru/ Содержание Введение 1. Гломерулонефрит 1.1 Этиология и патогенез 1.2 Классификация, клиническая картина 1.3 Осложнения и прогноз 1.4 Диагностика 1.5 Лечение 1.6 Профилактика 2. Сестринский процесс при гломерулонефрите у детей 2.1 Этапы сестринского процесса при гломерулонефрите у детей Выводы Заключение Литература Приложение Введение Почки — один из самых важных и в тоже время один из наиболее уязвимых человеческих органов. Нарушение нормального функционирования почек приводит к серьёзным последствиям для всего организма. Одно из таких нарушений носит название гломерулонефрит, данное заболевание было впервые описано Ричардом Брайтом еще в 1827 г., однако существенный прогресс, в понимании природы этого заболевания достигнут лишь на протяжении последних трех десятилетий. Заболевания почек почти всегда трудно поддаются лечению и нередко переходят в хроническую форму. Выбранная мной тема является актуальной на сегодняшний день, так как гломерулонефрит является одним из частых заболеваний почек, может развиться у людей обоих полов и в любом возрасте. Но в 2 раза чаще гломерулонефритом заболевают молодые люди (в 20-40 лет) и нередко переходит в хронический процесс, обусловливая развитие хронической почечной недостаточности. Актуальность проблемы этого заболевания заключается в том, что не всегда удается вовремя поставить правильный диагноз гломерулонефрита за счет часто встречающихся экстраренальных проявлений, скрытых и атипично протекающих форм заболевания. Предмет изучения: Сестринский процесс при гломерулонефрите. Объект исследования: Сестринский процесс. Цель исследования: изучение сестринского процесса при гломерулонефрите Задачи Для достижения данной цели исследования необходимо изучить: этиологию и предрасполагающие факторы данного заболевания; клиническую картину и особенности диагностики данного заболевания; принципы оказания первичной медицинской помощи при данном заболевании; методы обследований и подготовку к ним; принципы лечения и профилактики данного заболевания; манипуляции, выполняемые медицинской сестрой; особенности сестринского процесса при данной патологии. Для достижения данной цели исследования необходимо проанализировать: медицинский сестра гломерулонефрит диагностика два случая, иллюстрирующие тактику медицинской сестры при осуществлении сестринского процесса у пациентов с данной патологией; ● основные результаты обследования и лечения описываемых больных в стационаре необходимые для заполнения листа сестринских вмешательств. Методы обследования: ●научно-теоретический анализ медицинской литературы по ГН; ● эмпирический - наблюдение, дополнительные методы исследования: - организационный (сравнительный, комплексный) метод; - субъективный метод клинического обследования пациента (сбор анамнеза); - объективные методы обследования пациента (физикальные, инструментальные, лабораторные); ● биографические (анализ анамнестических сведений, изучение медицинской документации); ● психодиагностический (беседа). Практическое значение курсовой работы: Подробное раскрытие материала по теме «Сестринский процесс при гломе-рулонефрите» позволит повысить качество сестринской помощи. Список сокращений АД – артериальное давление ВОЗ – всемирная организация здравоохранения ГН – гломерулонефрит ЛС – лекарственное средство ОГН – острый гломерулонефрит СОЭ – скорость оседания эритроцитов УЗИ – ультразвуковое исследование ХГН – хронический гломерулонефрит ХПН – хроническая почечная недостаточность ЦНС – центральная нервная система ЧДД – частота дыхательных движений ЧСС – частота сердечных сокращений ЭКГ – электрокардиограмма 1. Гломерулонефрит Гломерулонефрит — иммуновоспалительное заболевание почек, преимущественно воспалением гломерул (почечные клубочки) в меньшей степени канальцев. 1.1 Этиология Этиологическая роль принадлежит β – гемолитическому стрептококку группы А. Обычно началу болезни на 1—3-й неделе предшествует стрептококковая инфекция в виде ангины, фарингита, тонзиллита, скарлатины, кожных поражений. Возникновению гломерулонефрита и переходу его в хроническую форму способствуют: охлаждение чрезмерное потребление соли хроническая инфекция (тонзиллит, кариес зубов, гепатит, туберкулез) алкогольная интоксикация введения вакцин и сывороток (сывороточный, вакцинный нефрит). 1.2 Патогенез Появлению симптомов гломерулонефрита после перенесенной инфекции предшествует длительный скрытый период, во время которого изменяется реактивность организма, образуются антитела к микробам и вирусам. Образующиеся иммунные комплексы (комплекс антиген-антитело) циркулируя в крови, начинают оседать на мембране гломерул, повреждая сосудистые стенки. При этом в почечном клубочке запускается воспалительный процесс, приводящий к разрушению клубочков. Развивается генерализованный васкулит с поражением главным образом почек, так же нарушается проницаемость сосудов. 1.3 Клиника и классификация Чаще развивается у лиц молодого возраста через 10—12 дней после инфекционного заболевания. Начинается внезапно с симптомов: общей интоксикации (общая слабость, головная боль, тошнота, рвота, снижения аппетита, повышение температуры тела) повышение АД отеки на лице и ногах боль в поясничной области тупого ноющего характера кожные покровы бледны снижение диуреза что связанно с понижением фильтрации в почках моча приобретает цвет «мясных помоев» По течению различают острый или хронический гломерулонефрит с повторными обострениями и ремиссиями. Острый гломерулонефрит ОГН характеризуется 4 основными синдромами: • мочевым; • гипертоническим; • церебральным • отечным. Мочевой синдром Характеризуется нарушением мочеотделения и патологическими изменениями в моче. Так же характерным признаком является появлением в моче эритроцитов, белка и цилиндров, макро или микрогематурией. Гипертонический синдром Характеризуется следующими признаками одышкой, повышение АД как систолического, так и диастолического, возможным развитием острой левожелудочковой недостаточности с появлением картины сердечной астмы и отека легких Отечный синдром Характеризуется появлением отеков как правило с утра вначале на лице затем распространяются на туловище и конечности. Прибавка массы тела за короткое время может достигать 15-20 кг и более, но через 2-3 недели отеки быстро исчезают. Церебральный синдром Характеризуется головной болью, тошнотой, рвотой, туманом перед глазами, снижением зрения, повышенной мышечной и психической возбудимостью, двигательным беспокойством, понижением слуха, бессонницей, крайнее проявление церебрального синдрома - ангино-спастическая энцефалопатия (эклампсия). Различают 2 формы течения острого гломерулонефрита: Циклическая форма Начинается бурно. Появляются отеки, одышка, головная боль, боль в поясничной области, уменьшается количество мочи. В анализе мочи высокие цифры протеинурии и гематурии. Повышается АД. Отеки держаться 2-3 недели. Затем наступает переломный момент развивается полиурия, увеличивается объем выделяемой мочи и снижение АД, период восстановление может сопровождаться гипостенурией (снижение относительной плотности мочи) Латентная форма Встречается не редко и диагностика ее имеет большое значение, так как часто при этой форме заболевание становится хронической. Эта форма характеризуется постепенным началом без каких либо выраженных субъективных симптомов и протекает лишь небольшой одышкой или отеками на ногах. В таких случаях гломерулонефрит удается диагностировать только при систематическом исследование мочи. Длительность периода (2-6 месяцев и более). Острый гломерулонефрит может сопровождаться нефротическим синдромом. Всякий острый гломерулонефрит, не закончившийся бесследно в течение года нужно считать перешедшим в хроническую стадию. Хронический гломерулонефрит В течении хронического гломерулонефрита выделяют две стадии: а) Почечной компенсации, т. е. достаточной азотовыделительной функции почек (эта стадия может сопровождаться выраженным мочевым синдромом, но иногда долго протекает латентно, проявляясь лишь небольшой альбуминурией или гематурией); б) Почечной декомпенсации, характеризующейся недостаточностью азотовыделительной функции почек (мочевые симптомы могут быть менее значительными; как правило, наблюдается высокая артериальная гипертензия, отеки чаще умеренные; в этой стадии выражены гипоизостенурия и полиурия, которые заканчиваются развитием азотемической уремии). Выделяют следующие клинические формы хронического гломерулонефрита: Нефротическая форма Наиболее частая форма первичного нефротического синдрома. Этой форме в отличие от чистого липоидного нефроза свойственно сочетание нефротического синдрома с признаками воспалительного поражения почек. Клиническая картина заболевания может долго определяться нефротическим синдромом и только в дальнейшем наступает прогрессирование собственно гломерулонефрита с нарушением азотовыделительной функции почек и артериальной гипертензией. Гипертоническая форма Длительное время среди симптомов преобладает артериальная гипертензия, тогда как мочевой синдром мало выражен. Изредка хронический гломерулонефрит развивается по гипертоническому типу после первой бурной атаки гломерулонефрита, но чаще бывает результатом возникновения латентной формы острого гломерулонефрита. АД достигает 180/100–200/120 мм рт. ст. и может подвергаться большим колебаниям в течение суток под влиянием различных факторов. Разбивается гипертрофия левого желудочка сердца, выслушивается акцент II тона над аортой. Как правило, гипертензия все же не приобретает злокачественного характера, АД, особенно диастолическое, не достигает высоких уровней. Смешанная форма. При этой форме одновременно имеются нефротический и гипертонический синдромы. Латентная форма. Это довольно часто возникающая форма; проявляется обычно лишь слабо выраженным мочевым синдромом баз артериальной гипертензии и отеков. Она может иметь очень длительное течение (10–20 лет и более), позднее все же приводит к развитию уремии. Гематурическая форма. В ряде случаев хронический гломерулонефрит может проявляться гематурией без значительной протеинурии и общих симптомов (гипертензия, отеки). Все формы хронического гломерулонефрита могут периодически давать рецидивы, весьма напоминающие или полностью повторяющие картину первой острой атаки диффузного гломерулонефрита. Особенно часто обострения наблюдаются осенью и весной и возникают через 1–2 сут после воздействия раздражителя, чаще всего стрептококковой инфекции. 1.4 Осложнение и прогноз Исходом хронического гломерулонефрита является сморщивание почек с развитием ХПН. Также при хроническом гломерулонефрите осложнения могут возникнуть из-за самого лечения (язвы желудка, остеопороз, сахарный диабет). Тяжелое осложнение острого гломерулонефрита - почечная эклампсия. При этом нарушается кровообращение во время приступа, человек может получить переломы, ушибы. Смертельный исход в остром периоде заболевания бывает редко, переход острого гломерулонефрита в хроническую форму наблюдается примерно в 1/3 случаев. Поскольку гломерулонефрит часто сопровождается высоким артериальным давлением, то могут быть осложнения связанные с высоким давлением (гипертонический криз). При длительной гипертонии могут возникнуть осложнения в виде сердечной недостаточности, кровоизлияния в мозг или сетчатку глаза. В 0,3-0,4% случаев осложненного гломерулонефрита заканчиваются летальным исходом, из-за кровоизлияния в мозг, сердечной недостаточности, пневмонии. Иногда (в редких случаях) острый диффузный гломерулонефрит носит злокачественный характер и заканчивается смертью больного в ближайшие месяцы от начала болезни. 1.5 Диагностика Анализы мочи (Общий, по Нечипоренко, по Зимницкому) Определяет повышенное содержание белка в моче и наличие большого количества эритроцитов (гематурия). Общий анализ крови Позволяет выявить признаки воспаления: лейкоцитоз, повышение СОЭ, увеличение концентрации белка. Биохимия крови Устанавливает повышение концентрации мочевины и креатинина крови. Ежедневное измерение АД УЗИ почек Определяет увеличение размеров почек при остром гломерулонефрите или и сморщивание при хронических формах болезни или почечной недостаточности. Радиоизотопная ангиоренография В организм пациента вводятся радиоактивные изотопы – вещества, способные испускать радиоактивные лучи. При введении они смешиваются с другими веществами, накапливающимися во внутренних органах, и исполняют роль «меток» которые дают возможность обнаружить во внутренних органах введенные препараты, могущие указать на изменения, новообразования и. т. д. ЭКГ Биопсия почек Позволяет уточнить форму гломерулонефрита, его активность, исключить заболевания почек со сходной симптоматикой. 1.6 Лечение Больные подлежат госпитализации с обострением ХГН или ОГН. Строгий постельный режим в начале заболевания 2-3 недели, затем при улучшение состояния, нормализации АД, исчезновение отеков пациента переводят на полупостельный режим Назначают диету (№7, 7а, 7б) при которой ограничивают: поступления в организм поваренной соли; поступления белка; поступления воды. В первое время назначают сахарные дни (по 400- 500 г сахара в сутки с 500-600 мл чая или фруктовых соков). В дальнейшем дают арбузы, тыкву, апельсины, картофель, которые обеспечивают почти полностью безнатриевое питание. Количество выпитой воды должно соответствовать количеству выделенной жидкости. В течение недели показан стол № 7а, 7б соблюдается в течение месяца, затем назначается на протяжение года стол №7. Медикаментозная терапия. антибиотики (пенициллин, ампициллин, оксациллин, метициллин, ампиокс по 250-500 тыс. ед. 4-6 раз в день внутримышечно и др.) симптоматическая терапия гипотензивными препаратами, мочегонными средствами (папаверин, капотен,фуросемид (лазикс), верошпирон, гипотиазид,). антиагрегатные препараты (гепарин, гепальпан, метинзол) нестероидные противовоспалительные препараты (вольтарен, бруфен) антигистаминные средства (тавегил, супрастин и т. д.) 1.7 Профилактика Профилактика одинакова при ОГН и ХГН сводится к: Своевременному выявлению и устранению очагов хронической инфекции. Адекватное лечение стафилококковых заболеваний, стрептококковой инфекции миндалин, зева, а также лечение придаточных пазух и кожи. Профилактическое значение имеет и предупреждения резких охлаждений тела. Лицам, страдающим аллергическими заболеваниями (крапивница, бронхиальная астма, сенная лихорадка), противопоказаны профилактические вакцинации. Наблюдение нефролога, периодические анализы мочи и измерение артериального давления. 2. Сестринский процесс при гломерулонефрите Болеют дети школьного возраста, мальчики чаще девочек в 2 раза. Острый гломерулонефрит (ОГН) развивается через 1,5-2 нед. после стрептококковой инфекции (ангина, скарлатина), вызванной бета-гемолитическим стрептококком группы А. Факторами риска являются наследственная предрасположенность к нефритогенному стрептококку, вирусная инфекция, снижение иммунитета, пищевая и лекарственная аллергия, переохлаждение. Прогноз заболевания. Ремиссия наступает через 2-4 мес. Полное выздоровление с учетом морфологических изменений в почках наступает через 1-2 года. Если у ребенка отдельные физиологические проблемы сохраняются более 6 мес. то это свидетельствует о развитии затяжного течения гломерулонефрита, а при длительности свыше 1 года - о переходе в хроническое течение. Этапы сестринского процесса при гломерулонефрите у детей1 этап. Сбор информации о пациентеСубъективные методы обследования: Характерные жалобы: повышение температуры тела с ознобом, головная боль, снижение аппетита, слабость, недомогание; боли в животе или в поясничной области; пастозность или отеки; изменение цвета мочи - «мясные помои». История развития заболевания: за 2-3 нед. до появления жалоб ребенок перенес стрептококковую или вирусную инфекцию. Объективные методы обследования: Осмотр: самочувствие ребенка нарушено, повышение температуры тела, болезненность при поколачивании по поясничной области. Анализ результатов лабораторных и инструментальных методов диагностики (из амбулаторной карты или истории болезни). 2 этап. Выявление проблем больного ребенкаУ пациента с гломерулонефритом нарушаются следующие физиологические потребности: поддерживать температуру тела, выделять, есть, спать, отдыхать, общаться. Поэтому появляются проблемы, требующие решения. А. Существующие проблемы, обусловленные интоксикацией: - повышение температуры тела, недомогание, слабость, головная боль, снижение аппетита. Б. Существующие проблемы, обусловленные иммунопатологигескими процессами и нарушением функций почек: - боли в животе или пояснице; - отеки различной степени выраженности (сначала пастозность век по утрам, затем отечность лица, позже - отеки на ногах и крестце) плотные, холодные; - снижение суточного диуреза - олигурия до 80-100 мл; моча цвета «мясных помоев» (макрогематурия); - нарушение самочувствия вследствие артериальной гипертензии, повышения систолического и диастолического артериального давления в среднем на 30-50 мм рт. ст. Потенциальные проблемы: - высокий риск развития острой почечной недостаточности; - риск развития эклампсии - осложнение, обусловленное отеком и спазмом сосудов головного мозга: - риск формирования хронического течения гломерулонефрита. Принципы лечения. Все дети с острым гломерулонефритом и при обострении хронического процесса обязательно госпитализируются. Назначается комплексная терапия: - Режим постельный 3-4 нед. до исчезновения отеков, нормализации АД. улучшения анализов мочи. Далее назначается полупостельный режим с последующим расширением до палатного под контролем состояния пациента и лабораторных показателей. - Диета № 7 с ограничением животного белка, поваренной соли и дозированным приемом жидкости. Количество жидкости ограничивается в зависимости от выраженности отеков, артериального давления, диуреза и составляет 250-300 мл + диурез за предыдущий день. При наличии признаков почечной недостаточности назначаются столы 7а, 76, 7в - бессолевые, разгрузочные дни (фруктово- рисовые, фруктово-сахарные). - Медикаментозная терапия: - антибиотики для санации очагов инфекции; - антигистаминные; - диуретики; - гипотензивные; - гормоны - кортикостероиды при затяжном и тяжелом течении; - препараты, улучшающие почечный кровоток: курантил, трентал; - витамины: аскорбиновая кислота, витамины А и Е, тиамин-бромид, рибофлавин: - цитостатики при тяжелом течении. После выписки из стационара ребенок должен находиться на Диспансерном учете у нефролога в детской поликлинике. С учета снимаются при условии стойкой клинико-лабораторной ремиссии в течение 5 лет. При хроническом гломерулонефрите ребенок с диспансерного учета не снимается. 3-4 этап. Планирование и реализация сестринского ухода за пациентом в стационаре.Цель ухода: способствовать выздоровлению, не допустить развитие осложнении. План ухода: 1. Обеспечивать организацию и контроль за соблюдением пациентом постельного режима в период лихорадки, отеков, повышенного артериального давления Реализация ухода: Независимые вмешательства: 1. Провести беседу с пациентом и/или родителями о заболевании, профилактике осложнений, необходимости соблюдения постельного режима. 2. Объяснить пациенту и/или родителям, что прием пищи и все гигиенические процедуры будут проводиться в постели, в положении сидя. Предупредить о том, что ребенок должен мочиться в горшок или судно. Посещение туалета временно запрещено. 3. Положить теплую грелку на область поясницы. 4. Контролировать наличие горшка (судна) в палате для пациента. Мотивация: Охрана ЦНС от избыточных внешних раздражителей. Создание режима щажения почек: улучшение кровоснабжения; снижение артериального давления. Обеспечение максимальных условий комфорта. Удовлетворение физиологической потребности выделять продукты жизнедеятельности. Уменьшение боли. 2. Организация досуга Реализация ухода: Рекомендовать родителям принести любимые книги, игрушки, рукоделие, настольные игры Мотивация: Создание комфортных условий для соблюдения режима 3. Создание комфортных условий в палате Реализация ухода: - Контролировать проведение влажной уборки и проветривания палаты - Контролировать регулярность смены постельного белья - Контролировать соблюдение тишины в палате Мотивация: Удовлетворение физиологических потребностей во сне и отдыхе 4. Оказание помощи в проведении гигиенических мероприятий и приеме пищи. Реализация ухода: - Провести беседу о необходимости соблюдения личной гигиены - Рекомендовать родителям принести зубные щетку и пасту, расческу, чистое сменное белье Мотивация: Обеспечение санитарно-гигиенических мероприятий. Удовлетворение потребностей в пище, быть чистым. 5. Обеспечивать организацию и контроль за соблюдением диеты Реализация ухода: Независимые вмешательства: 1. Проведение беседы с пациентом и/или родителями об особенностях питания и необходимости соблюдения назначенной диеты. 2. Рекомендовать родителям приносить нежирные сорта мяса, рыбы или птицы; овощи свежие или отварные; салаты из овощей без соли; фрукты и ягоды, мед, варенье, молоко, кисломолочные продукты, творог; не кормить ребенка насильно, если он отказывается от пищи. 3. Осуществлять контроль выпитой жидкости; объем питья определяет врач. Мотивация: Удовлетворение физиологической потребности в пище. Организация лечебного питания. 6. Выполнять назначения врача: - обеспечение медикаментозной терапии; - сбор мочи для лабораторного исследования; - подготовка пациента к специальным методам исследования. Реализация ухода: Зависимые вмешательства: 1. Введение и дача лекарственных препаратов в назначенной дозе, регулярно по времени 2. Объяснить пациенту и/или родителям о необходимости проведения медикаментозной терапии 3. Провести беседу о возможных побочных эффектах лекарственных препаратах 4. Провести беседу с пациентом и/или родителями о необходимости проведения лабораторных исследований мочи; научить маму и/или пациента правилам сбора мочи на разные анализы; обеспечить посудой для сбора мочи; контролировать сбор мочи, при необходимости будить НОЧЬЮ 5. Накануне успокоить ребенка и родителей, объяснить цели и ход проведения исследования, научить как должен себя вести ребенок. Непосредственно перед проведением исследования успокоить ребенка и родителей, убедить в необходимости его проведения. Обеспечить транспортировку ребенка на исследование Мотивация: Этиотропное лечение. Ликвидация инфекции. Подавление иммунопатологического процесса. Снижение артериального давления. Восстановление диуреза и функций почек. Улучшение почечного кровотока. Раннее выявление побочных эффектов. Профилактика осложнений. Диагностика заболевания. Оценка функций почек. Контроль эффективности проводимого лечения. Психологическая поддержка. 7. Обеспечивать динамическое наблюдение за реакцией пациента на лечение Реализация ухода: Независимые вмешательства: 1. Взвешивание 2. Измерение артериального давления 3. Измерение температуры тела утром и вечером 4. Контроль частоты мочеиспусканий. цвета мочи 5. Контроль выпитой жидкости 6. Контроль суточного диуреза 7. Ведение «Мочевого листа» 8. При ухудшении общего состояния срочно сообщить лечащему или дежурному врачу Мотивация: Контроль эффективности проводимого лечения и ухода Раннее выявление и профилактика осложнений 5 этап. Оценка эффективности уходаПри правильной организации сестринского ухода выздоровление ребенка наступает в установленные сроки, пациент выписывается в удовлетворительном состоянии под наблюдение нефролога в детской поликлинике по месту жительства. На момент выписки пациент и его родители должны знать об особенностях режима и диеты, которые необходимо соблюдать ребенку после выписки из стационара, о целях диспансерного наблюдения и строгом соблюдении всех рекомендаций. 3.3 Выводы Можно сделать выводы: знание этиологии, клинической картины, особенностей диагностики, методов обследования и лечения заболевания, профилактики осложнений, а так же знание манипуляций поможет медицинской сестре осуществлять все этапы сестринского процесса. Медицинская сестра должна знать все правила ухода за пациентами, умело и правильно выполнять назначения врача, четко и ясно представлять действие лекарственных средств на организм больного. Лечение стенокардии во многом зависит от тщательного и правильного ухода, соблюдения режима и диеты. Заключение В ходе работы показано, что использование всех этапов сестринского процесс, а именно: 1этап: оценка состояния (обследование) пациента; 2этап: интерпретация полученных данных (определение проблем пациента); 3этап: планирование предстоящей работы; 4 этап: реализация составленного плана (сестринских вмешательств); 5 этап: оценка результатов перечисленных этапов Позволяет повысить качество сестринской помощи. Полученные знания и умения в ходе написания курсовой работы – необходимые условия оказания сестринской помощи, написав данную курсовую работу, лучше узнала о заболевании гломерулонефрит и научилась применять свои знания на практике. Литература К.Е. Давлицарова, С.Н. Миронова - Манипуляционная техника; М.: Форум инфра 2005. 480 с. В. Г. Лычев, В. К. Карманов - Руководство по проведению практических занятий по предмету «Сестринское дело в терапии с курсом первичной медицинской помощи»: учебное методическое пособие М.: Форум инфра, 2010. 384 с. В. Г. Лычев, В. К. Карманов - Основы сестринского дела в терапии. Ростов н/Д Феникс 2006. 512 с. В.И. Маколкин, С.И. Овчаренко, Н.Н. Семенков. Сестринское дело в терапии. М.: ООО Медицинское информационное агентство, 2008. 544 с. С.А. Мухина, И.И. Тарновская– Теоретические основы сестринского дела. 2 изд., испр. и доп. М.: ГЭОТАР - Медиа, 2010. 368 с. С.А. Мухина, И.И. Тарновская - Практическое руководство к предмету «Основы сестринского дела»; 2-е издание исп. доп. М.: ГЭОТАР - Медиа 2009. 512 с. Т.П. Обуховец, Т.А. Скляров, О.В. Чернова - Основы сестринского дела- изд. 13-е доп. перераб. Ростов н/Д Феникс. 2009. 552 с. Приложение 1 Таблица 1 Лист первичной сестринской оценки к карте стационарного больного
Таблица 2 План ухода
Таблица 3 Дифференциальная диагностика гломерулонефрита
Приложение 2 Почка пораженная гломерулонефритом. 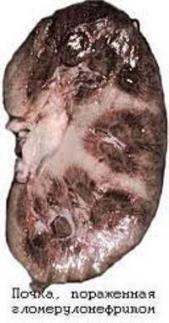 | ||||||||||||||||||||||||||||||||||||||
