5_1_2правка. Методическая разработка к практическому занятию для студентов 5 курса специальности лечебное дело по учебной дисциплине внутренние болезни
 Скачать 0.52 Mb. Скачать 0.52 Mb.
|
1 2 Государственное бюджетное образовательное учреждение высшего профессионального образования Ставропольский государственный медицинский университет Министерства здравоохранения и социального развития РФ Утверждаю зав. кафедрой госпитальной т «___» _____________ 20__ МЕТОДИЧЕСКАЯ РАЗРАБОТКА к практическому занятию для студентов 5 курса специальности «лечебное дело» по учебной дисциплине «внутренние болезни» ТЕМА №1. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ БОЛИ В ОБЛАСТИ СЕРДЦА ЗАНЯТИЕ №2. КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ ПЕРИКАРДИТОВ Обсуждена на заседании кафедры госпитальной терапии «___» _____________ 20__ Протокол №___ Методическая разработка составлена Знаменской И.А. г. Ставрополь, 20__ Тема 1. Дифференциальная диагностика и лечение боли в области сердца Занятие 2. Клиника, диагностика и лечение перикардитов Учебные вопросы занятия: -этиология, патогенез и классификация перикардитов; - клиника, диагностика перикардита. Дифференциальный диагноз; -лечение перикардита. Показания к перикардиоцентезу. Показания к хирургическому лечению. Вопросы для самостоятельной работы (самоподготовки) студентов: этиология, патогенез и классификация перикардитов; - клиника, диагностика перикардита. Дифференциальный диагноз; -лечение перикардита. Показания к перикардиоцентезу. Показания к хирургическому лечению. Вопросы для самостоятельного изучения студентами: - постперикардиотомные перикардиты; - прогноз при перикардите. Перечень изучаемых заболеваний и состояний: фибринозный перикардит; экссудативный перикардит; констриктивный перикардит. Место проведения занятия: клинические базы кафедры госпитальной терапии – кардиологические отделения №1 и №2 ГБУЗ СКККД и кардиологическое и терапевтическое отделения ГБУЗ СККБ. Материально-лабораторное обеспечение: учебные таблицы; наборы рентгенограмм грудной полости; наборы электрокардиограмм; наборы эхокардиограмм; наборы тестовых заданий; наборы ситуационных задач. Учебные и воспитательные цели: А) общая цель –– студенту необходимо овладеть комплексом знаний технологий, средств и методов диагностики и лечения различных форм перикардита, алгоритмом дифференциальной диагностики, изучить дифференциально-диагностические признаки перикардитов, необходимых во врачебной деятельности и направленных на сохранение и улучшения здоровья населения путем обеспечения надлежащего качества оказания медицинской помощи. Б) частные цели – в результате изучения учебных вопросов занятия студент должен ЗНАТЬ: этиологию, патогенез, классификацию, клиническую картину и диагностику, особенности течения и возможные осложнения различных форм перикардита; алгоритм дифференциальной диагностики перикардитов; диагностические возможности методов непосредственного исследования и современных методов лабораторного и инструментального исследования (ПЦР-анализ, серологические методы диагностики, ИФА-анализ, рентгенография грудной клетки, электрокардиография, эхокардиография с допплероанализом, компьютерная томография, перикардиоцентез, биопсия перикарда) при перикардитах; основные принципы оказания медицинской помощи при неотложных состояниях, возникающих на фоне перикардита (тампонада сердца). УМЕТЬ: грамотно и самостоятельно анализировать и оценивать социальную ситуацию в России и за ее пределами и осуществлять свою деятельность с учетом результатов этого анализа; оценить социальные факторы, влияющие на состояние физического и психологического здоровья пациента: культурные, этнические, религиозные, индивидуальные, семейные, социальные факторы риска (безработица, насилие, болезнь и смерть родственников и пр.). составить программу обследования больных различными формами перикардитов; провести физикальное обследование больного (осмотр, пальпация, аускультация, измерение АД, определение свойств пульса) и выявить основные признаки различных форм перикардита; установить и обосновать клинический диагноз перикардита; расшифровать ЭКГ в 12 отведениях больных перикардитом с выявлением нарушений сердечного ритма и проводимости, признаков воспалительного процесса в перикарде и миокарде; оценить результаты биохимического анализа крови (показатели активности воспалительного процесса), общего анализа перикардиальной жидкости при различных формах перикардитов; составить план обследования больного с перикардитом. ВЛАДЕТЬ: навыками изложения самостоятельной точки зрения, анализа и логического мышления, публичной речи, морально-этической аргументации, ведения дискуссий, принципами врачебной деонтологии и медицинской этики; методами аускультации сердца и сосудов; интерпретацией результатов лабораторных и инструментальных методов обследования больного перикардитом; алгоритмом постановки предварительного и развернутого клинического диагноза (основного, сопутствующего, осложнений) различных форм перикардита. ОБЛАДАТЬ НАБОРОМ КОМПЕТЕНЦИЙ: способностью и готовностью к осуществлению первичной и вторичной профилактики различных форм перикардита; способностью и готовностью устанавливать отклонения в здоровье больных перикардитом с учетом законов течения патологии по системам, областям и организму в целом; используя знания фундаментальных и клинических дисциплин; способностью соблюдать требования врачебной этики и деонтологии при общении с пациентами, а также их родственниками и близкими; способностью и готовностью проводить квалифицированный диагностический поиск для выявления различных форм перикардита на ранних стадиях, типичных, а также малосимптомных и атипичных проявлений болезни, используя клинические, лабораторные и инструментальные методы в адекватном объеме; способностью и готовностью правильно формулировать установленный диагноз с учетом МКБ-10, с проведением дополнительного обследования и назначения адекватного лечения; способностью и готовностью оценить необходимость выбора амбулаторного или стационарного режима лечения, решать вопросы экспертизы трудоспособности; оформлять первичную и текущую документацию, оценить эффективность диспансерного наблюдения. способностью и готовностью оценивать возможности применения лекарственных средств для лечения и профилактики различных форм перикардита; анализировать действие лекарственных средств по совокупности их фармакологических свойств; возможных токсических эффектах лекарственных средств; способностью и готовностью интерпретировать результаты современных диагностических технологий, понимать стратегию нового поколения лечебных и диагностических препаратов; способностью и готовностью выполнять основные диагностические и лечебные мероприятия, а также осуществлять оптимальный выбор лекарственной терапии для оказания первой врачебной помощи при неотложных и угрожающих жизни состояниях, осложняющих течение перикардита; способностью и готовностью к анализу показателей деятельности ЛПУ различных типов с целью оптимизации их функционирования, к использованию современных организационных технологий диагностики, лечения, реабилитации, профилактики при оказании медицинских услуг в основных типах лечебно-профилактических учреждений; способностью и готовностью к ведению учетно-отчетной медицинской документации; способностью к самостоятельной аналитической работе с различными источниками информации, готовностью анализировать результаты собственной деятельности для предотвращения профессиональных ошибок. ИМЕТЬ ПРЕДСТАВЛЕНИЕ: - о постперикардиотомномных перикардитах; - о прогнозе при перикардите. Интегративные связи (элементы единой программы непрерывного обучения): нормальная анатомия: строение сердечно-сосудистой системы; нормальная физиология: гемодинамика сердца в норме; патологическая физиология: гемодинамика при различных вариантах перикардита, механизмы компенсации и декомпенсации; пропедевтика внутренних болезней: методы исследования сердечно-сосудистой системы; фармакология: антибактериальные лекарственные средства, нестероидные противовоспалительные препараты, глюкокортикостероиды, иммуномодуляторы, диуретики, сердечные гликозиды, периферические вазодилататоры. Рекомендуемая литература: основная: Внутренние болезни: учебник: в 2 т / под ред. Н. А. Мухина. Т 1. – М: ГЭОТАР-Медиа, 2009 + CD. – 672 с. Внутренние болезни: учебник: в 2 т / под ред. Н. А. Мухина. Т 2. – М: ГЭОТАР-Медиа, 2009 + CD. – 592 с. Внутренние болезни: учебник: в 2 т / под ред. Н. А. Мухина. – Т 1. - М: ГЭОТАР-Медиа, 2010. – 672 с. Внутренние болезни: учебник: в 2 т / под ред. Н. А. Мухина. – Т 2. - М: ГЭОТАР-Медиа, 2010. – 592 с. Внутренние болезни: учебник. В 2 т. / Под ред. В.С. Моисеева, А.И. Мартынова, Н.А. Мухина. 3-е изд., испр. и доп. 2013. - Т.1. - 960 с. :ил. Внутренние болезни: учебник. В 2 т. / Под ред. В.С. Моисеева, А.И. Мартынова, Н.А. Мухина. 3-е изд., испр. и доп. 2013. - Т.2. - 896 с.: ил. Внутренние болезни: учебник. - 6-е изд., перераб. и доп. / Маколкин В.И., Овчаренко С.И., Сулимов В.А. - М.: ГЭОТАР-Медиа, 2013. - 768 с.: ил. Внутренние болезни: учебник. Стрюк Р.И., Маев И.В. 2-е изд., испр. и доп. 2013. - 544 с.: ил. дополнительная: Внутренние болезни: рук-во к практическим занятиям по госпитальной терапии / под ред. Л. И. Дворецкого. – М.: ГЭОТАР-Медиа, 2010. – 451 с. Внутренние болезни. Тесты и ситуационные задачи: учебное пособие. Маколкин В.И., Сулимов В.А., Овчаренко С.И. и др. 2012. - 304 с. :ил. Внутренние болезни. Руководство к практическим занятиям по госпитальной терапии: учебное пособие. Ананченко В.Г. и др. / Под ред. Л.И. Дворецкого. 2010. - 456 с.: ил. Клинические разборы трудных и редких случаев внутренней патологии: практ. пособие / под ред. А. В. Клеменова, И. В. Долбина. – Нижний Новгород: изд-во НижГМА, 2011. – 188 с. Тестовые задания по дисциплине «внутренние болезни» для студентов 5-го курса лечебного факультета СтГМА / сост.: А.В. Ягода, П.В. Корой, Н.Н. Гладких, А.В. Рыбас, Е.А. Кощеева. – Ставрополь, изд-во СтГМА, 2009. – 94 с. Атлас клинической медицины. Внешние признаки болезней: руководство. Томилов А.Ф. 2013 г. - 176 с.: ил. Госпитальная терапия. Курс лекций: учебное пособие. Люсов В.А., Байкова О.А., Евсиков Е.М. и др. / Под ред. В.А. Люсова. 2010. - 480 с.: ил. Руководство по кардиологии: Учебное пособие в 3 т. / под ред. Г.И. Сторожакова, А.А. Горбаченкова. – 2008-2009. Эберт, Г.-Х. Простой анализ ЭКГ: интерпретации, дифференциальный диагноз / Г.-Х. Эберт; пер. с англ.; под ред. В.А. Кокорина. – М.: Логосфера, 2010. – 280 с. Черкасова Н.А., Сергеева Е.В. / Под ред. Л.И. Дворецкого. Дифференциальная диагностика при болях в грудной клетке. Черкасова Н.А., Сергеева Е.В. / Под ред. Л.И. Дворцовского. 2009. – 48 с. (Серия «Актуальные вопросы медицины»). Под ред. С.Н. Козлова, Р.С. Козлова. Антибактериальные препараты в клинической практике: руководство. Андреев И.В., Белькова Ю.А., Веселов А.В. и др. / Под. ред. С.Н. Козлова, Р.С. Козлова. 2009. – 232 (Серия « Библиотека врача-специалиста»). Петрова В.И. Клиническая фармакология и фармакотерапия в реальной врачебной практике. Мастер – класс: учебник. Петрова В.И. 2011. – 380 с.: ил. Ягода А.В., Корой П.В. Дифференциальный диагноз шумов в области сердца: учебно-методическое пособие. – Ставрополь, 2008. – 186 с. Ягода А.В., Гладких Н.Н., Рыбас А.В. Неотложная помощь на догоспитальном этапе: учебно-методическое пособие. – Ставрополь, 2015. – 70 с. Методические рекомендации по выполнению программы занятия: ознакомьтесь с учебными (общей и частными) целями и учебными вопросами занятия; восстановите приобретенные знания базовых дисциплин в рамках интегративных связей по изучаемой теме занятия; проработайте рекомендуемую литературу по теме занятия и при необходимости воспользуйтесь аннотацией (приложение 1); проанализируйте проделанную работу, ответив на вопросы для самостоятельной работы (самоподготовки) и самостоятельного изучения; выполните тестовые задания (приложение 2) и решите ситуационные задачи (приложение 3). Приложение 1. Аннотация (современное состояние вопроса) Перикардит (pericarditis) – инфекционное или неинфекционное воспаление серозной оболочки сердца. Перикардит встречается при многих заболеваниях внутренних органов, являясь или их осложнением, или одним из клинических проявлений болезни. К наиболее изученным механизмам патогенеза перикардитов относятся: 1) занос инфекционных возбудителей в полость перикарда по лимфатическим и кровеносным сосудам; 2) развитие гиперергического воспаления как результат иммунного ответа на эндо- и экзогенные антигены бактериального, а также тканевого происхождения, 3) контактное воспаление и прорастание опухолевой ткани из соседних органов, метастатическое поражение, инфильтрация лейкозными клетками 4) асептическая воспалительная реакция на действие токсических веществ, а также при травматическом воздействии на сердце. По этиологии П. разделяют на инфекционные и неинфекционные (асептические). К инфекционным П. относят вирусные, неспецифические бактериальные, чаще всего кокковые, или специфические (туляремийный, бруцеллезный, сальмонеллезный, дизентерийный, сифилитический, туберкулезный), грибковые П. (кандидоз, гистоплазмоз, актиномикоз). К этой группе примыкают также П., вызванные простейшими (амебный, малярийный), паразитарные П. (вызванные эхинококком, токсоплазмой). Группу неинфекционных составляют П. при системных заболеваниях соединительной ткани (красной волчанке, склеродермии, ревматоидном артрите), а также аутоиммунных процессах 2-го типа (ревматические, постинфарктные, посткомиссуро- и постперикардиотомные перикардиты), сюда же относят хронические (аутореактивные) перикардиты. П. при заболеваниях сердца и смежных органов включает эпистенокардитический (при трансмуральном ОИМ), при миокардитах в результате развития сопутствующего эпимиокардита, при аневризме аорты (при расслоении аневризмы в полости перикарда появляется геморрагический выпот), при инфаркте лёгкого, пневмониях, заболеваниях пищевода, при застойной сердечной недостаточности, паранеопластический перикардит (в отсутствие непосредственной опухолевой инфильтрации). П. при болезнях с глубокими обменными нарушениями включают следующие причины: почечная недостаточность с явлениями уремии (вирусный, токсический или аутоиммунный), микседема, болезнь Аддисона (возможно, за счёт повышения проницаемости мембран), диабетический кетоацидоз, холестериновый П. (транссудация холестерина), а также при беременности. Травматический П: прямое повреждение перикарда (проникающая травма грудной клетки, перфорация пищевода, инородные тела в полости перикарда), при непрямом повреждении перикарда (непроникающая травма грудной клетки, облучение органов средостения, ожоги электроразрядами). Опухолевые заболевания перикарда: первичные опухоли и метастатическое поражение (рак лёгкого, молочной железы, желудка и кишечника, рак другой локализации, заболевания крови: лейкемия, лимфома, меланома, саркома, и др.). Наконец, выделяют идиопатический или острый доброкачественный перикардит, при этом предполагается вирусная или вторичная аутоиммунная природа процесса. Для такого варианта в МКБ-10 предусмотрен диагноз «неуточнённый перикардит». Следует отметить, что диагноз неуточнённого П. ставят не всегда обоснованно, как правило, в случаях, когда не удается доступными методами установить причину заболевания. В абсолютном большинстве случаев за маской идиопатического П. скрывается неидентифицированный вирусный возбудитель. Эпидемиология. Согласно данным мировой литературы признаки активного или перенесенного в прошлом П. обнаруживают на аутопсиях в 3—4% случаев, хотя число диагностированных при жизни перикардитов гораздо меньше. Женщины младших и средних возрастов болеют П. в 3 раза чаще, чем мужчины Доля бактериальных П., в прошлом превосходивших по частоте асептические в несколько раз, уменьшилась с началом применения антибиотиков до половины всех случаев П. Из инфекционных П. сегодня наиболее распространены вирусные и туберкулезные, возросла частота уремического, послеинфарктного и опухолевого перикардита. П. возникает у 1—2% больных пневмонией (чаще при правосторонней ее локализации). По клиническому течению П. разделяют на острые (менее 6 недель от начала заболевания) и хронические, а по клинико-морфологическим проявлениям: 1) Острый – фибринозный (сухой), экссудативный (с серозным, серозно-фибринозным или геморрагическим, гнойным и гнилостным экссудатом). Выделяют также выпотной П. с хилезным или холестериновым выпотом в перикардиальной полости. 2) Хронический П. подразделяют на экссудативно-адгезивный, адгезивный или слипчивый и констриктивный. Хронические П. могут трансформироваться из острого или иметь первично-хронический характер. У больных хроническим перикардитом в патоморфологической картине заболевания преобладают склеротические процессы (иногда в сочетании с осумкованием экссудата). Развитием тяжелых адгезивных процессов чаще всего сопровождается туберкулезный, гнойный и геморрагический перикардит. В большинстве случаев острый перикардит начинается с ограниченного катарального, а затем фибринозного воспаления, локализующегося в устье крупных сосудов. Небольшое количество воспалительного выпота подвергается обратному всасыванию, а нити фибрина откладываются на висцеральном и париетальном листках перикарда, несколько ограничивая их движение друг относительно друга и придавая им шероховатый складчатый вид. Ограниченный фибринозный перикардит - это сухой перикардит, наиболее частая форма острого перикардита. В дальнейшем, если происходит тотальное вовлечение в воспалительный процесс сердечной сорочки, нарушается обратное всасывание экссудата и он начинает накапливаться в большом количестве в полости перикарда. В этих случаях говорят о выпотном, или экссудативном перикардите. В отдельных случаях объем жидкости может достигать 1–2 л. Лишь в некоторых случаях выпотной перикардит минует стадию сухого фибринозного перикардита, например, при развитии тотальных аллергических, туберкулезных или опухолевых перикардитов. По мере стихания воспалительного процесса, экссудат рассасывается, а в листках перикарда разрастается грануляционная ткань, которая затем замещается соединительнотканными волокнами. Если этот продуктивный процесс сопровождается образованием выраженных соединительнотканных спаек между листками перикарда, говорят о так называемом адгезивном (слипчивом) перикардите. Иногда рубцовая ткань облитерирует всю полость перикарда, стягивает висцеральный и париетальный листки, что, в конечном счете, приводит к выраженному сдавлению сердца. В рубцово измененном перикарде откладывается кальций и происходит обызвествление перикарда, который превращается в ригидный, плотный, малоподвижный мешок (панцирь), окружающий сердце (“панцирное сердце”). Такой исход выпотного перикардита получил название констриктивного, или сдавливающего перикардита, нередко сопровождающегося развитием экстраперикардиальных сращений. Формирование болевых ощущений и ряд нарушений функций систем кровообращения и дыхания (снижение АД, изменение ритма сердца, тахипноэ) имеют при сухом П. рефлекторную природу. Накопление в перикардиальной полости экссудата оказывает существенное влияние на гемодинамику. Наличие жидкости в полости перикарда ограничивает диастолическое расширение сердца, а также препятствует притоку крови к сердцу в диастолу, поэтому возникает недостаточное наполнение полостей сердца в период диастолы, так называемая гиподиастолия. Последняя механически ограничивает насосную функцию сердца, что приводит к застою в большом круге кровообращения и гиповолемии в малом круге. Своеобразной чертой гиподиастолической недостаточности кровообращения является развитие декомпенсации без существенного поражения миокарда. В отличие от рестриктивной или гипертрофической кардиомиопатии, при которых также нарушено диастолическое наполнение желудочков, при выпотном перикардите не бывает застоя крови в легких. Это объясняется тем, что при внешнем сдавлении сердца прежде всего нарушается диастолическое наполнение правого желудочка, возникает застой крови в венах большого круга кровообращения, тогда как в легочную артерию поступает сравнительно малый объем крови. В результате уменьшается величина преднагрузки на ЛЖ, его ударный выброс и нарушается перфузия периферических органов и тканей, тогда как давление наполнения ЛЖ остается нормальным или пониженным. Строгих соотношений между объемом выпота и степенью гемодинамических расстройств нет. При медленном накоплении выпота фиброзный перикард постепенно растягивается, поэтому внутриперикардиальное давление существенно не повышается даже при большом объеме выпота (до 2—3 л). В то же время происходит оттеснение легких, ограничение их объема, изменяется положение сердца, но степень нарушений кровообращения при этом невелика. При быстрой экссудации фиброзный перикард оказывает сопротивление растяжению, поэтому давление в полости перикарда быстро нарастает, и для диастолического наполнения камер сердца требуется еще большее (на 20—30 мм вод. ст.) повышение венозного давления. Прогрессирующее нарастание внутриперикардиального давления приводит к значительному сдавлению сердца, резкому снижению насосной функции сердца и характерным нарушениям гемодинамики, обозначаемым кактампонада сердца. Состояние больного становится несовместимым с жизнью при повышении центрального венозного давления выше 340—400 мм вод. ст. Кроме того, при тампонаде сердца, как правило, наблюдается выраженное сдавление полых вен, которое еще больше усугубляет нарушения кровообращения. Важно помнить, что в положении лежа в большей степени нарушается отток из верхней полой вены, а в положении сидя — из нижней, особенно из печеночных вен, и на первый план выступают нарушения печеночного и портального кровообращения. Медиастинальный фиброадгезивный процесс также может сопровождаться деформацией крупных вен. В связи с вовлечением венозных стволов в параперикардиальные сращения глубокий вдох сопровождается их перегибом и не только не усиливает притока крови к магистральным венам грудной клетки, но даже затрудняет его. Известен синдром изолированного повышения давления в одной из полых вен: верхнемедиастинальный синдром (воротник Стокса или Консульская голова) и нижнемедиастинальный, или синдром нижней полой вены. Медиастинальный фиброадгезивный процесс фиксирует сердце к позвоночнику, грудной клетке и диафрагме. В этом случае на вдохе, когда грудная клетка расширяется и диафрагма опускается, спайки оказывают механическое сопротивление сокращению сердца. При этом наблюдаются одышка, экстрасистолия, парадоксальный пульс. В то же время плевроперикардиальные сращения не ограничивают сокращений сердца, но ведут к структурным изменениям прилежащих отделов легочной ткани (маргинальные эктазии и склероз). Парадоксальный пульс – снижение систолического АД более чем на 10 мм рт. ст. во время вдоха при неизменном диастолическом АД. Этот феномен обусловлен расширением отделов сердца на вдохе и, как следствие, падением ударного объёма. В результате во время вдоха пульс может исчезать или его наполнение существенно снижается. Клинически значимый парадоксальный пульс выявляется даже при спокойном дыхании, если же он появляется при глубоком вдохе, интерпретировать его следует с осторожностью. При наличии парадоксального пульса при выпускании воздуха из манжеты первый тон Короткова, поначалу, выслушивается только во время выдоха и исчезает на вдохе. По мере снижения давления в манжете первый тон начинает определяться в течение всего дыхательного цикла. Разница между двумя этими уровнями позволяет количественно оценить выраженность парадоксального пульса. Клиника острого перикардита характеризуется триадой больших симптомов: болевой синдром, лихорадка, шум трения перикарда. Боли в груди являются основным симптомом. Чаще боль бывает умеренной, но иногда очень сильной. Пациенты описывают их как острые, интенсивные, жгучие, режущие, что совпадает с характеристикой ангинозной боли при инфаркте миокарда. Идентична и иррадиация болей: в левую руку, шею, лопатку. Иногда боль при остром П. распространяется и на эпигастральную область. Локализация болей всегда ретростернальная, однако пациенты никогда не используют жест «синдром узла галстука», указывая на локализацию болей. Важной отличительной чертой болей является их продолжительность. Она измеряется часами, днями. При этом боль носит постоянный характер. Боль значительно усиливается при глубоком дыхании и поворотах туловища, кашле, проглатывании пищи, движении головой кверху (симптом Герке), а также пальпации и давлении в области сердца. При базальном перикардите с вовлечением в процесс диафрагмы и n. phrenicus у пациентов возникает икота, кашель, при этом характерны иррадиация болей в правую лопатку и частое поверхностное дыхание. Возникает болезненность при надавливании над грудино-ключичным сочленением, где проходит диафрагмальный нерв, и у основания мечевидного отростка. Описывают и маловыраженные боли, ощущение дискомфорта, однако эти боли также длительные и связаны с дыханием. Интернист обязан провести дифдиагностику с ОИМ, расслаивающей аневризмой аорты и острым животом с привлечением данных ЭКГ, биохимического тестирования крови и специалистов – хирурга и ангиолога. Характерна поза пациента – он стремится сесть так, чтобы колени были максимально прижаты к грудной клетке, при этом грудная клетка наклонена вперёд (поза Брейтмана). Желателен упор для головы. В данной позе создаются условия для улучшения оттока из полых вен. По мере накопления экссудата и расхождения листков перикарда боли уменьшаются и исчезают. Тем не менее многие больные все же отмечают сохраняющееся ощущение тяжести в области сердца. Одновременно могут быть жалобы на общее недомогание, познабливание, лихорадку (субфебрилитет), сердцебиение, одышку, сухой кашель, сближающее клинику заболевания с симптоматикой сухого плеврита. Одышка присутствует практически во всех случаях о. перикардита. В её основе лежит, в первую очередь, диастолическая дисфункция и умеренный застой в малом круге кровообращения, возникающие при появлении экссудата. Сдавление выпотом трахеи, пищевода, бывает причиной упорного «лающего» кашля, затруднений глотания, афонии. Главный патогномоничный симптом острого П. – шум трения перикарда. Его можно определить у 60-85% пациентов в первый день болезни. В последующие дни частота выявления шума резко снижается, составляя единичные случаи, Наличие шума трения перикарда является абсолютным признаком его поражения и достаточным основанием для постановки диагноза. Однако, отсутствие шума трения не означает отсутствия о. перикардита. Шум трения перикарда на высоте болей бывает нежным, ограниченным по протяжению, трудно отличимым от короткого систолического шума. При увеличении фибринозных напластований болевые ощущения уменьшаются, а шум становится грубым (а также трескучим, скребущим, царапающим, скрипучим, похрустывающим, скрежещущим, скрип ботинок, трение наждачной бумаги), слышен над всей зоной абсолютной тупости сердца. В некоторых случаях шум трения может быть непостоянным, выслушивается всего несколько часов (при ОИМ). От других шумов перикардиальный шум отличается рядом особенностей: плохой проводимостью (он всегда ограничен зоной абсолютной тупости сердца, «умирает там, где родился»), поверхностным звучанием, изменчивостью во времени и зависимостью от дыхательных фаз. Лучшее место аускультации – левый край нижней трети грудины. В классическом варианте шум состоит из трёх компонентов (один выслушивается в систолу, а два других – в диастолу). Первый образован сокращением предсердий и звучит в пресистолу (т.е. соответствует по времени IV тону), второй обусловлен собственно систолой желудочков, а третий – фазой быстрого их наполнения и расширения в раннюю диастолу (соответствует по времени III тону). В абсолютном большинстве случаев появление экссудата вначале уменьшает амплитуду шума, а затем исключает саму его причину, т.к. разводит трущиеся листки перикарда. Появление шума при наличии выпота, по мнению специалистов, возможно только при наличии спаечного процесса в перикарде. Звучность тонов сердца зависит от объёма выпота, хотя это правило не носит абсолютного характера. При осмотре грудной клетки иногда можно заметить некоторое выбухание передней грудной стенки в прекардиальной области, а также легкую отечность кожи и подкожной клетчатки в области сердца (перифокальная воспалительная реакция). Верхушечный толчок ослаблен или не пальпируется совсем. При больших выпотах перкуторно создается впечатление резко расширенной абсолютной тупости сердца, которая в нижних отделах практически совпадает с границами относительной тупости. Причем границы сердечной тупости изменяются в зависимости от положения тела больного. Мониторинг САД – очень важная процедура. Высокая скорость снижения САД или абсолютные значения САД менее 100 мм рт.ст. являются основанием для рассмотрения вопроса у пункции перикарда. В большинстве случаев выздоровление наступает самостоятельно через 2-6 недель. Осложнения: в 15% случаев развивается тампонада сердца; у 8-9% впоследствии развивается констриктивный П., 10-20% пациентов отмечают рецидивирующие боли в груди (следует рассматривать как рецидивирующий перикардит), у 30-40% возможны нарушения ритма сердца по типу наджелудочковой или предсердной тахикардии. Характерные изменения на ЭКГ (рис. 1) отмечаются в 80% случаев, включают увеличение частоты сердечных сокращений, снижение амплитуды зубцов, а также стадийность (4 стадии) изменений предсердно-желудочкового комплекса. Стадия 1 – начало острого периода (от нескольких часов до нескольких дней) – конкордантный подъём с. ST (супэпикардиальное повреждение миокарда) + положительный з. Т, депрессия инт. PQ или PR (повреждение предсердий). Стадия 2 – мало связана с клинической картиной – возвращение ST на изолинию. Стадия 3 – формирование отрицательного Т, который может меняться на положительный и обратно (от дней до месяцев вне связи с завершённостью болезни). 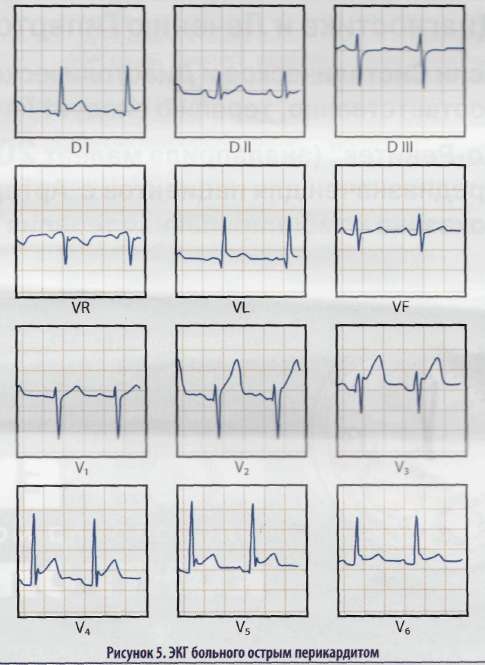 Рисунок 1. ЭКГ больного острым перикардитом. Рентгенограмма становится диагностически значимой только при развитии кардиомегалии, т.е. ситуации, когда кардиоторакальный индекс превышает 50%. Отмечают также сглаживание сердечного контура, исчезновение “талии” сердца. Тень сосудистого пучка становится короткой. При изменении положения тела контуры сердца также изменяются. Характерна ослабленная пульсация контура тени сердца, тогда как пульсация аорты остается достаточно интенсивной. В повседневной практике полезным становится измерение угла между правым контуром сердца и куполом диафрагмы. Тупой угол характерен для экссудата. Острый угол предполагает другие причины «большого сердца». Значительные количества жидкости формируют классическую трапецевидную конфигурацию сердца, но это редкость. ЭхоКГ идеальна для выявления экссудата как такового и его объёма, но не выявляет признаков воспаления листков перикарда. Количественное определение объема выпота в полости перикарда с помощью ЭхоКГ проводят с помощью специальных методик. Увеличение эхонегативного пространства до 1 см расценивают как небольшой выпот (150–400 мл). По наблюдениям некоторых авторов симптомы диастолической дисфункции появляются при объёме выпота 400 мл. Расстояние в 1-2 см – расценивают как умеренный, а расхождение листков перикарда более 2 см описывают как выраженный выпот (500–1500 мл). В силу полиэтиологичности специфических биохимических маркёров о. П. не существует. Принято считать, что при обычном течении возможно незначительное повышение активности АЛТ, АСТ, ЛДГ, показателей острой фазы воспаления. О наличии сопутствующего перимиокардита свидетельствует общая и локальная дисфункция миокарда, повышение в крови уровня I и T тропонинов на 35-50%, повышение КФК и её МВ-фракции, миоглобина и фактора некроза опухоли. На вовлечение в процесс миокарда могут указывать появление 3-го тона при аускультации, выпуклого подъёма сегмента ST на ЭКГ, выявление структурных изменений миокарда при МРТ. Однако диагностическое значение имеют только результаты эндо- и эпимиокардиальной биопсии. При подозрении на острый перикардит на 1 этапе проводятся: Анамнез (базовое заболевание, приём изониазида, противоопухолевых средств, прокаинамида, гидралазина) Физикальное обследование ЭКГ-диагностика Рентген-исследование ОГП ЭхоКГ (расчёт объёма жидкости) Общий анализ крови (Le, СОЭ) Уровень креатинина Проведение биопсии л/узла целесообразно при лимфаденопатии, при обнаружении инфильтрата в лёгких – бронхоскопии или КТ лёгких, а также ПЦР (поиск микобактерий туб). 1 2 |
