5_1_2правка. Методическая разработка к практическому занятию для студентов 5 курса специальности лечебное дело по учебной дисциплине внутренние болезни
 Скачать 0.52 Mb. Скачать 0.52 Mb.
|
1 2 Второй этап – перикардиоцентез. При сепарации листков перикарда менее 1 см эта процедура не является процедурой выбора. Она необходима для подтверждения туберкулёзной, гнойной или онкологической природы экссудата. Для экссудата характерно: удельный вес жидкости (>1015), уровень белка (>3 г/дл), соотношение свободной жидкости к плазме (более 0,5), ЛДГ>200 ед/л, уровень глюкозы. Третий этап – биопсия, проводится в ходе перикардиоскопии в случае повторного формирования экссудата в значимом объёме после недавней пункции. Оптимальным считают сочетание биопсии с установкой дренажа. Лечение острого перикардита Всегда предпочтителен режим строго постельный или полупостельный до купирования болей и лихорадки, т.е. несколько дней. Обязательна профилактика тромбоза глубоких вен. Специальной диеты не требуется. Абсолютные показания к госпитализации: Фебрильная лихорадка Симптоматика тампонады Нестабильная гемодинамика Вовлечение в процесс миокарда Иммунодефицитное состояние Терапия антикоагулянтами Исходно тяжёлое состояние Медикаментозная терапия: 1. НПВС – до исчезновения любых проявлений (класс 1В): ибупрофен 300-800 мг/сут, каждые 6-8 часов; аспирин 500-1000 мг каждые 6 часов; НЕЛЬЗЯ индометацин в связи с влиянием на коронарный кровоток. 2. Гастропротекторы с самого начала лечения – рекомендую все специалисты. 3. Противорецидивная терапия – колхицин 0.5 мг 2 раза в сутки (или в качестве монотерапии при неперносимости НПВС) Кортикостероиды: 1-1,5 мг/кг веса (средняя доза 60-90 мг/сут) не менее 1 месяца. Период выведения из ГКС-терапии – не менее 3-х мес. Показания: тяжёлое состояние; выраженная недостаточность кровообращения; выраженная дыхательная недостаточность; исключен туберкулёзный или гнойный процесс. Если не удалось стабилизировать состояние пациента, рассматривается возможность присоединения к терапии цитостатиков: азатиоприн 75-100 мг/сут или циклофосфамид 200мг. Пациент, перенёсший о. перикардит должен оставаться под наблюдением врача поликлиники. Рекомендуется в течение первых 12 недель повторить ЭхоКГ (т.к. возможен безболевой рецидив с образованием экссудата) и уровень СРБ. Высокий уровень СРБ рассматривается как предвестник рецидива острого П. и требует продолжения диагностического поиска для выявления основного заболевания. В течение первых 3-6 месяцев не рекомендуется тяжёлая физическая нагрузка (гимнастический зал, подъём тяжестей). Особенностью ретроградных расстройств кровообращения при констриктивном перикардите является раннее ухудшение печеночного и портального кровообращения. Нередко ведущими клиническими признаками оказываются так называемый цирроз (или псевдоцирроз) Пика и рано появляющийся асцит (ascites praecox). После успешной перикардотомии или перикардэктомии функциональное состояние печени у большинства больных восстанавливается, портальная гипертензия и асцит исчезают. Обычно КП долго протекает без жалоб. Больной обращается к врачу лишь тогда, когда у него уже возникают застойные явления в большом круге кровообращения. Длительность П. до сдавления, вынуждающего произвести перикардэктомию, варьирует от 1—2 месяцев до нескольких лет. Жалобы больных зависят от стадии болезни, характера и степени гемодинамических нарушений. У некоторых больных появляются приступы сжимающих болей в области сердца с иррадиацией в левую руку. Они связаны с нарушением коронарного кровообращения на почве рубцового сдавления венечных сосудов. Во II и III стадиях болезни больные жалуются на одышку, общую слабость, ощущения тяжести в животе, чувство его вздутия, переполнения. Одышка носит стабильный характер, постепенно прогрессирует, но никогда не бывает в виде приступов, не зависит от времени суток, степени утомления больного, отвлекающих моментов. Обращает на себя внимание отсутствие ортопноэ, столь характерного для больных с сердечной недостаточностью даже при менее выраженной одышке. Когда больной ложится, у него появляется румянец на лице, но несмотря на венозный застой, больной охотнее лежит, чем сидит, притом низко, без подушки. При общем осмотре больного определяются признаки венозной гипертензии. Отмечаются цианоз щек, ушей, кистей рук, отечность лица и шеи («консульская голова», «воротник Стокса»). Шейные вены остаются набухшими при любом положении тела больного; отчетливо видна их пульсация (диастолический коллапс). Нажатие на область правого подреберья может усиливать набухание шейных вен (гепатоюгулярный феномен). Ведущие клинические проявления сдавливающего П. выражаются так называемой триадой Бека: высокое венозное давление, асцит, «малое тихое сердце». Границы сердечной тупости обычно не расширены или расширены в незначительной степени. Аускультация сердца действительно выявляет мало патологических признаков. Тоны сердца приглушены, бывают глухими; в ряде случаев отмечается трехчленный ритм сердца за счет появления в протодиастолическую фазу дополнительного тона — так называемого перикард-тона, или тона броска (он представляет собой патологически измененный III тон сердца), по силе не уступающего II тону, от которого на фонокардиограмме он отстоит на 0,09—0,16 с. Аускультативно при этом создается впечатление раздвоенного II тона. В покое и при физической нагрузке наблюдается тахикардия, иногда возникает мерцательная аритмия. Определяется отрицательный верхушечный толчок (втяжение в области верхушечного толчка в систолу и выбухание в диастолу), диастолический коллапс шейных вен, Различают три стадии хронического констриктивного П. I стадию — начальную, II стадию — выраженную и III стадию — дистрофическую. В I стадии венозное давление повышается только после нагрузок, отсутствует венозный застой. II стадия характеризуется выраженной венозной гипертензией, появлением асцита. Признаками III стадии являются гипопротеинемия, периферические отеки, трофические язвы. Дифференциальный диагноз проводится с острым расширением сердца, тромбоэмболией легочной артерии, инфарктом миокарда правого желудочка, гидротораксом, хронической обструктивной болезнью легких и рестриктивной кардиомиопатией. Лучший способ отличить сдавливающий перикардит от рестриктивной кардиомиопатии – анализ дыхательных изменений в сочетании с изменениями преднагрузки или без них с помощью допплеровской ЭхоКГ и/или тканевого допплера. Могут быть полезными также физикальные признаки, ЭКГ, рентгенография грудной клетки, компьютерная томография и магнитный резонанс, определение параметров гемодинамики и биопсия эндомиокарда. Стандарт инструментальной диагностики : 1-й этап – ЭхоКГ, МРТ, КТ; 2-й этап – катетеризация правого желудочка, биопсия миокарда (изменения характерны только для рестриктивной кардиомиопатии). Лечение: мочегонные препараты, перикардэктомия. Исходы перикардэктомии: смертность 10%, излечение 50%, стойкий низкий сердечный выброс 10-30%. Приложение 2. Тестовые задания: 1. К причинам возникновения перикардита относят все, кроме (выберите один правильный ответ): а) ОИМ б) онкологических заболеваний в) коллагенозов г) уремии д) гипертонической болезни 2. Выберите наиболее часто встречающиеся варианты инфекционного перикардита (выберите все правильные варианты ответа): а) вирусный б) паразитарный в) туберкулёзный г) неспецифический бактериальный д) грибковый 3. Укажите заболевание, с которым чаще всего приходится дифференцировать сухой перикардит (выберите один правильный ответ): а) диафрагмальная грыжа б) острый панкреатит в) рефлюкс-эзофагит г) ОИМ д) миокардит 4. Какая триада симптомов наиболее характерна для острого перикардита?Выберите один правильный ответ. а) болевой синдром, лихорадка, шум трения перикарда б) болевой синдром, дисфагия, кашель, изжога в) болевой синдром, кашель, шум трения плевры г) болевой синдром, острая левожелудочковая недостаточность, протодиастолический шум 5. Отличительными особенностями шума трения перикарда являются (выберите все правильные варианты ответа): а) плохая проводимость б) поверхностное звучание в) независимость от фаз дыхания г) усиление амплитуды шума при появлении экссудата д) ослабление амплитуды шума при появлении экссудата 6. Для экссудативного перикардита характерно все, кроме (выберите один правильный ответ): а) сглаженности дуг б) снижения пульсации контуров в) преобладания поперечника над длинником г) наличия застоя в легких д) укорочения сосудистого пучка 7. Какие заболевания могут сопровождаться кардиомегалией и застойными явлениями в легких? Выберите неправильный ответ: а) ОИМ. б) Пороки сердца. в) Миокардиты. г) Дилатационная кардиомиопатия. д) Экссудативный перикардит. 8. Первый этап диагностического поиска при подозрении на перикардит включает всё перечисленное, кроме (выберите один правильный ответ): а) сбор анамнеза, физикальное обследование б) ЭКГ-диагностика в) рентген-исследование органов грудной полости г) ЭхоКГ д) перикардиоцентез 9. Характерные для острого перикардита ЭКГ-признаки – это (выберите все правильные варианты ответа): а) снижение амплитуды зубцов б) стадийность изменений предсердно-желудочкового комплекса в) конкордантный «седловидный» подъём сегмента ST + положительный зубец Т г) депрессия интервала PQ д) депрессия сегмента ST + отрицательный зубец Т 10. Общий рентгенологический признак для миокардита и экссудативного перикардита – это (выберите один правильный ответ): а) кардиомегалия б) отсутствие дуг по контурам сердечной тени в) отсутствие застоя в легких г) преобладание поперечника сердца над длинником д) укорочение тени сосудистого пучка 11. Для лечения вирусного перикардита наиболее показано применение (выберите все правильные варианты ответа): а) НПВС б) сердечных гликозидов в) колхицина г) кортикостероидов д) ИАПФ 12. Для тампонады сердца характерно все, кроме (выберите один правильный ответ): а) парадоксальный пульс б) холодный пот в) наличие жидкости в полости перикарда от 250 до 1000 мл г) увеличение амплитуды QRS д) усиление цианоза 13. Назовите наиболее частую причину констриктивного перикардита (выберите один правильный ответ): а) травма б) коллагеноз в) оперативное вмешательство на сердце г) туберкулез д) уремия 14. Ведущие клинические проявления констриктивного перикардита включают (выберите все правильные варианты ответа): а) высокое венозное давление б) ascites praecox ипсевдоцирроз в) усиление сердечных тонов г) симптом «консульская голова» д) ортопноэ 15. Для констриктивного перикардита не характерны признаки (выберите все правильные варианты ответа): а) снижение сердечного выброса б) наличие парадоксального пульса в) пульсация сонных артерий г) нормальные размеры сердца д) кальциноз перикарда 16. Рентгенологическими признаками, характерными для констриктивного перикардита, являются все, кроме (выберите один правильный ответ): а) кардиомегалии б) деформации сердечной тени в) ограничение смещаемости сердца г) отложение извести в перикарде д) отсутствие пульсации сердца в местах сращения 17. Дифференциальный диагноз при констриктивном перикардите проводится (выберите все правильные варианты ответа): а) тромбоэмболией легочной артерии б) бронхиальной астмой в) гидротораксом г) рестриктивной кардиомиопатией д) идиопатическим гипертрофическим субаортальным стенозом 18. Показаниями к назначению глюкокортикостероидов при остром перикардите являются все, кроме (выберите один правильный ответ): а) тяжёлое состояние б) выраженная недостаточность кровообращения в) выраженная дыхательная недостаточность г) исключен туберкулёзный или гнойный процесс д) фебрильная лихорадка 19. Средняя суточная доза кортикостероидов при остром перикардите (выберите один правильный ответ): а) 0,5-1 мг/кг веса б) 1-1,5 мг/кг веса в) 2,-2,5 мг/кг веса г) 3 и более мг/кг веса 20. Для определение объёма экссудата в полости перикарда используется (выберите один правильный ответ): а) рентгенография органов грудной полости б) эхокардиография в) магнитнорезонансная томография г) перикардиоцентез д) перикардиоскопия Ответы на тестовые задания: 1 – д; 2 – а, в; 3 – г; 4 – а; 5 – а, б, д; 6 – г; 7 – д; 8 – д; 9 – а, б, в, г; 10 – а; 11 – а, в, г; 12 – г; 13 – г; 14 – а, б, г; 15 – в, г; 16 – а; 17 – а, в, г; 18 – д; 19 – б; 20 – б. Приложение 3. Ситуационные задачи: Задача 1. Больной 35 лет. Жалобы на боли в прекардиальной области, усиливающиеся при глубоком дыхании, кашле и поворотах тела. Заболел остро 2 дня назад. Объективно: состояние средней тяжести. Температура тела 38,5ºС. Сердце расширено в обе стороны, на верхушке тоны приглушены, на основании ясные; в области 3 межреберного промежутка слева от грудины – систолодиастолический шум поверхностного характера, усиливающийся при надавливании фонендоскопом и при наклоне вперед. АД 110/85 мм рт ст. Пульс 95 в минуту, наполнение снижается на выдохе. Частота дыхательных движений 24 в минуту. При рентгеноскопии размеры сердца увеличены в обе стороны. Пульсация усилена. ЭКГ: снижение вольтажа зубцов, нарушение процессов реполяризации диффузного характера. ЭхоКГ: расхождение листков перикарда – 1,5 см. На 3-й день состояние больного внезапно ухудшилось: одышка в покое, боли в правом подреберье. Отмечен цианоз, набухание шейных вен, увеличение печени. ЧДД 26 в минуту. АД 100/90 мм рт. ст. Пульс 120 в минуту, вялый, мягкий. При этом на ЭКГ: 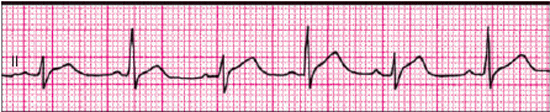 Вопросы к задаче: Диагноз при поступлении? Обоснование диагноза. Укажите два противоречия в описании исходных данных. Ваши назначения? Что произошло на 3-й день? Объясните ЭКГ картину. Что следует предпринять? Задача 2. Женщина 33-х лет поступила в реанимационное отделение с жалобами на боль в груди, которая началась 3 дня назад. Дискомфорт в грудной клетке усиливается при дыхании, наклоне головы назад; беспокоит кашель и дисфагия. Она недавно перенесла острую вирусную инфекцию верхних дыхательных путей, в остальном – здорова. При физикальном обследовании частота сердечных сокращений 119 в минуту, частоты дыхания 14 в минуту, артериальное давление 139/84 мм рт. ст, определятся парадоксальный пульс. При аускультации сердца выявляется грубый шум над левым краем грудины. На ЭКГ: 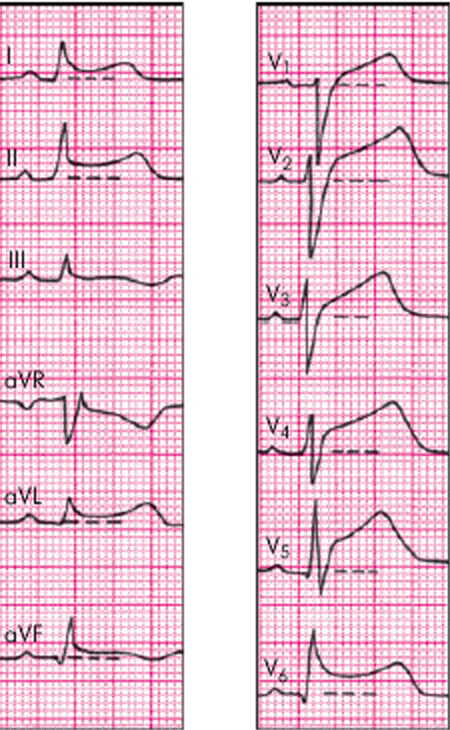 Вопросы к задаче: Диагноз при поступлении? Обоснование диагноза. Какие изменения обнаружены на ЭКГ? Тактика обследования и лечения этой пациентки? Задача 3. Больной 54-х лет доставлен в стационар бригадой скорой помощи с жалобами на боль умеренной интенсивности в области нижней трети грудины, усиливающаюся при глубоком вдохе и поворотах туловища и обнаружением следующей электрокардиографической картины: 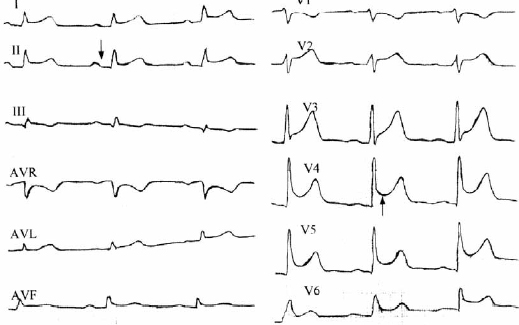 Из анамнеза: 3 дня назад внезапно появилась выраженная общая слабость, дискомфорт грудной клетке, одышка при ходьбе. Больной за медицинской помощью не обратился, находился в домашних условиях на постельном режиме. В течение последних часов возникли вышеуказанные жалобы. Отец больного перенес инсульт в возрасте 52-х лет. При физикальном обследовании: температура тела 37,3ºС, границы относительной сердечной тупости не расширены, выслушивается негромкий ограниченный по протяжению систолодиастолический шум в IV межреберье слева от грудины, обращает на себя внимание склонность к тахикардии (ЧСС 90 уд/мин), АД 115/70 мм рт. ст. На третий день пребывания в стационаре шум перестал выслушиваться. Вопросы к задаче: Сформулируйте диагноз на момент поступления больного в стационар. Составьте план дальнейшего обследования пациента? Предложите тактику лечения. Задача 4. У больного 47 лет через полгода после лобэктомии по поводу периферического рака нижней доли правого легкого и рецидивирующей тромбоэмболии легочной артерии в связи с мигрирующим тромбофлебитом нижних конечностей отмечено усиление одышки, неприятные ощущения за грудиной, выявлено увеличение тени сердца, снижение вольтажа ЭКГ. При ЭхоКГ: сепарация листков перикарда 2-2,2 см и около 1,0 л жидкости в полости перикарда. Гистологический вариант опухоли - аденокарцинома. В связи с установкой кава-фильтра постоянно принимал фенилин по 1-2 табл. в день. Протромбин – 60%. Назовите наиболее вероятную причину накопления жидкости в полости перикарда: а) неинфекционный гидроперикард, б) инфекционный выпотной перикардит (неспецифический или туберкулезный), в) метастатическое поражение перикарда, г) гемоперикард, как осложнение терапии антикоагулянтами. Задача 5. Составьте в виде таблицы основные дифференциально-диагностические различия перикардита с тромбоэмболией легочной артерии, инфарктом миокарда правого желудочка, гидротораксом и хронической обструктивной болезнью легких с указанием таких характеристик, как жалобы, анамнез, данные рентгенографии, ЭКГ, ЭхоКГ, морфологические изменения сердца, данные коронароангиографии. Ответы к задачам: Задача 1. Задача 1 Острый экссудативный перикардит. Обоснование: характерные боли, лихорадка, шум трения перикарда, признаки увеличения полости перикарда (кардиомегалия, приглушенность тонов, снижение вольтажа зубцов ЭКГ). При перикардиальном выпоте: а) наблюдается уменьшение наполнения пульса на вдохе, а не на выдохе («парадоксальный пульс»); б) происходит уменьшение пульсации контуров сердца, особенно слева, вплоть до её исчезновения («неподвижное сердце»). Показана госпитализация, учитывая фебрильную лихорадку. Постельный режим. Ибупрофен 300-800 мг/сут, каждые 6-8 часов или аспирин по 500-1000 мг каждые 6 часов. Омепразол 20-40 мг/сут. К применению стероидных гормонов нет показаний. Антибактериальная терапия не показана в силу предположения о негнойном характере перикардиального выпота. Тампонада сердца. Лечебно-диагностическая тактика: повторная рентгеноскопия (определение кардиоторакального индекса); ЭхоКГ (степень расхождения листков перикарда); при наличии показаний – перикардиоцентез с соблюдением скоростного режима эвакуации (1 л за 30-40 мин), при необходимости – дренирование полости перикарда, исследование перикардиальной жидкости Задача 2. Острый сухой перикардит. Связь с ОРВИ, характерный болевой синдром, шум трения перикарда, ЭКГ картина. Вогнутый подъем сегмента ST во всех отведениях. Исключить ОКС (маркеры некроза миокарда, ЭКГ в динамике, ЭХО КГ). НПВС, гастропротекторы. Задача 3. Острый сухой перикардит. Исключить ОКС (маркеры некроза миокарда, ЭКГ в динамике, ЭХО КГ). Для подтверждения диагноза – показатели острой фазы воспаления, рентгенография органов грудной полости. НПВС, гастропротекторы. Задача 4. В. 1 2 |
