тесты. 7 курс ига Без ответов. !Мужчина 45 лет, стоит на диспансерном учете у ревматолога. С 18летнего возраста выявлен порок сердца. С 42летнего возраста увеличена печень, периодически отеки на ногах, асцит. Постоянно принимает верошпирон
 Скачать 242.44 Kb. Скачать 242.44 Kb.
|
|
#1 *!Больной 45 лет, злоупотребляющий алкоголем, после сна обнаружил слабость правой кисти. Объективно: невозможность разгибания пальцев кисти. Отсутствует рефлекс с m.triceps, гипестезия на задней поверхности плеча и тыльной поверхности кисти и пальцев. Назовите, наиболее вероятный, уровень поражения? *плечевое сплетение *шейный отдел спинного мозга *лучевой нерв *срединный нерв *локтевой нерв #2 *!У больного выявлено отсутствие чувствительности по гемитипу, гемиатаксия, которая выявляется с закрытыми глазами, гиперпатия, гемианопсия. Все симптомы выявлены с одной стороны. Назовите наиболее вероятный синдром? *капсулярный синдром *корковый синдром *альтернирующий синдром *синдром мозжечковой атаксии *таламический синдром #3 *!При осмотре больного обнаружено снижение болевой и температурной чувствительности слева с уровня реберной дуги; мышечно-суставное чувство снижено справа до уровня тазобедренного сустава, кинестетическое и тактильное чувство снижены на торсе справа с реберной дуги. Сила в правой ноге снижена до 3 баллов, тонус мышц правой ноги повышен, коленный и ахиллов рефлексы справа повышены, симптом Бабинского справа. Назовите, наиболее вероятный, синдром? *синдром Валленберга-Захарченко *синдром Бернара-Горнера *синдром Броун-Секара *синдром Фовиля *синдром Вебера #4 *!Укажите симптом, наиболее вероятно, характерный для периферического паралича? *повышение сухожильных рефлексов *снижение сухожильных рефлексов *симптом Бабинского *повышение тонуса *клонус коленной чашечки #5 *!У больного отсутствуют движения в ногах. Объективно: рефлексы на ногах отсутствуют, атрофия мышц нижних конечностей, отсутствуют все виды чувствительности с уровня паховых складок. Определите, наиболее вероятный, топический диагноз? *поражение спинного мозга в верхне-шейном отделе *поражение спинного мозга в области шейного утолщения. *поражение спинного мозга в грудном отделе *поражение спинного мозга в области поясничного утолщения *половинное поражение спинного мозга #6 *!У пациента 43 лет после сильного переохлаждения на фоне длительного неполноценного питания присоединились общемозговые и менингеальные симптомы. В анализе крови - лейкоцитоз, лимфоцитоз, повышенная СОЭ, ликвор бесцветный, вытекает с умеренно повышенным давлением, после отстаивания в пробирке выпала фибриновая пленка. Уровень сахара в ликворе понижен. Поставьте, наиболее вероятный, предварительный диагноз? *бруцеллезный менингит *туберкулезный менингит *сифилитический менингит *менингококковый менингит *вторичный гнойный менингит #7 *!У больной 54 лет, страдающей гипертонической болезнью, постепенно развились слабость и онемение в левых конечностях. Объективно: АД-180/100 мм. рт.ст. Сознание ясное, центральный парез мимических мышц и языка слева, спастический гемипарез и гемигипестезия слева. Наиболее вероятный клинический диагноз? *ишемический инсульт *субарахноидальное кровоизлияние *менингит *миелит *острая гипертоническая энцефалопатия. *!Девушка 37 года, жалобы на повышение температуры до 39◦С, слабость, недомогание. Из анамнеза: заболела остро, в течение 3-х дней лихорадит до 39◦С, самостоятельно принимала парацетамол, бисептол без эффекта. На момент осмотра самочувствие нарушено за счет симптомов интоксикации, температура 39,5◦С, отеков, макрогематурии нет, АД 110/70 мм рт ст, мочеиспускание свободное. Лабораторно: в ОАК: Нв 118г/л, лейкоциты 12 тыс, с 72%, л 20, м 8%, СОЭ 40 мм/ч; в ОАМ: мутная, белок 0,066%, лейкоциты – сплошь. УЗИ почек: структурных изменений нет. Что из перечисленного является наиболее вероятной причиной развития заболевания? *E. Coli *Proteus *Citrobacter *Ps. aerouginosa *Staphylococcus #2 *!Мужчина 40 лет обратился в клинику с жалобами на боли в пояснице. При обследовании: СКФ 76мл/мин. Известно, что его отец получал программный гемодиализ в возрасте 45лет. При осмотре: отеков нет, АД 149/88 мм рт ст. Лабораторно в анализе мочи: лейкоциты 3, эритроциты . На УЗИ почек: выявлено 2-сторонее увеличение размеров почек, наличие нескольких кист в почках. Какой диагноз наиболее вероятен? *Нефронофтиз *Опухоль Вильмса *Поликистоз почек *Медуллярная кистозная болезнь *Мультикистозная дисплазия почки #3 *!Женщина 45лет. Отмечаются массивные отеки до анасарки, АД 100/60 мм.рт.ст. В анализах: креатинин в сыворотке крови 70мкмоль/л, общий белок 35 г/л, холестерин 11,3 ммоль/л. В ОАМ: протеинурия 8 г/сут, эр. 2 в п/з. Какой диагноз является наиболее вероятным? *Нефритический синдром *Нефротический синдром *Нефро-нефритический синдром *Изолированный мочевой синдром *Быстропрогрессирующий гломерулонефрит #4 *!У женщины 30 лет, после переохлаждения появились умеренные отеки, АД 150/95 мм.рт.ст, снижение диуреза. В анализах: СОЭ 55 мм/ч, холестерин 4.0 ммоль/л. В моче: протеинурия 1.5 г/л, макрогематурия. СКФ 47мл/мин. Какой диагноз является наиболее вероятным? *Нефритический синдром *Нефротический синдром *Нефро-нефритический синдром *Изолированный мочевой синдром *Быстропрогрессирующий гломерулонефрит #5 *!Мужчина, 38 лет, доставлен машиной «скорой помощи» с подозрением на пищевое отравление. При поступлении жалуется па постоянную тошноту, рвоту после каждого приема пищи, сухость во pтy. Ухудшение самочувствия возникло в последние дни без видимой причины. В течение последнего года заметил повышенную утомляемость, часто стали беспокоить общая слабость, головокружение. Последние 3 года находится под наблюдением в связи с повышением АД. В прошлом часто болел ангиной. 12 лет назад была проведена тонзилэктомия, после чего ангины прекратились. 10 лет назад в моче случайно был обнаружен белок, но больше по этому поводу не обследовался. При осмотре: пониженного питания, небольшая одутловатость лица, отдельные подергивания мышцы туловища и верхних конечностей. Левая граница сердца расширена влево на 2 см. 1 тон ослаблен над верхушкой, акцент 2 тона над аортой. ЧСС 88 в мин., АД 170/15 мм рт.ст. Живот б/б. ОАК: Нв 92 г/л, лейк. 7,2 х 109л, СОЭ 24 мм/л. ОАМ: уд. вес 1006, белок 0,65 г/л, лейк. 12 в п/з, эр. измененные 10-12 в п/з, цилиндры гиалиновые и зернистые 5-6 в поле зрения. Креатинин крови: 356 мкмоль/л. Какой диагноз наиболее вероятен? *ИБС, ХСН *ОКИ, ОПП *Острый гломерулонефрит, ОПП *Хронический гломерулонефрит, ХБП *Быстропрогрессирующий гломерулонефрит #6 *!21-летний парень обратился с жалобами на высыпания, боли в животе и области лодыжек, колена, появление красной мочи. Начало заболевания с сыпи, которая появилась в области лодыжек и распространилась до ягодиц. Перенесенную инфекцию отрицает. При осмотре пациента: отеков нет, Т 36С, АД 120/80 мм рт.ст., пульс 76 уд/мин. Геморрагическая папулезная сыпь симметрично расположена на нижних конечностях, ягодицах и внизу живота. В анализах мочи: протеинурия 1,5 г/л, эритроциты 20-30 в п/зр. Анализы крови в пределах нормы. Креатинин крови 80мкмоль/л. ANCA, криоглобулины, РФ и анализ на вирусные гепатиты отрицательные. Какой диагноз наиболее вероятен? *IgA нефропатия *Геморрагический васкулит с поражение почек *Системная красная волчанка, люпус-нефрит *Тромбоцитопеническая пурпура *Постстрептококковый гломерулонефрит #7 *!Мужчина 60 лет. В прошлом году диагностирована аденокарцинома легких (d 4 см) с проведением правой нижней лобэктомии. На КТ метастазы в печени, увеличение грудных лимфатических узлов. В течение нескольких недель отмечает ухудшение состояния, недомогание. Анализ мочи на суточную протеинурию 2,7 г/с. В крови: мочевина 30 ммоль/л, креатинин 450 мкмоль/л. Проведена биопсия почки: утолщение гломерулярной базальной мембраны, с мелкими субэпителиальными депозитами. Какое состояние развилось у данного пациента? *Синдром Гудпасчера *Мембранозная нефропатия *Фокально-сегментарный гломерулосклероз *Быстропрогрессирующий гломерулонефрит *Гломерулонефрит с минимальными изменениями #1 *!У больного 60 лет заподозрен рак пищевода. Клинический минимум обследования для установления диагноза *Рентген контрастное исследование пищевода, эзофагоскопия с биопсией *Радиометрия пищевода (Р32) *УЗИ грудной клетки *КТ *МРТ #2 *!Мужчину 62 лет в течение 3-х месяцев беспокоит сухой кашель, нарастающая одышка, иногда кровохарканье, охриплость голоса. На рентгенограмме: неоднородное затемнение с нечеткими контурами в участке корня и прикорневом участке справа, с глубокими тяжами, которые проникают в легочную ткань. Имеет место смещения средостения вправо. Какой из перечисленных диагнозов Наиболее вероятен? *рак легкого *очаговая пневмония *крупозная пневмония *туберкулез легкого *инфаркт легкого #3 *!Мужчина 62 лет жалуется на наличие примеси крови темного цвета и слизи к каловым массам в течение 2-х месяцев, учащенные позывы к акту дефекации. Общее состояние удовлетворительное. Лечился отварами трав – без эффекта. Какой клинический диагноз из перечисленных ниже НАИБОЛЕЕ вероятен? *Инфекционное заболевание толстой кишки *Рак ампулярного отдела прямой кишки *Туберкулез кишечника *Язвенный колит *Геморрой #4 *!Симптоматическая операция применяется при неоперабельном раке пищевода *Операция Гэрлока *Операция Льюиса *Операция Добромыслова-Торека *Гастростомия *Операция эзофагокардиопластика по Геллеру #5 *!Больному 72 лет выставлен диагноз «Базальноклеточный рак спинки носа 1А стадии, поверхностная форма рака». Какой вид лечения необходимо провести? *Дистанционная гамма-терапия с последующими курсами полихимиотерапии *Широкое иссечение опухоли под местной анестезией и регионарной лимфоаденэктомией и полихимиотерапией *Близкофокусное рентген облучение *Комплексное: предоперационная гамма терапия с удалением основного очага под общим обезболиванием и курсами ПХТ *Иммунотерапия #6 *!При каком гистологическом варианте рака легкого лечение обязательно должно включать полихимиотерапию? *Семинома *Хорионкарцинома *Недифференцированный рак *Плоскоклеточный рак без ороговения *Тубулярно-папилярная аденокарцинома #7 *!Каково основное показание к гормонотерапии при РМЖ? *Все стадии первичного РМЖ *Первично-распространенный РМЖ *Наличие рецепторов стереодных гормонов в опухоли *Связь беременностью и лактацией *Развитие опухоли на фоне менопаузы #1 *!Мужчина 40 лет, проживающий в благоприятных неконфликтных условиях, во второй раз поступает в терапевтическое отделение в связи с затяжными приступами болей, напоминающих почечную колику. Тянущие боли в области поясницы сохранялись в течении 4-х недель. При обследовании, включающем УЗИ и рентгенографию, патологии со стороны почек не выявлено. Назначение спазмолитиков эффекта не дало. Больной тревожится о своем будущем, плохо спит, хуже себя чувствует утром, вечером боли практически не беспокоят. А. Определите наиболее вероятный предположительный диагноз: * почечно-каменная болезнь * маскированная депрессия (алгическая форма) *нераспознанное заболевание почек *соматоформное расстройство *истерическая алгия #2 *!Больная 35 лет, не имеющая существенных конфликтов, в пятый раз в течении последних 3-х лет поступает в терапевтическое отделение в связи с выраженными диспептическими расстройствами, потерей веса на 5 кг. При обследовании никакой патологии со стороны пищеварительной системы не выявлено, традиционное лечение диспептических расстройств неэффективно. Обращает на себя внимание повышенная тревожность, нарушение сна, сниженный фон настроения, сезонный характер обращений(осень-весна). Определите наиболее вероятный психиатрический диагноз: * маскированная депрессия *невроз *нераспознанная органная патология *соматогенный психоз * классическая депрессия #3 *! Больной 45 лет, перенес инфаркт миокарда. Постинфарктный период протекал без осложнений. Во время проведения нагрузочной пробы - бурная вегетативная реакция со страхом остановки сердца. После этого отказывается от расширения двигательного режима, боитсяоставаться без медицинского персонала. Испытывает страх "остановки сердца". Понимая необоснованность страхов, заявляет, что не может их преодолеть. Появление страха сопровождается сердцебиением, ощущением замирания сердца, потоотделением.Дайте квалификацию состояния больного: *Астенический синдром *Истерический синдром *Ипохондрический синдром * Астено-депрессивный синдром * Фобический синдром #4 *!Больной, перенесший тяжелую ЧМТ, спокойно беседовал во время свидания с женой. Когда узнал, что сын не носит ботинки, которые больной купил ему перед госпитализацией, возбудился: стал громко кричать, размахивать руками, произносить бранные слова в адрес жены. Лицо приняло злобное выражение, увещевания не действовали, а только поддерживали болезненную реакцию. Беседу пришлось прекратить и отправить больного в палату .Квалифицируйте синдром: *Маниакальный * Психопатоподобный *Тревожный *Параноидный *Парафренный #5 *!В поликлинику обратилась больная с жалобами на общее плохое состояние, похудание, отсутствие желаний, аппетита, запоры. Отмечает стойкое снижение настроения, которое несколько смягчается к вечеру, кратковременный сон с ранними пробуждениями, мысли о своей бесперспективности. Периодически приходят мысли о нежелании жить. Квалифицируйте синдром: *Астенический *Маниакальный * Депрессивный *Параноидный *Ипохондрический #6 *! К хирургу обратилась больная с жалобами на постоянные ноющие боли по всему животу. При обследовании было выяснено, что больная похудела на 5-6 кг. за 1,5 месяца, плохо спит (рано пробуждается), исчез аппетит и вкус пиши. В это же время нарушился менструальный цикл. Отмечает, что ничего не может делать, все валится из рук, насердце тоска. Суицидных мыслей и тенденций не выявлено. При осмотре хирург выявил несколько напряженный желчный пузырь.Квалифицируйте синдром: *Ипохондрический * Депрессивный *Астенический *Обсессивный *Параноидный #7 *! Больной А. 53 лет, в течение длительного времени страдает ишемической болезнью сердца с частыми приступами стенокардии, провоцирующимися физическими и эмоциональными нагрузками. За неделю до госпитализации в кардиологическое отделение приступы стенокардиистали возникать в покое, появились симптомы сердечной недостаточности. Больной предъявляет жалобы на раздражительность, непереносимость громких звуков, яркого света, затрудненное засыпание. Во время беседы быстро истощается, при разговоре о болезни на глазах появляются слезы.Дайте квалификацию психического состояния : *Депрессивный синдром * Астенический синдром *Истерический синдром *Обсессивный синдром *Маниакальный синдром *!Беременная женщина 28 лет обратилась к врачу жалобами на кашель с трудноотделяемой мокротой слизисто-гнойного характера, повышение температуры до 38. Заболела остро после переохлаждения. В лёгких на фоне жесткого дыхание выслушивается сухие хрипы. Общий анализ крови. Гемоглобин 120г/л, эритроциты 3,5х 1012/л; лейкоциты- 10х109/л, СОЭ (22мм/ч). Учитывая беременности, выберите из перечисленных препаратов с целью лечения? *Гентамицин *Моксифлоксацин *Ампинициллин *Доксициклин *Ципрофлоксацин #2 *!Выберите из нижеследующих признаки при гипертрофии правого желудочка на ЭКГ: * Появление высокого остроконечного зубца Ρ во II и III стандартных отведениях. * Высокий зубец Rв V1, V2; глубокий зубец Sв левых грудных отведениях . * Полная или неполная блокада правой ножки пучка Гиса. * Отклонение электрической оси сердца вправо. * Блокада левой ножки пучка Гиса.. #3 *!Мужчина 69 лет, страдающий ХОБЛ в течение многих лет, жалуется на повышение температуры тела, кашель с отделением слизисто-гнойной мокроты, одышку, слабость, потливость появившиеся после переохлаждения. Рентгенологически выявлена инфильтрация легочной ткани справа в нижней доле. Больному с момента поступление назначено цефазолин в/м. На 4ой день бак посев мокроты найдены – пневмококки. Ваша дальнейшая тактика в плане лечения? *тетрациклин метрогил лазолван *амоксиклав гентамицин бромгексин *гентамицин преднизолон бромгексин *пенициллин амброксол сальбутамол *спиромицин амброксол ипратропиума бромид #4 *!Больной 48 лет жалуется на интенсивные боли и припухлость в лучезапястных, пястно-фаланговых суставах, усиливающиеся ночью и в утренние часы, утреннюю скованность, повышение температуры до 38,6°С. Отмечаются симметричное поражение суставов кистей, отклонение кистей в локтевую сторону. При рентгенографии суставов кистей отмечаются сужение суставных щелей, единичные узоры суставных поверхностей. При рентгенографии органов грудной полости определяется жидкость в правой плевральной полости до уровня VI ребра. Какова наиболее вероятная причина появления плеврального выпота? *Пневмония, осложнившаяся экссудативным плевритом *Экссудативный плеврит при ревматоидном артрите *Гидроторакс при сердечной недостаточности *Экссудативный плеврит при тромбоэмболии легочной артерии *Экссудативный плеврит опухолевой этиологии #5 *!Женщина 67 лет, отмечает головные боли, першение в горле, ломоту в теле. При осмотре – гиперемия зева, носовое дыхание затруднено из-за заложенности. Температура 38,5оС, в легких жесткое дыхание, ЧСС- 26 в мин. Заболела остро, после простуды. Выберите НАИБОЛЕЕ эффективное препараты в плане лечения? *арбидола *парацетамол *рибавирина *ампинициллин *осельтамивира #6 *!В отделение интенсивной терапии в тяжелом состоянии поступил мужчина, без определенного места жительства, температура тела 39,8 0С, одышка в покое, ЧДД 30 в минуту, АД – 90/55 мм рт. ст. Зловонный запах изо рта, обильная мокрота зеленовато - шоколадного цвета с черными крошками в нижнем слое. На рентгенограмме – в левом легком обширная интенсивная инфильтрация легочной ткани с очаговой деструкцией в средних отделах в прикорневой зоне. Справа – инфильтративные тени сливного характера в средних и нижних отделах на фоне усиленного легочного рисунка. 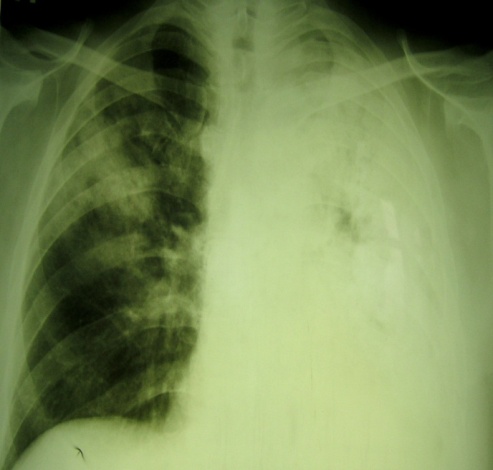 Определите возможное патология у больного? *Плеврит *Абсцесс легкого *Гангрена легкого *Верхнедолевая пневмония *Бронхоэктатическая болезнь #7 *!У 72 летнего мужчины, отмечаются одышка при незначительной нагрузке, кашель с отделением небольшого количества мокроты, тяжесть в правом подреберье, пасозность голеней. Объективно: умеренный акроцианоз, набухание шейных вен, пульсация в эпигастральной области, акцент II тона на легочной артерии, тахикардия, гепатомегалия. Выберите НАИБОЛЕЕ ожидаемые изменения на ЭКГ у данного пациента? *отклонение ЭОС вправо, в отведении V1 комплекса QRS типа rSR и зубцов R V1,2 , глубокий зубец S V5,6 *отклонение ЭОС вправо, подъем сегмента ST в отведениях III, AVF, V1, V2; *отклонение ЭОС вправо, депрессия ST в I, AVL, V5, V6; *отклонение ЭОС влево, подъем сегмента ST в отведении V2; отрицательный зубец Т в отведениях I, AVL, V2. *отклонение ЭОС влево, увеличение зубец Rv4,5, глубокий зубца SIII,V1,2, снижение зубца TI,II,aVL,V4-6. #1 *!Значение термина «административный контроль, АК»: *АК это контроль за проведением профилактических медосмотров медработников *АК это микробиологическое обследование всех пациентов, поступающих в стационар *АК это проведение вакцинации среди населения * АК это комплекс мероприятий, с целью контроля снижения рисков на рабочем месте, связанных с потенциальным воздействием внешних факторов *АК это контроль за инфекциями, возникающими в стационаре #2 *! Национальный алгоритм тестирование на ВИЧ-инфекцию беременной женщины включает: * однократное обследование женщины на ВИЧ в 1 триместре беременности * обследование женщины во 2 триместре беременности * обследование на ВИЧ перед родами * экспресс-тестирование на ВИЧ * не менее чем двухкратное тестирование на ВИЧ беременной при взятии на учет и в сроке 32 недели, с проведением консультирования #3 *! Как сообщается результат анализа на наличие у пациента ВИЧ-инфекции: * родственникам (членам семьи) для предупреждения стрессовой ситуации * партнеру ВИЧ-инфицированного * посылается нарочным лично пациенту * лично пациенту при проведении послетестового консультирования * по месту работы (учебы) #4 *! Термин «Информированное согласие» при прохождении обследования на ВИЧ означает: * готовность клиента пройти обследование * свободный выбор клиента в отношении тестирования на ВИЧ, после получения достаточной информации от врача о ВИЧ-инфекции и процедуре обследования * обследование на ВИЧ клиента без предоставления ему информации о ВИЧ-инфекции * обследование на ВИЧ клиента без объяснения возможных результатов теста на ВИЧ * проведение обследования клиента на ВИЧ с письменным согласием #5 *!Согласно законодательству РК при обследовании пациента стационара на ВИЧ-инфекцию врач должен (2): * поставить в известность пациента в устной форме *провести дотестовое консультирование, получить согласие больного на обследование *оставить запись в истории болезни о согласии пациента на обследование * поставить в известность заведующего отделением * поставить в известность госпитального эпидемиолога #6 *!При необходимости обследования пациента на ВИЧ-инфекцию что предусматривает тактика врача (2): *провести дотестовое консультирование пациента *получить добровольное информированное согласие пациента на обследование * получить согласие заведующего отделением * согласовать с госпитальным эпидемиологом * не сообщить больному об обследовании до получения его результатов #7 Дотестовое и послетестовое консультирование не предусматривает: * оценка поведенческого статуса тестируемого * предоставление информации об инфекции и тестировании на ВИЧ * принятие осознанного решения о прохождении обследования на антитела к ВИЧ * поддержка в преодолении стресса * мотивирование на изменение рискованного поведения #1 *!В приемный покой центральной больницы поступила женщина 72 лет, с жалобами на затруднение при глотании твердой и жидкой пищи, рвоту непереваренной пищей, приносящей облегчение. В анамнезе ГЭРБ в течение 15 лет, 5 лет назад был установлен диагноз – Пищевод Барретта, лечение регулярно не принимала. За последний год потеря веса 10 кг. Какое осложнение развилось у данной больной: *Ахалазия кардии *Рак пищевода *Эрозивно - язвенный эзофагит *Склерозирующий медиастинит *Эрозивный гастрит #2 *!Женщина 37 лет жалуется на боли за грудиной, возникающие после еды, усиливающиеся в горизонтальном положении; изжогу, срыгивание съеденной пищей, кислым, горьким; ощущение «инородного тела» в средней трети пищевода. В анализе желудочного сока выявлена гиперсекреция. Рентгенологически: пищевод проходим, отмечается выход кардии в заднее средостение и заброс контрастной массы из желудка в пищевод. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен: *Рак пищевода *Ахалазия кардии *Дивертикул пищевода *Пептическая язва пищевода * Грыжа пищеводного отверстия диафрагмы #3 *!Мужчина 47 лет в течение года жалуется на изжогу, усиливающуюся при принятии горизонтального положения. Назначение какого лекарственного препарата для длительного приема из перечисленных НАИБОЛЕЕ целесообразно: *Препаратов висмута *Домперидона *Метоклопрамида *Итоприда *Рабепразол #4 *!Мужчина 46 лет обратился с жалобами на приступы удушья, боли в нижней трети грудины жгучего характера, отрыжку кислым. В анамнезе курение - 15 лет. При применении препаратов группы теофиллинов состояние ухудшается. На ЭКГ: без коронарной патологии. Пиковая скорость выдоха 91% от должного. НАИБОЛЕЕ информативный метод диагностики для уточнения диагноза: *Эхокардиография *ЭГДС *Рентгенография желудка *Рентгенография органов грудной клетки *Спирография #5 *!Для какого заболевания характерна данная эндоскопическая картина: 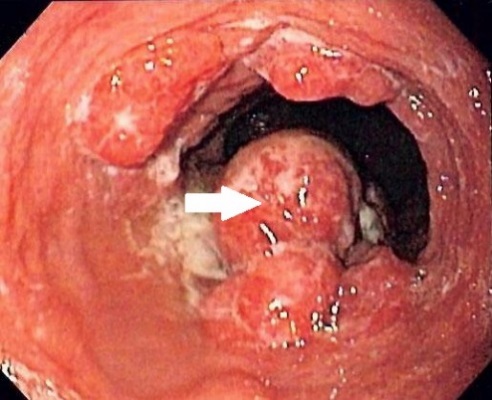 *Пищевод Барретта *Рак пищевода *Дивертикул пищевода *Полип пищевода *Варикозное расширение вен пищевода #6 *!Мужчина 63 лет, предъявляет жалобы на затруднение глотания и боли за грудиной, возникающие при глотании жидкой пищи, при глотании твердой пищи данные симптомы отсутствуют. Пациенту проведено рентгенологическое исследование с барием. Какая рентгенологическая картина характерна для данного заболевания: *Мешковидное выпячивание стенки пищевода с четкими ровными контурами *Супрастенотическое расширение пищевода *Штопорообразный пищевод *Утолщенные, извитые складки слизистой оболочки *Дефект наполнения с бугристыми контурами #7 *! Больной предъявляет жалобы на повышенную саливацию, чувство царапанья в горле, неловкость при глотании, кашель. Периодически после начала еды появляется дисфагия и припухлость на шее. Иногда, чтобы проглотить пищу, приходится принимать вынужденные положения, при этом слышны булькающие звуки, а припухлость исчезает. Какой диагноз НАИБОЛЕЕ вероятен: *Инородное тело верхней трети пищевода *Опухоль верхней трети пищевода *Киста шеи *Глоточно-пищеводный дивертикул *Пищеводно-бронхиальный свищ #1 *! Мужчина 45 лет находится на стационарном лечении по поводу ИБС, нестабильной стенокардии. Ухудшение после стрессовой ситуации. В анамнезе артериальная гипертония, ХОБЛ, принимал теветен, но чаще стал беспокоить кашель. Сахарный диабет отрицает. При обследовании: тоны сердца приглушены, пульс – 60 в минуту, АД – 165/100 мм.рт.ст., в легких сухие свистящие хрипы в верхних отделах. Глюкоза – 15,8 ммоль/л, HbA1c - 12%.ОАМ – относительная плотность – 1011, белок – 0,66 г/л, лейкоциты – 8-10 в п/зр, эритроциты – 1-3 в п/зр., цилиндры гиалиновые 0-3 в п/зр. Скорость клубочковой фильтрации 65 мл/мин/1,73 м2, суточная протеинурия – 630 мг. Какой препарат НАИБОЛЕЕ всего окажет антигипертензивный и нефропротективный эффект? * амлодипин * метопролол *рамиприл *индапамид * физиотенз #2 *! Мужчина 42 лет с хронической тромбоэмболической легочной гипертензией, жалуется на одышку в покое, кровохарканье, отеки на ногах. На ЭКГ – фибрилляция предсердий. Принимает дигоксин, диуретики, верапамил, ривароксабан, бозентан, силденафил, последние 3 месяца – эпопростенол. Несмотря на проводимую терапию, состояние не улучшается, появились синкопе, по данным ЭхоКГ легочная гипертензия за последний год увеличилась с 98 мм.рт.ст. до 140 мм.рт.ст. Пройденная дистация по результатам теста 6-минутной ходьбы менее 180 м. Рассматривается вопрос о хирургическом лечении. НАИБОЛЕЕ оптимальное лечение? * радиочастотная аблация * предсердная септостомия * трансплантация сердца * легочная тромбэндартерэктомия * трансплантация сердца и легких #3 *! Женщине 68 лет по поводу ИБС, нестабильной стенокардии назначен симвастатин в дозе 20 мг в день. В анамнезе артериальная гипертония, хронический пиелонефрит. Данные анализов до лечения: АСТ – 28 ммоль/л, АЛТ – 35 ммоль/л, КФК – 120 МЕ/л. Через 2 месяца появились боли в мышцах ног, выраженная слабость, боли в поясничной области, рези при мочеиспускании, выделение мочи красно-бурого цвета. АСТ – 45 ммоль/л, АЛТ – 48 ммоль/л, КФК – 1400 МЕ/л. В моче обнаружен миоглобин в большом количестве. НАИБОЛЕЕ ОПТИМАЛЬНАЯ тактика в данной ситуации? * немедленно отменить симвастатин * уменьшить дозу, продолжить лечение * добавить эзетимиб * заменить на эндурацин * лечение продолжить, повторить анализы через 4 недели #4 *! У женщины 36 лет через 2 недели после срочных 6-х родов появились жалобы на одышку в покое, сердцебиение, отеки на ногах, слабость. Из анамнеза: ранее ничем не болела, беременность седьмая, 1 медицинский аборт. Об-но: положение ортопноэ, отеки на стопах, голенях, тоны сердца глухие, патологический III тон, систолический шум на верхушке и в IV точке, фибрилляция предсердий. ЧСЖ примерно – 128 в минуту, дефицит пульса – 38. АД – 110/70 мм.рт.ст. ЭхоКГ – дилатация всех камер сердца, диффузный гипокинез, фракция выброса по Симпсону – 22%. НАИБОЛЕЕ вероятный диагноз? * идиопатическая дилатационная кардиомиопатия * неревматический миокардит * аритмогенная дисплазия правого желудочка * перипартальная кардиомиопатия * рестриктивная кардиомиопатия #5 *! У мужчины 36 лет жалобы на одышку в покое, давящие боли за грудиной, длительные, появляются при небольшой физической нагрузке, нитраты не принимал. Положение ортопноэ, акроцианоз, отеки нижних конечностей, асцит. Тоны сердца глухие, систолический шум на верхушке и над мечевидным отростком, ЧСЖ примерно 115 в минуту, пульс примерно – 88 в минуту. АД – 90/60 мм.рт.ст. В легких незвучные влажные хрипы. Гепатомегалия, асцит. ОАК – анемия I степени, в остальном без патологии. ЭхоКГ – дилатация всех камер сердца, диффузный гипокинез. Фракция выброса по Симпсону – 22%. НАИБОЛЕЕ вероятный диагноз? * ИБС, инфаркт миокарда * ИБС, нестабильная стенокардия * идиопатическая дилатационная кардиомиопатия * ХРБС, недостаточность митрального и трикуспидального клапанов *ХРБС, митральный стеноз и недостаточность трикуспидального клапана #6 *! У мужчины 35 лет жалобы на приступы сердцебиения, одышку при малейшей физической нагрузке, отеки на ногах. Из анамнеза: брат внезапно умер в 36 лет. На ЭКГ – частые желудочковые экстрасистолы. ЭхоКГ – дилатация полости правого предсердия и правого желудочка, зоны гипо- и акинезии в области правого желудочка. Ядерно-магнитно-резонансная томография – истончение стенки и локальные аневризмы правого желудочка. НАИБОЛЕЕ вероятный диагноз? * рестриктивная кардиомиопатия * ИБС, инфаркт миокарда правого желудочка * аритмогенная дисплазия правого желудочка * идиопатическая дилатационная кардиомиопатия * гипертрофическая кардиомиопатия с преимущественным поражением правого желудочка #7 *! Мужчина 35 лет с жалобами на сердцебиение, одышку, общую слабость. Больным себя считает около 3-х дней – заболел после перенесенной вирусной инфекции. На ЭКГ зубец P не регистрируется. Имеются предсердные волны F с частотой 300 в минуту, одинаковые по длине, форме и высоте, состоят из крутого восходящего и пологого нисходящего колена (зубцы пилы), хорошо видны в отведениях II, III, avF, V1. Интервалы R-R одинаковы. Комплекс QRS не изменен. Какое нарушение ритма НАИБОЛЕЕ ВЕРОЯТНО? * Фибрилляция предсердий * Трепетание предсердий, правильная форма * Синусовая аритмия * Атриовентрикулярная блокада I степени * Атриовентрикулярная блокада II степени #1 *!Для ориентировочного суждения о состоянии гемодинамики при травматическом шоке введено понятие – шоковый индекс. Назовите наиболее верное соответствие определения шокового индекса *Соотношение частоты пульса и систолического давления *Соотношение центрального венозного давления и объема циркулирующей крови *Соотношение частоты дыхания и дыхательного объема *Разница температуры в подмышечной области и в прямой кишке *Соотношение показателей лейкоцитов и СОЭ #2 *!В терапевтическом отделении больницы находится пациент С. 67 лет с признаками недостаточности правых отделов сердца. Наиболее вероятные признаки недостаточности правых отделов сердца: *снижение артериального давления; *повышение центрального венозного давления (ЦВД); *снижение ЦВД; *анемия; *полицитемия. #3 *!У пациента Ж. 54 л. с кардиогенным шоком, развившимся в результате острого коронарного синдрома, в результате текущего осмотра выявлены следующие показатели: апноэ, при аускультации легких дыхательные шумы не выслушиваются. На кардиомониторе желудочковая тахикардия. Пульс на сонной артерии не определяется. Сознание отсутствует. Определите наиболее вероятную тактику ведения вышеуказанного пациента? *констатировать биологическую смерть пациента *незамедлительно выполнить перикардиальный удар *приступить к реанимационным мероприятиям *произвести регистрацию электроэнцефалограммы *ввести 1 мг адреналина внутрисердечно #4 *!Больная К., 16 лет, поступила в клинику с острой пневмонией. Состояние тяжелое. Температура тела 39,80 С. Выраженная одышка. В анамнезе легочная патология отсутствует. При исследовании кислотно-щелочного состояния выявлено: рH = 7,47 рCO2 = 29 мм рт. ст. BB = 40,2ммоль/л SB = 16,5ммоль/л BE = - 1,8ммоль/л Какое нарушение кислотно-щелочного состояния наиболее вероятно имеется у больной? *Метаболический алкалоз *Метаболический ацидоз *Дыхательный алкалоз *Дыхательный ацидоз *Компенсированный дыхательный ацидоз #5 *!Пациент Л. 63 л. поступил в приемный покой стационара в состоянии комы, в анамнезе со слов супруги пациента страдает сахарным диабетом в течении 12 лет. Какой вид комы относится к диабетическим? *Печеночная *гипопитуитарная *кетоацидотическая *гипокортикоидная *гипотиреоидная #6 *!У пациента в палате интенсивной терапии отмечается кровотечение, связанной с передозировкой гепарина. Наиболее вероятней с целью гемостаза будет эффективно применение *Концентрата тромбоцитов *Протамина сульфат *Плазма нативная *Викасол *Аспирин #7 *!У пациента Г.34 лет с острой почечной недостаточностью в отделении интенсивной терапии показан сеанс гемодиализа. Непосредственной угрозой для жизни при острой почечной недостаточности, требующей гемодиализа наиболее вероятно является: *повышение содержания мочевины в крови *повышение содержания креатинина в крови *гиперфосфатемия *гиперкалиемия *гиперурикемия #1 *!К врачу обратилась беременная женщина (срок беременности 12-13 нед.) с жалобами на повышение температуры до 38,9°, заложенность в груди, кашель с мокротой, затруднение дыхания, потливость. При осмотре в нижних отделах легких слева притупление перкуторного звука, усиление голосового дрожания, при аускультации – влажные мелкопузырчатые хрипы. Какие группы препаратов следует назначить пациентке для проведения антибактериальной терапии? *Аминогликозиды *Фторхинолоны *Гликопептиды *Сульфаниламиды * Цефалоспорины #2 *! Больному 58 лет на фоне ИБС и стабильной стенокардии были назначены препараты нитратов. Однако через 3 месяца на фоне постоянного приема ЛС развились клинические симптомы толерантности к ним: снизилась продолжительность и эффект препарата, участились приступы ишемии. Какие действия необходимо было предпринять, чтобы предотвратить данное побочное действие препаратов? *Увеличение дозы нитратов * Обеспечение прерывистости приема нитратов *Снижение дозы препарата *Отмена нитратов и назначение другого антиангинального препарата другой группы *Замена нитратов ингибиторами АПФ #3 *!Пациент впервые принял одну таблетку 10 мг изосорбида мононитрата. Через 20 минут у пациента резко снизилось давление, появилось головокружение, потемнение в глазах. Укажите НАИБОЛЕЕ вероятную причину данной реакции: *ожидаемая фармакологическая реакция на нитраты *гиперреактивность на нитраты *толерантность к нитратам *идиосинкразия к нитратам *тахифилаксия к нитратам #4 *!В поликлинику обратился мужчина 48 лет с жалобами на сжимающие боли в области сердца при физической нагрузке. Из анамнеза: страдает обструктивным бронхитом в течение 10 лет. АД 140/80 мм рт ст, ЧСС 84 в мин. Назначен препарат, после которого ангинозные боли уменьшились, однако появились приступы удушья. Укажите НАИБОЛЕЕ вероятный препарат, который мог вызвать данное осложнение: *кардикет *амлодипин *бисопролол *предуктал *рибоксин #5 *!В поликлинику обратился мужчина 57 лет с жалобами на ноющие боли в икроножных мышцах. Из анамнеза — ИБС, стенокардия напряжения, по назначению врача получает в течение 3 мес комплексную терапию: изосорбида динитрат (кардикет), ацетилсалициловую кислоту (тромбоАСС), триметазидин (предуктал), симвастатин (симвор), рибоксин. При обследовании выявлено повышение АЛТ, АСТ. Какой препарат НАИБОЛЕЕ вероятно мог вызвать данный побочный эффект: *кардикет (изосорбид динитрат) *тромбоАСС (ацетилсалициловая кислота) *предуктал (триметазидин) *симвор (симвастатин) *рибоксин #6 *!В течение 5 лет у больной 74 лет повышается АД. Жалуется на головную боль, головокружение, сердцебиение. В лёгких - везикулярное дыхание. Тоны сердца приглушены, акцент 2 тона над аортой, здесь же выслушивается систолический шум, проводящийся на сосуды шеи. ЧСС -84 в мин., периферических признаков нарушения гемодинамики нет. АД 190\85мм.рт.ст. Укажите вариант наиболее эффективной и безопасной гипотензивной терапии для данной больной: *атенололнифедипинспиронолактон *нифедипинтеразозин *атенололнифедипинфуросемид *клофелин фуросемид *анаприлин верапамил #7 *! Больной Б.48 лет, в течение 18 лет страдает сахарным диабетом, по поводу которого получает инсулин до 70 ЕД сутки, что поддерживает уровень гликемии в пределах 7,5-8,6 ммоль/л. В последнее время стало повышаться АД до 170/100 мм.рт.ст., в связи с чем лечащий врач назначил обзидан /МНН – анаприлин/ в суточной дозе 120 мг. Какие побочные эффекты следует ожидать при данной комбинации лекарственных средств? *гипергликемия *сердечная недостаточность *гипогликемия *ортостатическая гипотензия * AV-блокада #1 *!Женщина 45 лет доставлена бригадой скорой помощи в больницу на 2-ой день болезни. Заболела остро через сутки после употребления плохо прожаренной курицы, купленной на вокзале. Появились боли в эпигастрии, вокруг пупка, тошнота, рвота 3-4 раза, жидкий стул до 15 раз в сутки. При поступлении: температура – 38,1ºС. Живот при пальпации болезнен в эпигастрии и правой подвздошной области. АД - 110/70 мм рт.ст. Мочится. Стул обильный, темно-зеленого цвета, зловонный. Какой диагноз НАИБОЛЕЕ вероятен? *холера *острая дизентерия *кишечный амебиаз *сальмонеллез *пищевая токсикоинфекция #2 *!Женщина 37лет, доставлена в районную больницу без сознания. Кожные покровы умеренно желтушны, единичная геморрагическая сыпь. Ощущается «печеночный» запах изо ртa. Тоны сердца приглушены. Пульс ритмичный слабого наполнения, 120 ударов в минуту. АД – 110/70 мм рт.ст. При перкуссии нижний край печени определяется на 2 см выше реберной дуги по среднеключичной линии справa. За неделю до поступления была слабость, ломота в суставах, снижение аппетитa, рвота. Какое наиболее вероятное осложнение развилось у больной? *Инфекционно-токсический шок *Острый дыхательная недостаточность *Острая печеночная энцефалопатия *Острая сердечно-сосудистая недостаточность *Острая надпочечниковая недостаточность #3 *!Женщина 20 лет, поступила в стационар на 3-й день болезни. Заболела остро с повышения температуры тела до 39о C, появления болей в височных, лобной, ретроорбитальной областях, болей в горле, сухого кашля, заложенности носа, ломоты в теле. При осмотре: гиперемия зева, гиперемия и одутловатость лица, инъекция сосудов склер, сухой кашель, одышка. В нижних отделах легких выслушивается ослабленное дыхание, сухие хрипы. ЧСС – 102 уд./мин, ЧДД – 30 в минуту, АД - 100/60 мм рт.ст. В гемограмме: лейкоциты – 3,5х10х9/л, Нв – 120 г/л, эритр. – 3,38х10х12/л, п/я – 6%, с/я – 56%, мон. – 8%, лимф. – 40%, СОЭ – 15 мм/ч. Какой НАИБОЛЕЕ вероятный диагноз? *Парагрипп *Аденовирусная инфекция *Грипп. Вирусная пневмония *Энтеровирусная инфекция *Респираторно-синцитиальная инфекция #4 *!Мужчина 34 лет, работник крестьянского хозяйства обратился в больницу с жалобами на язву в средней трети правого предплечья. Заболел неделю назад, сначала заметил пятно, потом появился пузырек с кровянистым содержимым, который лопнул, и образовалась язва, вся рука отекла. St.localis: в средней трети правого предплечья безболезненная язва, размером 2х2 см, окруженная зоной гиперемии. Вокруг язвы пузырьки с серозным содержимым, рука отечна на всем протяжении, отек тестоватой консистенции. Подмышечный лимфоузел справа увеличен. При бактериоскопии мазка из язвы обнаружена спорообразующая Грам-положительная палочка. Как наиболее правильно классифицировать случай? *Сибирская язва, вероятный случай *Пастереллез, вероятный случай *Пастереллез, подтвержденный случай *Сибирская язва, подозрительный случай *Сибирская язва, подтвержденный случай #5 *!Мужчина 28 лет, житель Кызылординской области, доставлен в стационар 4 мая на 3-й день болезни. Жалобы на сильную головную боль, озноб, ломоту в теле, жидкий стул. При осмотре: температура тела – 39,9°С, вялый. Лицо и шея гиперемированы, склеры глаз инъецированы. На коже туловища, задней поверхности бедер петехиальная сыпь. Тоны сердца приглушены, ЧСС – 106 в мин., АД – 90/60 мм рт.ст. В легких везикулярное дыхание. Живот мягкий, безболезненный. Печень увеличена на 1,5 см. Стул кашицеобразный, без патологических примесей. Какой диагноз НАИБОЛЕЕ вероятен? *Грипп *Сыпной тиф *Вирусный гепатит *Менингококкцемия *Конго-Крым геморрагическая лихорадка #6 *!Мужчина 25 лет, 30 мая доставлен в больницу. Заболел остро с появления многократного жидкого стула. К вечеру присоединились рвота до 10-15 раз. Тошноты, болей в животе не было. Утром 30 мая появились выраженная слабость, судорожные подергивания мышц нижних конечностей. С 15 мая пребывал на отдыхе в Тайланде, питался в разных кафе, купался в море. При осмотре: состояние тяжелое. Вялый, адинамичный. Кожные покровы бледные, сухие, холодные на ощупь. Глаза «запавшие». Черты лица заострены. Тургор кожи снижен. Тоны сердца глухие, ритмичные. ЧСС – 110 уд./мин. АД – 100/70 мм рт.ст. Язык обложен густым налетом, сухой. Живот мягкий, безболезненный, втянут. Симптомов раздражения брюшины нет. Стул водянистый, бесцветный, без запаха, без примесей. В ОАК: эритроциты – 5,7х10х12/л, Нв – 164 г/л, лейкоциты – 11, 2 х 10х9/л. Использование какого метода лабораторной диагностики НАИБОЛЕЕ целесообразно? *Биологический *Эндоскопический *Аллергологический *Иммунологический * Бактериологический #7 *!Мужчина, 32 года поступил в стационар с жалобами на повышение температуры тела до 38,7ºС, боли в крупных суставах, потливость. В анамнезе: болеет в течение 2 месяцев – по вечерам замечал жар (температуру не измерял), беспокоила выраженная потливость, похудел. Работает на молочной ферме. Житель села Акбулак. При осмотре: кожные покровы влажные, лимфатические узлы: пальпируются увеличенные подмышечные, паховые лимфоузлы, мелкие, безболезненные. Печень увеличена на 1,5 см. Область суставов не изменена. Гиперемии и местной температуры в области суставов нет. Какой диагноз НАИБОЛЕЕ вероятен? * Острый бруцеллез * Подострый бруцеллез * Первично-латентный бруцеллез * Первично-хронический бруцеллез * Вторично-хронический бруцеллез #1 *!Какой из перечисленных методов обследования является наиболее важным в диагностике очагового туберкулеза? * данные объективного обследования *рентгенологическое исследование * туберкулиновая проба с 2 ТЕ * туберкулиновая проба Коха * лабораторные данные #2 *! Муж. Т., 22 лет, обратился к терапевту с увеличенными шейными лимфатическими узлами. Заболел остро с высокой температурой до 38оС. При пальпации лимфатические узлы болезненны, плотноватой консистенции, не спаянные с прилежащей тканью. Удален один лимфатический узел хирургическим методом с последующим морфологическим исследованием, где обнаружены эпителиодные клетки, макрофаги, лимфоциты, плазматические клетки, в центре - творожистый некроз. Какому заболеванию из перечисленных наиболее характерны морфологические данные? * синдром приобртенного имммунодефицита *туберкулез шейных лимфатических узлов * неспецифический шейный лимфоаденит *лимфогранулематоз * мононуклеоз #3 *!Ребенок, 13 лет, госпитализирован с клиническими проявлениями пневмонии. В анамнезе: частые длительно протекавшие простудные заболевания. Объективно: выраженные признаки отставания физического развития, увеличение периферических лимфатических узлов в 5 группах, контакт с больным туберкулезом не установлен. Реакция Манту с 2 ТЕ отрицательная. При рентгенологическом обследовании справа в проекции С9-10 пневмонический фокус с полостным образованием в центре связанный с увеличенным корнем. Назначенное лечение антибиотиками без эффекта, исследование мокроты на МБТ - положительно. Какой из перечисленных ниже клинических диагнозов наиболее вероятен? * инфильтративный туберкулез нижней доли правого легкого в фазе распада, МБТ * диссеминированный туберкулез легких в фазе распада, МБТ * кавернозный туберкулез нижней доли правого легкого, МБТ *первичный туберкулезный комплекс в фазе распада, МБТ * туберкулез внутригрудных лимфатических узлов, МБТ #4 *!У подростка, 14 лет, отмечается повышение температуры до 38оС, на передней поверхности голени отмечается узловатая эритема, артралгия мелких суставов без видимых внешних изменений. В анамнезе: контакт с больным туберкулезом отцом. Реакция Манту с 2 ТЕ - 8 мм. Диаскинтест – 10 мм. При объективном обследовании отклонения от нормы не определялись. При рентгенологическом обследовании видны расширение и деформация корней легких справа, наружная граница корня выпуклая, размытая, усиление легочного рисунка в прикорневой зоне. Какой из перечисленных ниже предварительных диагнозов наиболее вероятен? *туберкулез внутригрудных лимфатических узлов справа в фазе инфильтрации * туберкулез внутригрудных лимфатических узлов справа, малая форма * первичный туберкулезный комплекс в фазе инфильтрации справа * инфильтративный туберкулез легких справа * туберкулема легких справа #5 *!Обследован подросток 17 лет, с жалобами на боли в грудной клетке справа, повышение температуры до 38оС, одышку. На рентгенограмме ОГК: правый корень инфильтрирован, деформирован, бесструктурен, наружные контуры размытые. Справа в нижней доле однородная гомогенная тень до 5 ребра. Реакция Манту - 15 мм, Диаскинтест – 17 мм. Туб. контакт не выявлен. Какая Ваша тактика наиболее целесообразна согласно типу пациента? * лечение по 1 категории основными и резервными препаратами *лечение по 1 категории основными препаратами * лечение по 1 категории резервными препаратами * лечение по 4 категории резервными препаратами * лечение по 1 категории коллапсотерапия #6 *!Муж..Б., 36 лет, отмечает общую слабость, снижение трудоспособности, кашель со слизистой мокротой, повышение температуры по вечерам до 37,3о. Из анамнеза: перенесенный туберкулез 5 лет назад. В легких выслушиваются единичные мелкопузырчатые влажные хрипы. Рентгенограмма: в обоих легких полиморфные очаговые тени разной интенсивности на фоне усиленного легочного рисунка, местами сливающиеся, в верхней доле обоих легких - каверна размерами в диаметре 2,5 х 3,5 см, 2 х 3 см. В мокроте МБТ. Результат анализа по ВАСТЕС – устойчивость МБТ к H ,E, R, S. В анализе крови лейк. - 10,6 х 109, СОЭ – 45 мм/час. Назначение какой категории лечения наиболее целесообразно согласно типу пациента? * 4 «Г» категория, перерыв в лечении * 1 категория, новый случай * 2 категория, переведен *4 категория, рецидив * 2 категория, рецидив #7 *!Жен. З, 25 лет, с жалобами на сухой кашель, общую слабость, повышение температуры до 39оС, головные боли, тошноту и неоднократную рвоту госпитализировали в инфекционное отделение. Проведена дезинтоксикационная, противовоспалительная терапия. На фоне лечения общее состояние больной ухудшилось. Симптомы интоксикации нарастали. Появились ригидность затылочных мышц на 2 п/п, птоз, асимметрия лица, сглаживание носогубных складок справа. Какое мероприятие из ниже перечисленных является наиболее целесообразным? * лечение антибиотиками широкого спектра действия *лечение основными препаратами * лечение резервными препаратами * лечение фторхинолонами * лечение макролидами ! Критерием компенсации сахарного диабета 2 типа НАИБОЛЕЕ вероятно является: * Уровень HbA1с < 7,0 % * Уровень HbA1с < 9,5 % * Уровень глюкозы в моче > 0,5 % * Уровень холестерина в крови < 6,0 ммоль/л * Уровень глюкозы в крови натощак < 7,0 ммоль/л #2 !У мужчины 50 лет при прохождении медосмотра обнаружена гликемия в венозной плазме натощак 7,2 ммоль/л, а при повторном исследовании – 7,0 ммоль/л. Рост 174 см, вес 84 кг. Какой диагноз НАИБОЛЕЕ вероятен? * Сахарный диабет 1 типа * Сахарный диабет 2 типа * Нарушенная гликемия натощак * Нарушенная толерантность к глюкозе * Алиментарно-конституциональное ожирение #3 ! Мужчина 50 лет проходил проф. осмотр. Рост 160 см., масса 90 кг, пульс 80 в 1 минуту, АД –150/90 мм.рт.ст. Гликемия натощак в венозной крови – 6,8 ммоль/л, через 2 часа после проведения теста с 75 гр. глюкозы – 7,7 ммоль/л. Какой диагноз НАИБОЛЕЕ вероятен? * Сахарный диабет 2 тип, легкое течение * Нарушение толерантности к глюкозе * Нарушение гликемии натощак * Метаболический синдром * Артериальная гипертония #4 ! Мужчина 53 лет обратился с жалобами на сыпь и зуд кожи. Лечился у дерматолога, без эффекта. Рост – 167 см. Вес – 89 кг. АД 140/90 мм.рт.ст. При дополнительном обследовании: гликемия натощак - 10,1 ммоль/л, холестерин – 6,5 ммоль/л. В моче белок - 0,033г/л, Л-2-4 в п/зр. Какой диагноз НАИБОЛЕЕ вероятен? * Сахарный диабет 2 типа * Метаболический синдром * Артериальная гипертония * Хронический пиелонефрит * Нарушение толерантности к глюкозе #5 !У больной С, 35 лет на фоне приема левотироксина в дозе 50 мкг/сутки, по поводу аутоиммунного тиреоидита с гипотиреозом, щитовидная железа не уменьшилась, уровень ТТГ 3,0 мМЕ/л. Какова дальнейшая тактика ведения больной? * Увеличить дозу левотироксина * Рекомендовать оперативное лечение * Уменьшить дозу левотироксина * Назначить калий йодид * Назначить преднизолон #6 !Девушка 25 лет. Жалобы на общую слабость, раздражительность, сердцебиение, учащенный жидкий стул, снижение веса на 8 кг за 2 месяца. Болеет около 2 месяцев. Болезнь связывает с увольнением с работы. При осмотре больная суетлива, глазные щели расширены, блеск глаз, кожные покровы влажные, горячие. Шея увеличена в объеме. Тоны сердца громкие, пульс 125 в минуту, АД 130/60 мм.рт.ст. Какой диагноз НАИБОЛЕЕ вероятен? * Узловой зоб * Болезнь Грейвса * Эндемический зоб * Рак щитовидной железы * Аутоиммунный тиреоидит #7 !Больная А, 26 лет. Вскоре после родов появились адинамия, головные боли, аменорея, сухость кожи, запоры. Резко похудела. Отмечает выпадение волос на голове, в подмышечных впадинах, лобке. АД – 90/60 мм.рт.ст., пульс – 50 в 1 минуту. Какой наиболее вероятный диагноз? *Первичный гипотиреоз *Вторичный гипотиреоз *Синдром Шиена *Первичный гипокортицизм *Вторичный гипогонадизм |
