Доклад. доклад Муковисцидоз,этиолоия,клиника,дианостика.. Муковисцидоз
 Скачать 0.83 Mb. Скачать 0.83 Mb.
|
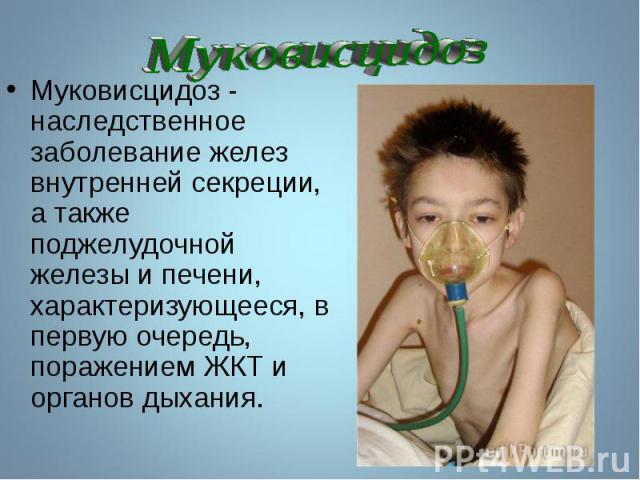 Муковисцидоз МВ( от лат. mucus-слизь и viscidus-вязкий ) – одно из наиболее распространенных летальных моногенно наследуемых заболеваний . Причиной МВ являются мутации гена, который обозначается как муковисцидозный трансмембранный регулятор проводимости (МВТР). Ген МВТР ответственен за синтез белка,регулирующего транспорт электролитов через мембрану клеток,выстилающих выводные протоки экзокринных желез. В результате выделяемый этими железами секрет становится чрезмерно густым и вязким,нарушается химический состав образующихся в организме жидкостей: мокроты ,пота,сока поджелудочной железы,желчи, что приводит к развитию мультисистемного заболевания (с поражением бронхолегочной системы, системы пищеварения, в первую очередь поджелудочной железы и печени, репродуктивной системы) и, в результате, к преждевременной гибели. Муковисцидоз наследуется по аутосомно-рецессивному типу,то есть ребенок заболевает муковисцидозом только в том случае,если получает дефектный ген от обоих родителей. Каждый 20-й житель планеты является носителем дефектного гена. МВ одинаково часто встречается у мальчиков и у девочек. Распрастраненность заболевания сильно отличается в разных этнических группах.Среди белого населения Америки и Канады МВ встречается у 1 из 3000 живых новорожденных,у американских негров у 1 из17000,у полинезийцев лишь у 1 из 90000, России - 1:10000 новорожденных. Ежегодно в России рождается около 650 больных МВ,а в мире –более 45000 детей. Ген МВТР был изолирован в 1989г. Он расположен в середине длинного плеча 7 хромосомы.На сегодняшний день выделено около 2000 мутаций гена ,ответственных за развитие симптомов МВ. Средняя продолжительность жизни этих больных в развитых странах – 32 года, в РФ – 25 лет . Прогноз заболевания остается серьезным:в раннем возрасте погибает 50-60% детей. Проявления МВ: В 75-80 % случаев наблюдают смешанную легочно-кишечную форму заболевания ,реже встречаются преимущественно респираторная (15-20%) или кишечная (5%) формы.Наиболее тяжелая смешанная форма. В большинстве случаев новорожденные с муковисцидозом очень плохо прибавляют в весе,характерна длительная физиологическая желтуха,снижен уровень белка,отеки. У 10-15% больных новорожденных развивается мекониевая непроходимость. Дыхательная система хронические бронхиты,пневмонии,ателектазы,формирование бронхоэктазов,постоянный кашель,периодическое повышение температуры тела,дыхательная недостаточность и ее осложнения. 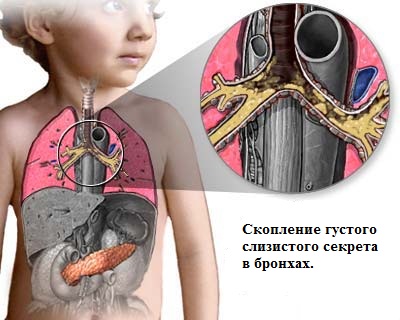 Пищеварительная система увеличенный живот на фоне тонких конечностей (паучий живот),повышенный аппетит,плохая прибавка в массе тела,пролапс прямой кишки,синдром дистальной кишечной непроходимости,закупорка желчевыводящих путей с переходом в цирроз печени,холестатическая желтуха,гастроэзофагеальный рефлюкс,рецидивирующий бронхит,панкреатическая недостаточность. 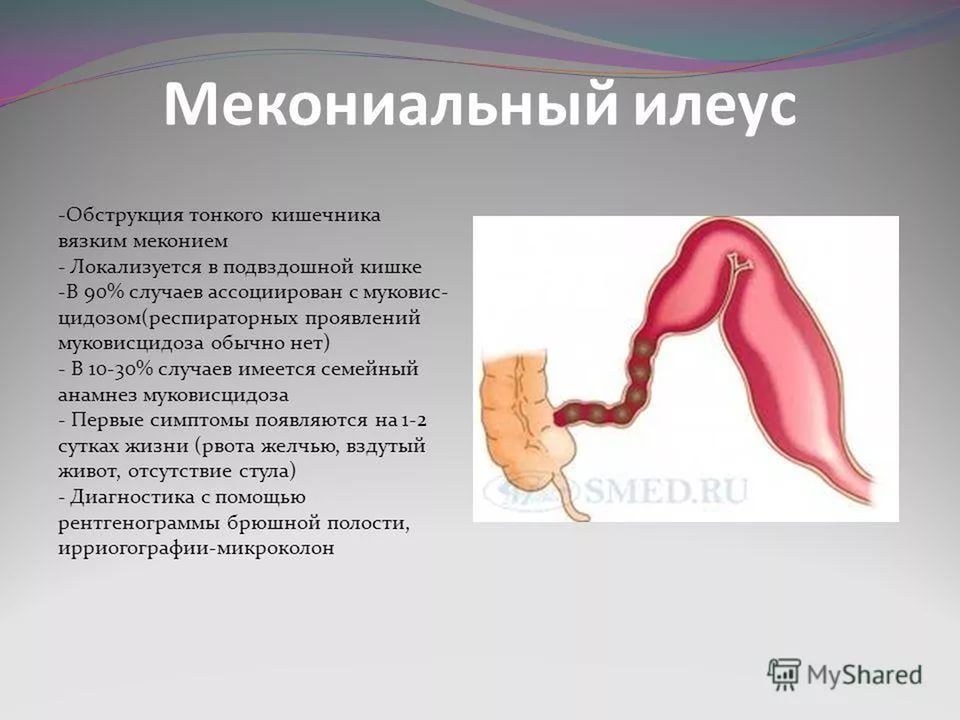 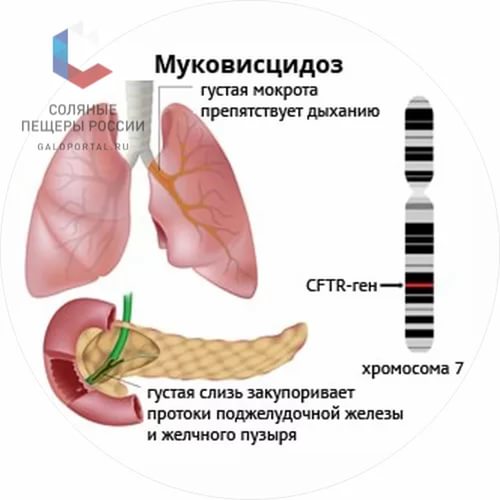 Таблица 1. Осложнения со стороны желудочно-кишечного тракта при муковисцидозе (по данным Российского центра муковисцидоза).
Кожные покровы. Секрет потовых желез у пациентов с МВ характеризуется повышенными концентрациями натрия и хлора:содержание соли превышает нормальный показатель примерно в 5 раз. Уже в 17 веке жители британских островов обреченно констатировали: «Если родитель, поцеловавший своего грудного малыша, ощутил на губах сильный "соленый привкус" – ребенку долго не прожить» Такая аномалия функции потовых желез выявляется уже при рождении и сохраняется на протяжении всей жизни пациента. Также формируются костные изменения(«барабанные палочки»). 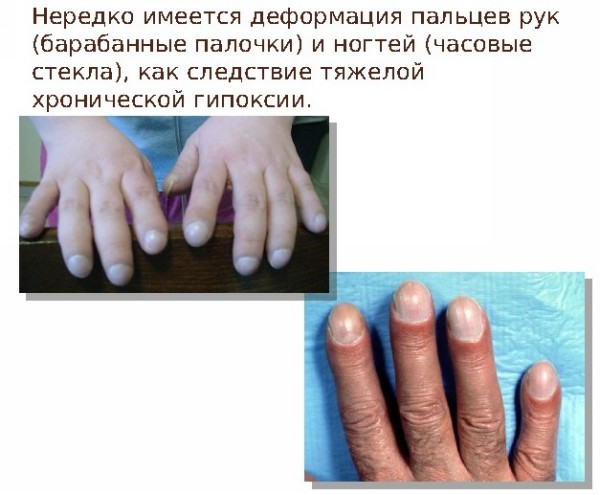 Репродуктивная система. Азооспермия у мужчин с МВ связана с врожденным отсутствием,атрофией или обструкцией семенного канатика.Указанные аномалии встречаются и у части лиц мужского пола из числа носителей гена МВ. Снижение фертильности у женщин обусловлено повышением вязкости отделяемого цервикального канала матки,что затрудняет миграцию сперматозоидов. Диагностика. При диагностике МВ большое внимание уделяют выявлению отягощенного семейного анамнеза: -наличие МВ у родных братьев и сестер; -схожие клинические проявления у близких родственников или смерть детей на первом году жизни. Пренатальная диагностика МВ актуальна для родителей, которые являются носителями дефектного гена или в их семье уже рождался больной ребенок. 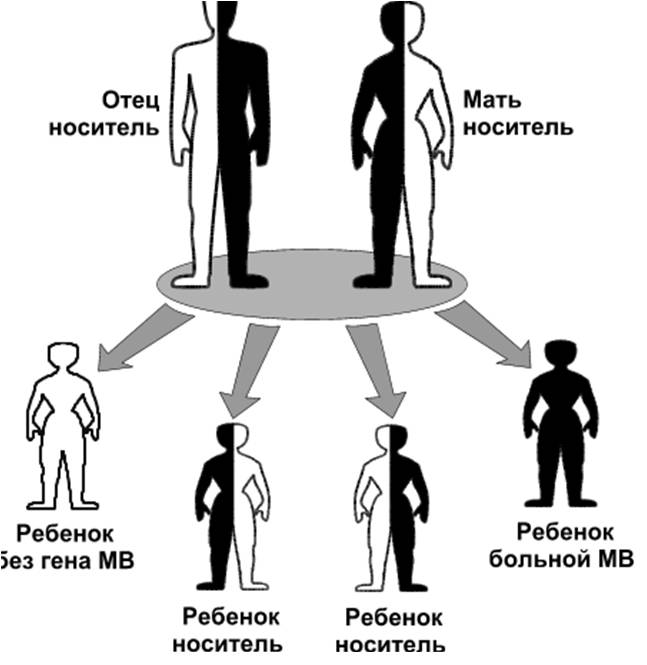 Вероятность рождения ребенка с МВ в семье ,где уже есть пациенты с этим заболеванием ,составляет 25%. Современные возможности ДНК-диагностики позволяют выявить это заболевание уже во внутриутробном периоде и при необходимости прервать беременность. Такой анализ на МВ может проводиться посредством исследования любого материала,содержащего ДНК плода: -на 9-14 неделе может прозводиться забор хориональных ворсин; -на 16-21 неделе выполняется забор амниотической жидкости; С 21-й недели анализ на МВ может выполняться посредством исследования пуповинной крови плода. Отрицательные тесты позволяют гарантировать рождение здорового ребенка в 96-100% случаев. Чем раньше будет обнаружен дефектный ген у плода,тем больше родителям остается времени для принятия решения о сохранении беременности. Неонатальная диагностика. Сегодня скрининг на МВ в роддоме-это обязательная процедура ,входящая в комплекс федеральных мероприятий по борьбе с генетическими патологиями. В мире неонатальный скрининг на МВ успешно проводится более тридцати лет. С 2007 года по всей России проводится скрининг новорожденных на муковисцидоз. 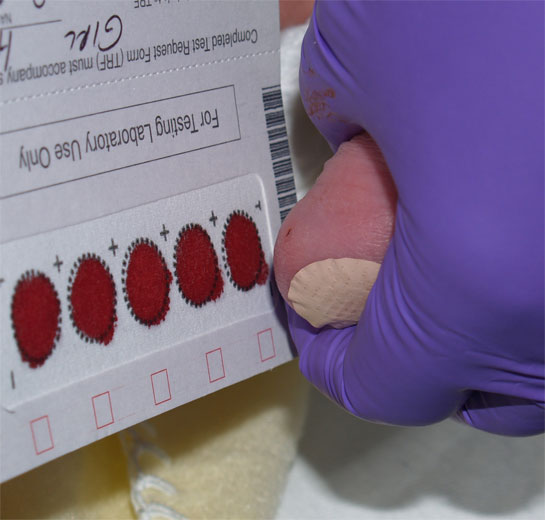 Цель скрининга: -доклиническая диагностика МВ; -установление частоты заболеваний среди новорожденных; -назначение раннего патогенетического лечения,которое позволяет предотвратить младенческую смертность и детскую инвалидизацию; -медико-генетическое консультирование семей с целью профилактики наследственных заболеваний. Обследование состоит из 4-х этапов,три из них обязательны. Первый этап-проводится всем детям. У новорожденных берут каплю крови на 4-5-й день жизни (у недоношенных на 7-8-й),и в высушенном пятне крови определяется содержание иммунореактивного трипсина(ИРТ).Нормальное значение: не более 65-70 нг/мл(в зависимости от используемых в данной лаборатории реактивов). Повышение в первую неделю жизни в крови ИРТ является весьма чувствительным (85–90%), но не специфичным признаком. Ложноположительные результаты ИРТ отмечаются при синдроме Эдвардса, асфиксии в родах, глубокой недоношенности и т.д. Ложноотрицательные результаты ИРТ могут определяться при внутриутробной инфекции, почечной недостаточности, некоторых хромосомных заболеваниях, поражениях поджелудочной железы, а также несоблюдении требований к взятию образца крови. Второй этап-у детей с повышенным уровнем ИРТ(более 70 нг/мл) повторное определение ИРТ в крови проводят на 4-й неделе жизни.У здоровых детей показатель не более 40 нг/мл. Третий этап. Потовая проба. Стандартная методика предусматривает сбор пота после ионофореза пилокарпина. В КДКБ г. Читы для проведения потовой пробы используется компактный прибор NАNODUCT производства Wescor Inc., США. Уникальная методика анализа исключает отдельную фазу сбора пота и позволяет проводить анализ в течение нескольких минут. До минимума снижается влияние человеческого фактора. Более короткое время стимулирования пота и минимальное количество образца (только 3 микролитра пота) . Миниатюрные компоненты системы Nanoduct легко подходят младенцам. Это абсолютно интегрированная диагностическая система, которая упрощает процедуру не только для младенцев, но и для пациентов ЛЮБОГО возраста. Nanoduct использует классический метод индукции пота посредством ионофореза Пилокарпина, который сопровождается анализом концентрации электролитов с помощью уникального сенсора проводимости(непрерывно-проточный метод анализа содержания электролитов).Начальная скорость потоотделения рассчитывается автоматически. У здоровых лиц концентрация натрия и хлоридов в секрете потовых желез не превышает 60 ммоль/л. 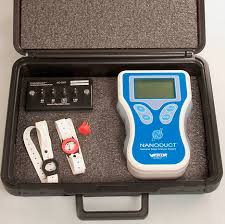 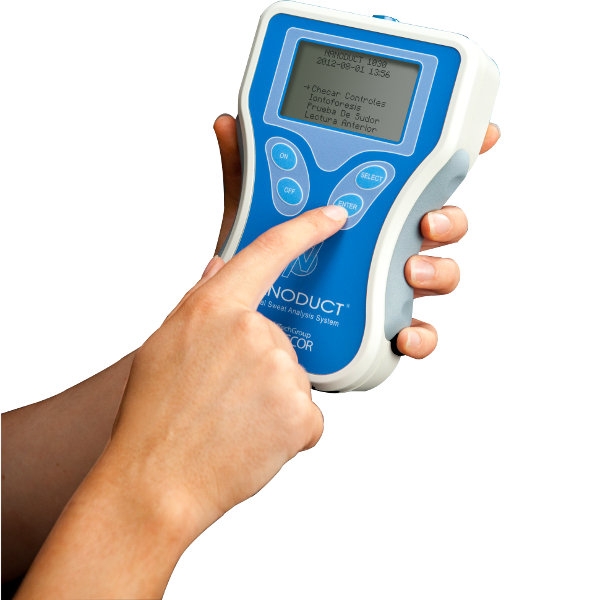  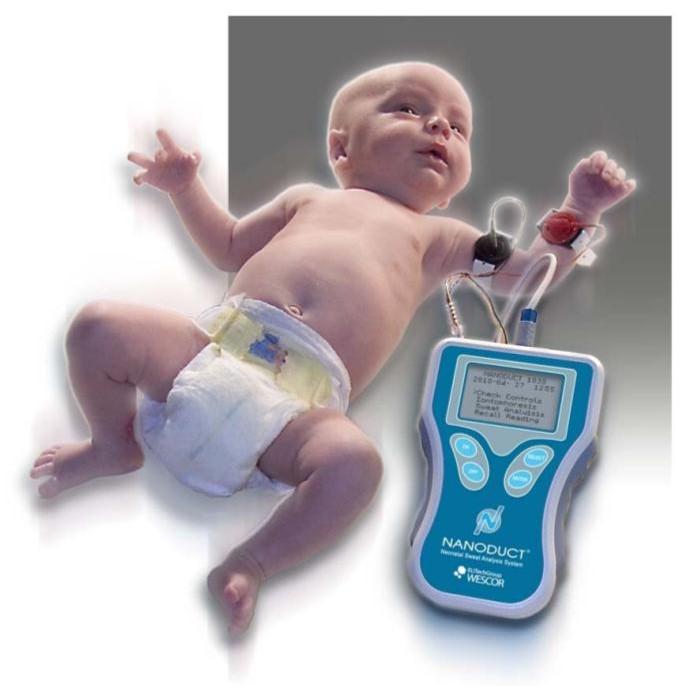 При отрицательном результате потовой пробы ,но при положительном тесте ИРТ,ребенок в течение первого года жизни наблюдается по месту жительства с диагнозом «неонатальная гипертрипсиногенемия» для исключения случаев гиподиагностики. Показания к повторному проведению потовой пробы: Положительная потовая проба; Сомнительная потовая проба (60-80 мм/л) Результаты первой пробы отрицательные ,но клинические проявления позволяют с высокой вероятностью предполагать наличие МВ. Для постановки окончательного диагноза потовый тест должен быть положительным не менее трех раз. В сомнительных случаях могут помочь дополнительные методы обследования (анализ кала на панкреатическуюэластазу 1, микроскопическое копрологическое исследование, компьютерная томография или рентгенография органов грудной клетки). Наиболее частые причины ложноотрицательных результатов: -технические ошибки; -проведение потовой пробы у новорожденных; -безбелковые отеки(после ликвидации отеков потовая проба становится положительной). Таблица 2. Состояния, кроме муковисцидоза, при которых потовая проба может иметь пограничные значения или даже быть положительной.
Следует помнить, что подобные ситуации встречаются крайне редко, а положительная потовая проба является высоко специфичным тестом для диагностики МВ. При положительном результате потовой пробы диагноз МВ считается подтвержденным. Ребенок наблюдается в центре муковисцидоза. В последнее время становится все более доступным генетический анализ, позволяющий нередко решить проблему диагностики муковисцидоза. Проводится ДНК-диагностика на 20 наиболее распространенных в РФ мутаций МВ. Если мутаций не выявлено, то ребенок в течение года наблюдается в ближайшем центре муковисцидоза, необходимо провести исследование содержания эластазы 1 в кале, провести повторные потовые пробы. При выявлении патологии малыши наблюдаются у врачей каждые 2 недели в течение 3 месяцев, затем каждый месяц следующие полгода, после чего каждые 2 месяца до 1 года, а с года каждый квартал. Важным является наблюдение за пациентами без каких-либо проявлений болезни. Проводят копрологическое исследование каждый месяц до 1 года, определяют панкреатическуюэластазу дважды за первый год жизни, общий анализ крови. 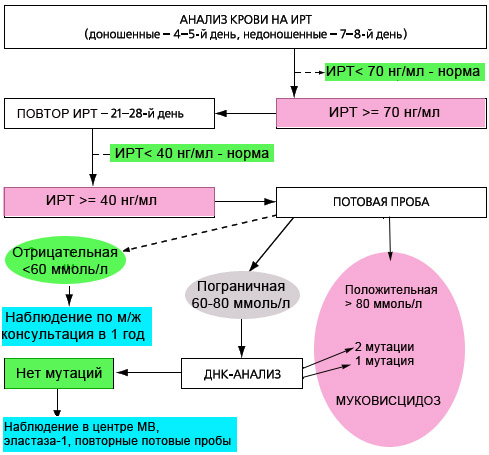 Важность ранней диагностики МВ связана с тем, что ранняя адекватная терапия улучшает течение и прогноз заболевания, что позволяет избежать развития необратимых бронхолегочных поражений; своевременная коррекция нарушений ЖКТ предупреждает развитие гипотрофии; правильный ранний диагноз MB позволяет избежать ненужных, обременительных, дорогостоящих диагностических и терапевтических мероприятий; своевременное вовлечение родителей в лечебно-реабилитационный процесс существенно влияет на качество жизни данного контингента больных; своевременное решение проблемы пренатальной диагностики в перспективных и информативных семьях способствует, так называемой, первичной профилактике МВ, уменьшая количество новых больных с этим серьезным заболеванием. ТЕРАПИЯ Лечение больных МВ предпочтительно проводить в специализированных центрах, где работают опытные медицинские работники. Терапия МВ не ограничивается рамками медикаментозного лечения: больным МВ требуется комплексная медицинская помощь при активном участии не только врачей, но и медицинских сестер, диетологов, физиотерапевтов, психологов и социальных работников. Обязательными составляющими лечения больных МВ являются: лечебная физкультура ,физиотерапия, кинезитерапия; муколитическая терапия; антимикробная терапия; ферментотерапия препаратами поджелудочной железы; витаминотерапия; диетотерапия; лечение осложнений МВ. 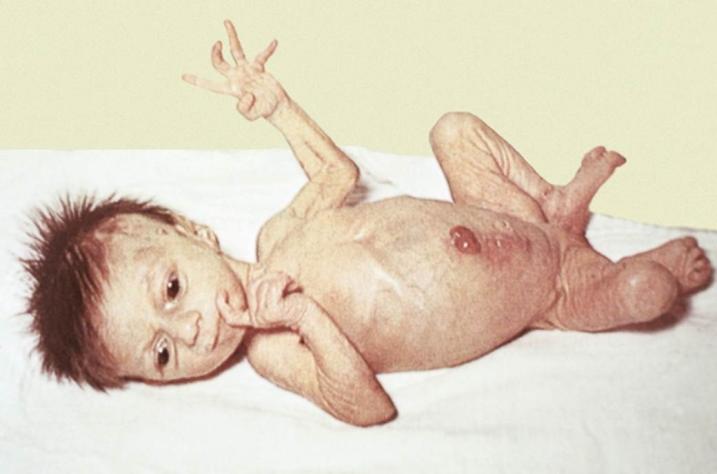 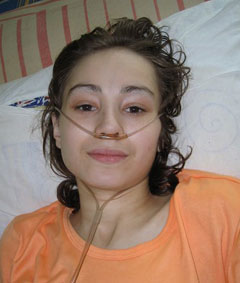   Эта патология приобретает в последние годы важную медико-социальную значимость в нашей стране, что можно связать с одной стороны с низкой продолжительностью жизни больных (до 40 лет), ранней инвалидизацией, необходимостью постоянного проведения лечебных мероприятий и диспансерного наблюдения, проблемами выявления и диагностики, полимедикаментозным лечением данного контингента больных, дороговизной жизненно-важных медикаментов, обязательностью обучающих программ, а с другой стороны со значительным прогрессом как в области ранней, вплоть до пренатальной, диагностики, так и, особенно, в терапии, включая генную инженерию .В развитых странах в последние годы отмечается рост числа больных МВ подросткового, юношеского возраста и взрослых, что свидетельствует о постепенной его трансформации из, безусловно, фатального заболевания детского возраста в хроническую патологию взрослых. Невозможно переоценить значение неонатального скрининга для пациентов. При этом государство должно понимать важность данных мероприятий и всячески улучшать условия для их проведения. В 2012 г создан регистр больных МВ. В январь 2017 года вышел 5 выпуск национального Регистра больных муковисцидозом Российской Федерации за 2015 год. В Регистр 2015 г. включены данные 2916 больных. Самый старший пациент в отчетном 2015 году наблюдался в г. Москве. Его возраст – 66,0 лет, возраст самого младшего – 0,1 год. Доля взрослых пациентов (от 18 лет) – 24,6%. Средний возраст постановки диагноза составил 3- 5 лет. По неонатальному скринингу диагноз был установлен 40% больным. В возрасте после 18 лет заболевание диагностировалось у 2,8% от общего числа больных . Минимальный возраст установления диагноза – при рождении, максимальный – в 59,0 лет. В 2015 г. девятерым больным муковисцидозом была проведена двусторонняя трансплантация легких, трансплантация печени троим пациентам. Ожидаемая продолжительность жизни больных муковисцидозом, рожденных в 2015 году составила 54,02 г.  Литература: Шабалов Н. П. «Педиатрия», С.-Петербург: СпецЛит, 2005 Н.И. Капранов, Шабалова Л.А., Каширская Н.Ю., Воронкова А.Ю., Блистинова З.А., Лубская Т.В., Осипова И.А., Капранов А.Н. Муковисцидоз (Современные достижения и проблемы). Методические рекомендации - М.: Медпрактика-М, 2001. Европейский консенсус. Ранняя терапия и профилактика поражения легких при муковисцидозе. Перевод: д.м.н., профессор Н.И. Капранов, д.м.н., Н.Ю. Каширская, 2006г. Детские болезни. Под редакцией А.А. Баранова - изд. ГЭОТАР-Мед. - 2002 год Педиатрия. В.Г. Майданник - Харьков "Фолио" - 2002 год Национальное руководство по педиатрии. В двух томах. - изд. ГЭОТАР-Медиа. Москва - 2009 год Пульмонология детсковозрата: проблемы и решения. Под редакцией Ю.Л. Мизерницкого, А.Д. Царегородцева - Москва-Ростов, 2003 год. Хронические заболевания легких у детей. - под редакцией Н.Н. Розиновой, Ю.Л. Мизерницкого - Издательство Практика - 2011 год Состояние желудочно-кишечного тракта, поджелудочной железы и гепатобилиарной системы у больных муковисцидозом: Каширская Н.Ю. М.; 2001. Муковисцидоз: определение продолжительности жизни. Пульмонология - Амелина Е.Л., Черняк А.В., Черняев А.Л. - 2001 |
