|
|
0л. диет т фров риска, осл, птгенетическая +мб диспансериз. Н айти в составе столов общие моменты и сделать соотвественно карту столов нr общий 15, а вот если есть сд то уже 9
Н айти в составе столов общие моменты и сделать соотвественно карту столов: н-R общий 15, а вот если есть сд то уже 9 айти в составе столов общие моменты и сделать соотвественно карту столов: н-R общий 15, а вот если есть сд то уже 9

 \ \
?Целевой уровень ХсЛПНП - менее 1,4 ммоль/л., целевой уровень ад
+затем можно в Нозологиях - в лечениях не занимать места для Общего лечения а просто ссылки представлять - Ожирение то то и то, Коррекция физ режижма точка, и далее WPS
Собрать общие рекомендации (лечебные и диагностические) из проф мед по факРиска и тп (+мб эндокринология) По сринингам и тп.(онкоскрининг у женщ нр)
1. Ожирение (эндокрин то то и то
2. Гиполин (то то и то то)
10 еще че нить помимо фр
(травма там мы немного че то хорошо написали в ДЗ по общему лечению, )
Немедикаментозная терапия (профилактика инфаркта миокарда)
Контроль массы тела. У людей, имеющих избыточный вес, нагрузка на сердце увеличивается, возрастает риск развития артериальной гипертензии и сахарного диабета.
Регулярные физические нагрузки. Физическая активность способствует улучшению обмена веществ, а, следовательно, снижению массы тела. Доказано, что регулярные упражнения на 30 % снижают риск повторного инфаркта миокарда у тех, кто его уже перенес. Комплекс упражнений и уровень нагрузок подбирается врачом.
Отказ от вредных привычек. Учеными давно доказано, что курение и злоупотребление алкоголем значительно повышает риск развития сердечно-сосудистых заболеваний. У людей, не желающих отказываться от пагубных привычек, риск возникновения повторного инфаркта миокарда возрастает в 2 раза.
Контроль уровня холестерина в крови. Всем людям в возрасте старше 45 лет рекомендуется регулярно контролировать показатели липидного обмена, поскольку атеросклероз, развивающийся при его нарушении, является одной из основных причин возникновения сердечно-сосудистых катастроф.
Контроль артериального давления. При стойком повышении артериального давления выше 140/90 мм рт. ст. необходима его медикаментозная коррекция, поскольку при артериальной гипертензии нагрузка на сердце значительно повышается.
Контроль уровня глюкозы в крови. Это необходимо для выявления нарушений углеводного обмена и предупреждения сахарного диабета, при котором также возрастает риск возникновения инфаркта миокарда.
Диета. Рекомендуется ограничение употребления поваренной соли, продуктов, содержащих большое количество холестерина и тугоплавких жиров.
Своевременная адекватная медикаментозная терапия, которая включает в себя:
- адекватное обезболивание,
- восстановление коронарного кровотока,
- ограничение размеров некроза,
- лечение и профилактика ранних осложнений инфаркта миокарда
Физическая активность (Рекомендуются аэробные физические упражнения продолжительностью 30–60 минут, предпочтительно ежедневно, но не менее 3 раз в неделю. Суммарная продолжительность – не менее 150 минут в неделю)
Ожиерние (СД)
1. сокращение потребления калорий 2. дробное питание (5- 6 раз в день) 3. исключение из рациона питания моно- и дисахаридов, 4. ограничение потребления насыщенных жиров, 5. снижение потребления холестерина, 6. употребление продуктов с высоким содержанием пищевых волокон, Балан питания должен быть следующим: углеводы 45-65%, белки 15-20%, жиры 25-35%.
+описание столов
Патогенетическая терапия предусматривает введение :
• дезинтоксикационных препаратов; • диуретиков; • сосудистых аналептиков; • сердечных гликозидов; • жаропонижающих средств и анальгетиков;
• при тяжелом течение болезни глюкокортикостероидов;
• при развитии делирия - бромидов, барбитуратов, аминазина, седуксена, галоперидола или оксибутирата натрия.• С целью профилактики тромбозов и тромбоэмболических осложнений показано назначение антикоагулянтов (гепарин в раннем периоде, позднее фенилин, пелентан и др.).
• Обязателен туалет полости рта и кожи для предупреждения стоматита, паротита, пролежней.
• До 5—6-го дня апирексии показан постельный режим, с 6—7-го дня нормальной температуры больным можно ходить.
• Выписка производится не ранее 12-го дня апирексии при отсутствии осложнений болезни.
Дезинтоксикационная терапия - по показаниям (тифозный статус, артериальная гипотензия, гипертермия и другие проявления интоксикации) внутривенно раствор Рингера, 5% раствор глюкозы, реополиглюкин, реамберин, полиионные (ацесоль) и изотонические солевые растворы (стереофунгин, физиологический раствор) и др.
С антиоксидантной целью рекомендуется введение 5% раствора аскорбиновой кислоты внутривенно) или аскорбиновая кислота — в течение 20–30 дней по 0,05 г три раза в день; цитохром С — в/в по 5 мл, витамин Е по 0,05–0,1 г/сут, аевит по 1 капсуле (0,2 мл) три раза в день, унитиол 0,25–0,5 г ежедневно или через день.ЛЕЧЕНИЕ
Для профилактики и лечения ДВС-синдрома рекомендуются
дезагреганты (пентоксифиллин, аминофиллин, коллоидные
растворы), антикоагулянты (гепарин 5-10 тыс. ед. в сутки
кратковременно под контролем АЧТВ, ВСК), ангиопротекторы
(рутин, пармидин, этамзилат натрия (дицинон)), ингибиторы
протеаз и свежезамороженная плазма.
При интенсивной терапии ИТШ рекомендуются с целью
восстановления ОЦК глюкозо-солевые растворы и коллоиды
(желатиноль, СЗП, альбумин) в изоволемическом режиме
(3:1), для оптимизации гемодинамики глюкокортикоиды (ГКС)
в разовой дозе от 2-3 до 6 мг/кг массы, при отсутствии
эффекта или при шоке III ст. - допамин (0,5% или 4% по 5 мл),
для коррекции КЩС буферные солевые растворы и 4%
раствор гидрокарбоната натрия, для купирования ДВС-
синдрома
ангиопротекторы и
кислородотерапия, подключение ИВЛ.
ингибиторы протеаз, С целью коррекции дегидратации, гипокалиемии, гипонатриемии рекомендуются введение солевых растворов (ацесоль, хлосоль, лактосоль, квартосоль, квинтасоль), а также препараты калия – 4% раствор калия хлорида 20-60 мл/сутки, калия и магния аспарагинат (панангин, аспаркам).
Восстановление нормальной микрофлоры кишечника.
Иммунотерапия — по показаниям (длительное бактериовыделение, обострения, рецедивы): Пентоксил, метацил, тимоген, брюшнотифозная вакцина или Ви-антиген по 800 мг 2 р/д 10 дней подкожно.
Хирургическое лечение: Проводится при развитии специфических осложнений.
атогенетическая терапия
• Этиотропная терапия неэффективна на поздних стадиях заболевания, когда вирус уже поразил ЦНС.
• В этом случае лечение направлено на патологические механизмы, угрожающие жизни пациента.
• Патогенетическое лечение включает: - дезинтоксикационную; - дегидратационную терапию; - глюкокортикостероиды; - НПВС; - препараты улучшающие микроциркуляцию; - мозговое кровообращение и другие.
•Патогенетическая терапия
• Объем и характер патогенетической терапии определяются
клинической формой, особенностями течения,
выраженностью отдельных проявлений болезни.
• Парентеральная детоксикация проводится по общепринятым
правилам с учетом электролитного состава крови, КОС,
диуреза, показателей гематокрита, ЦВД.
• Рекомендовано проведение инфузионной
терапии (глюкозо-солевые растворы, декстран,
гидроксиэтилкрахмал) до восстановления
нормоволемии..Дегидратационная терапия
• Дегидратация проводится с учетом выраженности внутричерепной гипертензии (контроль глазного дна).
• Ацетазоламид (диакарб) в сочетании с препаратами калия (калия и магния аспарагинат).
• Салуретики (лазикс, фуросемид) в ранние сроки ОНГМ в условиях нормоволемии и при отсутствии полиурии.
Устранение ацидоза (кщс): NaHco3 не назначется тко в репюспират ацидозе кще дб метаболтческтй
Устранение внутричерепной гипертензии:
• 20% раствор маннитола 1,0-1,5 г/кг массы тела;
• реоглюмана в/в капельно.Кортикостероиды:
• очаговые формы
• при быстро прогрессирующей
клинике отека мозга
– метилпреднизолон 10-15-20 мг\кг
№ 2 или
– дексаметазон 0,5-1 мг\кг в сутки
дробно 4 раза в день
парентерально
• Одновременно с
кортикостероидами следует
назначать антибиотики
широкого спектра (цефтриаксон
и др.), учитывая возможность
активации бактериальной
инфекции.Для купирования
судорожного синдрома:
• Препараты вальпроевой
кислоты (конвулекс)
• оксибутират натрия до 50
мг/кг в сутки;
• седуксен и его аналоги
в/в, в/м;
• при отсутствии эффекта
дополнительно аминазин,
барбитураты.При тяжелых формах
• Рекомендовано назначение антикоагулянтов по схеме:
• гепарин до 20 тыс.ЕД/сут (5 тыс.ЕД – до 4 раз\сут) под кожу живота, либо низкомолекулярные гепарины в профилактических дозах.
гипертермии – НПВС (аспирин противопоказан).
• Больные с бульбарными нарушениями должны переводится на ИВЛ.
• Длительность стационарного лечения зависит от формы болезни, наличия и характера осложнений и составляет до 2540 дней.
• Больные с клиническими формами, протекавшими с поражением ЦНС, выписываются не ранее чем через 2-3 недели после нормализации температуры.
Коррекция Гиповолемии: инфузии, Вазопрессоры, кардиотоники
Рекомендации: - Избегать психоэмоциональных перегрузок;
- Ведение дневника АД; - Ограничение поваренной соли до 5 г/сут;
- Употребление минимум 400 г овощей и фруктов ежедневно, рыбы минимум 2 р/неделю, орехов минимум 30 г/сут, больше жиров растительного происхождения, ограничить употребление жиров животного происхождения;
- Аэробные физические нагрузки минимум 150 минут в неделю (ходьба, скандинавская ходьба и др.). - Снижение веса.
Рекомендации: Продолжить прием базисных препаратов в прежних дозах:
Ведение здорового образа жизни.
Рекомендовано реабилитационное лечение, Проведено краткое профилактическое консультирование по выявленным факторам риска:
Питание: - сбалансированность питания по энергопоступлениям и энерготратам для поддержания оптимального веса тела и по основным пищевым веществам
(белки, жиры, углеводы, микроэлементы, витамины);
- ограничение потребления соли (не более 5 г в день - 1 чайная ложка без верха) и быстроусвояемых сахаров;
- ограничение животных жиров с частичной заменой на растительные жиры;
- 2-3 раза в неделю блюда желательно из жирной морской рыбы;
- 400-500 грамм фруктов и овощей ежедневно (не включая картофеля)
- цельнозерновые продукты (хлеб, крупы).
Физическая нагрузка: Оптимальная физическая активность, полезная для здоровья - ходьба в умеренном темпе не менее 30 минут в день большинство дней в неделю
Ожирение: самоконтроля массы тела в домашних условиях на домашних весах ; Посещение школы здоровья по снижению массы тела.
Общие:
-регулярного прохождения диспансеризации, профилактических медицинских
осмотров, при необходимости диспансерного (динамического) наблюдения у
врача и выполнения назначенных врачом исследований;
- соблюдать врачебные рекомендации и назначения;
- поддерживать показатели факторов риска на целевых уровнях
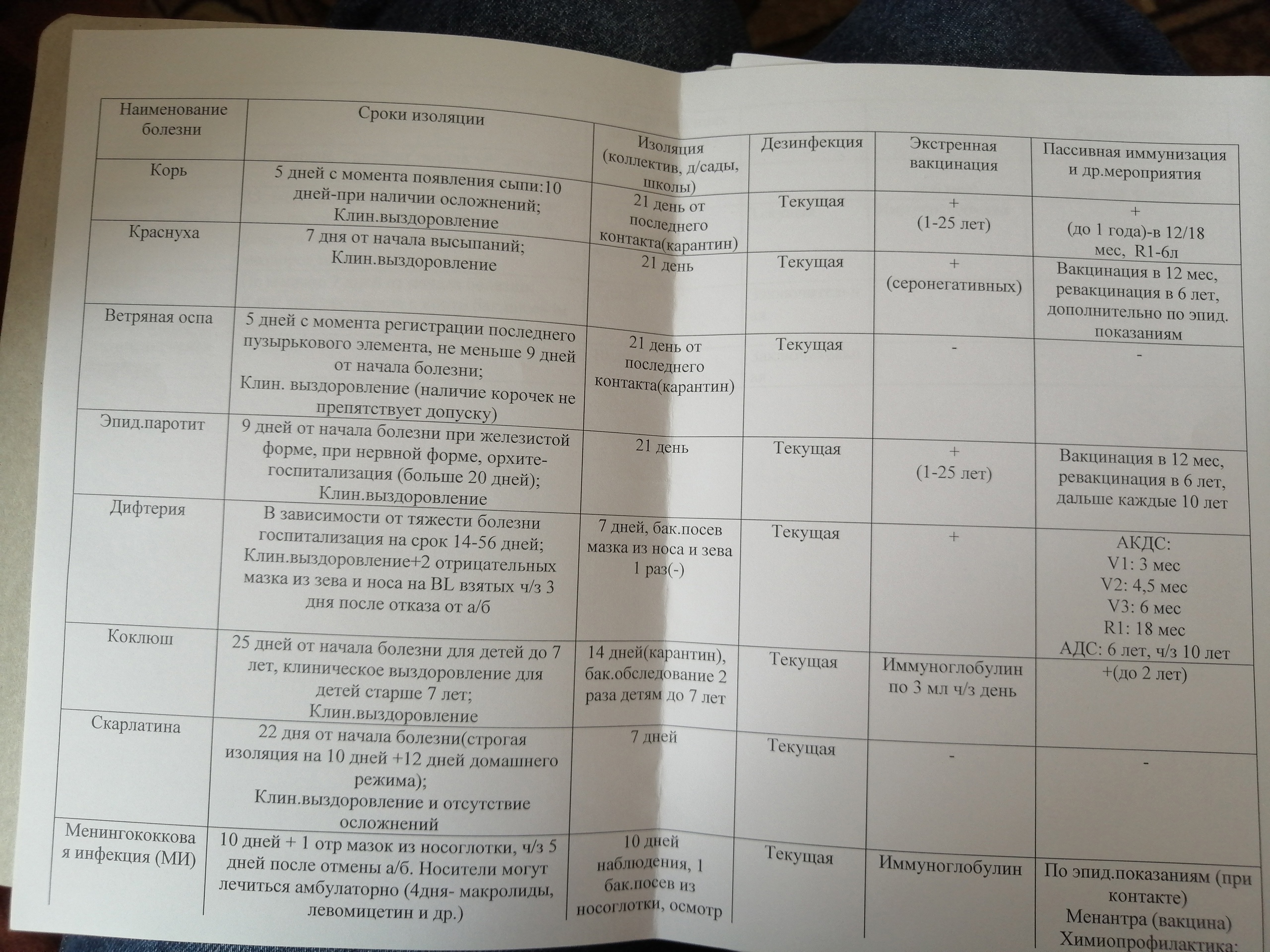
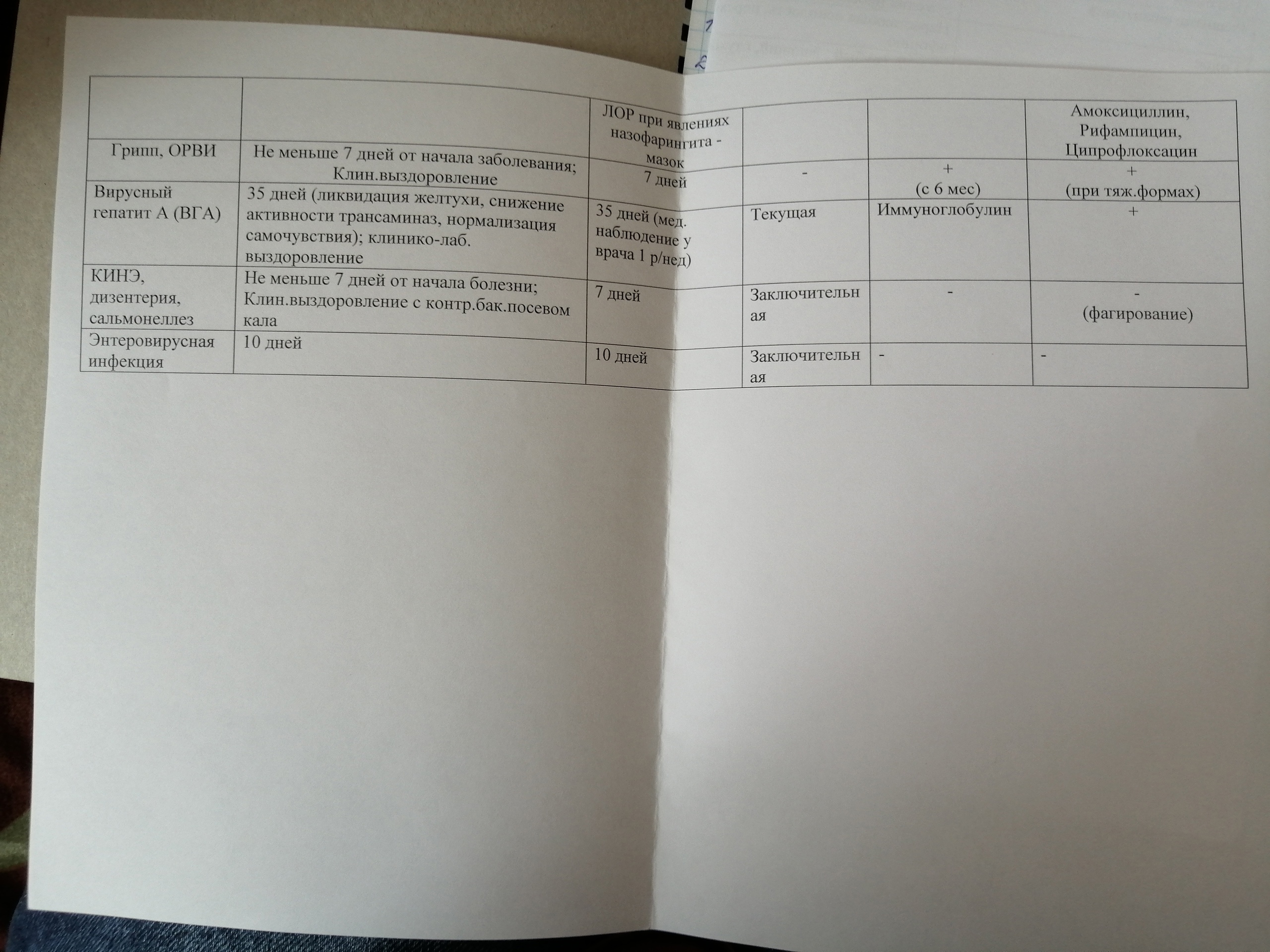
--------------------Инф сроки изоляций
--- Режим амбулаторный, Диета №10
Избегать психо-эмоциональных нагрузок. Переохлаждения. ОАК, ОАМ, RW. б\х 1 р\в 3-и месяца. Б/х холестерин сахар, смотровой. 1раз в год. Рекомендовано лечение в условиях Дневного стационара 2 раза в год. Консультация офтальмолога глазное дно.
Определена IIIА группа здоровья
Паспорт здоровья выдан на руки
Проведено углубленное индивидуальное профилактическое консультирование в рамках диспансеризации
--- Режим амбулаторный - Диета - стол N 15, - Здоровый образ жизни;
- Рациональная физическая активность (ходьба не менее 30 минут в день в умеренном или быстром темпе); - Рациональное питание (ежедневное употребление свежих овощей и фруктов до 500 гр. в день, ограничение употребления соли не более 5 г в сутки);
- Контроль АД и ЧСС;
---------Беременность----------------
Прфл варикозн расширения притоков вен
1клас компресс чулков прф
Детралекс венотоник курс 3 мес 2р в год
---------травм хиргия-----1. Антибиотикопрофилактика. Прф А/Б :однократно перед операцией и то не всегда, чмт мб, ?КЭнцфт
2. Обезболивающая терапия
Профилактические мероприятия:
1. Профилактика уроинфекций (при нарушениях функции тазовых органов)
2. Профилактика пневмонии (при нарушениях функции спинного мозга на уровне шейного и шейно-грудного отделов)
3. Профилактика пролежней
4. Профилактика тромбоэмболических осложнений
Дальнейшее ведение:
1. Наблюдение невропатолога и травматолога по месту жительства.
2. КТ, МРТ контроль через 6 месяцев после операции.
-- После вправления обязательно выполняют контрольную рентгенографию.
В последующем используют лекарственную терапию, физиолечение, массаж и ЛФК. По показаниям для расслабления мышц шеи назначают толперизон, для нормализации деятельности нервной системы и улучшения кровообращения – витамины группы В, для улучшения микроциркуляции – пентоксифиллин. Массаж может применяться с первых дней после травмы, его цель – расслабление мышц, улучшение питания и кровоснабжения тканей. Используются преимущественно щадящие методики – поглаживания и растирания.
Занятия ЛФК начинают сразу после вправления и продолжают вплоть до выздоровления. На начальном этапе выполняют только упражнения для плеч и надплечий. После снятия воротника Шанца в комплекс добавляют движения шеей. Все упражнения необходимо делать осторожно и аккуратно, постепенно увеличивая нагрузку. Одновременно с занятиями ЛФК применяют физиотерапевтические восстановительные методики: электрофорез с новокаином, ультразвук и тепловые процедуры.
В дальнейшем реабилитационные мероприятия:
· локальная криотерапия (курс лечения составляет 5-10 процедур).
· ультрафиолетовое облучение (курс лечения составляет 5-10 процедур).
· магнитотерапия (курс лечения составляет 5-10 процедур).
· УВЧ-терапия (курс лечения составляет 5-10 процедур).
· лазеротерапия (курс лечения составляет 5-10 процедур).
Для предотвращения атрофии мышц: · изометрическое напряжение мышц плеча и предплечья, интенсивность напряжений увеличивают постепенно, длительность 5-7 секунд, количество повторений 8-10 за одно занятие;
· активные многократные сгибания и разгибания пальцев рук, а так же упражнения тренирующие периферическое кровообращение (опускание с последующим приданием возвышенного положения поврежденной конечности);
· идеомоторным упражнениям уделяют особое внимание, как методу сохранения двигательного динамического стереотипа, которые служат профилактике тугоподвижности в суставах. Особенно эффективными являются воображаемые движения, когда мысленно воспроизводится конкретный двигательный акт с давно выработанным динамическим стереотипом. Эффект оказывается значительно большим, если параллельно с воображаемыми, это движение реально воспроизводится симметричной здоровой конечностью. За одно занятие выполняют 12-14 идеомоторных движений;
-- цефазолин при периоперативной антибио- тикопрофилактике
С к шечн непрохсть в е раано надо АБ, септическом шоке -карбопенемы (кль СКФ)+норадрелтн инфузии э
--2ой класс чулков после операц, 3 4 сн, постромботич бнь трофич язвы
Ивл с раркотичеАн, миореалактюсантами
-----+мб диспансеризация, санкурортн лечение сроки там уде за 2 мес анализы начать сдавать, ребилитация.
ПРИКАЗ МЗ 29.03.19 №173н ««Об утверждении Порядка проведения диспансерного наблюдения» . Код по МКБ 10. Контролируемые показатели состояния здоровья в рамках диспансерного наблюдения
Подлежат диспансерному наблюдению:
• Лица, имеющие хронические заболевания, включенные в перечень заболеваний (состояний), при наличии которых устанавливается группа диспансерного наблюдения врачом- терапевтом
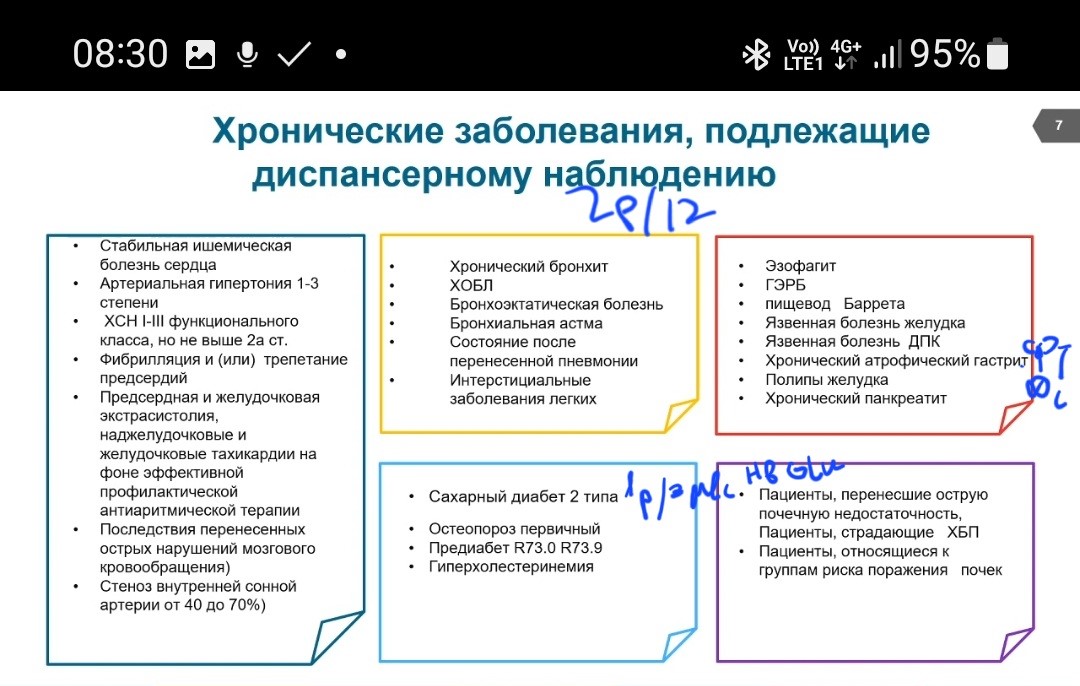
о Выделены формы лога (СИ III-перенесенный инфаркт м'^ врача-кардиолога (СН Ш-пиК в труд^^рсобном “трасте, перенесенный инфаркт эрда и е сложиеЕД-з теченИ 12 месяцев после стационарного лечения, пери<$1 >2 месяцетг-4 после оказания высокот^ЙЬШ^нйй йЙЛЗщи в ■Дун-Цг ’ДуиАЫ-Ч-чЛК-хи стационарных условиях)
• Лица, находящихся в восстановительном периоде после перенесенных тяжелых острых заболеваний (состояний, в том числе травм и отравлений):
П-ле опн – 5 лет, ангины 30 дней (ЭКГ, ОАМ)
• Лица, не имеющие хронических заболеваний, но имеющие \ факторы риска их развития:
Курение > 20 сиг/д, ИМТ> 30, ↑ХСемия>8 (при семейных формах смотрим на лпнп ), иногда АГ с высоким риском но стад еще без осложнений
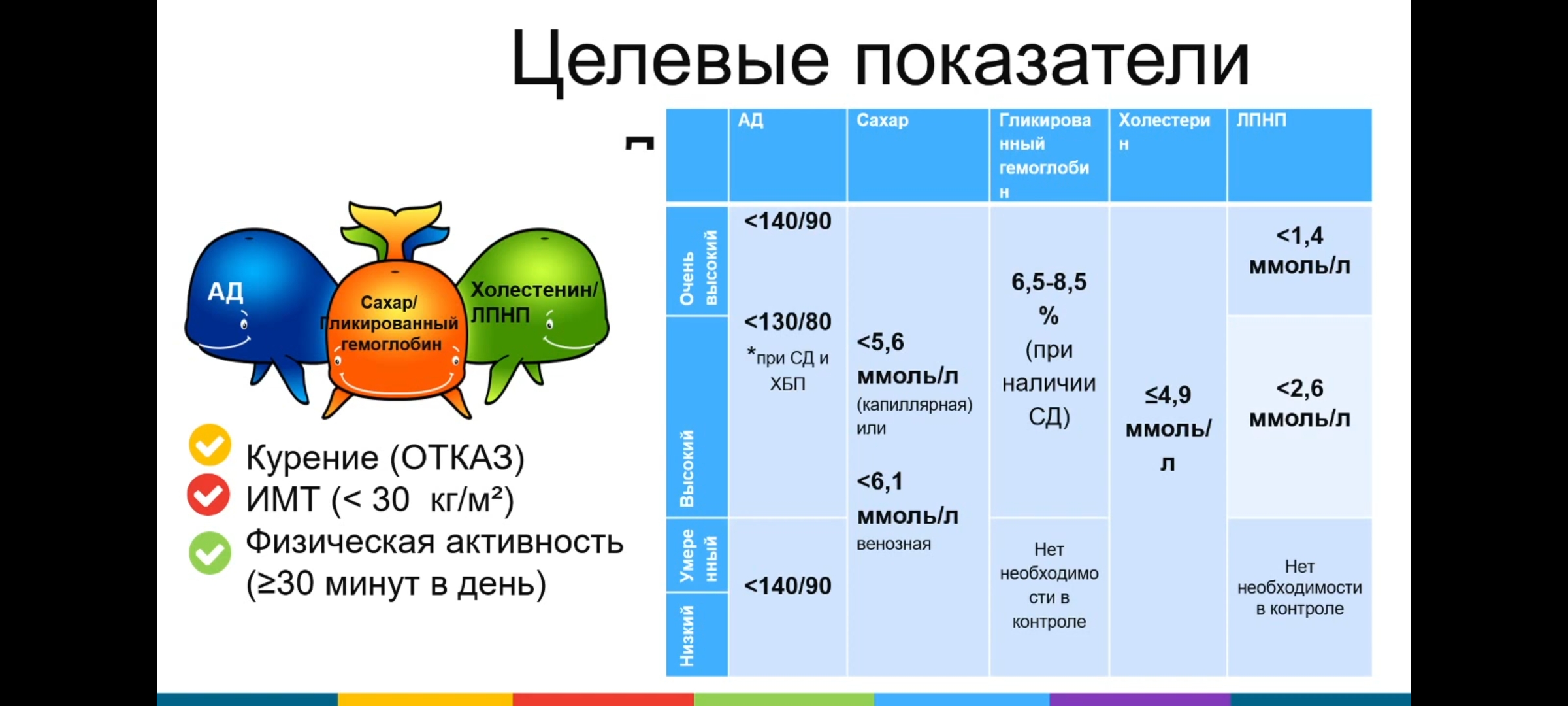
|
АД
|
Сахар
|
Гликирова нный гемоглоби н
|
Холестери н
|
лпнп
|
Очень высокий
|
<140/90
|
|
6,5-8,5 % (при наличии СД)
|
|
<1,4 ммоль/л
|
в X ж о о Э со
|
<130/80
*лри СД и ХБП
|
<5,6 ммоль/л (капиллярная) или
<6,1 ммоль/л венозная
|
<4,9 ммоль/
л
|
<2,6 ммоль/л
|
Умере нный
|
<140/90
|
Нет необходимо
|
|
Нет необходимости в контроле
|
Низкий
|
|
сти в контроле
|
| |
|
|
 Скачать 4.23 Mb.
Скачать 4.23 Mb.
 айти в составе столов общие моменты и сделать соотвественно карту столов: н-R общий 15, а вот если есть сд то уже 9
айти в составе столов общие моменты и сделать соотвественно карту столов: н-R общий 15, а вот если есть сд то уже 9
 \
\


