Нагноительные заболевания мягких тканей. Нагноительные заболевания мягких тканей в настоящее время при хирургической инфекции выделяют следующие уровни
 Скачать 154.59 Kb. Скачать 154.59 Kb.
|
|
Нагноительные заболевания мягких тканей В настоящее время при хирургической инфекции выделяют следующие уровни Уровень – поражение собственной кожи (фурункул, рожистое воспаление, эризипелоид). Уровень – поражение подкожной клетчатки (карбункул, гидраденит, абсцесс, целлюлит). Уровень – поражение поверхностной фасции (некротизирующий фасцит) Уровень – поражение мышц и глубоких фасциальных структур. Фурункул (Furunculus) - острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающих тканей. Возбудитель – St. aureus. Причины – загрязнение кожи, микротравмы, нарушение обмена веществ, снижение защитных сил (иммунитет). Локализация - на участках, подверженных загрязнения и трению. Стадия течения воспалительного процесса Инфильтрация (появляется болезненный узелок и гиперемия над ним, в центре волос. Через 24 – 48 часов в области устья волосяного фолликула появляется желтый пузырек (гнойная капсула). Особенность – инфильтрат в 4 – 5 раз превышает зону некроза (тромбоз капилляров и вен) Образование и отторжение гнойного стержня (расплавление волосяного фолликула и сальной железы) Рубцевание (через 5 – 7 дней рубец) Клиника. Общее состояние страдает мало. Осложнения: абсцедирование, лимфангит, лимфаденит, сепсис. Лечение: неосложненный фурункул – консервативно. При стадии инфильтрации: кожу обрабатывают – 70 % этиловым спиртом, 2 % салициловым спиртом, пустулу прижигают 5 % йодом, сухое тепло, УВЧ, лазеротерапия. Запрещено: применять согревающий компресс, влажные повязки, не выдавливать, не срезать пустулу бритвой. При формировании гнойно-некротического стержня: на пустулу – кристаллы салициловой кислоты; механическое удаление стержня Антибиотики – при осложнениях. Клиника тромбоза Sinus cavernosus Сильная головная боль Лицо быстро отекает, веки смыкаются Температура тела 39 - 40°С Лихорадка, озноб Помрачение сознания, бред Судорожный синдром Ригидность затылочных мышц Нарушение зрения Диагностика Спинная пункция Посев крови на стерильность Лечение Лечение в стационаре Антибиотики (цефалоспорины 3 – 4 поколение) Противовоспалительная терапия Дезагреганты (аспирин, трентал) Лечить как сепсис (!) Фурункулез Фурункулез возникает: При нарушении обмена веществ (сахарный диабет, авитаминоз). При тяжелых сопутствующих заболеваниях. Иммунодефиците. Лечение Тщательная санация кожи. Общая антибактериальная терапия. Иммуномодуляция под контролем иммунограмм. 3.1 УФ и лазерное облучение крови. 3.2 Использование левамизоля, Т-активина, антистафилококкового иммуноглобулина, ронколейкина, интерферонов. Нет доказательных данных об их эффективности. Использование внутривенных иммуноглобулинов – реально доказанный эффективный метод. «Пентаглобулин» производства немецкой фирмы «биотест Фарма» получил доказательную базу эффективности. Карбункул Карбункул – острое разлитое гнойно-некротическое воспаление нескольких волосяных мешочков и сальных желез с образованием единого воспалительного инфильтрата и обширного некроза кожи и подкожной клетчатки. Схема гнойно-некротического процесса и его распространения при карбункуле 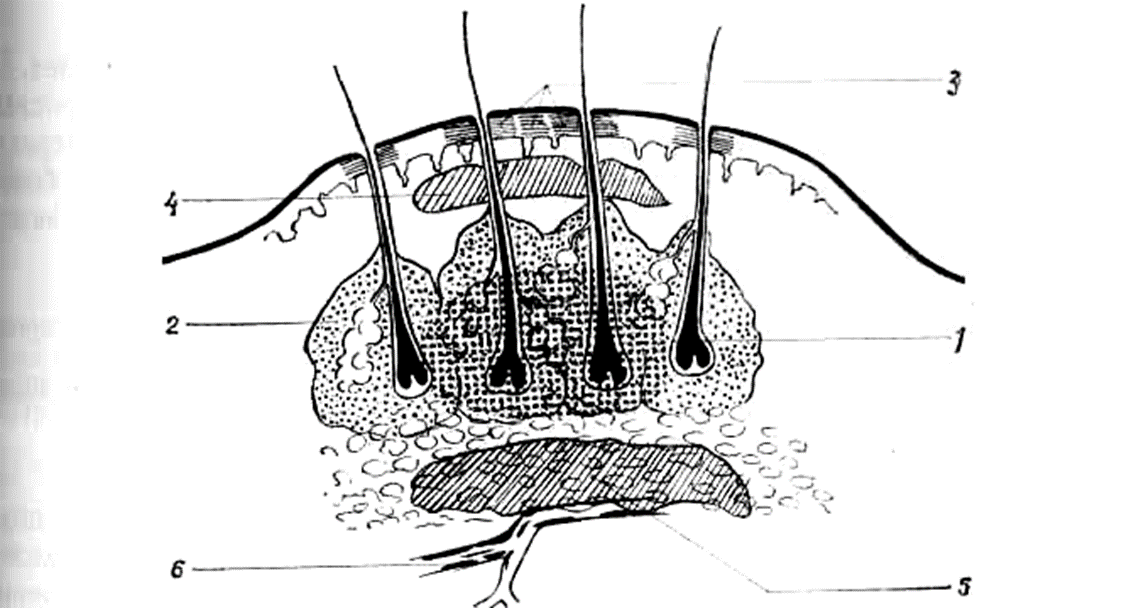 1-зона гнойно-некротического процесса; 2—воспалительная инфильтрация; 3 — некрозы эпидермиса; 4 — абсцесс; 5 — флегмона подкожной клетчатки; 6 — гнойный тромбофлебит. Возбудитель – золотистый стафилококк. Причины – те же, что и при фурункуле. Патологическая картина – инфильтрат обширный тромбоз сосудов кожи, подкожной клетчатки. Симптомы «сита», «пчелиных сот». Обширный некроз кожи и клетчатки, глубокая большая рана. Три стадии: инфильтрации, гнойного расплавления и рубцевания Инфильтрат охватывает несколько волосяных мешочков, быстро увеличивается, становится плотным, резко болезненным. Затем расплавляется, захватывает фасции, мышцы, кости. Появляется высокая лихорадка, выраженная интоксикация, ознобы, потливость. Осложнения. Лимфангит, лимфаденит, тромбофлебит, сепсис, гнойный менингит. Дифференциальная диагностика. Сибиреязвенный карбункул: обширный отек и инфильтрат с некрозом кожи в центре, последние черного цвета, по периферии дочерние пузыри с гемморрагическим содержимым (посев – сибиреязвенные палочки). Лечение Антибиотики, действующие на грамположительную флору. Сульфаниламиды длительного действия. Дезинтоксикационная терапия. Обильное питье, жидкая высококалорийная пища. Коррекция сахара при диабете. Основное – оперативное лечение. Гидраденит (Hidroadenitis) Гидраденит – гнойное воспаление потовых желез (апокриновых желез). Возбудитель – золотистый стафилококк. Причины: Несоблюдение норм гигиены (восходящая инфекция) Повреждение кожи (бритье, применение депиляториев, расчесы, ссадины и т.д.) Дерматиты (экзема, опрелость) Повышенная потливость Локализация: (подмышечная впадина, перианальная область, околососковая область). Патологическая анатомия: Инфильтрат в подкожной клетчатке. Абсцесс – нарастает медленно. Абсцесс самостоятельно вскрывается. Часто образуются новые инфильтраты и абсцессы (подострое течение, рецидивы). Клиника Состояние больного зависит от объема поражения, осложнений и сопутствующих заболеваний от удовлетворительного до очень тяжелого (сепсис). Дифференциальная диагностика Фурункул. Лимфаденит (аденофлегмона). Туберкулез подмышечных узлов. Лимфогранулематоз. Лечение В начальной стадии (инфильрации) – сухое тепло, УВЧ, соллюкс, рентгенотерапию. При осложнении – антибактериальная терапия, сульфаниламиды. Дезинтоксикационная терапия. Иммунокоррекция. При лечении кожу вокруг гнойника обрабатывают антисептиком с элементами дубления (2%борный или 10% камфорный спирт, этиловый спирт). Рожа (Erysipelas) Рожистое воспаление Инфекционное заболевание, характери-зующееся острым очаговым серозным или серозно-геморрагическим воспалением кожи и слизистых оболочек, лихорадкой и интокси-кацией. Возбудитель – ß-гемолитический стрепто-кокк группы А. Это малоконтагеозное забо-левание и не регистрируется как инфек-ционное. Возбудитель проникает через мелкие раны, осложняет течение инфицированных ран. В патогенезе рожи имеют значение и фоновые изменения Нарушение венозного и лимфатического оттока. Заболевания кожи (экзема, дерматиты). Фактор иммунитета (иммунодефицит). Аллергический фактор Индивидуальная генетически детерминированная предрасположенность. Начало В ретикулярном слое кожи появляется инфильтрат (серозное воспаление) в виде бляшки, гиперемирован, плотный, болезненный, быстро распространяется, имеет четкие границы в виде «зубцов», «языков пламени», «географической карты». Рожистое воспаление лица У некоторых больных экссудат отслаивает эпидермис кожи, образует пузыри (буллы) – эритематозно-буллезная рожа. Пузыри заполнены прозрачным серозным экссудатом. В редких случаях на фоне эритемы появляются мелкоточечные крово-излияния, которые затем сливаются и придают гиперемии синюшный оттенок: эритематозно-геморрагическая форма рожи. Классификация По характеру местных проявлений. Эритематозная Эритематозно-геморрагическая Эритематозно-буллезная Буллезно-геморрагическая (целлюлит) По тяжести течения. Легкая Средней тяжести Тяжелая По характеру распространения. Локализованная Ползучая Мигрирующая По частоте возникновения. Первичная Вторичная Рецидивирующая Клиническая картина Инкубационный период длится от нескольких часов до нескольких суток. В течении рожи выделяют 3 периода: Начальный период, Период разгара, Период реконвалесценции (выздоровления). Начальный период Проявление общих симптомов заболевания (интоксикации) до развития местных. Ошибки в диагнозе (ставят диагноз респираторная вирусная инфекция, пневмония, сепсис). Жалобы: сильная головная боль, потрясающий озноб (t 39-41°С), тошнота, рвота, бессонница, возбуждение, бред, потеря сознания, тахикардия, тахипное, увеличение печени, селезенки. Почки – уменьшение мочи, определяется белок, лейкоциты, эритроциты. Кровь – лейкоцитоз, нейтрофилез. Паховый лимфаденит на стороне поражения. Период разгара заболевания Симптомы интоксикации продолжаются еще 4 – 5 суток, на этом фоне проявляются местные симптомы. Они развиваются в определенной последовательности (как представлены в классификации). Клиника зависит от локализации: нижние конечности лицо, волосистая часть головы, промежность, на туловище (ползучая рожа). Осложнения Осложнение в остром периоде (флегмона-целлюлит), некроз кожи, тромбофлебит, лимфангит, лимфаденит, на лице – тромбоз кавернозного синуса, менингит. Осложнения в отдаленном периоде: слоновость (Elephantiasis) Лечение слоновости зависит от стадии заболевания В начальной стадии консервативное лечение в стадии субкомпенсации и декомпенсации – оперативное. Консервативное: препараты – детралекс, эндотенол, отводящий массаж, пневмомассаж. Бинтование эластичным бинтом. Оперативное: наложение лимфовенозных анастомозов, резекционные способы. Дифференциальная диагностика: флегмоны, эритемы, дерматит, лимфангит, эризипелоид. Лечение Местное При эритематозной и эритематозно- геморрагической формах УФО – очага в субэритемных дозах, кожу обрабатывают тонким слоем стрептоцидной мазью. Запрещены влажные повязки, компрессы, ванны. При эритематозно-буллезной или при буллезно-геморрагической – крупные пузыри вскрывают и удаляют, накладывают асептические влажно- высыхающие повязки с хлоргексидином, фурациллином, борной кислотой. При флегмонах и некрозах – вскрытие и иссечение некротических тканей. Общее лечение Антибактериальная терапия (полусинтетические пенициллины – ампициллин по 2,0 – 4,0 в сутки + сульфаниламидные препараты). При тяжелых формах – цефалоспорины 2 – поколения. Лимфотропно. Эндолимфатически трудно – отек тканей. Дезинтоксикационная терапия: кристаллоидные растворы (1,5 – 2,0 л в сутки) в/в. при тяжелой степени заболевания: кровезаменители дезинтоксикационного действия и препараты крови. Эффективны УФ или лазерное облучение крови. Десенсибилизирующая терапия: антигистаминные препараты (тавегил, димедрол, диазолин). При геморрагических формах рожи – аскорутин, аскорбиновую кислоту. При тяжелых геморрагических формах – кортикостероиды (преднизолон). Профилактика рецидивов (иммунитет к возбудителю не стойкий) Стрептококки формируют L-формы, способные вызывать рецидивы. раннее полноценное комплексное лечение первичного очага профилактика в холодном периоде: пролонгированные антибиотики (бициллин - 5 по 3 – 4 введения 1,5 млн. ед. с интервалом 1 месяц) курс лимфотропного введения антибиотиков (цефалоспорины, линкомицин (клиндамицин)) УФ или лазерное облучение крови иммунотерапия (иммуноглобулины, пентаглобин) Коррекция лимфооттока, нарушение которого способствует обострению заболевания. Эризипелоид (Erysipeloides) Эризипелоид (свиная краснуха, рожа свиней, эритема ползучая) – это острое медленно прогрессирующее инфекционное заболевание всех слоев кожи. Возбудитель – грамположительная палочка свиной рожи. Заражение – после контакта с погибшими животными, сырым мясом, моллюсками – это рабочие мясной, рыбной, консервной, кожевней промышленности. Клиника На тыльной и боковых поверхностях пальцев пятно розово-красного цвета (как при роже). Общее состояние больного не страдает. Температура не повышается. Только при смешанной инфекции – субфибральной (37 – 37,5°С). При осложнениях (лимфангит, лимфаденит) признаки интоксикации (головная боль, озноб, температура – 38 – 40°С). Диагностика. Заболевание не редкое, но диагностируется как рожа пальца, панариций, дерматит. Лечение. УФ-облучение, рентгеноте-рапия, футлярная блокада, антибиотики. Профилактика. Улучшение санитарно-гигиенических условий работы, защиты рук от микротравм. |
