Задачи 3 липиды. обмен липидов для студентов педиатрического факультета
 Скачать 143 Kb. Скачать 143 Kb.
|
|
ЗАДАЧИ ДЛЯ ПОДГОТОВКИ К КОЛЛОКВИУМУ № 3 ПО ТЕМЕ «ОБМЕН ЛИПИДОВ» для студентов педиатрического факультета Ассимиляция пищевого жира. Липопротеины плазмы крови.
Ответ: Снижение секреции, или активности, панкреатической липазы, которое наблюдается при воспалении поджелудочной железы (панкреатите), или нарушение эмульгирования жиров вследствие недостаточного поступления желчи в просвет кишечника (например, при желчнокаменной болезни) приводит к снижению скорости переваривания и всасывания жиров и появлению в кале непереваренных жиров - стеаторее. При длительном нарушении переваривания и всасывания жиров снижается всасывание незаменимых факторов питания липидной природы - жирорастворимых витаминов и полиеновых жирных кислот. В результате развиваются гиповитаминозы с соответствующими клиническими симптомами; например, недостаток витамина K приводит к снижению скорости свертывания крови, к кровотечениям, недостаток витамина А - к снижению остроты зрения, особенно в темноте («куриная слепота»).
Ответ: Надо рекомендовать фестал. Потому что стеаторея –это нарушение всасывания жиров в кишечнике, а желчные кислоты входят в состав смешанных мицелл,с помощью которых и всасываются жиры,а также эмульгируют ,поступающие жировые капли. Если больному давать только препараты с панкреотическим соком, то жиры не будут эмульгироваться и всасываться. Так как фермент поджелудочной железы способствует только гидролизу жиров. Если в этом случае больному не добавлять в курс лечения препараты ,содержащие желчные кислоты, может развиться следующее: Осложнениястеатореи.
Ответ: Да, нужны. Т.к. лингвальная липаза ребенка превращает ТАГ в 1,2-МАГ. А в 12-перстной кишке уже 1,2-МАГ превращаются в 2-МАГ под действием панкреатической липазы, а для ее работы нужны желчные кислоты. Нужно в основном чтобы обеспечить процесс образования мицелл и быстрое всасывание продуктов гидролиза жиров и жирорастворимых витаминов, поступающих с пищей.
Ответ: Орлистат является конкурентным ингибитором панкреатической липазы, поэтому при применении препарата нужно ограничить пищевые жиры( т.к. произойдет вытеснение орлистата из-за того, что ТАГ имеет бОльшее сродство к ферменту и эффекта не будет) . При похудении данный препарат можно использовать только как дополнение к диете, иначе смысла принимать его нет.
Ответ: Данные препараты будут уменьшать поступление экзогенного холестерина т.к. в первом случае не будет просходить всасывания, а в другом ресинтеза. Если у больного поступает много холестерола с пищей, то препараты помогут. Если же его слишком много синтезируется, то нет. Данные препараты нужно применять одновременно с коррекцией питания. Нарушение гидролиза под действием холестеролэстеразы и ресинтез под действие АХАТ.
Ответ: Нарушен липидный обмен в организме ребенка. Понижена активность ЛП-липазы жировой ткани.( ЛП-липаза активируется инсулиноми обеспечивает усвоение ТАГ клетками жировой ткани). У ребенка гиперлипопротеинемия 1 типа наследственная. Нарушен транспост ТАГ в кровь ( в норме происходит полный гидролиз ТАГ ЛП-липазой) т.к. апо С2 является активатором ЛП-липазы, гидролиз не происходит, в крови увеличивается уровень ТАГ, + повышение в крови ХМ и ЛПОНП. Ксантома отложение жира в коже.
Ответ: уменьшаем липиды и углеводы, для того чтобы не перевести гепатит в цирроз. При гепатите начинается жировая инфильтрация печени из за нарушения белоксинтетической функции пчени, нарушается образ апопротеинов,ЛПОНП они выводят из печени триглицериды, нарушается выведение ТАГов из печени, они накапливаются. Лечебное питание людей, перенесших вирусный гепатит, направлено на щажение печени и улучшение ее функций, стимуляцию желчеотделения и предотвращения жирового перерождения этого органа. Лечебное питание обеспечивает улучшение функции печени, нормализует обмен веществ, стимулирует восстановительные процессы. Еда должна быть богата на белки (100-110 г) и липотропные вещества (холин, метионин). Предпочтение лучше отдать растительным маслам (подсолнечное, кукурузное, оливковое и т.д.), поскольку с них есть ненасыщенные жирные кислоты. Из животных жиров разрешается сливочное масло, а остальные жиры следует резко ограничить. Рацион обогащают легкоусвояемыми углеводами (сахар, мед, варенье и т.д.). Не менее важно принимать витамины (ретинол, витамины группы В) или питаться продуктами ,их содержащими. Витамины способствуют восстановлению функций печени. После недавно перенесенного гепатита у больных остается на некоторое время сниженным синтез секреторных белков в печени, в том числе снижается синтез липопротеидлипазы и ЛХАТ. Таким образом, замедляется обмен липопротеидов в крови и замедляется усвоение хиломикронов. В этих условиях употребление животных жиров нежелательно, т. к. оно будет приводить к дислипопротеидемии. Кроме того, тяжелые формы гепатита дают снижение функций микросомальной системы гидроксилирования, а значит, снижается синтез желчных кислот и затрудняется переваривание и всасывание ТАГ, преобладающих в составе животного жира. После их употребления у больного будет возникать тошнота, чувство тяжести в подреберье и стеаторрея.
Ответ: У больного повышен уровень ТАГ на фоне нормального содержания ЛПНП в сыворотке. В этом случае у больного может быть либо гипертриглицеридемия, либо увеличенное содержание ХМ и ЛПОНП.
Ответ: По химическому составу триглицериды животных жиров отличаются от растительных масел более высоким содержанием насыщенных жирных кислот - стеариновой, пальмитиновой. Из ненасыщенных жирных кислот в жирах в значительном количестве содержится олеиновая. Особенностью их состава является наличие арахидоновой кислоты, которой нет в растительных жирах. Как правило, жиры с высоким содержанием ненасыщенных жирных кислот обладают хорошей текучестью и имеют более низкую температуру плавления (отчасти это объясняется изогнутой формой молекул, препятствующей кристаллизации вещества). Оливковое, подсолнечное, хлопковое, соевое, рапсовое масла, содержащие 75-90% ненасыщенных жирных кислот, остаются жидкими при комнатной температуре. Пальмовое масло и масло какао, а также животные жиры - говяжий, бараний, свиной - имеют только 40-50% ненасыщенных жиров и при комнатной температуре находятся в твердом состоянии. Например, льняное масло сохраняется жидким в закрытой темной бутылке, но если его разлить тонким слоем на открытом воздухе (увеличив контакт с кислородом), то оно окисляется и образует твердую пленку. То же самое, только медленнее, происходит и с подсолнечным маслом и другими жидкими маслами. То есть ненасыщенные кислоты подвергаются окислению и продукты их окисления подвержены к понижению стойкости при дальнейшем их хранении. А это значит что для сохранения жареного картофеля лучше хранить в животном жире, нежеле в растительном, иначе картофель покроется твердой пленкой и быстро испортиться. Лучше окисляются ненасыщенные. В животном жире содержатся преимущественно насыщенные жирные кислоты, а в растительных жирах преобладают полиненасыщенные жирные кислоты. Следовательно, обработка продуктов растительными жирами при высокой температуре способствует образованию окисленных форм ненасыщенных жирных кислот, что резко ухудшает вкусовые качества продукта и снижает его переносимость желудочно-кишечным трактом. Если при обработке растительными жирами избегать сильного нагрева, сохраняются двойные связи, которые при хранении быстро окисляются кислородом воздуха. При этом вкус продукта становится неприятным (прогорклым), а его употребление в пищу может вызвать отравление. Метаболизм нейтрального жира (липогенез, липолиз). Метаболизм кетоновых тел.
Ответ: Фосфофруктокиназа это ключевой фермент гликолиза, конечным его продуктом является пируват, который правращается в ацетил-КоА, который, в свою очередь идет в цикл кребса или( при ингибровании цикла кребса (например избытком АТФ) на липогенез, синтез жирных ксилот. При недостаточном ингибировании фосфокруктокиназы увеличивается количество синтезированного пирувата больше ацетил-КоА больше ТАГоткладывается в адипоцитах(ожирение) . Увеличивается количество ДАФ, он из него образуется глицерин, глицерин в свою очередь на синтез ТАГ, далее усиливается синтез Ацетил Коа, а значит увеличивается синтез жк.
Ответ: Прием препарата целесообразен только в сочетании с лечебной диетой. Если не ограничивать легкоусвояемые углеводы, будет происходить синтез из них ТАГ и запасание их в адипоцитах. Как действует и зачем диета: Орлистат является конкурентным ингибитором панкреатической липазы, поэтому при применении препарата нужно ограничить пищевые жиры( т.к. произойдет вытеснение орлистата из-за того, что ТАГ имеет бОльшее сродство к ферменту и эффекта не будет) . См задачу 11 + активация пентозофатного цикла, который является источников восстановленного нада, который тоже идет на синтез жк. При этом инактивированные ферменты не способны гидролизовать триглицериды жиров пищи до абсорбируемых свободных жирных кислот и моноглицеридов. Непереваренные жиры не абсорбируются, создавая дефицит калорий, позитивно влияющий на контроль массы тела.
Ответ: Хиломикроны являются транспортной формой экзогенного (пищевого) жира, а значит, что ТАГ поступает в организм из пищи. Соответственно, если в крови повышены ТАГ хиломикронов, то следует сократить количество поступающего жира. Чем меньше жира из пищи будет поступать в организм, тем меньше ТАГ ХМ. ЛПОНП образуются в печени (значит ТАГ в них является эндогенным). Синтез жирных кислот в организме происходит при участии ацетил-КоА, который образуется из пирувата в процессе полного окисления глюкозы. Чем больше глюкозы распадается в организме, тем больше ацетил-КоА, который дальше участвует в синтезе ВЖК, тем самым повышается ТАГ ЛПОНП в организме ТАГ хиломикронов — это липиды, ресинтезированные в энтероцитах из продуктов переваривания экзогенного жира. ТАГ в составе ЛПОНП увеличиваются за счет ускоренного их синтеза в клетках печени при избыточном поступлении туда глюкозы.
Ответ: Повышает, т.к. цитрат — активатор синтетазы малонилкоэнзима А в составе мультиферментного комплекса синтетазы ВЖК. Ацетил-КоА, образующийся из пирувата при действии пируватдегидрогеназы, служит главным строительным блоком при синтезе длинноцепочечных жирных кислот у млекопитающих. Поскольку пируватдегидрогеназа является митохондриальным ферментом, а ферменты синтеза жирных кислот локализованы вне митохондрий, клетки должны осуществлять транспорт ацетил-KоА через непроницаемую для него митохондриальную мембрану. «Транспорт» осуществляется следующим образом: ацетил-KоА вступает в цикл лимонной кислоты, где участвует в образовании цитрата; последний транспортируется из митохондрии и в цитозоле снова превращается в ацетил-KоА в результате реакреакции, катализируемой ферментом АТФ-цитратлиазой Образование вжк: Синтез вжк может протекать в клетках различных органов и тканей, однако основная масса синтезируется в печени и в жировой ткани, а важнейшим субстратом, продукты метаболизма которого используются для синтеза липидов, является глюкоза. СИНТЕЗ ВЖК: ЭТАП 1. ПЕРЕНОС АЦЕТИЛЬНЫХ ГРУПП ИЗ МИТОХОНДРИЙ В ЦИТОПЛАЗМУ Митохондрии ацетил-КоА + ЩУК + Н2О → цитрат + НS-КоА фермент: цитратсинтаза Поступающий из митохондрий цитрат в цитозоле расщепляется АТФ-цитрат-лиазой до оксалоацетата и ацетил-SКоА. Оксалоацетат в дальнейшем восстанавливается до малата, либо декарбоксилируется в пируват малик-ферментом. Цитозоль цитрат + НS-КоА + АТФ → ацетил-КоА + ЩУК + АДФ + Н3РО4 фермент: цитратлиаза Ацетил-КоА → синтез ВЖК ЩУК → источник образования NADPH Использование ЩУК в цитоплазме ЩУК + NADН+Н+ → малат + NAD+ фермент: NAD-малатдегидрогеназа Малат + NADP+ → пируват + NADPH + Н+ + СО2 фермент: NADP-малатдегидрогеназа, или малик-фермент СИНТЕЗ ЖК: ЭТАП 2 ОБРАЗОВАНИЕ МАЛОНИЛ-КОА Ключевая реакция синтеза ВЖК ацетил-КоА + СО2 + АТФ → малонил-КоА +АДФ+Н3РО4 фермент: ацетил-КоА карбоксилаза (лигаза) кофермент: биотин (витамин Н) СИНТЕЗ ВЖК: ЭТАП 3 УДЛИНЕНИЕ УГЛЕРОДНОЙ ЦЕПИ Ацетил-КоА – источник С15 и С16 атомов ВЖК Малонил-КоА – источник остальных двухуглеродных фрагментов Синтез ВЖК – циклический процесс Первый цикл – образование бутирила (4С) Каждый последующий цикл – удлинение на 2С Общее количество циклов в синтезе пальмитиновой кислоты - 7 Теперь можно вернуться к лимонной кислоте: перенос Н-SКоА из митохонрий в цитозоль происходит в составе лимонной кислоты, соответственно, чем больше лимонной кислоты, тем больше молекул Н-SКоА она может перенести. Лимонная кислота образуется в первой реакции ЦТК.
Ответ:Это ключевая реакция синтеза жк. В результате из ацетил коа малонил коа, а делее усиливается синтез жк. Благодаря этому, накопление цитрата, не вступающего в цикл Кребса, стимулирует использование ацетилкоэнзима А на синтез жирных кислот, а не на усиленное образование холестерина и кетоновых тел
Ответ: При жировой инфильтрации печени она не справляется с утилизацией липидов. Метионин является источником метильных групп для синтеза лецитина( фосфотидилхолин(лецитин) нужен для образования ЛПНП т.е. перенос холестерина из тканей в печень). Так же в метионине есть сера, которая нужна для работы пальмитоилсинтазнго комплекса( на протомерах комплекса естьHS-группы). Метионин увеличивает синтез белка в печени, в том числе растет и синтез апопротеинов. Соответственно растет синтез ЛПНП и выводится заметно больше ТАГ из гепатоцита. Метионин является метаболическим предшественником холина и карнитина, поэтому при назначении метионина с одной стороны быстрее идет транспорт ВЖК в митохондрии и их — окисление, а с другой — увеличивается скорость синтеза фосфолипида фосфатидилхолина из диацилглицеридов. Следовательно, снижается скорость образования ТАГ.
Ответ: Будет накапливаться ацил-КоА, т.к. из-за недостатка метионина будет нарушен синтез карнитина(нарушится перенос ацил-КоА в матрикс митохондрий). Будет нарушен липолиз, следовательно содержание ТАГ увеличится, что может пивести к жировой инфильтрации печени. + см 15 задачу. Уровень ТАГ в гепатоцитах повысится, т.к. недостаток аминокислот в пище снижает синтез всех белков в печени, в том числе ферментов -окисления и апопротеинов. Кроме того, из метионина в печени образуются карнитин и холин, значит, при недостатке метионина замедлен транспорт жирных кислот в митохондрии для -окисления и снижен синтез фосфолипидов. В результате ускоряется накопление нейтрального жира в цитоплазме.
Ответ: Алкоголь дает много ацетил коа, следовательно он идет на синтез жк, нарушается образование ЛПОНП, следовательно нарушается выведение тагов из печени, они накапливаются и выщывают жировое перерождеие печени. Плюс нарушается смещение над надн, в сторону в надн, его избыток в цтк приводит к синтезу жк в условиях избыточной энергии. При алкогольной дистрофии активность АДГ повышена, что может быть объяснено мобилизацией адаптационных механизмов . Для цирроза печени характерно снижение активности АДГ в гепатоцитах, что объясняется истощением клеток. Возможно исходной концентрацией АДГ — основного фермента, разлагающего этанол в печени, и способностью к ее репродукции определяется индивидуальная чувствительность к алкоголю. Вероятно интолерантность к алкоголю в третьей стадии алкоголизма в зпачительной степени обусловлена снижением активности и нарушением синтеза АДГ при цирротических изменениях печени, столь нередких в этой стадии алкоголизма. Хотя причиной жировой дистрофии печени (жирового гепатоза, гепатостеатоза) могут быть различные нарушения обмена, интоксикации, хронические инфекции, удельный вес алкоголизма как причины жировой дистрофии превышает 50%. У 60—70% больных алкоголизмом жировая дистрофия развивается после нескольких лет систематического злоупотребления алкоголем. Причиной развития жировой дистрофии являются нарушения обмена липидов, характерные для алкоголизма, угнетение активности липо-протеиновой липазы вследствие поражения поджелудочной железы, дефицит холина и треонина при алкоголизме. Однако при прочих равных условиях основное значение, по-видимому, имеет прямой гепатотоксический эффект алкоголя. В результате этих механизмов при жировой дистрофии увеличивается синтез жира гепатоцитами, снижается его окисление, происходит переход жира из депо и его концентрация в печени, уменьшается выход жира из печени в кровь. а) Работа на вредом производстве увеличивает нагрузку на микросомальную систему в печени и способствует процессам дегенерации в гепатоцитах. При этом ускоряется процесс жирового перерождения и развития соединительнотканных волокон в печени; б) употребление алкоголя способствует накоплению как ацетильных остатков, так и восстановительных эквивалентов в гепатоцитах, что усиливает синтез нейтральных жиров в цитоплазме; в) острая пища обычно содержит вещества, обезвреживающиеся в МСГ (см п. а), кроме того, пряности стимулируют потребление пищевых липидов; г) при стрессах выбрасывается гормон адреналин, который стимулирует липолиз в жировой ткани, следовательно, увеличивается поступление жирных кислот в гепатоцит, где часть их усиливает образование ТАГ; д) высококалорийные продукты обычно не успевают сгореть в энергетическом обмене, поэтому образующийся из них ацетилкоэнзим А и НАДФН2 обычно идут на синтез ВЖК и усиливают образование ТАГ в гепатоцитах; е) см. д)
Ответ: Избыток NADFH+H+ приводит к активации процессов липогенеза, следствием этого является жировой гепатоз. Т.к. печень не может справиться с избыточным содержанием ТАГ (не успевают образовываться ЛПОНП).
Ответ: Прежде всего при алкоголизме развивается избыток NADH+Н+, который превращается в NADFH+H+, который в свою очередь запускает липогенез. Жирные продукты нельзя употреблять т.к. экзогенный жир в составе остаточных хиломикронов поступают, опять же, в печень. Пища богатая углеводами (эндогенные жиры) так же опасна т.к. в печени активируется липогенез( глюкозапируватАцетил-КоАЖК). При стрессах выробатывается адреналин, который тоже активирует липогенез (фосфорилирование Ацетил-КоА-карбоксилазы. Все эти процессы приводят к тому, что печень не может справиться с избыточным содержанием ТАГ( не успевают образовываться ЛПОНП) и в итоге приводит к жировому перерождении печени. а) Работа на вредом производстве увеличивает нагрузку на микросомальную систему в печени и способствует процессам дегенерации в гепатоцитах. При этом ускоряется процесс жирового перерождения и развития соединительнотканных волокон в печени; б) употребление алкоголя способствует накоплению как ацетильных остатков, так и восстановительных эквивалентов в гепатоцитах, что усиливает синтез нейтральных жиров в цитоплазме; в) острая пища обычно содержит вещества, обезвреживающиеся в МСГ (см п. а), кроме того, пряности стимулируют потребление пищевых липидов; г) при стрессах выбрасывается гормон адреналин, который стимулирует липолиз в жировой ткани, следовательно, увеличивается поступление жирных кислот в гепатоцит, где часть их усиливает образование ТАГ; д) высококалорийные продукты обычно не успевают сгореть в энергетическом обмене, поэтому образующийся из них ацетилкоэнзим А и НАДФН2 обычно идут на синтез ВЖК и усиливают образование ТАГ в гепатоцитах; е) см. д)
Ответ: Холин является компонентом фосфотидилхолина (лецитин) - фосфолипиды, который содержится в ЛПВП( они переносят холестерин из тканей в печень). Поэтому при гиперхолестеринемии будет снижаться сожержание холестерина в крови. Фосфотидилхолин синтезируется в печени поэтому прием холина «поддерживает» печень, которая при гепатозе не может полноценно выполнять свои функции.
Ответ: глюкоза дает 36-38 атф, жк посчитать
Ответ: Так как константа Михаэлиса ЛП-липазы сердца меньше чем в жировой ткани, а это значит что специфичность субстрата к ферменту будет минимальна. При любом повышении концентрации в крови жиров ведет к тому что ЛП- липаза будет работать интенсивнее. А это значит что жиры будут быстрее расщепляться до жирных кислот и глицерина. Жиры являются источником энергии для работы рабочих кардиомиоцитов сердца. А в жировой ткани Км намного выше чем в сердце. Это свидетельствует о том что специфичность субстрата к ферменту будет максимальна. И для того чтобы ЛП-липаза начала работать потребуется большая концентрация жиров в крови, работает в абсорбтивный период. Жиры будут расщипляться до ЖК и Глицерина для синтеза новых жиров, которые будут откладываться в жировой ткани. Это обозначает, что сродство ЛПЛ миокарда к хиломикронам и ЛПОНП плазмы значительно меньше, чем у ее изомера в жировой ткани. Значит, непосредственное использование ТАГ этих двух классов липопротеидов в миокарде несколько затруднено.
Ответ: Для сердца они используются в качестве запаса питательных веществ, т. к жирные кислоты- самые энергетически выгодные вещества. А расщепление жирных кислот происходит путем Бетта- окисления, с огромным затратами кислорода. Если триацилглециридов не будет, то вместо них расщепляться будут кетоновые тела и образуется молочная кислота. Недостаток кислорода резко отражается на свойстве сердечной мышце , в результате может быть некроз ткани. Жк являются основным субстратом для сердца, а в скелетной основной субстрат глюкоза. Окисление жирных кислот — основной источник энергии АТФ в миокарде. Для этого необходимо иметь запас ТАГ и ФЛ в цитоплазме клетки (источник жирных кислот) и высокую активность тканевого дыхания. Разумеется, такой способ обеспечения синтеза АТФ делает миокард очень чувствительным к недостатку кислорода.
Ответ: Карнитин – гамма-триметил-амино-бета-гидроксибутират – вещество родственное вит. В, сжигатель жира. Переносит ацильные группы из цитоплазмы в митохондрии при бета-окислении ВЖК (2 этап). Карнитин транспортирует ацилы из цитоплазмы в митохондрии, где собственно они оксиляются. Если не могут окисляться жк, тогда происходит усиленный расход глюкозы, сответственно гипогликемия. А раз тормозится окисление жк, тогда атф меньше, что ведет к мышечной слабости. Ферменты транспорта ВЖК в МТХ
Недостаток карнитина препятствует нормальному транспорту жирных кислот в митохондрии и вступлению их в -окисление. Основная часть энергетического обмена в этой ситуации идет за счет окисления глюкозы, значит, она усиленно потребляется всеми органами и тканями. За счет этого развивается гипогликемия. В мышечной ткани при таком типе метаболизма быстро расходуются запасы гликогена, но все равно вырабатываемой АТФ недостаточно для нормальной сократительной активности миокарда, отсюда и мышечная слабость. В крови больных увеличивается уровень ЛПОНП и ЛПНП, т. к. значительная часть неиспользуемых жирных кислот в печени стимулирует синтез ТАГ, которые удаляются из печени в виде этих классов липопротеидов.
Ответ: На основании того,что радометка была найдена в ацетилкоэнзиме А,но не была обнаружена в пвк,можно сделать вывод,что данное соединение принадлежит к жирным кислотам. Далее говорим о том, что глюкоза идет на пируват, а раз в нем метка не обнаружена, значит это не углеводы. Прямое образование ацетильного, остатка без предварительного превращения в ПВК возможно главным образом для жирных кислот и некоторых аминокислот (например, лейцина). Аминокислоты играют значительно меньшую роль в образовании ацетилкоэнзима у человека, поэтому как источник меченого ацетильного остатка можно рассматривать свободные жирные кислоты, жирные кислоты в составе фосфолипидов и триацилглицеридов.
Ответ: Некоторые липофильные вещества могут переносить ионы водорода через внутреннюю мембрану митохондрий в матрикс, минуя канал АТФ-синтазы. В результате этого снижается протонный градиент и прекращается синтез АТФ. Это явление называется разобщением, а вещества – разобщителями дыхания и фосфорилирования. При действии разобщающих факторов большая часть энергии выделяется в виде теплоты, повышается температура тела, количество АДФ и поглощение кислорода при этом увеличиваются. Интенсивность б-окисления повышается, запасы их уменьшаюся, начинается процесс похудения допустим. Разобщители увеличивают скорость тканевого дыхания, т.к. снижают Н, следовательно, активируется цикл Кребса и -окисление жирных кислот, как основные пути получения НАДН2 и ФАДН2 для тканевого дыхания. Кроме того, активируется липолиз для высвобождения жирных кислот. При хроническом действии разобщителей можно определить понижение уровня ТАГ, ЛПОНП и ЛПНП в крови, а также увеличение соотношения ВЖК/ТАГ в плазме.
Ответ: при голоданни запускается липолиз, мобилизации жира, которая поисходит под действие адреналина (глюкогона). Они запускают аденилатциклазный механизм, переводят протеинкиназу а неактивную в активную, далее под дествием таг- липзы (активир фосфорилированием), и нчинается распад тагов до жк и глицерола. Дажлее через кровь в ткани, где запускается в-окисление. В бак появление свободных жк, снижение холестерина.а при длительном голодании, если еще и не поступает глюкоза, тогда тормозится цикл кребса, и ацетил коэнзим идет на синтез кетоновых тел. При голодании происходит увеличение липолиза, т.к. основным источником энергии в клетках становится -окисление жирных кислот. В то же время, из-за дефицита ЩУК (недостаточное поступление глюкозы и аминокислот) у больных часть ацетильных остатков, образующихся в -окислении, не успевает сгореть. Это приводит к усилению синтез кетоновых тел и кетозу. При длительном голодании снижается уровень. ТАГ в сыворотке, а также уровень хиломикронов, ЛПОНП и ЛПНП.
Ответ: гипогликемия, поэтому сахара в моче нет (ниландер отрицательный), красное окрашивнивание свидетельство появления кетоновых тел, причина голодание. Механизм см 27 задачу.
Ответ: Пациент все это время голодал и в организме начал происходить липолиз(под дейсткием глюкогона) и синтез кетоновых тел( при голодании Ацетил-КоА превращаются в кетоновые тела т.к. они могут проходить через мембрану клетки, а Ацетил-КоА нет). Следствием этого стала кетонемия. Запах изо рта обусловлен тем, что ацетоалетат подергается неферментативному декарбоксилированию с образованием ацетона, который выводится мочей, пОтом и через легкие.
Ответ: Этанол окисляется с помощью алкогольдегидрогеназы с образование ацетильного остатка и НАДН2. Образующийся НАДН2 активирует образование оксимасляной кислоты из ацетоуксусной, поэтому употребление спирта в значительных количествах сдвигает равновесие в сторону оксимасляной кислоты на фоне увеличенного синтеза кетоновых тел в целом. У алкоголиков в организме избыток NADH, поэтому под действием бета-гидроксибутиратдегидрогеназы происходит превращение ацетоацетата(ацетоуксусная кислота) в бета-гидроксибутират(оксимасляная) с образованием из NADHNAD. Обмен холестерина. Биохимические основы атеросклероза.
Ответ: гл Вначале углеродная метка обнаружится в ПВК, затем в ацетильном остатке, далее в ацетоацетйлкоэнзиме А, -гидрокси-- метидглутарилкоэнзиме А и мевалоновой кислоте. ацетил-КоА + ацетил-КоА ---канденсация⤍ ацетацетил-КоА------ (+ацетил-КоА(над стрелкой))(под стрелкой (Н2О⤍HSKoA)) ⤍ГМГ-КоА—смотреть рисунок ⤍мевалоновая кислота 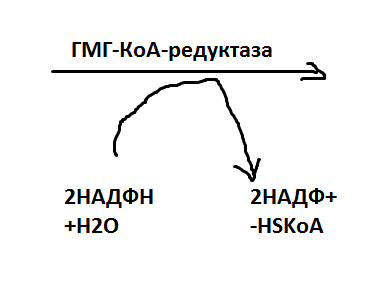 Мевалоновая с участием 3 АТФ входе сложных реакциях вкл декарбоксилирование образуют изопентилпирофосфат (С5), далее 6 молекул С5⤍сквален(С30) ⤍ланостерол(с30) ⤍ Хс(С27)
Ответ: 18 ацетил-КоА=3 для обр. мевалоната, который превратится в изопентилпирофосфат, которого нужно 6 штук 12 НАДФН=2 для обр. мевалоната … 6 штук 18 АТФ=3 для обр. из мевалоната изопентилпирофосфата … 6 штук Для обр. 12 НАДФН в ПФЦ требуется 1 глюкоза Для 18 ацетил-КоА в аэробном гликолизе 9 глюкоз, в это же время синтезируется АТФ 12-14 на 1 молекулу глюкозы
Ответ: Углеводный обмен является источником субстратов для жирового обмена. Субстраты для синтеза холестерина ацетил-коа, который получается в результате окислительного декарбоксилирования пирувата, NADPH,АТФ. Далее эти субстраты идут на синтез холестерола. На первом этапе образуется мевалонат, на втором изопентилпирофосфат появляется при дефосфорилировании и декарбоксилировании мевалоната ина третьем этапе собственно сам холестерол. Это первая метка. Вторая метка в составе желчных кислот объясняется тем, что холестерин является источником синтеза желчных кислот.
Ответ: да может, так как мкросомальная систем участвует в образовании из холестерина желчных кислот (цитохром р450) первичных желчных кислот, соответсвенно нарушается эмульгирования, всасывание переваривание жиров в 12 пк. Микросомальная система гидроксилирования обеспечивает активный синтез желчных кислот из холестерина. При снижении скорости этого процесса увеличивается доля не используемого холестерина в гепатоцитах и стимулируется синтез атерогенных ЛПНП. Кроме того, недостаток желчных кислот препятствует нормальному перевариванию и всасыванию липидов пищи и жирорастворимых витаминов, поэтому у больных снижена переносимость жирной пищи, после ее приема может возникать стеаторрея, а спустя несколько месяцев (если процесс хронический) развивается гиповитаминоз жирорастворимых витаминов.
Ответ: При нарушении соотношения компонентов мицелл желчи (в них входят фосфолипиды, холестерол и желчные кислоты) могут образовываться желчные камни,содержащие холестерол, так как он не растворим в воде и при снижении количества эмульгирующих веществ в желчи легко выпадает осадок. Метионин и холин являются источниками синтеза фосфолипидов. А холевая кислота - это первичная желчная кислота, которая тоже входит в состав мицеллы желчи. Фосфолипиды и желчные кислоты препятствуют выпадению в осадок холестерола, что является причиной желчно-каменной болезни. Синтез желчных кислот предполагает использование таурина, глицина и холевых кислот. Таурин образуется из метионина, поэтому его назначение, также как и других перечисленных компонентов, ускоряет синтез желчных кислот, улучшая пищеварение. Холин используется для синтеза фосфолипидов в печени. 10-12 г фосфолипидов ежесуточно выводятся в составе желчи и улучшают растворимость конкрементов, состоящих из холестерина и солей желчных кислот.
Ответ:При нарушении работы МСГ нарушается обмен холестерола, а как следствие нарушение образование желчных кислот из холестерина, соответственно это пиводит к избытку холестерину. Увеличивается предрасполоденность к атеросклерозу, а так же нарушается состав мицелл желчи, холестерин выпадает в осадок, образуются холестериновые камни. Микросомальная система гидроксилирования обеспечивает активный синтез желчных кислот из холестерина. При снижении скорости этого процесса увеличивается доля не используемого холестерина в гепатоцитах и стимулируется синтез атерогенных ЛПНП. Кроме того, недостаток желчных кислот препятствует нормальному перевариванию и всасыванию липидов пищи и жирорастворимых витаминов, поэтому у больных снижена переносимость жирной пищи, после ее приема может возникать стеаторрея, а спустя несколько месяцев (если процесс хронический) развивается гиповитаминоз жирорастворимых витаминов.
Ответ: ЛХАТ переносит остаток ЖК с лецитина в составе ЛПВП на холестерин, тем самым образуя ацилхолестерол (эфир холестерина). ЛПВП совершают "обратный" транспорт холестерина из клеток тканей и ЛПНП в печень. Если ЛХАТ в организме мало, то соответственно будет мало ЛПВП. Нарушится транспорт холестерина из тканей в печень, холестерин будет накапливаться в ЛПНП, а дальше может развиться гиперхолестеринемия. ЛПНП будут захватываться макрофагами, которые впоследствии превратятся в пенистые клетки, а как следствие развитие атеросклероза. Также при нехватке ЛПВП будет ингибироваться экспрессия гена циклооксигеназы-2, которая ингибирует тромбообразование.
Ответ:Самое главное, что предшественник холестерина ацетил коа, который мы можем получить употребляя в пищу углеводосодержащую и жиры. Атеросклероз связан с нарушениями в стенках крупных сосудов - аорты или крупных артерий, вызываемыми избыточным накоплением в них ХС. Снижение поступления ХС в организм извне может быть достигнуто за счет правильного подбора рациона, содержащего меньше ХС и больше клетчатки (они тормозят всасывание ХС в кишечнике). Пища должна содержать больше растительных продуктов, так как известно, что клетчатка задерживает всасывание ХС. В пище должно быть больше растительных масел, богатых ненасыщенными жирными кислотами, поскольку последние способствуют снижению содержания ХС в крови. Количество твердых жиров животного происхождения, равно как и содержание в пище сахарозы или фруктозы, должно быть снижено, так как эти компоненты пищи способствуют развитию гипертриглицеридемии и гиперхолестеринемии. Известно также, что ЖК с разветвленной углеродной цепью, содержащиеся в теле океанических рыб полярных районов, также оказывают благоприятный эффект, тормозя развитие атеросклероза.
Ответ: коэффицент атерогенности расчитывают для того, чтобы выяснить степень предрасположенности пациентов к развитию атеросклерозоа, рассчитывают его в крови, взятой натощак. Формула : Хобщ-Хлпвп/Хлпвп, соотношение должно быть <3,5. Чем выше значение, тем выше риск развития атеросклероза. Далее можно рассказать, что ЛПВП нужны для транспорта холестерина из тканей в печень, где он идет на синтез жирных кислот, которые участвуют в преваривании и эмульгировании жиров, так же препятствуют выпадению холестерола в осадок.
Ответ: При физической нагрузке повышется потребность в атф, активируется цтк, окисляется ацетил, уменьшается синтез холестерина и липидов вцелом. Физическая нагрузка повышает в крови уровень ЛПВП- антиатерогенного фактора. ЛПВП транспортирует холестерин от периферических клеток к печени, а потом к желчным кислотам, которые выводятся через кишечник. То есть ЛПВП обеспечивают отток холестерина.. Наиболее частый метаболический сдвиг при атеросклерозе — это усиление синтеза эндогенного холестерина и вторичное повышение уровня ЛПНП. Чтобы уменьшить эти отклонения от нормы, целесообразно ускорить сгорание ацетильного остатка, не допуская стимуляции синтеза ХС и ЛПНП в печени. Самый разумный способ избавления от избытка ацетилкоэнзима А — это активация тканевого дыхания и цикла Кребса в условиях допустимой физической нагрузки и ограничения потребления нейтральных жиров и углеводов.
Ответ: БАК - ЛПВП, ЛПНП, ЛПОНП, рассчитать коэф атерогенности. См задачу 39. Взаимосвязь углеводного и липидного обменов. Биохимия сахарного диабета. Анализ крови: сахар 11 мМ/л, общий холестерин 8 мМ/л, ЛПНП 8,7 г/л. Проба Ниландера положительная, проба с хлорным железом положительная. Какие отклонения от нормы есть у этого больного? С чем они могут быть связаны? Ответ: Сахар выше нормы(3,3-5,5),проба Нидерланда положительно,что говорит о присутствии сахара в моче,проба с хлорным железом положительна,то говорит о присутствии кетоновых тел в моче,все это позволяет нам сделать вывод о том что у больного сахарный диабет. Холестерин выше нормы(3,6-5,2),содержание ЛПНП тоже выше нормы(2,2 – 4,8 ммоль/л).На основании данных показателей можно сделать вывод о том,что у больного гиперхолестеринемией ,которая в последвтсии может привести к развитию атеросклероза. Какие изменения в липидном обмене происходят при сахарном диабете? Какими биохимическими тестами их можно обнаружить? Ответ: см условия задачи 42. При сахарном диабете возникает кетонемия, вторичная гиперпротеинемия(повышены ЛПОНП, ЛПНП).Кетонемия возникает вследствие снижения индекса инсулин/глюкогон( в постабсорбтивный период): исунина становиться мало, а глюкагона многоактивируется липолизбетта-окисление жк синтез кетоновых тел. Причины гиперпротеинеми: В печень поступает много глюкозы (т.к. поступление глюкозы в печень не зависит от инсулина) и ЖКв печени идет синтез ТАГ(из ЖК и глюкозы)из печени в кровь ТАГ выводится в составе ЛПОНП. При этом снижена активность ЛП-липазы(т.к. инсулина мало, а ее активирует инсулин) ЛПОНП накапливаются в крови. Т.к. в крови повышено содержание ЛПОНП, то и ЛПНП тоже повышаются и при гипергликемии происходит их неферментативное гликозилирование. Нарушаются В,Е рецепторы и модифицированные(измененные) ЛПНП циркулируют в крови(что так же еще и повышает риск развития атеросклероза). С чем связана склонность больных сахарным диабетом к развитию метаболического ацидоза? Ответ: При сахарном диабете проявляется недостаток инсулина, вследствие этого нарушается обмен углеводов (глюколиз, гликогенез). Из-за этого происходит накопление глюкозы, но без расщипления в итоге энергетический голод. При энергетическом голоде активируется липолиз. В процессе липолиза из ТАГ образуются ВЖК и глицерин (гидролиз). Этот процесс проходит в печени. При данной патологии из ВЖК так же в печени образуются (75%) кетоновые тела: ацетоацетат, бета-оксибутират и ацетон соответственно развивается кетоацидоз, который является разновидностью метаболического ацидоза. Больным сахарным диабетом 1 типа во время декомпенсации не рекомендуется заниматься интенсивной физической работой. К чему может привести пренебрежение этой рекомендацией? Ответ: При декомпенсации уже у больного есть метаболичеческий кетоацидоз, физическая работа только усугубит положение, поскольку в мышцах происходит интенсивный гликолиз в результате которго обращуется лактат, лактат выходит в крови, усиливает ацидоз. Как может повлиять на состояние больного с тяжелой формой сахарного диабета стрессовая ситуация? Ответ: При стрессе происходит выброс адреналина. Он ускоряет распад гликогена до глюкозы и способствует нарастанию гипергликемии. Кроме того, в жировой ткани адреналин вызывает усиление липолиза и высвобождение ВЖК, в результате повышается образование ацетильных остатков, не сгорающих в цикле Кребса, и повышается риск кетоза. Второй гормон, выделяющийся в больших количествах при стрессе — кортизол — увеличивает скорость глюконеогенеза и вызывает стойкую гипергликемию. Почему больным сахарным диабетом не рекомендуется потреблять жирную пищу? Ответ: Избыточное потребление триацилглицеридов с пищей приводит к усиленному окислению содержащихся в них ВЖК до ацетилкоэнзима А. При сахарном диабете как правило есть дефицит активности цикла Кребса, следовательно, значительная доля ацетилкоэнзима А используется на синтез холестерина и кетоновых тел. Это приводит к развитию кетоацидоза и гиперхолестеринемии, что еще ухудшает действие инсулина на клетки-мишени. Диэтиловый эфир (наркоз) расщепляется в организме с образованием ацетил-КоА. Можно ли использовать его у больных сахарным диабетом? Ответ. Нет, использовать не следует. Так как из ацетил коа идет на синтез кетоновых тел, развивается кетоацидоз или вообще развиться кетоацидотическиая кома. При сахарном диабете как правило есть дефицит активности цикла Кребса, следовательно, значительная доля ацетилкоэнзима А используется на синтез холестерина и кетоновых тел. Это приводит к развитию кетоацидоза и гиперхолестеринемии, что еще ухудшает действие инсулина на клетки-мишени. |
