РССМП. Оснащение машины сп
 Скачать 1.36 Mb. Скачать 1.36 Mb.
|
Клиника острого живота1. Боли в животе: тупая или острая, приступообразная, или постепенно нарастает. Неправильное мнение, что при остром животе боль всегда сильная и острая. 2. Брюшной пресс напряжен при пальпации определяется чувствительность кожи, особенно над очагом патологического процесса. Для учета реакции раздражения брюшины используется симптом Щеткина-Блюмберга Симптомы пареза кишечника со вздутием живота и неотхождение газов, отсутствие перистальтики при аускультации 3. При перкуссии в нижних частях живота при уже развившемся перитоните определяется притупление за счет выхода гнойного содержимого 4. Выражение лица страдальческое, осунувшиеся, заостренные черты лица (лицо Гиппократа) 6. Сухость во рту, дыхание несвободное, так как больной щадит живот, потому что глубокие вдохи усиливают боль 7. Тахикардия. В случае перфорации полого органа, например, перфорационная язва двенадцатиперстной кишки, отсутствует печеночная тупость при перкуссии печени Ведущий признак острого живота – внезапное появление постоянной или схваткообразной боли, локализованной или распространенной по всему животу. Острый аппендицитБоли в правой подвздошной области, усиливающуюся при кашле, чихании, ходьбе. Иррадиации боли нет! Симптомы: 1. Щёткина- Блюмберга (симптом раздражения брюшины). 2. Ситковского (усиление боли при повороте больного на правый бок). 3. Бартомье Михельсона (усиление боли при пальпации в правой подвздошной области в положении больного на правом боку). 4. Кохера — Волковича (боль вначале локализуется в эпигастрии, а затем переходит в правую подвздошную область). 5. Образцова (при пальпации в области аппендикса с вытянутой вверх ногой — резкое усиление боли). 6. Ровзинга (при толчкообразной пальпации в левой половине живота - боли справа за счёт передвижения газов). 7. Воскресенского (симптом «рубашки»). Острый холециститБоли в правом подреберье, эпигастрии. Тошнота, многократная рвота желчью, не приносящая облегчения, горечь во рту. Положительный симптом Щёткина-Блюмберга, симптом Ортнера (поколачивание по рёберной дуге справа — резкое усиление боли), Мерфи (симптом «прерванного вдоха» — при введении пальцев рук в правое подреберье просят больного вдохнуть при этом происходит резкое усиление боли), Френикус — симптом (боль в правом плече и надплечье). Может быть повышение температуры тела до фебрильных цифр, желтуха, задержка стула, вздутие живота. Прободная язва желудка или 12-перстной кишкиСильнейшая боль в эпигастрии («удар кинжалом»), бледность, холодный пот, тахикардия, снижение артериального давления, дефанс, положительный симптом Щёткина-Блюмберга, рвота. Больной лежит на боку или спине с подтянутыми к животу ногами. Перкуторно — печёночная тупость отсутствует, аускультативно — отсутствие кишечных шумов. Желудочное, желудочно-кишечное кровотечениеПри язве желудка или 12-п. кишки. Слабость, г/кружение, рвота алой кровью или типа «кофейной гущи», бледность, сухость во рту, жажда, тахикардия, снижение АД, дёгтеобразный чёрный стул (мелена), м/б боли в эпигастрии. Симптом Бергмана — исчезновение болей вслед за начавшимся к/течением (при язвенной болезни). Острая кишечная непроходимостьОстрая сильная схваткообразная боль в животе, рвота, задержка стула и газов, тахикардия, артериальная гипертензия, возможно повышение температуры тела от субфебрильных цифр до фебрильной. Язык сухой, обложен налётом. Живот вздут, резко напряжён, асимметричен. При пальпации определяется опухолевидное выпячивание, «шум плеска». Аускультативно «шум падающей капли».. Прерывание внематочной беременности (по типу разрыва маточной трубы)Анамнез: нарушение менструального цикла, задержка mensis. Острая внезапная боль внизу живота, иррадиация в прямую кишку, лопатку (Френикус — с.-м), подреберье. Тошнота. Стул — в N. | Ps, | АД, t° — в N. Язык — в N. «+» с.-м Щёткина-Блюмберга. Острый (обострение хр.) аднексит. Анамнез: переохлаждение, гнойные бели, воспалительные з.-я придатков. Острые боли внизу живота с иррадиацией в пах, внутреннюю поверхность бедра, поясницу, задний проход. Стул — в N. | t°, язык -влажный, при перитоните — сухой, «+» с.-м Щёткина-Блюмберга, ] Ps, | АД. ЖКБ. Печёночная коликаБоли в правом подреберье, эпигастрии, иррадиирующие в правую лопатку, плечо. «+» печёночные с.-мы — Ортнера, Мерфи (см. о.холецистит) Острый панкреатитПосле погрешности в диете — интенсивная боль в эпигастрии, вокруг пупка, в правом и левом подреберьях. Боль носит опоясывающий характер. Неукротимая рвота, не приносящая облегчения. М/б вздутие живота. Болезненность при пальпации в эпигастрии, вокруг пупка. «+» с.-м Мендельсона (боль при поколачивании по левой рёберной дуге). Острая окклюзия мезентериальных сосудовПричины: эмболия, тромбоз, расслаивающая аневризма брюшной аорты, травма. На первой стадии (первые5-7 ч.) боль в животе, понос, шок. Расхождение между тяжёлым общим состоянием б.-ного и относительно небольшими изменениями, выявляемыми при осмотре живота: вздутие его и умеренная болезненность без симптомов раздражения брюшины, ослабление перистатики кишечника. М/б тестовидная опухоль между пупком и лобком. Вторая стадия (через 7-12 ч.) — боль усиливается, но перитонеальных с. мов нет. Третья стадия: больной кричит, мечется, не находит себе места, подтягивает ноги к животу, принимает коленно-локтевое положение. Резкая боль в животе схваткообразного х.-ра, вздутие живота, задержка стула и газов, перистальтика останавливается. Кровянистый стул, шок, тахикардия, снижение артериального давления, рвота. Болезненность при пальпации в эпигастрии и вокруг пупка Ущемлённая грыжаРезкая боль в области грыжевою выпячивания, которое становится плотным, болезненным, невправимым. Тошнота, рвота, сухость во рту, тахикардия, снижение артериального давления. Положительный симптом «кашлевого толчка». Код по МКБ: R10.0 Алгоритм оказания СП по стандартам. Травмы Травма – это нарушение целости и функций тканей (органа) в результате внешнего воздействия. По характеру повреждающего фактора различают: механические, термические, химические, физические, психические травмы. Самые частые травмы — механические. Они бывают: открытые, когда происходит повреждение кожного покрова и возникает кровотечение; закрытые, внутренние травмы, которые не видны снаружи. Физические, они появляются после удара электрическим током или же после воздействия температуры (ожог или переохлаждение). Химическую травму можно получить при контакте кожи с веществом (уксусная кислота, едкие щелочи, фенол и т.д.). Алгоритм оказания СП по стандартам. Комы Кома – это угрожающее жизни состояние нарушения сознания, обусловленное повреждением особых структур головного мозга и характеризующееся полным отсутствием контакта больного с окружающим миром. Подразделяется на 5 степеней: прекома кома I (в отечественной медицинской литературе называют ступор) кома II (сопор) кома III (атоническая) кома IV (запредельная). В зависимости от причин комы подразделяются на следующие типы: травматическая (при черепно-мозговых травмах) эпилептическая (осложнение эпилептического статуса) апоплексическая (результат инсульта головного мозга), менингиальная (развивается как последствие менингита) опухолевая (объемные образования головного мозга и черепа) эндокринная (при снижении функции щитовидной железы, сахарном диабете) токсическая (при почечной и печеночной недостаточности).  Алгоритм оказания СП по стандартам. Шок Шок – остро развивающееся, угрожающее жизни критическое состояние, которое является ответной реакцией организма на чрезвычайные раздражители и сопровождается нарушением деятельности центральной нервной системы, органов дыхания, системы кровообращения. Причины шока Пусковыми факторами развития шока могут быть внешние причины (травма, отравление, анафилактическая реакция) и внутренние - декомпенсация хронических болезней (ишемической и гипертонической болезни сердца, нарушения сердечного ритма), тромбоэмболические осложнения, нейроэндокринные нарушения (диабетический кетоацидоз, острая надпочечниковая недостаточность), желудочно-кишечные кровотечения, острая кишечная непроходимость. Выделяют четыре основных вида шока: Гиповолемический (геморрагический) шок, характеризующийся уменьшением общего объема крови вследствие кровотечения, большой внешней или внутренней кровопотери, ожогов, обезвоживания Распределительный (дистрибутивный) шок, который сопровождается расширением кровеносных сосудов: анафилактический шок - вызванный падением сосудистого тонуса при острой аллергической реакции; септический шок – наблюдается при сепсисе или вызван токсинами стафилококков или стрептококков; нейрогенный шок – возникает как следствие выраженной спинальной травмы, инсульта, отека головного мозга, расширения сосудов в ответ на боль; шок, обусловленный гормональными нарушениями (острой недостаточностью надпочечников, тиреотоксическим кризом, гиперметаболической комой). Кардиогенный шок, характеризующийся нарушением работы сердца в результате острого инфаркта миокарда, нарушений сердечного ритма или дисфункции клапанов. Обструктивный шок характеризуется снижением сердечного выброса из-за физического препятствия кровотоку и встречается при напряженном пневмотораксе, синдроме повышенного внутрибрюшного давления, опухоли сердца и тромбах в полостях сердца, тромбоэмболии легочной артерии, острой легочной гипертензии в результате острой дыхательной недостаточности. Симптомы шока со стороны кожи — бледность, охлаждение и потливость (при септическом шоке вначале кожа обычно сухая и теплая, а при обезвоживании — сухая и неэластичная), замедление капиллярного наполнения (после прекращения нажатия на ноготь побледнение исчезает через >2 с), цианоз, мраморность; со стороны ЦНС — чувство страха, беспокойство, спутанность сознания, психомоторное возбуждение, сонливость, ступор, кома, очаговый неврологический дефицит; со стороны почек — олигурия или анурия и другие симптомы острой почечной недостаточности; со стороны мышц — слабость; со стороны желудочно-кишечного тракта — тошнота, рвота, вздутие, ослабление или отсутствие перистальтики, кровотечение; со стороны печени — желтуха является редким симптом и возникает поздно или уже после вывода из шока; со стороны дыхательной системы — возможны различные нарушения функции дыхания; оно может вначале быть поверхностным и учащенным, затем замедленным, остаточным или апноэ; на фоне гиповентиляции легких может возникнуть острая дыхательная недостаточность. Алгоритм оказания СП по стандартам. Нарушения ритма Аритмии – это изменения нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушения связи и (или) последовательности между активацией предсердий и желудочков. Экстрасистолы – преждевременные по отношению к основному ритму возбуждения всего сердца или какого-либо его отдела. Фибрилляция предсердий (МА) – хаотические, нерегулярные возбуждения отдельных групп предсердных мышечных волокон с утратой механической систолы предсердий и нерегулярными возбуждениями и сокращениями желудочков. Трепетание предсердий – наджелудочковая тахикардия, характеризующаяся организованным предсердным ритмом с частотой обычно между 250 и 350 ударов в минуту. Этиология 1. Заболевания сердечно-сосудистой системы (приобретенные и врожденные), приводящие к повреждению клеточных мембран кардиомиоцитов: ИБС, артериальная гипертензия, миокардиты, кардиомиопатии, пороки сердца; 2. Нарушения регуляции сердечно-сосудистой системы (психогенные, нейрогенные, рефлекторные влияния); 3. Нарушения метаболизма миокарда: электролитные, эндокринные (тиреотоксикоз) и нарушения КОС; 4. Физические и химические воздействия: кофеин, никотин, алкоголь, лекарства, гипоксия, гипо- и гипертермия, механические воздействия (радиация, СВЧ и т.д.). Классификация ФП Пароксизмальная мерцательная аритмия – продолжительность ≤ 7 дней (наиболее часто < 24 ч), может купироваться самостоятельно; Персистирующая (устойчивая) мерцательная аритмия – продолжительность обычно более 7 дней, спонтанно не купируется; Постоянная форма мерцательной аритмии – длительно существующая мерцательная аритмия, при которой кардиоверсия не показана (неэффективна) или не предпринималась. ЭКГ-признаки наджелудочковой экстрасистолии: - преждевременный комплекс QRS, форма его обычно не изменена - компенсаторная пауза обычно неполная Синусовые экстрасистолы: - зубцы P перед преждевременными комплексами идентичны синусовым зубцам P Предсердные экстрасистолы: - зубцы P’ перед преждевременными комплексами отличаются формой и/или полярностью от синусовых зубцов P (могут быть уширенными, заостренными, сглаженными, отрицательными) Экстрасистолы из АВ-соединения: - зубец P’ может отсутствовать на ЭКГ (АВ экстрасистолы с одновременным возбуждением предсердий и желудочков); может регистрироваться после комплекса QRS (при опережающем возбуждении желудочков, интервал R-P’ обычно равен 0,06- 0,08 с); редко может быть отрицательный P’ впереди комплекса QRS (при опережающем возбуждении предсердий), имитируя нижнепредсердную экстрасистолу. ЭКГ-признаки желудочковой экстрасистолии: - комплекс QRS уширен и деформирован - отсутствует предшествующий зубец P - вслед за ЖЭ обычно наблюдается полная компенсаторная пауза ЭКГ-критерии ФП - Отсутствие зубцов P - Нерегулярность интервалов R-R - Волны «f» - множественные нерегулярные разной формы мелкие осцилляции на изолинии с частотой 400-700 импульсов в минуту ЭКГ-критерии ТП - Волны F вместо зубца P с частотой 240-400 в 1 мин - R-R могут быть регулярными или нерегулярными Синусовая брадикардия. Синусовая брадикардия характеризуется P-волной с нормальной морфологией, фиксированным P-P-интервалом, равным R-R-интервалу, и частотой желудочков ниже 60 ударов/мин. Синусовая аритмия является проявлением естественного изменения частоты сердечных сокращений, которое происходит во время дыхательного цикла и проявляется на ЭКГ в виде нормально проводимых зубцов P с переменным интервалом P-P. Это вариант нормы, который часто встречается у детей и молодых людей. Синусовая тахикардия проявляется регулярной тахикардией с узкими комплексами (за исключением случаев, когда у пациента изначально зарегистрировано расширение комплексов QRS из-за блокады внутрижелудочковой проводимости), с нормальными зубцами Р, предшествующими каждому комплексу QRS на ЭКГ. У взрослых синусовая тахикардия редко превышает частоту 170 ударов в минуту; у младенцев и детей младшего возраста частота может достигать 200-225 ударов/мин Фибрилляция предсердий начинается с хаотической деполяризации тканей предсердий, вызванной множеством микропереходных контуров, генерируя 300-600 предсердных импульсов / мин. Трепетание предсердий характеризуется деполяризацией предсердий, происходящей с регулярной частотой от 250 до 350 ударов/ мин (типично 300 ударов/мин), вызванной механизмом повторного входа возбуждения. Волны трепетания на ЭКГ – это широкие, пилообразные, регулярные деполяризации до комплексов QRS. Желудочковая пароксизмальная тахикардия (ЖТ) - чаще всего внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сокращений желудочков до 150-180 ударов в минуту (реже - более 200 ударов в минуту или в пределах 100-120 ударов в минуту), как правило, с сохранением правильного регулярного сердечного ритма. Синдром Brugada характеризуется желудочковой аритмией, вызывающей обморок или внезапную сердечную смерть в отсутствие структурного заболевания сердца. Этот синдром вызван наследственным нарушением натриевых каналов и обычно диагностируется у мужчин в молодом возрасте. На ЭКГ синдром Brugada имеет нисходящее или наклонное (седловидное) возвышение сегмента ST в отведениях V1-V3 На ЭКГ Фибрилляция предсердий 1) Отсутствие зубца Р во всех отведениях 2) Разные по продолжительности интервалы R-R 3) Наличие беспорядочных волн фибрилляции f (лучше видны в V1, V2, II, III, aVF) 4) Комплекс QRS нормальный, без деформации и уширения Трепетание предсердий 1) Наличие на ЭКГ частых – до 200-400 в минуту – регулярных, похожих друг на друга предсердных вол F, имеющих характерную пилообразную форму (отведения II, III, aVF, V1, V2). 2) В большинства случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами F-F. 3) Наличие нормальных неизмененных желудочковых комплексов, каждому из которых предшествует определенное количество предсердных волн F (2:1, 3:1, 4:1 и т.д.). 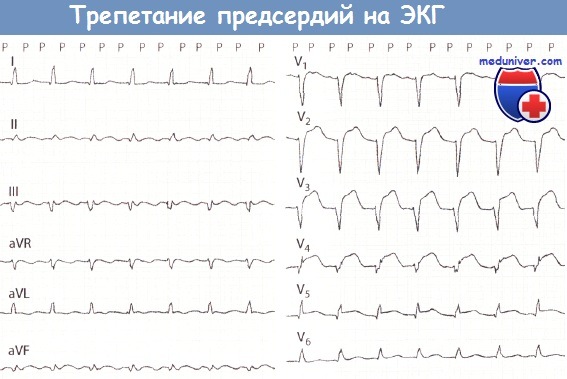 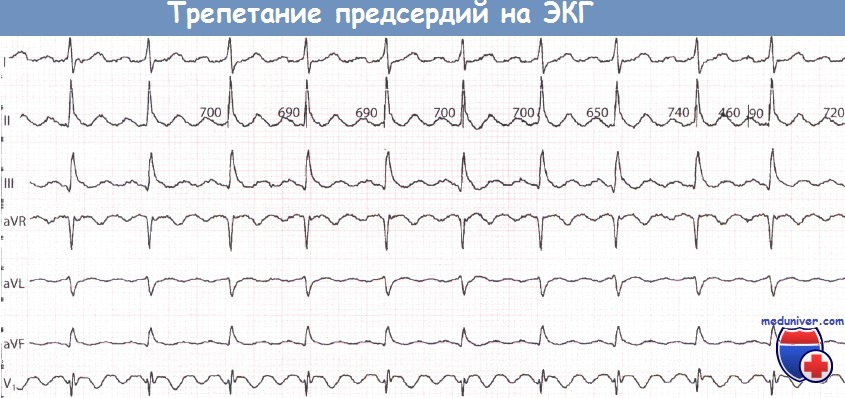 Фибрилляция и трепетание желудочков 1) Фибрилляция – частые (200-500 в минуту), но нерегулярные волны, отличающиеся по форме и амплитуде 2) Трепетание - частые (до 200-300 в минуту) регулярные и одинаковые по форме и амплитуде волны трепетания, напоминающие синусоидальную кривую 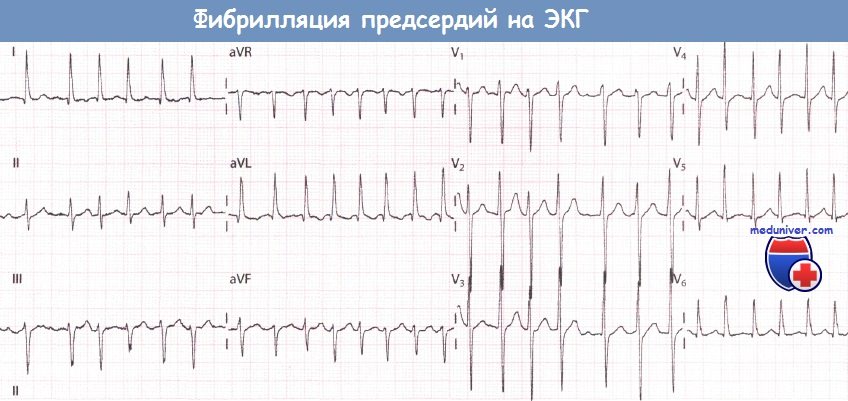 Пароксизмальная наджелудочковая тахикардия 1) Внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при сохранении правильного ритма 2) Наличие перед каждым QRS сниженного, деформированного, двухфазного или отрицательного зубца Р 3) Зубцы Т и Р могут сливаться 4) Комплексы QRS нормальные, не деформированы, не уширены Пароксизмальная желудочковая тахикардия 1) Внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при сохранении правильного ритма 2) Комплексы QRS деформированы, расширены более 0,12 с 3) Сегмент ST и зубец Т дискордантны по отношению к комплексу QRS 4) Наличие АВ диссоциации (полное разобщение частого ритма желудочков (QRS) и нормального ритма предсердий (Р) 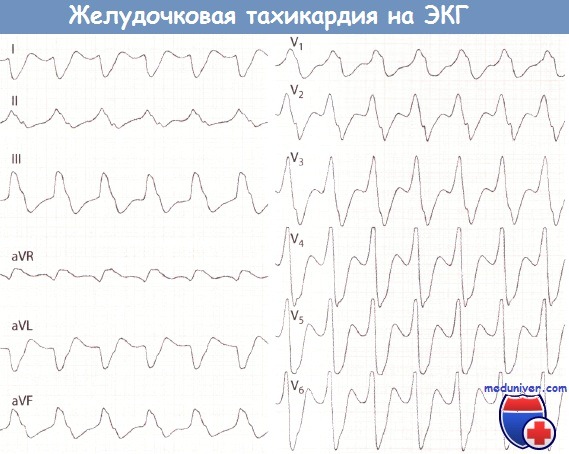 Нарушение проводимости сердца Нарушение проводимости — общее название группы заболевания, при которых нарушено проведение сердечного импульса, а также последовательность, сила и скорость сердечных возбуждений и сокращений либо в определённом участке органа вообще ответствует сокращение. Отдельные виды блокадАтриовентрикулярная (АВ-) блокада Различают АВ-блокады 1-й, 2-й и 3-й степеней. АВ-блокада 1-й степени никак клинически не проявляется, диагноз ставят по ЭКГ (когда интервал PQ на ЭКГ превышает 0,20 секунд). АВ-блокада 1-й степени нередко встречается в норме, например у спортсменов. При ней противопоказаны некоторые препараты, которые могут перевести ее в АВ-блокаду более высоких степеней. При АВ-блокаде 2-й степени наблюдаются выпадения отдельных сокращений сердца. Различают два типа АВ-блокады 2-й степени, их называют Мобитц I и Мобитц II. Блокада типа Мобитц I носит более доброкачественный характер, имплантация кардиостимулятора при ней почти никогда не показана. АВ-блокада типа Мобитц II указывает на более серьезное поражение проводящей системы сердца, при ней иногда ставят кардиостимулятор из-за риска полной АВ-блокады. АВ-блокада 3-й степени — это полная АВ-блокада. Импульсы от предсердий к желудочкам не проводятся, желудочки работают за счет того, что АВ-узел генерирует собственные импульсы, частота их, однако, ниже, чем та, которую способен создать синусовый узел, и ритм этот в целом менее надежен. Поэтому полная АВ-блокада, даже бессимптомная, нередко служит показанием для установки кардиостимулятора. На ЭКГ 1) PQ > 0,20 с (0,21 с при брадикардии). 2) R-R одинаковы, 3) QRS не изменен. Блокады ножек пучка Гиса Блокады ножек пучка Гиса тоже диагностируют по ЭКГ. Неполная блокада правой ножки пучка Гиса — вариант нормы. Из всего разнообразия блокад ножек пучка Гиса особого внимания заслуживает только полная блокада левой ножки пучка Гиса. Во-первых, она может указывать на перенесенный передний инфаркт миокарда, во-вторых, она сама по себе приводит к асинхронному (неодновременному) сокращению стенок левого желудочка и может привести к сердечной недостаточности. В последние годы разработан особый вид электрокардиостимуляции, его называют бивентрикулярной (двухжелудочковой) электрокардиостимуляцией (см. ниже). На ЭКГ Полная блокада правой ножки пучка Гиса 1) В V1, V2 QRS типа rSR' rsR', имеющих М-образный вид, причем R'>r 2) В V5, V6, I, aVL уширенный, зазубренный S 3) Увеличение ширины QRS более 0,12 с Блокада левой передней ветви пучка Гиса 1. Резкое отклонение электрической оси сердца влево (угол α<-300 ) 2. QRS в отведениях I, aVL типа qR, III, aVF, II типа rS 3. Общая длительность QRS не превышает 0,10-0,11 с Блокада левой задней ветви пучка Гиса 1. Резкое отклонение электрической оси сердца вправо (угол α>1200 ) 2. QRS в отведениях I, aVL типа rS, III, aVF типа qR 3. Общая длительность QRS не превышает 0,10-0,11 с Полная блокада левой ножки пучка Гиса 1) В V5, V6, I, aVL уширенных, деформированных QRS типа R с расщепленной или широкой вершиной 2) В V1, V2, III, aVF уширенные, деформированные QRS вида QS или rS с расщепленной или широкой вершиной S 3) Увеличение длительности QRS более 0,12 с 4) В V5, V6, I, aVL дискордантное относительно QRS смещение сегмента RST и отрицательный или двухфазный асимметричный Т Блокада трех ветвей пучка Гиса 1. Наличие на ЭКГ признаков АВ-блокады I, II или III степени 2. Наличие ЭКГ признаков блокады двух ветвей пучка Гиса 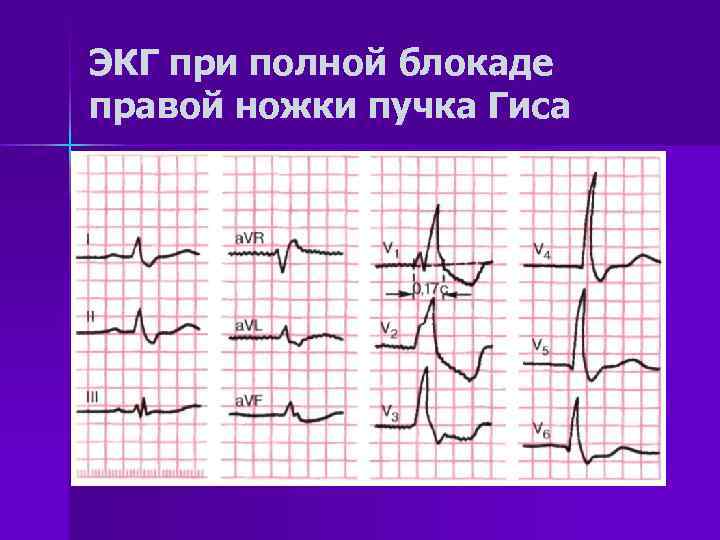 Синдром слабости синусового узла Это заболевание проводящей системы сердца обычно встречается у пожилых людей. Оно проявляется обмороками и предобморочными состояниями (нередко во время физической нагрузки), и так называемым синдромом тахи-бради: редкий пульс сменяется частым, когда у пациента возникает мерцательная аритмия. При этом лечить саму мерцательную аритмию (фибрилляцию предсердий) трудно, поскольку большинство антиаритмических препаратов урежают ритм сердца. При синдроме слабости синусового узла показана имплантация электрокардиостимулятора. |
