Курсовая работа. Особенности сестринского ухода при заболеваниях органов кроветворения у детей анемии
 Скачать 117.28 Kb. Скачать 117.28 Kb.
|
1.Этиология.Гемолитические анемии подразделяют по признаку врожденности и приобретенности. Врожденные формы патологии связаны с дефектами структуры и функции эритроцитов. Приобретенные гемолитические анемии развиваются в результате влияния факторов окружающей среды:инфекции вирусные и бактериальные – малярия, анаэробный сепсис; интоксикации гемолитическими ядами – фосфор, мышьяк, змеиный яд, грибной яд; сильное воздействие физических факторов – переохлаждение, ожоги; переливание несовместимой крови; вакцинация; психоэмоциональное напряжение; физические нагрузки; лекарственные средства – хинин, сульфаниламиды, антибиотики. Приобретенная гемолитическая анемия может быть спровоцирована многими инфекционными болезнями: корь, краснуха, эпидемический паротит, ангина и другие. 2.Клиническая картина. Гемолитические анемии выражено проявляются в период кризисов. При вялотекущих процессах симптомы смазаны. Определить конкретный вид патологии можно только при помощи дополнительной диагностики. К основным симптомам относятся: 1) Синдром анемии: проявляется в бледности кожи, слизистых; сопровождается симптомами нехватки кислорода в виде одышки; головокружения, слабости, усиленного сердцебиения. 2) Синдром желтухи: возрастание концентрации билирубина как продукта распада эритроцитов, выражается желтизной кожных покровов, изменением цвета мочи. 3) Гепатоспленомегалия: увеличение селезенки происходит за счет интенсивного гемолиза, может достигать значительных размеров. печень менее подвержена изменениям. Но в некоторых случаях наблюдается и ее увеличение, сопровождающееся тяжестью в подреберье. Гемолитическая анемия может проявляться дополнительными симптомами в виде: болей в животе; послабления стула; болезненности костей; повышенной температуры; болей в груди и в области почек. Даже если есть только 2 или 3 из перечисленных симптомов, то это должно послужить поводом для врачебного обследования. Ведь токсичный билирубин при длительном воздействии на ткани и органы может нарушить их функции. 1.2. Диагностика и лечение анемий 1. Диагностика1) Диагностика постгеморрагической анемииДиагностика постгеморрагической анемии проводится по данным клинической картины, лабораторных и инструментальных исследований (общего и биохимического анализов крови и мочи, ЭКГ, УЗ-диагностики, пункции костного мозга, трепанобиопсии. В крови – абсолютное снижение эритроцитарной массы; при продолжающейся кровопотере наблюдается прогрессирующее равномерное падение снижения гемоглобина и эритроцитов. При диагностике внутренних кровотечений показателен синдром острого малокровия и лабораторные данные. В селезенке, печени, лимфоузлах выявляются очаги экстрамедуллярного кроветворения, указывающие на повышенную нагрузку на гемопоэтическую систему; в крови - транзиторное понижение уровня железа, небольшое увеличение АлТ. Для выявления и устранения источника кровопотери больные нуждаются в консультации гематолога, хирурга, гастроэнтеролога и других специалистов; проведении УЗИ органов брюшной полости и малого таза, ФГДС и др. ЭКГ при постгеморрагической анемии может демонстрировать снижение амплитуды Т-зубца в стандартном и грудном отведении. 2) Диагностика железодефицитной анемии В диагностике железодефицитной анемии является установление причины дефицита железа. При постановке диагноза железодефицитной анемии решающее значение имеют данные лабораторных исследований: общий анализ крови; анализ крови на биохимию; анализ на уровень железа в крови. Обнаруживается снижение концентрации гемоглобина. Количество эритроцитов вначале может быть нормальным. При значительном дефиците железа оно также снижается, но в меньшей степени, чем уровень гемоглобина. Отмечаются низкий цветовой показатель и уменьшение средней концентрации гемоглобина в эритроцитах. Уменьшаются размер эритроцитов и их насыщенность гемоглобином. Лейкоцитарная формула мало изменена. Всем больным железодефицитной анемией необходимо провести рентгеноскопическое исследование желудка и кишечника, ирригоскопию, гастроскопию, колоно- и ректороманоскопию для установления причины кровотечения, даже при наличии других факторов, приводящих к дефициту железа. Кровотечения из пищеварительного канала являются основной причиной железодефицитной анемии, причем чаще они имеют скрытый характер. 3) Диагностика B-12-дефицитной анемии Решающий метод диагностики - определение фолиевой кислоты в эритроцитах. В норме ее содержание колеблется от 100 до 450 нг/л. При В-12-дефицитной анемии содержание фолиевой кислоты в эритроцитах снижается. 4) Диагностика гемолитической анемии Проводится в два этапа. На первом этапе диагностируется непосредственно гемолиз, происходящий в сосудистом русле или в селезенке. На втором этапе проводятся многочисленные дополнительные исследования для определения причины разрушения эритроцитов. 2. Лечение 1)Лечение постгеморрагической анемии При диагнозе постгеморрагической анемии лечение должно быть направлено на купирование кровотечения, предупреждение сосудистых и органных осложнений и компенсацию снижения ОЦК и потери железа. Терапия легкой формы патологии может проводиться в домашних условиях. При потере существенной доли ОЦК или развитии анемии 2-3 степени (концентрация гемоглобина ниже 80 г/л) лечение проходит только в стационаре. Лечение острой постгеморрагической анемии осуществляется одновременно или сразу после оказания первой помощи, хирургического ушивания поврежденного органа или остановки кровотечения из крупного сосуда. Для восстановления нормального объема крови пациенту внутривенно переливаются коллоидные растворы кровезаменителей — желатиноля и полиглюкина. В некоторых случаях переливание начинают с раствора глюкозы или 0,9%-го раствора натрия хлорида. При сильной кровопотере заменители крови вводятся струйно с сопутствующим контролем артериального давления. При повышении систолического давления до 100 мм рт. ст., а диастолического — до 60 мм рт. ст. пациента переводят под капельницу. Падение концентрации гемоглобина ниже 80 г/л, показателя гематокрита — до 25%, а белка — до 50 г/л является показанием к гемотрансфузии (переливанию крови и ее компонентов). Переливание проводят при кровопотере не менее 1 л. В противном случае трансфузия может спровоцировать более тяжелые осложнения, чем гипоксия тканей (ДВС-синдром и иммунный конфликт). После восстановления ОЦК пациенту могут быть назначены трансфузии кровяных телец (эритроцитарной и тромбоцитарной массы) для восстановления питания тканей и предупреждения повторного кровотечения. При массивном кровотечении может быть назначен гепарин и другие антикоагулянты. Они увеличивают потерю, но предупреждают развитие капиллярного тромбоза и органных осложнений, вызванных резким снижением ОЦК. Тканевый ацидоз, спровоцированный гипоксией, снимается с помощью введения слабых содовых растворов. Помимо кровезаменителей, элементов крови и растворов, для лечения постгеморрагической анемии могут быть назначены: Глюкокортикоиды. Преднизолон, Дексаметазон и другие гормональные средства из группы глюкокортикоидов применяются для купирования шока при острой кровопотере, медикаментозной подготовки к гемотрансфузии и лечения хронической анемии, вызванной аутоиммунными геморрагическими диатезами. Витамины. Высокие дозы витаминов группы В(В9,В12), аскорбиновой кислоты и витамина К. Они стимулируют усваивание железа и восстанавливают свертывающую систему крови. В первые дни терапии препараты принимаются парентерально. Железосодержащие препараты. Прием препаратов железа способствует быстрому восстановлению нормальной концентрации кровяных телец и гемоглобина. Наиболее часто пациентам назначаются комплексные средства, содержащие двухвалентное железо, витамины В и С. К ним относятся: Ферамид, Конферон, Форроплекс, Ферроцерон и др. Минеральные комплексы. Препараты, содержащие медь, кобальт и марганец, повышают эффективность и усваиваемость железосодержащих средств. Хроническую постгеморрагическую анемию рекомендуется лечить в амбулаторных условиях. Пациенту назначается терапия железосодержащими препаратами и витаминами, специальная диета с минимальным количеством жиров, но высоким содержанием железа, белка, витаминов К, В9 и В12. 2)Лечение железодефицитной анемии Во всех случаях железодефицитной анемии необходимо: установить непосредственную причину возникновения данного состояния и по возможности ликвидировать ее (чаще всего устранить источник кровопотери или провести терапию основного заболевания). диета богатая железом. Рекомендуются следующие продукты: говяжье мясо, рыба, печень, почки, яйца, гречневая каша, бобы, нежирная свинина, мясо индейки, кролика. Препараты железа: Ферроплекс, Феррум-лек, Жектофер, Актиферрин, Феррамид, Феррокаль. 3)Лечение В-12-дефицитной анемии Стол №5. Рекомендуемые продукты: - вегетарианские фруктовые, молочные супы, крупяные супы на овощном отваре, отварное мясо, птица, отварная нежирная рыба, молоко, свежая простокваша, кефир, творог, каши, хлеб белый, черный черствый, спелые фрукты, овощи и зелень в вареном виде и сырые, варенье, мед, сахар (до 70 г в день), овощные, фруктовые соки в значительном количестве, чай некрепкий с молоком; - ограничивают жиры (сливки, масло сливочное до 10 г, растительное масло 20-30 г), яйцо (одно в день); Препараты: B-12-цианкоболамин, Оксикобаламин. 4)Лечение гемолитической анемии Терапия стационарная. Только так врачи могут наблюдать за пациентом и вовремя реагировать на изменения. Лечение гемолитической анемии в основном медикаментозное: витамины. Для поддержания организма, восстановления его функций, быстрого созревания эритроцитов. антибиотики. По потребности. Если на то есть необходимость. Подбирают средства широкого спектра действия. Цефалоспорины, в исключительных случаях — фторхинолоны. при аутоиммунной форме патологического процесса нужно остановить гемолиз. Используют глюкокортикоиды. Вроде Преднизолона и аналогичных средств. Но короткими курсами. Длительно принимать их нельзя. Аутоиммунные разновидности болезни также требуют приема иммунодепрессантов. Мелкими курсами, как и в случае со стероидами. Во время основного лечения состояние пациента мониторят постоянно. Иначе можно пропустить осложнения. В рамках консервативной терапии также показаны: Переливание крови и эритроцитарной массы. Регулярно. По потребности. Введение инфузионных растворов, глюкозы, сульфата магния или хлорида натрия. При неэффективности терапии показана спленэктомия. То есть удаление селезенки. При некоторых формах патологии, например наследственных синдромах, это 100% метод излечения. ГЛАВА 2. СЕСТРИНСКИЙ УХОД ПРИ АНЕМИИ У ДЕТЕЙ 2.1. Анализ заболеваемости детей анемией На базе доклада «Здоровье населения и деятельность медицинских организаций Республики Башкортостан в 2018 году» и статистического сборника « Здравоохранение в России» нами была изучена распространенность анемии среди детского населения по Российской Федерации и Республике Башкортостан. Количество зарегистрированных случаев заболеваемостью анемией у детей в возрасте 0-14 лет, установленных в первый раз в жизни в Российской Федерации указаны на рисунке 2.1. 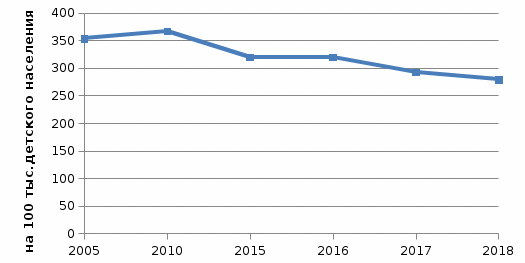 Рис. 2.1. Заболеваемость детей в возрасте 0-14 лет на 100 тыс. детского населения, установленным впервые в жизни в РФ Заболеваемость детей в возрасте 15-17 лет, также установленных впервые в жизни, имеет наиболее низкую численность, что показано на рисунке 2.2. 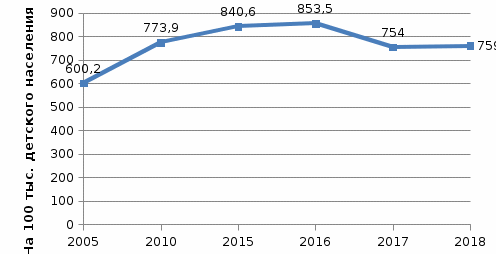 Рис 2.2 Заболеваемость детей в возрасте 15-17 лет на 100 тыс. детского населения, установленным впервые в жизни в РФ Изучив рисунок 2.2. можно сделать вывод, что с 2005 по 2016 гг. было повышение заболеваемости, однако в 2017 г. зарегистрировано резкое снижение на 99,5 тысяч случаев. Заболеваемость в республике за период наблюдения выше, чем по Российской Федерации, в 2,3-2,5 раза. По данным Государственного доклада «О санитарно-эпидемиологической обстановке в Российской Федерации в 2009 году», Республика Башкортостан, в 2009 году была признана территорией «риска» по заболеваемости анемиями у детей в возрасте до 1 года. По данным статистики, которые указаны в докладе «Здоровье населения и деятельность медицинских организаций Республики Башкортостан в 2018 году» за 2018 год в республике среднемноголетний показатель заболеваемости у детей (0-14 лет включительно), впервые выявленных составил 2661,9 на 100 тыс. детского населения, тогда как в целом по РФ всего лишь 1078,4. А среди детей в возрасте от 15 до 17 лет показатель заболеваемости насчитывался 1827,4 на 100 тыс. детского населения по РБ, которая показана на рис 2.3. 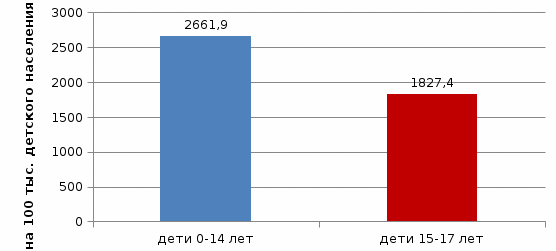 Рис. 2.3. Заболеваемость детей анемиями на 100 тыс. детского населения, установленным впервые в жизни в РБ Таким образом, как мы видим на рисунке, детей, болеющих анемией от 0 до 14 лет намного больше, чем детей подросткового возраста. Частое возникновение анемии у детей в данный возрастной период обусловлено их интенсивным ростом, активностью процесса эритропоэза, прогрессивным увеличением числа форменных элементов и ОЦК. Вместе с тем, аппарат кроветворения у детей функционально незрел и весьма уязвим перед лицом различных воздействий. Нормальное протекание кроветворения у детей требует большого количества железа, белка, витаминов и микроэлементов, поэтому любые погрешности вскармливания, инфекции, токсические воздействия на костный мозг способны вызвать развитие анемии у ребенка [10]. Наиболее распространенными причинами анемий у детей являются недостаточность питательных веществ в организме и нехватка железа. Повышенный риск заболеваемости анемией существует прежде всего для детей с: нарушением питания (25%); заболеваниями пищеварительной системы (22%): инфекционными заболеваниями (20%); гормональными нарушениями (20%); искусственным вскармливанием (13%). 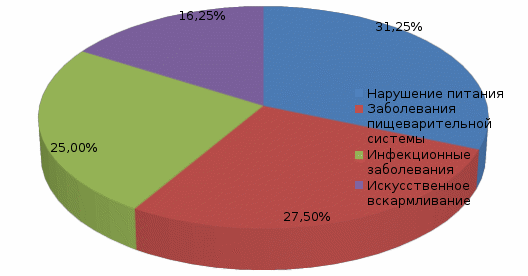 Рис 2.4. Причины развития анемии у детей Особенно часто в детском возрасте, как и во взрослом, встречается железодефицитная анемия. Детскому организму требуется повышенное количество железа, а железо может поступать в организм только с пищей. Грудные дети получают железо с молоком матери. Следовательно, чем дольше продолжается кормление грудью и чем позже ребенок переходит на искусственное вскармливание, тем меньше вероятность возникновения малокровия у грудного ребенка. 2.2. Сестринская деятельность при уходе за детьми с анемией Сестринская помощь при болезнях крови у детей зависит от характера клинических проявлений. При анемии в обязанности медсестры входит профилактическая работа, которую начинают еще во время беременности матери и продолжают после рождения ребенка: обеспечение сбалансированного питания, соблюдение режима дня и прогулок, строгого выполнения назначений врача по приему препаратов железа. При других вариантах анемий медсестра обеспечивает постоянное наблюдение и тщательный уход за ребенком. В случае нарастания бледности, желтухи, появления кровотечения немедленно вызывает врача. 1. Обучение и помощь родителям: восполнить дефицит знаний родителей о причинах развития анемии, особенностях течения, профилактике и методах лечения, прогнозе. помочь родителям устранить причины развития анемии; обучить родителей уходу за проблемным ребенком в домашних условиях, научить их удовлетворять физические, эмоциональные, психологические потребности ребенка (чаще брать ребенка на руки, поддерживать телесный контакт); научить родителей правильно применять назначенные препараты; поощрять игровую деятельность ребенка; убедить родителей в необходимости динамического наблюдения за ребенком врача - педиатра. 2. Организация режима Отдых снижает потребность организма в кислороде и снимает нагрузку с сердца и лёгких. Дети, страдающие анемией, должны хорошо отдыхать не только ночью, но и в обед. Для хорошего притока крови в мозг и снятия - не использовать подушку во время сна. Также необходимо организовать: достаточное пребывание на свежем воздухе; ежедневные гигиенические ванны (по назначению врача могут быть соленые ванны); массаж и гимнастику детям раннего возраста, активные физические упражнения детям старшего возраста; 3. Уход за полостью рта и языком При малокровии необходимо тщательно следить за полостью рта и языком, так как у детей с анемией часто есть раны на этих органах: зубы чистить щёткой с мягким ворсом; полоскать рот каждые 2 часа; смазывать губы минеральным (неорганическим) маслом или вазелином, чтобы предотвратить их пересыхание и трещины; трещины в уголках рта смазывать рекомендованной врачом мазью; пищу принимать теплую, в жидком или измельченном виде. 4. Уход за кожными покровами Сухость и трещины кожных покровов – возможные пути присоединения инфекции, поэтому за ними также необходим уход: ежедневно следить за состоянием кожных покровов; тщательно проводить туалет кожных покровов; смазывать кожу увлажняющим кремом; коротко подстригать ногти. 5. Контроль за состоянием: наблюдение за пульсом и АД; соблюдение режима отдыха и нагрузок; избегать резких движений, перемены положения тела; при обмороке – уложить с приподнятым ножным концом, вызвать врача, обрызгать лицо ребенка холодной водой, дать понюхать нашатырный спирт; при резком головокружении, слабости уложить, обеспечить доступ свежего воздуха. 6. Уход при возможных реакциях организма на введение препаратов железа: уметь оценить реакцию ребенка на введение препаратов железа, зная их побочные эффекты; объяснить ребенку или его родственникам причину возможного изменения цвета кала на темный; при склонности к запорам по назначению врача давать слабительное; во избежание потемнения зубов полоскать рот после приема препаратов; 7. Создание комфортных условий: поддерживать оптимальную температуру воздуха в помещении(22- 24 градуса C); обеспечить регулярное проветривание; предупреждать охлаждение и перегревание ребенка. В холодное время года использовать дополнительное утепление. 8. Соблюдение приема лекарственных препаратов: Необходимо научить ребенка и родителей правильно принимать назначенные препараты железа: запивать их соком цитрусовых или соляной кислотой с пепсином; пользоваться соломинкой, так как некоторые препараты разрушают эмаль зубов; пероральные препараты железа рекомендуется принимать после еды для предотвращения диспепсии; молоком никогда не стоит запивать лекарства при лечении железодефицитной анемии, так как именно молоко препятствует усвоению железа. 9. Организация правильного питания Организации детского меню при анемиях должно отводиться должное внимание. Только полноценное питание поможет нормализовать уровень гемоглобина и быстро привести детский организм в норму: в рацион обязательно следует включать продукты с максимальным содержанием железа. К ним относятся: говядина, телятина, крольчатина, голени курицы и птицы, субпродукты (в особенности печень). В рационе ребенка, страдающего анемией, такие продукты должны занимать более 50%. В каждый прием пищи должен входить минимум один железосодержащий продукт; если ребенок еще слишком мал и находится на грудном вскармливании, то лучше отдать предпочтение специальным искусственным смесям, которые содержат в своем составе повышенное содержание железа. Они также прекрасно сбалансированы по входящим в их состав питательным компонентам и содержат дополнительное количество необходимых для оптимального кроветворения микроэлементов; для достаточного поступления в организм фолиевой кислоты следует добавлять в рацион питания ребенка разнообразные овощи и зелень. Все зеленые продукты содержат в своем составе большое количество фолатов. Эти вещества нужны для осуществления хорошего кроветворения, особенно малышам с фолиеводефицитной анемией; для того чтобы компенсировать пониженный уровень витамина В12, следует не забывать о включении в рацион ребенка каш, приготовленных из различных злаков. Гречневая или ячменная кашка станут отличным выбором при составлении меню малышу, страдающему В12-дефицитной анемией. Для достижения лучшего эффекта злаки лучше чередовать. 10. Уход после переливания крови и эритроцитарной массы: По окончании процесса ребенку необходим покой в течение двух часов. Еще сутки он находится под наблюдением врача, затем сдает на анализ кровь и мочу. После завершения переливания оставляют примерно 15 миллилитров сыворотки крови реципиента и эритроцитарной массы донора. Их сохраняют в холодильной камере около 2 суток, если появится необходимость сделать анализ, в случае возникновения осложнений. Гемотрансфузия при малокровии разрешена не всем, исключение составляют дети, имеющие редкую группу крови. Восстановление гемоглобина у них может проводиться только с использованием железосодержащих препаратов и специальной диеты, включающей продукты богатые железом. Перед тем как ставить капельницу реципиенту, проводят ряд проб на сочетаемость, во избежание слипания (агглютинации) эритроцитов, которое может повлечь летальный исход. ПАМЯТКА ПО ПРОФИЛАКТИКЕ АНЕМИЙ 1. Профилактика дефицита железа (ЖДА) Увеличить потребление животного белка, снизить количество жиров, исключить тугоплавкие жиры. Ограничить употребление чая и кофе (в них содержатся танины, мешающие усвоению железа). Разграничить по времени употребление пищи богатой железом и кальцием. Физическая активность должна быть умеренной. Рекомендуются регулярные прогулки на свежем воздухе. В профилактике железодефицитной анемии важно своевременно выявлять и устранять нарушения в работе ЖКТ. Детям с пограничным состоянием назначаются препараты железа для профилактики. 2. Профилактика гемолитической анемии Профилактика развития анемии этой формы должна быть начата еще до рождения ребенка. Во время планирования малыша необходимо определить резус-фактор. При наличии этого заболевания у близких родственников, необходимо консультирование и наблюдение у генетика. Вторичная профилактика анемии заключается в избегании инфекций, контакта с токсичными веществами и тяжелыми металлами и отказе от приема препаратов, способных привести к гемолизу (ускоренной гибели эритроцитов). 3. Профилактика В12 дефицитной анемии Первичная профилактика анемии: не отказываться на длительные периоды времени от мясной пищи. Регулярно проверять организм на наличие глистных инвазий. Следить за поступлением фолиевой кислоты в организм. Вторичная заключается в пожизненном введении в организм витамина В12. 4. Профилактика постгеморрагической анемии Своевременно устранять очаги внутренних и наружных кровотечений. Если потеря крови уже произошла, то врач назначает лечение, соразмерное объему кровопотери. В сложных случаях это переливание, при небольшом объеме потерянной крови назначают железо в таблетках для профилактики дефицита этого микроэлемента на фоне активного эритропоэза. Заключение Таим образом, в данной курсовой работе мы выяснили, что первое место в структуре заболеваемости болезнями крови у детей занимает заболеваемость анемиями (96,9-99,1%). Высокий уровень заболеваемости анемиями может быть связан с повышенным содержанием нитратов в продуктах питания и питьевой воде, а также высокими концентрациями оксидов азота в атмосферном воздухе. К наиболее часто встречающимся видам анемии относятся, такие как: железодефицитная, В-12 дефицитная, постгеморрагическая и гемолитические анемии. Проанализировав ситуацию заболеваемости по Российской Федерации и Республике Башкортостан, мы пришли к выводу, что детей, болеющих анемией от 0 до 14 лет намного больше, чем детей подросткового возраста. Частое возникновение анемии у детей в данный возрастной период обусловлено их интенсивным ростом, активностью процесса эритропоэза, прогрессивным увеличением числа форменных элементов и ОЦК. Вместе с тем, аппарат кроветворения у детей функционально незрел и весьма уязвим перед лицом различных воздействий. Нормальное протекание кроветворения у детей требует большого количества железа, белка, витаминов и микроэлементов, поэтому любые погрешности вскармливания, инфекции, токсические воздействия на костный мозг способны вызвать развитие анемии у ребенка. Также нами были сделаны следующие выводы: эти виды анемий совершенно разные по этиологии и предрасполагающим факторам; клиническим картинам и особенностям диагностики; методам обследования и подготовки к ним; принципам лечения и профилактики и главное – особенностям сестринского процесса. Правильно выбранный уход при анемиях поможет медицинской сестре осуществить квалифицированно все этапы сестринского процесса. Своевременная диагностика анемий позволяет правильно выбрать курс лечения и избежать дальнейших осложнений. Сестринский процесс требует от сестры не только хорошей технической подготовки, но и творческого отношения по уходу за пациентами, умения работать с пациентами как с личностью, а не как с объектом манипуляций. В отделении стационара осуществляется сестринская помощь, которая заключается в поддержании, восстановлении, и удовлетворении основных потребностей пациентов с анемиями. Список использованных источников |
