Отчет о работе врача функциональной диагностики. работа Чебаркуль. Отчет о работе за 20052007 годы врача функциональной диагностики Яхиной Дарьи Шойхатдиновны г. Чебаркуль
 Скачать 384 Kb. Скачать 384 Kb.
|
|
Министерство здравоохранения Челябинской области МСЧ ОАО «Уральская кузница»  Утверждаю: Главный врач МСЧ ОАО «Уральская кузница» А.С. Дмитриев Отчет о работе за 2005-2007 годы врача функциональной диагностики Яхиной Дарьи Шойхатдиновны г. Чебаркуль 2007 Профмаршрут После окончания Башкирского государственного медицинского института по специальности «лечебное дело» в 1971 году была направлена на работу в Чебаркульскую центральную районную больницу участковым врачом, проработала в этой должности до 1978г. Работая участковым врачом, повысила квалификацию на базе Новокузнецкого ГИДУВА по циклу: «Тематическое усовершенствование по профпатологии для цеховых врачей». В 1977 году прошла специализацию по общей терапии на базе Казанского ГИДУВА. В 1978 году была переведена ординатором в кардиологическое отделение. Занималась плановым и экстренным лечением больных кардиологического профиля, в ночные дежурства оказанием помощи больным терапевтического, неврологического, инфекционного профиля. В 1981 году прошла первичную специализацию по «Клинической ЭКГ»на факультете усовершенствования врачей при Новосибирском Государственном медицинском институте. После специализации по ЭКГ начала совмещать на 0,5ст врача функциональной диагностики. С 1986-1988гг - работала заведующей кардиологическим отделением. С 1988 года работаю врачом функциональной диагностики; из них с 1988г-1995г - заведующей отделением функциональной диагностики. В этот период прошла следующие специализации: 1989г - «Избранные вопросы функциональной диагностики», г. Челябинск. 1993г - курсы информатики (на рабочем месте) по спирографии, г. Челябинск. 1994г - эхокардиография (на рабочем месте), г. Челябинск. С 1995 года работаю в медсанчасти в ОАО «Уральская кузница» врачом функциональной диагностики. В этот период прошла специализации: 1995г ритмокардиография, г. Челябинск. 1995г - ультразвуковые методы исследования.г.Челябинск. 1997г. Семинар «Клиническая аритмология. Избранные вопросы диагностики и лечения нарушений ритма», г. Челябинск. 1999г - ЭКГ, ритмокардиография, диагностика ФВД, новые методы. г.Челябинск. 2004г - «Функциональная диагностика». За время работы освоила следующие методики: Электрокардиография. Спирография. Эхокардиография с допплеркардиографией. Реовазография. Ритмокардиография. Эхоэнцефалография. Электроэнцефалография. УЗИ внутренних органов. Нормативные документы. Постановление Верховного Совета РФ 22.06.1993г «Основы законодательства РФ об охране здоровья». Приказ МЗ№1000 от 23.09.1981 «О мерах по дальнейшему совершенствованию организации работы амбулаторно-поликлинических учреждений» Приказ МЗ СССР №770 от 30.05.1986г «О порядке проведения всеобщей диспансеризации населения». Приказ МЗРФ №132 от 02.08.1991г «О мерах совершенствования службы лучевой диагностики». Приказ МЗРФ №33от 16.02.1995г «Об утверждения положения об аттестации врачей, провизоров и других специалистов с высшим образованием в системе здравоохранения РФ». Приказ МЗ №336 от 14.02.1997г «О совершенствовании деятельности диагностических центров». * Приказ № 283 от 30.02.93г «О совершенствовании службы функциональной диагностики». * Приказ №501 от 10.07.87г «О расширении мероприятий по борьбе со СПИДОМ». Приказ от 288 от 23.03.76г «О санитарно-эпидемиологическом режиме» ОСТ –42 от.21.06.86г «Система стандартов безопасности труда» СанПин 2.1.7.728-99 « Правила сбора, хранения и удаления отходов в лечебно-профилактических учреждениях» Краткая характеристика района, предприятия, ЛПУ. Чебаркульский район – один из самых крупных районов области. Район в основном сельскохозяйственный. Основные промышленные предприятия находятся в г. Чебаркуле, административном центре, расположенном в 80 км от областного центра. В районе функционируют научно-исследовательский институт земледелия, расположенный в пос. Тимирязево, Уральский научно - исследовательский институт испытания сельскохозяйственных машин, расположенный в пос. Мисяш. В районе находится крупное военное соединение. На территории района 18 крупных озер. На большинстве из них расположены базы отдыха, детские оздоровительные лагеря, круглогодично функционирующие санатории, профилактории, дома отдыха, пансионаты. Из промышленных предприятий самым крупным в городе и районе является ОАО «Уральская кузница». Население района на конец 2007 года составляло 75100 человек, в т.ч. в городе 47700, в селе 27400 человек Амбулаторно - поликлиническая помощь в районе представлена ЦРБ, кожвендиспансером, противотуберкулезный диспансер, МСЧ АОА «Уральская кузница», участковыми больницами, фельдшерско - акушерскими пунктами. Краткая характеристика предприятия. ОАО «Уральская кузница» - предприятие, выпускающее широкий ассортимент товаров для нужд внутреннего и внешнего рынка. В состав предприятия входят основные цеха: кузнечно-штамповочный, механический, термический, лаборатория, инструментальный, железнодорожный, автотранспортный. Профессиональные вредности: шум, вибрация, пыль, тепловое излучение, сварочная аэрозоль, ультразвук, кислоты, щелочи. Во вредных условиях труда работает 947 человек. Основные профессии – кузнецы, термисты, станочники, слесаря, сварщики, водители.  Характеристика ЛПУ Характеристика ЛПУМедсанчасть предприятия ОАО «Уральская кузница» была организована в 1992 году. Главной задачей МСЧ является медицинский контроль за состоянием здоровья работающих и оказание основного объема медицинской помощи работникам завода. МСЧ находится на территории города, на территории завода находятся фельдшерские здравпункты, оказывающие доврачебную помощь. В структуру лечебного учреждения входят: 1. Консультативно диагностическая служба. 2. Вспомогательно-диагностическая служба В консультативно–диагностических кабинетах ведут прием терапевты (2), кардиолог, невропатолог, окулист, ЛОР, гинеколог. Вспомогательно-диагностическая служба представлена клинико-биохимической лабораторией, кабинетами функциональной и ультразвуковой диагностики, физиотерапевтическим отделением, стоматологической поликлиникой, зравпунктом. Основными задачами ЛУ являются: 1.Проведение профилактических медицинских осмотров рабочих города. 2.Проведение лечебной и диагностической помощи. Характеристика кабинета функциональной диагностики Отделение развернуто в двух кабинетах, которые разделены на подкабинеты, что позволяет проводить одновременно различные обследования. Кабинеты оборудованы согласно современным требованиям технического оснащения и требованиям безопасности. Расположение аппаратуры рационально с целью максимальной пропускной способности и удобства в работе. Ведется вся необходимая документация – регистрация исследований, журнал технического обслуживания, отчеты, приказы, методические руководства. Таблица 1. Аппаратура, применяемая при диагностике
Всего в отделении 13 аппаратов. Персонал отделения каждые 6 месяцев проходит инструктаж по технике безопасности. Отделение функциональной диагностики и УЗИ проводит исследования для жителей г. Чебаркуля и Чебаркульского района. Ежедневно проводится 46 единиц исследований.  Методы исследования, применяемые в отделении: 1. Методы исследования сердечно-сосудистой системы * ЭКГ * Велоэргометрия *ЭХОКГ с допплеркардографией. *Реовазография *Ритмокардиография. 2. Методы исследования системы дыхания Оценка функции внешнего дыхания: минутный объем дыхания, определение ЖЕЛ, ФЖЕЛ, ОФВ-1, определение максимальных объемных скоростей. 3. Методы исследования желудочно - кишечного тракта: УЗИ печени, желчного пузыря, поджелудочной железы, селезенки. 4. Методы исследования выделительной системы: УЗИ почек, мочевого пузыря, предстательной железы. 5. Методы исследования эндокринной системы: Щитовидной железы, надпочечников, молочных желез. 6. Методы исследования женской половой сферы: УЗИ органов малого таза, беременной матки Штаты отделения диагностики В отделении работают 2 врача - врач функциональной диагностики и врач ультразвуковой диагностики. 2 медицинские сестры – медсестра функциональной диагностики и медсестра ультразвуковой диагностики. ОБЪЕМ РАБОТЫ ЗА 3 ГОДА Таблица 2. Распределение количества исследований по годам
В структуре исследований преобладает ЭКГ, как один из доступных, эффективных и популярных методов. Вторым по частоте использования является ЭХОКГ, как наиболее информативный метод исследования. Ежегодно увеличивается количество исследований функции внешнего дыхания. Уменьшение исследований УЗИ щитовидной железы произошло по техническим причинам (нет дублирующей аппаратуры). Анализ работы по методикам функциональной диагностики. 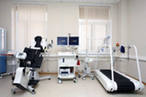 1. Электрокардиография 1. ЭлектрокардиографияЭКГ остается наиболее применяемым методом исследования в клинической кардиологии и основным инструментальным методом динамического наблюдения за состоянием больных. ЭКГ регистрируем в 12 общепринятых отведениях. При необходимости применяем дополнительные системы отведений – по Нэбу, Sv, по Слопаку, с правой половины грудной клетки, используем элементы картирования. Работаем на аппарате электрокардиографе фирмы «Сименс»(шестиканальный). Описывала ЭКГ у пациентов следующих групп: Больные ишемической болезнью сердца различных нозологических форм (постинфарктный кардиосклероз, стенокардия, нарушения ритма и проводимости, недостаточность кровообращения, острый инфаркт миокарда, больные с ЭКС). Больные с артериальной гипертензией; Больные миокардиодистрофией различного генеза; Больные кардиомиопатией (гипертрофической, дилатационной); Больные с приобретенными и врожденными пороками сердца; Больные с перикардитами; Больные с тромбоэмболией легочной артерии; Больные с пролапсом митрального клапана; Больные нейроциркуляторной дистонией; Практически здоровые пациенты (допризывники, призывники, контрактники, поступающие в военные учреждения, при проведении профосмотров). Больные хирургического, реанимационного, родильного, инфекционного, неврологического, детского отделений. Процентное соотношение основных нозологических групп заболеваний представлено на диаграмме 1 по анализу 270 ЭКГ. Схема 1. Удельный вес основных групп заболеваний при проведении ЭКГ.  Таблица 3. Процентное соотношение изменений на ЭКГ
Таким образом, в течение последнего года снизился процент исследуемых ЭКГ без отклонений от нормы; возрос процент ЭКГ с выявлением острой патологии (острый инфаркт миокарда, сложные нарушения ритма и проводимости, признаки ТЭЛА), а также увеличился процент больных с врожденными и приобретенными пороками сердца, после оперативного лечения по поводу ИБС и пороков сердца. Важное место в ЭКГ диагностике занимает выявление изменений, характерных для острого инфаркта миокарда. Отражаем варианты инфаркта миокарда (субэндокардиальный, крупноочаговый), локализацию, стадию. При обработке пленок с инфарктом нижней локализации учитываем, что в 30% случаев развивается инфаркт правого желудочка, для диагностики которого снимает дополнительные отведения с правой половины грудной клетки. При диагностике инфаркта миокарда с блокадами ножек пучка Гиса (в основном трудности при блокаде левой ножки пучка Гиса) используем общепринятые признаки (уменьшение R от V1 к V4, признак Кабрера и др.) У больных с ЭКС присутствуют изменения ST и зубца Т - синдром Шатерье. Вторичные изменения сегмента ST и зубца Т зависят не только от места стимуляции, но и других факторов. Истинный синдром Шатерье проявляется в большинстве отведений, при очаговых изменениях в ограниченном количестве отведений. Трудна диагностика инфаркта миокарда на нижней или заднее- диафрагмальной поверхности на фоне стимуляции правого желудочка. Одним из признаков диагностики инфаркта нижней локализации является выраженная зазубренность комплекса во 2, 3, AVF начальной части – эквивалент признака Кабрера. Таблица 4. Распределение ОИМ в зависимости от локализации.
Из невыявленных по ЭКГ инфарктов миокарда наибольшее количество приходится на повторные, диагностика которых затруднена из-за наличия рубцовых изменений, блокад, гипертрофии миокарда. Нарушение ритма и проводимости – наиболее частая патология – фибрилляция предсердий, экстрасистолия, эктопические правопредсердные ритмы, блокада верхней ветви левой ножки пучка Гиса, блокада правой ножки пучка Гиса, блокада левой ножки пучка Гиса. При обработки пленок с экстрасистолией обращаю внимание на изменение первого желудочкового комплекса после экстрасистолии. При определении степени выраженности экстрасистолии пользуюсь классификацией по Лауну. При трактовки изменений зубца Т,сегмента ST пользуюсь классификацией профессора Калёва.  Таблица 5. Процентное соотношение нарушений ритма и проводимости.
Дополняющими обычную электрокардиографию являются медикаментозные пробы и ортостатическая проба. Медикаментозные пробы подразделяются на провокационные и разрешающие. Провокационные фармакологические пробы по существу близки к пробам с физической нагрузкой, так как они также нарушают функциональное равновесие в сердечно-сосудистой системе и тем самым провоцируют скрытую патологию. Разрешающие пробы противоположны, по своей сути, провокационным и осуществляются препаратами, которые временно улучшают какие-либо из изучаемых функций сердечно-сосудистой системы. Пробы с атропином, нитроглицерином, обзиданом относятся к разрешающим пробам и имеют диагностическую значимость. Различные фармакологические пробы имеют свои специфические показания для их выполнения. Одним из доступных методов исследования сердечно-сосудистой системы является ортостатическая проба. Эту пробу применяют при необходимости выявить толерантность к резким изменениям положения тела в связи с условиями профессионального отбора, назначении лекарств, влияющих на перераспределение крови, при дифференциальной диагностике нейроциркуляторных расстройств.  2. Велоэргометрия. Велоэргометрию проводим на стресс-комплексе фирмы «Сименс» (электрокардиограф «Сикард 440 + велоэргометр «Эргомед 840» + жидкокристаллический монитор «Сикард 440»). Пробу проводим в кабинете, где есть полная гарантия оказания срочной и реанимационной помощи (оснащение кабинета согласно приложению №1, приказа № 163). В зависимости от целей исследования применяем различные виды нагрузок. Чаще используем ступенеобразно возрастающую прерывистую, т.к. при ней лучше техническое качество записи, реже развивается общее утомление, чаше выявляются изменения на ЭКГ. Даже при наличии клинических признаков ИБС на ЭКГ в состоянии покоя могут не регистрироваться специфические изменения(что в медицине общеизвестно), и патология органа или функциональная недостаточность больше проявляется в условиях нагрузки. Основные области применения: массовые обследования различных континентов населения с целью раннего выявления сердечно-сосудистой патологии (ИБС, артериальной гипертензии, нарушений ритма). диагностика ИБС и отдельных ее форм; выявление и идентификация нарушений ритма сердца: выявление лиц с гипертензивной реакцией на нагрузку; определение индивидуальной толерантности к физической нагрузке у больных с установленным диагнозом ИБС; оценка эффективности лечебных и реабилитационных мероприятий; экспертиза трудоспособности больных с сердечно - сосудистыми заболеваниями; профессиональный отбор; оценка прогноза. Показания к проведению пробы: наличие атипичных болей, локализующихся в грудной клетке; наличие неспецифических изменений на ЭКГ, снятой в покое, при отсутствии болевого синдрома или атипичном его характере; наличие нарушений липидного обмена (повышение общего холестерина, холестерина липопротеидов низкой плотности) при отсутствии типичных проявлений коронарной недостаточности; в этих случаях выявление «скрытой» коронарной недостаточности может указать на начальное развитие атеросклероза коронарных артерий; определение индивидуальной толерантности больных ИБС к физическим нагрузкам; подборе и оценке эффективности лечебных и реабилитационных мероприятий у больных ИБС, в том числе перенесших ИМ Абсолютные противопоказания к нагрузочному тесту: острая стадия ИМ нестабильная стенокардия, не стабилизируемая предварительной медикаментозной терапией; неконтролируемая аритмия, сопровождающаяся гемодинамическими нарушениями; аортальный стеноз с выраженной симптоматикой; острая легочная эмболия или инфаркт легких с выраженной легочной недостаточностью; неконтролируемая сердечная недостаточность 2Б и 3 ст. острый миокардит ил перикардит; острый разрыв (расслоение аорты). Относительные противопоказания к нагрузочному тесту: аневризма сердца или сосудов; выраженная гипертония (систолическое АД более 220 мм рт. ст. или диастолическое АД 130мм рт. ст. и более); тахикардия неясного генеза (частота пульса более 100 в мин); блокада ножек пучка Гиса (в связи с невозможностью оценить изменения конечной части желудочкового комплекса при нагрузке); наличие указаний в анамнезе на серьезные нарушения ритма сердечной деятельности или обморочные состояния; умеренно выраженный порок сердца (аортальный стеноз); гипертрофическая кардиомиопатия и другие формы с обструкцией выносящего тракта ЛЖ; умственная или физическая неполноценность, ведущая к невозможности проведения нагрузки или адекватной ее оценки; лихорадочные заболевания.  Таблица 6. Процентное соотношение основных методик ВЭМ исследования.
По результатам проб: положительная - у 21%, сомнительная - у 5%, отрицательная – у 74%. Нарушения ритма выявлены у 5%. Считается, что мощность переносимой нагрузки дает возможность определить степень недостаточности коронарного кровообращения, так и состояние адаптации кровообращения миокарда. По результатам пробы на толерантность у больных с ИБС выносится заключение о функциональном классе: у 65% - 2 ФК, у 35% - 2 ФК. Нарушения ритма в этой группе выявляются чаше, чем в других группах больных. При обследовании призывников у всех оценивается толерантность к физической нагрузке (высокая, средняя, низкая); тип реакции АД на нагрузку и отмечается влияние нагрузки на выявленные нарушения ритма. Нарушения ритма у призывников выявляется не более чем в 2% случаев.  Критериями прекращения субмаксимальной пробы с физической нагрузкой являются: при достижении 75% возрастной ЧСС; при развитии типичного приступа стенокардии; при появлении угрожающих нарушений ритма (частая, политопная или залповая желудочковая экстрасистолия, пароксизмальная тахикардия или пароксизмальная мерцательная аритмия); при появлении нарушений проводимости (блокада ножек п. Гиса, АВ блокада); при ишемическом смещении сегмента ST вверх или вниз от изоэлектрической изолинии на 1мм и более; при повышении систолического АД более 220мм.рт.ст., диастолического – более 110 мм.рт.ст., снижении систолического АД на 20 мм. рт.ст.; при появлении неврологической симптоматики (головокружение, нарушение координации движений, головная боль); при возникновении перемежающейся хромоты; при появлении выраженной одышки (число дыханий более 30 в мин.) или приступа удушья; при развитии резкого утомления больного, его отказе от дальнейшего выполнения пробы; как мера предосторожности по решению врача; технические сложности, не позволяющие мониторировать ЭКГ или АД. Измерения, проводимые при проведении нагрузочного теста: | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
