Патофизиология крови (анемии!). шало. Патофизиология массы крови
 Скачать 1.01 Mb. Скачать 1.01 Mb.
|
|
11. Лейкопении, их виды, причины, диагностическое и прогностическое значение. Лейкопении бывают физиологическими (во время сна, при умственных и физических перегрузках, при падении давления, при повышении аппетита и у 6% людей, как вариант нормы) и патологические (острые вирусные заболевания, гиперспленизм, хронические бактериальные инфекции, радиация, ЛП – иммунодепрессанты, цитостатики, гепатит и цирроз печени, дефицит железа и витамина В12). Механизмы: Миелопродуктивные – угнетение лейкопоэза, нарушение созревания и выхода в кровь (радиация, ЛП, цитостатики, токсины). Повреждение в кровеносном русле зрелых форм лейкоцитов иммунными АТ, токсинами и уменьшение времени циркуляции. Перераспределение – уход в ткани Повышенное выделение лейкоцитов из сосудистого русла (при хронических заболеваниях ЖКТ). 12. Ядерные сдвиги лейкоформулы, их виды, причины, диагностическое и прогностическое значение. Это изменение процентного соотношения суммы всех несегментированных к сегментированным нейтрофилам. ИЯС = МЦ%+Ю%+П% / С% = 0,05*0,08. Виды: Гипорегенеративный сдвиг влево (увеличивается только % содержания ПЯ на фоне общего незначительного лейкоцитоза) Регенеративный сдвиг влево (увеличивается % содержания ПЯ и Ю на фоне значительного лейкоцитоза). Гиперрегенеративный сдвиг влево (увеличивается % содержания ПЯ, Ю и МЦ на фоне значительного лейкоцитоза). Дегенеративный сдвиг вправо (повышается % содержание С/Я на фоне лейкопении. Неблагоприятный прогностический признак). Регенеративный сдвиг вправо (повышается % содержание С/Я на фоне лейкоцитоза. Признак выздоровления, результат прекращения гиперпродукции нейтрофилов КМ).
13. Определение гемобластозов, их классификация по цитоморфологии.  14. Классификация лейкозов по количеству лейкоцитов и по остроте течения. 14. Классификация лейкозов по количеству лейкоцитов и по остроте течения.По количеству клеток лейкозы делятся на 4 вида: - лейкемические лейкозы - свыше 50 000 в 1 мкл; - сублейкемические - от 50 до 20 тысяч; - алейкемические - от 20 до 4 тысяч; - лейкопенические - менее 4 000 в 1 мкл. По остроте лейкозы делятся на острые и хронические. Для обозначения острого лейкоза к названию клетки добавляется окончание - бласт, для хронического - окончание -цит. Это не временная, а цитоморфологическая характеристика. При остром лейкозе выражена анаплазия молодых форм, нет переходных и мало зрелых клеток. При - хроническом постепенное созревание от самых молодых до зрелых, есть все переходные формы и течение более благоприятно. Острые лейкозы не переходят в хронические, а хронические могут обостряться по типу бластных кризов. 15. Теории возникновения лейкозов: канцерогенная, радиационная, вирусная, наследственная.  Вирусная теория: лейкозогенные агенты, возможно, при условии наследственной нестабильности генетического аппарата, вызывает мутацию гемопоэтической клетки 1, 2 или 3 класса, родоначальницы опухолевого клона. 16. Патогенез лейкозов, стадии, их характеристика. Этапы: Образование доброкачественной моноклоновой опухоли (повышается резистентность нормальной кроветворной клетки к действию канцерогенов; мутация нормальной кроветворной клетки; трансформация в опухолевую; безграничная моноклональная пролиферация) Формирование злокачественной опухоли с признаками поликлоновой трансформации (повторная мутация опухолевых клеток; появляются новые субклоны; опухоль становится поликлоновой и приобретает черты злокачественной; интенсивно пролиферируют и одновременно утрачивают способность к дифференцировке). 17. Механизм осложнений при лейкозах. 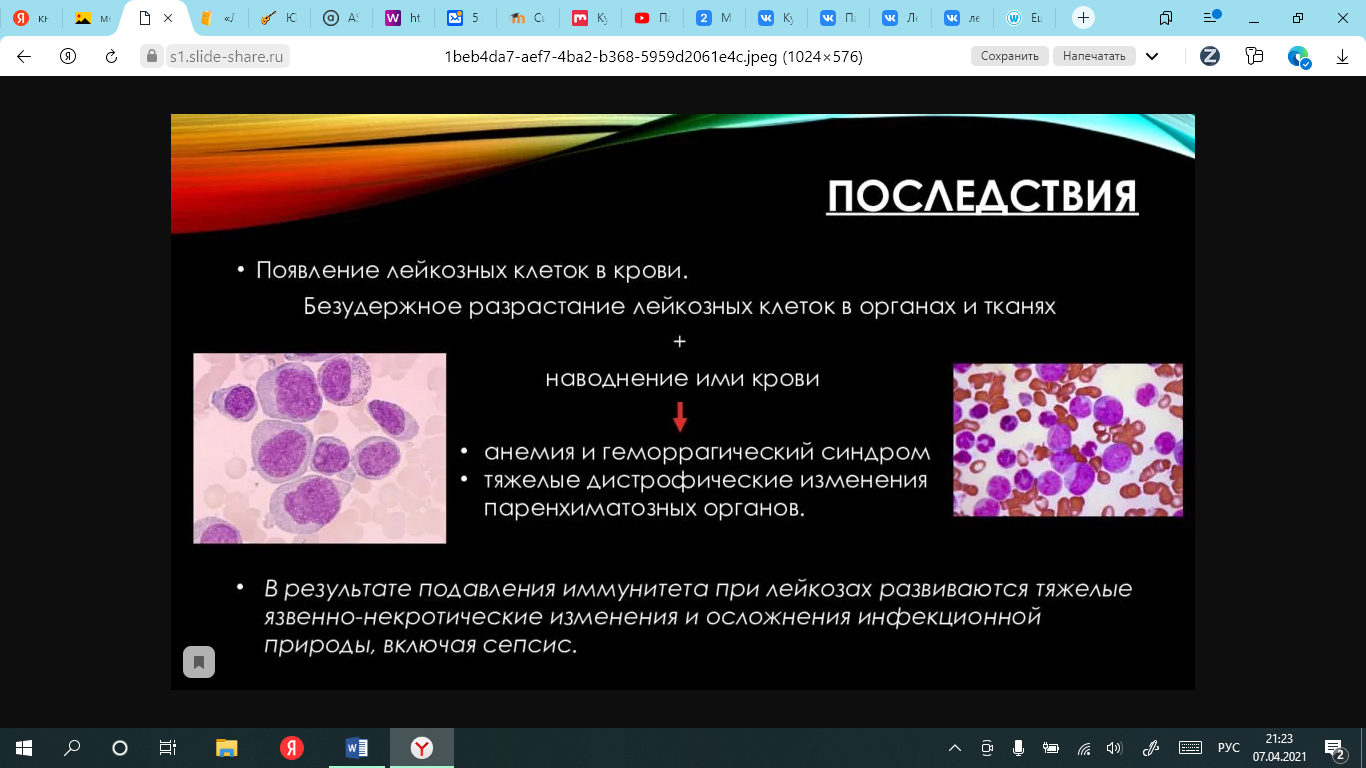 18. Отличия острых и хронических лейкозов. 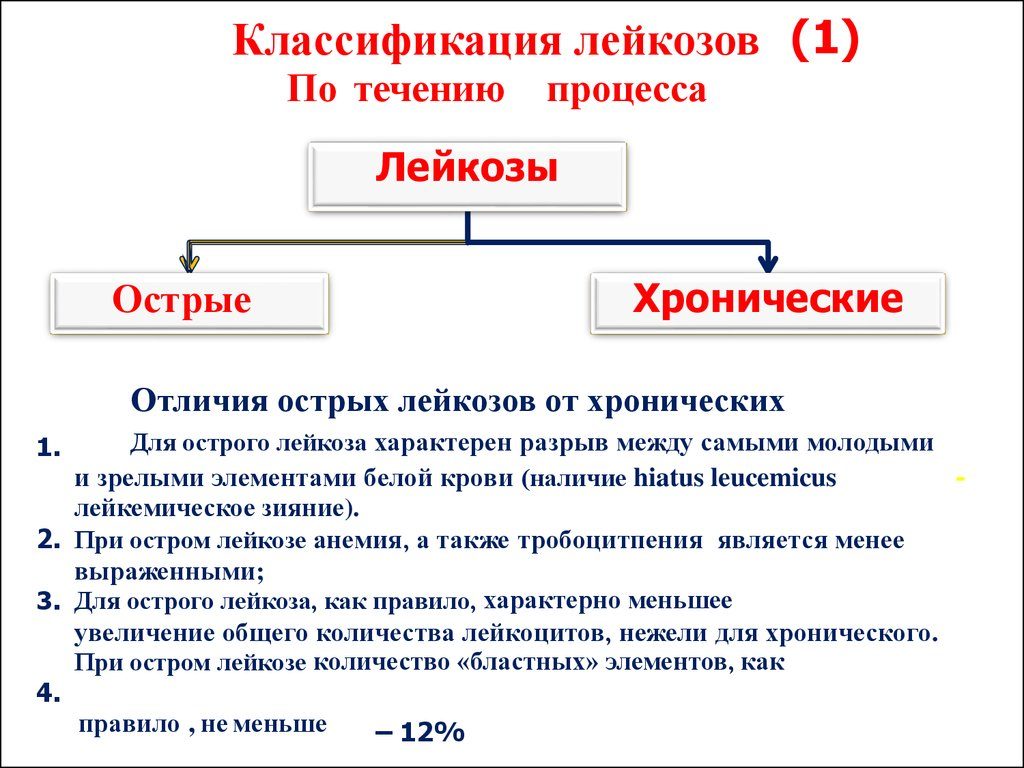  19. Характеристика и гематологическая картина острых и хронических миелолейкозов. Нелимфобластные миелогенные (миелоидные) лейкозы, подразделяющиеся на 6 основных типов. Характеристика: Выраженная инфильтрация костного мозга Значительная интоксикация Повышение температуры Чаще в молодом возрасте (дети) В крови имеются миелобласты Гисто-химически повышено содержание липидов и миелопироксидазная активность Анемия, тромбоцитопения 20. Характеристика и гематологическая картина острых и хронических лимфолейкозов. Лимфобластные лейкозы подразделяют на 3 типа в зависимости от цитологической характеристики бластов. Характеристика: Прогрессивное течение Удовлетворительное состояние больных Чаще встречаются у детей Лейкемическая и алейкемическая форма В крови имеются лимфобласты Выраженная анемия, тромбоцитопения Гисто-химически положительная шик реакция на гликоген Хронические постгеморрагические анемии возникают при небольших по объему - столовая ложка, но частых и длительных кровотечениях. Картина крови. Длительное время потеря крови компенсируется усиленным кроветворением (до 3-5% ретикулоцитов), но при истощении костного мозга число ретикулоцитов становится ниже нормы. Основным гематологическим признаком хронической постгеморрагической анемии является выраженная гипохромия эритроцитов и уменьшение их размеров, что свидетельствует о резком снижении синтеза гемоглобина из-за дефицита железа, белков, витаминов и микроэлементов. Хронические потери крови приводят к истощению депо железа, поэтому хронические постгеморрагические анемии всегда железодефицитные. Для такой анемии характерен микроцитоз. При угнетении кроветворения эта анемия может быть гипо- и арегенераторной. Гемолитические анемии характеризуются резким усилением процессов разрушения эритроцитов. Усиление распада эритроцитов может быть обусловлено: а) приобретенными или б) наследственными изменениями метаболизма и структуры мембраны, стромы эритроцитов или молекул Нв; в) повреждающим действием физических, химических, биологических гемолитических факторов на мембрану эритроцитов; г) замедлением движения эритроцитов в межсинусовых пространствах селезенки, что способствует их разрушению макрофагоцитами. При внесосудистом гемолизе может быть блокада РЭС, а при внутрисосудистом - синдром диссеминированного внутрисосудистого свертывания.
   врожденные (наследственные) ГЕМОЛИТИЧЕСКИЕ АНЕМИИ     приобретенные приобретенные
Наследственная гемолитическая анемия - наследственный микросфероцитоз или болезнь Минковского-Шоффара. Неполноценность эритроцитов при болезни Минковского-Шоффара обусловлена генуинной недостаточностью синтеза АТФ, необходимого для поддержания двояковогнутой формы эритроцитов. При снижении содержания АТФ ниже 10 % от нормы эритроциты теряют ионы калия, в них поступает избыточное количество ионов Nа+ и воды, эритроциты изменяют свою форму и превращаются в сфероциты. Кроме того, понижается их осмотическая резистентность, что связано с уменьшением содержания в мембране актомиозиноподобного белка, падением количества фосфолипидов и холестерина. Эритроциты живут 2-3 недели. Селезенка увеличена у всех больных, а печень - у половины пациентов. Картина крови при наследственных гемолитических анемиях. Отмечается усиленная регенерация эритроцитарного ростка. При частых гемолитических кризисах может быть регенераторная анемия. В мазке крови, наряду с регенеративными формами (высокий ретикулоцитоз - до 50-60 %, полихроматофилия, ядерные формы эритроцитов), находится дегенеративно измененные эритроциты малого размера -< 6 мкм (например, микросфероциты при болезни Минковского-Шоффара) или овалоциты. Костный мозг в связи с ускоренным созреванием - красный. Патогенетическая терапия - спленэктомия. Аутоиммунные гемолитические анемии возникают при изменении антигенной структуры мембраны эритроцитов при переохлаждении, ожогах, инфекциях и действии лекарственных препаратов. В патогенезе главным является разрушение эритроцитов, образование аутоантител, стимуляция иммунного ответа и образуется порочный круг (самая опасная анемия). Лечение этого процесса - подавление иммунного ответа гормонами и иммунодепрессантами. Патогенез и гематологическая характеристика. Гемолиз эритроцитов происходит внутри сосудов с образованием непрямого биллирубина. Развивается желтуха. Цветовой показатель может быть в норме или повышен. Размер эритроцитов - нормоциты и умеренный макроцитоз, пойкилоцитоз. Повышена регенерация эритроцитов, гипер- или нормохромия, повышена регенерация эритроцитов. Железорефрактерная анемия - (рефрактерный - невосприимчивый) - сидероахрестическая, сидеробластическая, железонасыщенная анемия - обширная группа анемических состояний с высоким содержанием сывороточного железа, костномозговым сидеробластозом (отложение органических и неорганических соединений железа) и рефрактерностью к лечению железом. Анемии могут быть наследственными и приобретенными. Этиология и патогенез связаны с нарушением активности ферментных систем, участвующих в биосинтезе гема. Наследственные анемии встречаются почти исключительно у мальчиков и молодых мужчин, приобретенные первичные формы чаще у пожилых лиц обоего пола, а вторичные - в любом возрасте. Картина крови: выраженная анемия (возможно снижение гемоглобина до 3 г%, эритроцитов до 1 млн в микролитре). Процент ретикулоцитов в пределах нормы. Величина эритроцитов в норме или несколько завышена за счет макроцитов. Нередко отмечается клеточный диморфизм с наличием двух популяций эритроцитов: гипохромно-микроцитарной и нормохромно-макроцитарной. Лечение и прогноз зависит от формы анемии. Формы изменения: 1. Общее число лейкоцитов, может быть лейкоцитоз (свыше 9000) или лейкопения (ниже 3500) в 1 мкл. 2. Изменение лейкоцитарной формулы. Соотношение между отдельными элементами нейтрофильного ряда называется индексом. 3. Наличие патологических форм лейкоцитов. Выделяют относительные (процентное соотношение) и абсолютные лейкоцитозы и лейкопении.
Повышенное содержание любого вида лейкоцитов в процентах (например, нейтрофилов) по отношению к количеству остальных лейкоцитов это относительный нейтрофилез, а если увеличено абсолютное содержание - то абсолютный нейтрофилез и т.д. Снижение содержания любого вида лейкоцитов в процентах - например, тех же нейтрофилов - относительная нейтропения, а снижение в абсолютных цифрах - абсолютная нейтропения, или лимфопения, монопения. Так, например, при общем количестве лейкоцитов более 20 000 в 1 мкл лимфоцитов 50%, что составляет 10 000 - это лимфоцитоз и относительный и абсолютный. При общем количестве 2000 в 1 мкл те же 50% лимфоцитов = 1000, это уже будет общая лейкопения, а лимфоцитоз только относительный. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
