К линические протоколы линические протоколы
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
ПОСЛЕРОДОВОГО КРОВОТЕЧЕНИЯ (ПРК)
(PPH – PostPartum Haemorrhage)
|
Определение
Послеродовое кровотечение – клинически значимая кровопотеря, составляющая более 500 мл при родах через естественные родовые пути и более 1000 мл при операции кесарева сечения.
Распространенность ПРК около 5% всех родов. Несмотря на усовершенствование методов лечения, послеродовые кровотечения остаются ведущим фактором материнской смертности (15-25%) и тяжелой заболеваемости.
Классификация
Раннее послеродовое кровотечение – в первые 24 часа после родов.
Позднее послеродовое кровотечение – по истечении 24 часов послеродового периода
Факторы риска
экстренное кесарево сечение
плановое кесарево сечение
задержка плаценты и ее частей в полости матки
медиолатеральная эпизиотомия
оперативные вагинальные роды
затянувшиеся роды (более 12 часов)
крупный ребенок (более 4 кг)
гипертермия в родах
Необходимо предлагать активное ведение 3 периода родов всем роженицам, так как это снижает риск ПРК (особенно тяжелых кровотечений объемом более 1000 мл) (уровень доказательности 1a).
Примечание: протокол активного ведения 3 периода смотри в протоколе нормальных родов.
Проблемы и ошибки при лечении послеродового кровотечения
заниженная оценка кровопотери из-за смешивания крови с околоплодными водами и мочой, впитывания в простыни и полотенца, недоучета крови, вылившейся в лотки и на пол;
недооценка исходного уровня гемоглобина (женщины с выраженной анемией менее устойчивы к кровопотере);
медленно и длительно продолжающееся кровотечение может остаться незамеченным, пока женщина внезапно не окажется в состоянии шока;
недооценка риска послеродового кровотечения (хотя, оценка риска в антенатальном периоде не всегда эффективно выявляет женщин, у которых может развиться ПРК);
недостаточное и/или несвоевременное (позднее) привлечение помощников из числа опытных сотрудников, заведующих отделениями, главных специалистов управления здравоохранения;
недостаточное количество препаратов крови;
отказ или задержка трансфузии препаратов крови (часто при недооценке кровопотери);
слишком позднее начало хирургического гемостаза;
несвоевременное заполнение и некачественное ведение медицинской документации.
Способы определения объема кровопотери
Визуальный метод (ошибка 30%).
Гравиметрический метод – взвешивание операционного материала (ошибка 15%).
Измерение мерной емкостью (кружка, лоток с нанесенной градуировкой).
Снижение уровня гематокрита менее 10% от исходного.
По шоковому индексу Альговера (отношение ЧСС к систолическому АД)
(не информативен при гипертензии).
Шоковый индекс
|
Объем кровопотери (% от ОЦК)
|
0,8 и менее
|
10
|
0,9 – 1,2
|
20
|
1,3 – 1,4
|
30
|
1,5 и более
|
40 и более
|
Этиология
Причинами ПРК могут быть расстройства одного из 4 базовых этиологических процессов, обозначенных как «4Т»
Этиологические факторы риска ПРК
|
«Т»
|
Этиологический процесс
|
Клинические факторы риска
|
Нарушение сократительной функции матки
(«Т» – тонус)
|
Перерастяжение матки
|
многоводие
многоплодие
крупный плод
|
«Истощение» сократительной способности миометрия
|
быстрые роды
затяжные роды
высокий паритет (>5 родов)
|
Инфекционный процесс
|
хориоамнионит
лихорадка в родах
|
Функциональные/анатомические особенности матки
|
миома матки
предлежание плаценты
|
Задержка тканей в полости матки
(«Т» – ткань)
|
Задержка частей последа
|
дефект последа
оперированная матка
высокий паритет
плотное прикрепление плаценты
приращение плаценты
|
Задержка сгустков крови в полости матки
| |
Травмы родовых путей («Т» – травма)
|
Разрывы шейки матки, влагалища, промежности
|
быстрые роды
оперативные вагинальные роды
|
Травматический разрыв матки во время кесарева сечения
|
неправильное положение плода
низкое расположение предлежащей части
|
Разрыв матки
| |
Выворот матки
|
высокий паритет
расположение плаценты в дне матки
|
Нарушения коагуляции («Т» – тромбин)
|
Врожденные заболевания (гемофилия А, болезнь Виллебрандта)
|
наследственные коагулопатии
заболевания печени
|
Приобретенные при беременности
Идиопатическая тромбоцитопения
Тромбоцитопения с преэклампсией
ДВС (преэклампсия, антенатальная гибель плода, тяжелая инфекция, эмболия околоплодными водами)
|
гематомы и/или кровоточивость (в том числе в местах инъекций)
преэклампсия, эклампсия, HELLP-синдром
антенатальная гибель плода
хориоамнионит
дородовое кровотечение
|
Лечение антикоагулянтами
|
не образуется сгусток крови
|
В каждом стационаре необходимо разработать схему привлечения
дополнительного персонала в случае возникновения тяжелого кровотечения.
Пошаговая терапия ПРК
(при кровотечении без признаков геморрагического шока)
Шаг 1
Начальная оценка
Одновременно (3a):
Мобилизация свободного персонала (позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта).
Оценка объема кровопотери.
Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым.
Катетеризация 1 или 2-х периферических вен (№№ 14-16G) для начала инфузии кристаллоидов в отношении 3:1 к объему кровопотери.
Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие).
Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость.
Установить причину
- исследовать матку (тонус, ткань);
- осмотр родовых путей (травма).
Шаг 2
Этиотропная терапия
«Тонус»
|
«Ткань»
|
«Травма»
|
«Тромбин»
|
Массаж матки
Утеротоники
Бимануальная компрессия матки
|
Ручное обследование полости матки (кюретаж в исключительных случаях)
|
Осмотр в зеркалах
Ушивание разрывов мягких тканей родовых путей
Лапаротомия при разрыве матки
Коррекция выворота матки
|
Переливание факторов свертывания (СЗП, криопреципитата, тромбоцитарной массы)
Антифибринолитики
|
Атония матки является наиболее частой причиной ПРК.
Для лечения атонии могут быть использованы следующие группы лекарств – утеротоников:
Параметры
|
Очередность введения и препараты
|
1-я очередь
Окситоцин
|
2-я очередь
Эргометрин
Метилэргометрин
|
3-я очередь
Простагландин F2α
|
Начальная доза и способ введения
|
10 ЕД в/м или
5 ЕД в/в (медленно)
|
0,2 мг в/м или в/в (медленно)
|
0,25 мг в/м
возможно в мышцу (шейку) матки
Это может быть опасно для жизни!
|
Повторные дозы
|
20 ЕД в/в капельно в 1 л раствора со скоростью 60 капель в мин
|
0,2 мг в/м каждые 15 мин
(при необходимости – 0,2 мг в/м или в/в (медленно) каждые 4 часа
|
0,25 мг каждые 15 мин
|
Максимальная доза
|
Не более 3 л жидкости, содержащей окситоцин
|
5 доз (1,0 мг)
|
8 доз (2 мг)
|
Опасные побочные эффекты
|
Расслабление мышечной стенки сосудов, снижение ОПСС
|
Периферическая вазоконстрикция (гипертензия, инсульт, бронхоспазм), тонические сокращения матки
|
Гипотония, тахикардия, увеличение частоты дыхания, тошнота, рвота, головная боль, парадоксальная реакция в виде гипертонического криза
|
Противопоказания, предупреждения
|
—
|
Преэклампсия, гипертензия, болезни сердца
|
Нельзя вводить внутривенно.
Астма
|
Бимануальная компрессия матки

Техника
Надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак.
Расположите кулак в переднем своде и надавите им на переднюю стенку матки.
Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище.
Продолжайте сдавливание, пока кровотечение не остановится и матка не начнет сокращаться.
При продолжающемся кровотечении
Одновременно:
Мобилизация всего свободного персонала (позвать на помощь дополнительно: заведующего отделением; анестезиолога-реаниматолога (если не был вызван ранее); лаборанта – повторно; специалиста, ответственного в стационаре за переливание крови).
Оценка объема кровопотери.
Оценить состояние женщины и проводить контроль жизненно важных функций организма (постоянный мониторинг АД, пульса, температуры, частоты дыхания) с ведением карты интенсивного наблюдения.
Продолжить введение кристаллоидов так быстро как возможно в отношении 3:1 к объему кровопотери. В дальнейшем программа инфузионной терапии составляется совместно с анестезиологом-реаниматологом.
Развернуть операционную (ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ).
При акушерских кровотечениях одной из основных причин неблагоприятных исходов является слишком позднее проведение хирургического гемостаза.
Провести лабораторные тесты:
- клинический анализ крови (гемоглобин, гематокрит, тромбоциты, время свертывания);
- коагулограмма;
- прикроватный тест на свертываемость.
Повернуть пациентку на бок и согреть (но не перегревать!) – поменять влажные простыни на сухие, дать дополнительное одеяло).
Обеспечить подачу кислорода через маску со скоростью 8 л в мин.
Обеспечить наличие препаратов крови: СЗП, эритромассы в необходимом количестве.
Шаг 3
Методы временной остановки кровотечения
Внутриматочная тампонада
Возможный способ – введение в полость матки баллонного катетера, который заполняется 180-360 мл физиологического раствора. Если процедура оказалась эффективной, и кровотечение остановилось, катетер может быть оставлен в полости матки на 12-24 часа.
Сдавление брюшной аорты
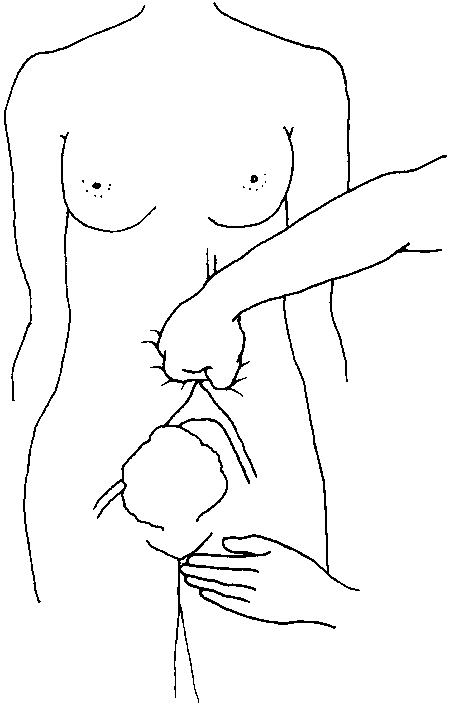
|
примените нисходящее давление сложенным кулаком брюшной аорты прямо через брюшную стенку;
точка надавливания находится прямо над пупком и немного левее;
в раннем послеродовом периоде пульсация аорты может быть легко определена через переднюю брюшную стенку;
другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления:
если пульс прощупывается, то давление, оказываемое кулаком, недостаточно и наоборот.
|
Шаг 4
Лапаротомия
(поэтапный хирургический гемостаз)
Повторить инъекцию 1 дозы (0,25 мг) простагландинов в матку.
Наложить хирургические компрессионные швы: возможно по методике Б-Линча (B-Lynch).
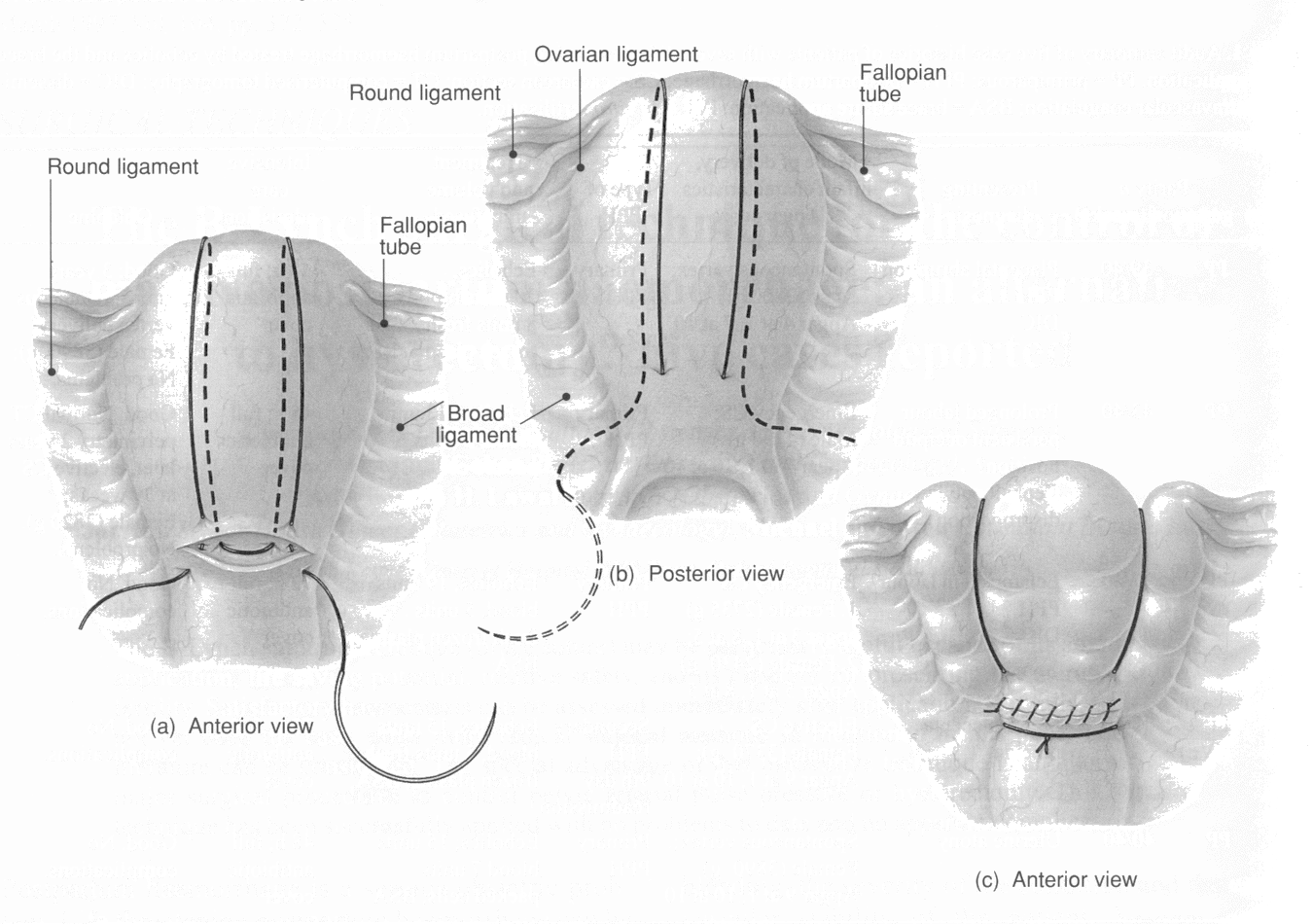
Произвести последовательную перевязку сосудов (2a).

Маточных и яичниковых артерий
(с одной или двух сторон)
|
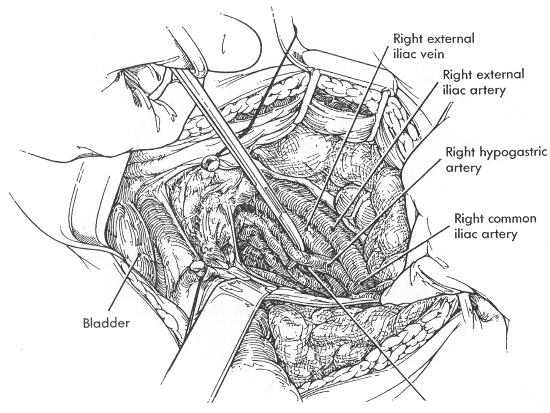
Внутренних подвздошных артерий
|
Произвести тотальную или субтотальную гистерэктомию.
Список рекомендуемой литературы
Active versus expectant management in the third stage of labour (Cochrane Review). In: The Reproductive Health Library, Issue 8, 2005. Oxford: Update Software Ltd. Available from http://www.rhlibrary.com. (Reprinted from The Cochrane Library, Issue 4, 2004. Chichester, UK: John Wiley & Sons, Ltd.).
Prophylactic ergometrine-oxytocin versus oxytocin for the third stage of labour (Cochrane Review). In: The Reproductive Health Library, Issue 8, 2005. Oxford: Update Software Ltd. Available from http://www.rhlibrary.com. (Reprinted from The Cochrane Library, Issue 4, 2004. Chichester, UK: John Wiley & Sons, Ltd.).
Prostaglandins for prevention of postpartum haemorrhage (Cochrane Review). In: The Reproductive Health Library, Issue 8, 2005. Oxford: Update Software Ltd. Available from http://www.rhlibrary.com. (Reprinted from The Cochrane Library, Issue 4, 2004. Chichester, UK: John Wiley & Sons, Ltd.).
Prophylactic use of oxytocin in the third stage of labour (Cochrane Review). In: The Reproductive Health Library, Issue 8, 2005. Oxford: Update Software Ltd. Available from http://www.rhlibrary.com. (Reprinted from The Cochrane Library, Issue 4, 2004. Chichester, UK: John Wiley & Sons, Ltd.).
The Management of Postpartum Haemorrhage A Clinical Practice Guideline for Professionals involved in Maternity Care in Scotland Pilot Edition Guideline produced in June 1998 and valid until June 2000.
Three Keys to Avoiding Postpartum Hemorrhage by Margarett Scott, CPM Midwifery Today Issue 48, Winter 1998. Reprinted in The Hemorrhage Handbook.
The B-Lynch surgical technique for the control of massive postpartum haemorrhage: an alternative to hysterectomy? Five cases reported. Christopher B-Lynch Consultant (Obstetrics and Gynaecological Surgery).
Pregnancy, Postpartum Hemorrhage, Michael P. Wainscott MD, Michael P. Wainscott MD.
Seven Ways to Control Postpartum Hemorrhage Ashley S. Roman, MD, MPH, Andrei Rebarber, MD Cont OB/GYN 48(3):34-53, 2003. © 2003 Medical Economics Company, Inc.
Uterovaginal Packing With Rolled Gauze in Postpartum Hemorrhage Case Report Posted 02/13/2004.
Massive obstetric hemorrhage Rashmi Bagga, MD; Vanita Jain, MD; Seema Chopra, MD; Jasvinder Kalra, MD; Sarala Gopalan, PhD, FRCOG Journal of perinatal Medicine Volume 31, Issue 5 (2003).
Use of a Condom to Control Massive Postpartum Hemorrhage MedGenMed Ob/Gyn & Women's Health Sayeba Akhter, FCPS, DRH, FICMCH, Mosammat Rashida Begum, FCPS, MS, Zakia Kabir, Maliha Rashid, FCPS, Tarafder Runa Laila, FCPS, Fahmida Zabeen, FCPS Medscape General Medicine 5(3), 2003. © 2003 Medscape.
Pregnancy outcome in severe placental abruption. Kayani S.I., Walkinshaw S.A., Preston C. Liverpool Women's Hospital, UK REVIEW ARTICLE.
Misoprostol in preventing postpartum hemorrhage: A meta-analysis C. Langenbach * Epidemiology and Biostatistics, School of Public Health, University of California at Berkeley, Berkeley, CA, USA International Journal of Gynecology and Obstetrics. – (2006) 92, 10-18.
Postpartum haemorrhage Gowri Ramanathana, Sabaratnam Arulkumaranb Obstetrics & Gynaecology, St. George’s Hospital, London bDivision of Obstetrics & Gynaecology, St. George’s Hospital, Blackshaw Road, London SW17 0QT, UK Current Obstetrics & Gynaecology (2006) 16, 6–13 Z . International Journal of Gynecology & Obstetrics 77 2002 267_275.
Averting maternal death and disability Preventing postpartum hemorrhage in low-resource settings M.L. McCormick, H.C.G. Sanghvi_, B. Kinzie, N. McIntosh JHPIEGO Corporation, Baltimore, MD, USA.
von Willebrand disease and pregnancy Jane Strong_ Department of Haematology, Nottingham City Hospital, Hucknall Road, Nottingham NG5 1PB,UK Current Obstetrics & Gynaecology (2006) 16, 1–5 REVIEW ARTICLE.
Postpartum hemorrhage in resource-poor settings S.E. Geller, M.G. Adams a, P.J. Kelly b, B.S. Kodkany c, R.J. Derman d a Department of Obstetrics and Gynecology (MC 808), University of Illinois at Chicago, Chicago, Illinois, USA b UMKC School of Medicine and Nursing, Kansas City, USA c J.N. Medical College, Belgaum, Karnataka, India d UMKC School of Medicine, Kansas City, USA International Journal of Gynecology and Obstetrics (2006) 92, 202—211 www.elsevier.com/locate/ijgo
Control of Postpartum and Post Abortal Haemorrhage with Uterine Packing Gulfishan Haq, Subhana Tayyab Department of Gynaecology, Dow University of Health Sciences, Karachi.
Methylergometrine and carboprost tromethamine prophylaxis for postpartum hemorrhage Singh Nisha, Singh Uma Department of Obstetrics and Gynecology, King George’s Medical Undiversity, Lucknow J Obstet Gynecol India Vol. 55, No. 4 : July/August 2005 Pg 325-328 ORIGINAL ARTICLE The Journal of Obstetrics and Gynecology of India.
Preventing Postpartum Hemorrhage: Managing the Third Stage of Labor KAREN L. MAUGHAN, M.D., STEVEN W. HEIM, M.D., M.S.P.H., and SIM S. GALAZKA, M.D. University of Virginia School of Medicine, Charlottesville, Virginia Family Physician www.aafp.org/afp Volume 73, Number 6 March 15, 2006.
Misoprostol for Prevention of Postpartum Hemorrhage: An Evidence-Based Review by U.S. Pharmacopeia (USP) Joyce Primo Carpenter, M.D., B.Sc. Pharm., USP Global Assistance Initiatives, Maryland, USA.
The Management of Postpartum Haemorrhage Scottish Obstetric Guidelines and Audit Project A Guideline Development Project initiated by the Scottish Executive Committee of the RCOG, funded by the Clinical Resource and Audit Group of the SODoH and working to the methodology of the Scottish Intercollegiate Guidelines Network A Clinical Practice Guideline for Professionals involved in Maternity Care in Scotland.
A State-Wide Assessment of the Obstetric, Anesthesia, and Operative Team Personnel Who Are Available to Manage the Labors and Deliveries and to Treat the Complications of Women Who Attempt Vaginal Birth After Cesarean Delivery American Journal of Obstetrics and Gynecology September 2002 (Volume 187, Number 3).
____________________
 |
 Скачать 0.76 Mb.
Скачать 0.76 Mb. линические протоколы
линические протоколы





