Протокол от 2017 г. Разработчик Т. В. Грехнёва. Рецензент С. А. Кочубей Пояснительная записка
 Скачать 0.55 Mb. Скачать 0.55 Mb.
|
|
Сердечные гликозиды Не улучшают прогноза больных с хронической сердечной недостаточностью и не замедляют прогрессирования болезни, но улучшают клиническую симптоматику, качество жизни, снижают потребность в госпитализациях из-за обострения декомпенсации. Ингибиторы вазопептидаз при ХСН (омопатрилат) Новая группа препаратов. Блокируют одновременно ангиотензинпревращающий фермент и фермент нейроэндопептидазу. Не уступают иАПФ по влиянию на клинику, заболеваемость и прогноз декомпенсированных больных. Однако безопасность этого вида лечения (способность снижать АД и вызывать ангионевротический отек) требует уточнения. Антагонисты рецепторов к ангиотензину II (БАЧР) Применяются в лечении ХСН только в случаях непереносимости ИАПФ. Несомненно доказан при хронической сердечной недостаточности эффект лишь - лозартана и валсартана, которым и нужно отдавать предпочтение. Нитраты В настоящее время не входят в число препаратов, используемых для лечения ХСН. На прогноз, количество госпитализаций, прогрессирование болезни они не влияют. Нитраты могут даже негативно влиять на прогноз больных с хронической сердечной недостаточностью и затруднять применение ИАПФ, т. е. снижать эффективность последних. Нитраты могут назначаться при хронической сердечной недостаточности лишь при наличии доказанной ИБС и стенокардии (если эффективны только нитраты). Во всех остальных случаях нитраты при хронической сердечной недостаточности не показаны. Антиагреганты в лечении ХСН Основные положения сегодня сводятся к следующему: Убедительных данных о целесообразности применения антиагрегантов для лечения ХСН нет (за исключением острого периода ИМ). При этом одновременно нарастает риск геморрагических осложнений, включая желудочно-кишечные кровотечения и геморрагические инсульты. Комбинация аспирина с ИАПФ у больных с ХСН может быть неблагоприятной из-за блокады образования простациклина (аспирином), что ослабляет эффекты ИАПФ. По этой же причине нужно избегать назначения НПВП больным с хронической сердечной недостаточностью, находящимся на лечении ИАПФ, диуретиками и альдактоном. Теоретически более оправданной выглядит комбинация ИАПФ с антиагрегантами, имеющими другой механизм действия (клопидогрел). Вопрос о целесообразности применения антиагрегантов при XCН открыт и требует дальнейших специальных исследований. Другие вспомогательные средства в лечении ХСН Применение негликозидных КТ средств при обострении хронической сердечной недостаточности, протекающей с низким сердечным выбросом и упорной гипотонией повышает риск смерти больных с хронической сердечной недостаточностью. Поэтому сегодня эти препараты не рекомендованы для лечения хронической сердечной недостаточности. Применение стероидных гормонов имеет чисто симптоматические показания в случаях упорной гипотонии и тяжелого отечного синдрома для облегчения лечения иАПФ и мочегонными. Использование статинов не противопоказано больным с хронической сердечной недостаточностью. Их назначение в общепринятых дозах позволяет предотвращать наступление декомпенсации, а назначение вместе с основными средствами лечения хронической сердечной недостаточности (пациентам с коронарной этиологией декомпенсации) - улучшать прогноз больных. В настоящее время убедительных доказательств применения цитопротекторов в лечении хронической сердечной недостаточности нет, хотя некоторые исследования в этой области запланированы. Особенности действия и применения лекарственных средств при бронхообструктивных состояниях. Бронхообструктивный синдром (БОС) - симптомокомплекс, связанный с нарушением бронхиальной проходимости функционального или органического происхождения. Клинические проявления: удлинение выдоха экспираторный шум приступы удушья малопродуктивный кашель (часто). По клиническим проявлениям протекающий латентно; с выраженной клинической картиной. По течению: острый (внезапно возникший); хронический (постоянный). По тяжести клинических и функциональных проявлений: легкий; средней тяжести; тяжелый. Бронхиальная астма (БА - хроническое воспалительное заболевание инфекцион-но-аллергической природы, протекающее с приступами бронхоспазма. Хронический воспалительный процесс приводит к повреждению эпителия дыхательных путей и развитию гиперреактивности (повышенной чувствительности) бронхов к разнообразным стимулам, среди которых могут быть распространенные в окружающей среде аллергены (в том числе, аллергены пыльцы растений, домашней пыли, пищевые аллергены и т.д.), химические вещества, инфекционные агенты, вдыхаемый холодный воздух и др. В результате при воздействии этих стимулов возникает спазм бронхов, который проявляется в виде характерных приступов удушья (экспираторная одышка). В 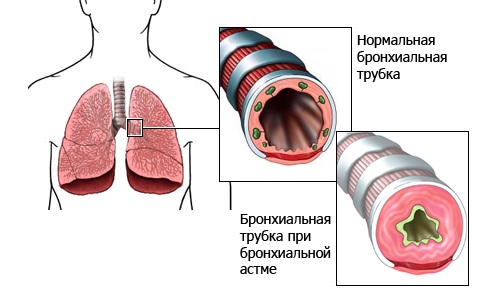 развитии заболевания значительную роль играют аллергический и аутоиммунный процессы. Аллергический компонент бронхиальной астмы развивается по механизму реакции гиперчувствительности немедленного типа. При попадании в организм антиген поглощается макрофагом и это вызывает ряд последовательных реакций, которые приводят к активации пролиферации В-лимфоцитов и их дифференцировке в плазматические клетки, продуцирующие антитела, в том числе иммуноглобулины класса Е (IgE). Антитела циркулируют в системном кровотоке и при повторном попадании в организм того же антигена, связывают его и выводят из организма. Пролиферация и дифференцировка В-лимфоцитов регулируется биологически активными веществами, называемыми интерлейкинами. Интерлейкины вырабатываются сенсибилизированными макрофагами и регуля-торными Т-лимфоцитами, так называемыми Т-хелперами (Т helper, Th). Т-хел-перы (Th0, Th2) выделяют различные интерлейкины, в том числе интерлейкин-3 и интерлейкин-4. Интерлейкин-3 увеличивает клон тучных клеток. Интерлейкин-4 стимулирует пролиферацию и дифференцировку В-лимфоцитов (а, следовательно, продукцию антител, в том числе IgE). Кроме того, интерлейкин-4 вызывает образование рецепторов к IgE в мембранах тучных клеток (и ба-зофилов), что увеличивает фиксацию IgE на поверхности этих клеток. развитии заболевания значительную роль играют аллергический и аутоиммунный процессы. Аллергический компонент бронхиальной астмы развивается по механизму реакции гиперчувствительности немедленного типа. При попадании в организм антиген поглощается макрофагом и это вызывает ряд последовательных реакций, которые приводят к активации пролиферации В-лимфоцитов и их дифференцировке в плазматические клетки, продуцирующие антитела, в том числе иммуноглобулины класса Е (IgE). Антитела циркулируют в системном кровотоке и при повторном попадании в организм того же антигена, связывают его и выводят из организма. Пролиферация и дифференцировка В-лимфоцитов регулируется биологически активными веществами, называемыми интерлейкинами. Интерлейкины вырабатываются сенсибилизированными макрофагами и регуля-торными Т-лимфоцитами, так называемыми Т-хелперами (Т helper, Th). Т-хел-перы (Th0, Th2) выделяют различные интерлейкины, в том числе интерлейкин-3 и интерлейкин-4. Интерлейкин-3 увеличивает клон тучных клеток. Интерлейкин-4 стимулирует пролиферацию и дифференцировку В-лимфоцитов (а, следовательно, продукцию антител, в том числе IgE). Кроме того, интерлейкин-4 вызывает образование рецепторов к IgE в мембранах тучных клеток (и ба-зофилов), что увеличивает фиксацию IgE на поверхности этих клеток.При взаимодействии антигена с IgE, фиксированными на поверхности тучных клеток, происходит дегрануляция тучных клеток и из них выделяются вещества, вызывающие бронхоспазм: гистамин, лейкотриены С4, D4, E4 (медленно реагирующая субстанция анафилаксии); фактор активации тромбоцитов и др., хемотоксины, вызывающие эозинофильную инфильтрацию бронхов (лейкотри-ен В4, фактор активации тромбоцитов) и другие вещества, обладающие проал-лергическим и провоспалительным действием.( Вещества с провоспалительным действием (так называемые медиаторы воспаления: гистамин, брадикинин, простагландин D2, лейкотриены, фактор активации тромбоцитов и др.), которые выделяются из тучных клеток, расширяют кровеносные сосуды и повышают их проницаемость, вызывая отек слизистой оболочки, способствуют инфильтрации слизистой оболочки бронхов лейкоцитами (в том числе эозинофилами). Таким образом эти вещества способствуют возникновению и поддерживают воспалительный процесс в бронхах. Из активированных эозинофи-лов выделяются вещества, обладающие цитотоксическими свойствами (эозино-фильные белки), что приводит к повреждению эпителиальных клеток. На этом фоне развивается гиперреактивность бронхов к факторам, вызывающим бронхоспазм. Основной стратегией в медикаментозном лечении бронхиальной астмы является подавление воспалительного процесса в дыхательных путях, а также устранение бронхоспазма средствами, расширяющими бронхи. Хроническая обструктивная болезнь легких (ХОБЛ) - хроническое неаллергическое воспалительное заболевание дыхательной системы, возникающее из-за раздражения лёгких токсичными веществами. 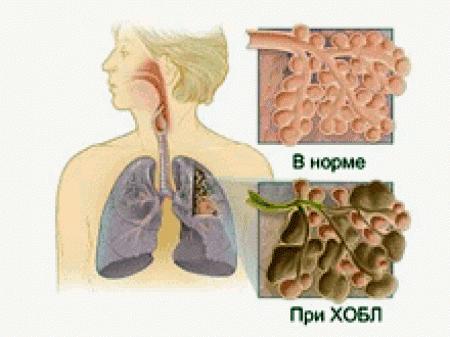 В современном обществе ХОБЛ наряду с артериальной гипертонией, ишемической В современном обществе ХОБЛ наряду с артериальной гипертонией, ишемическойболезнью сердца и сахарным диабетом составляют ведущую группу хронических забо- леваний: на их долю приходится более 30% среди всех других форм патологии человека. Всемирная Организации Здравоохранения (ВОЗ) относит ХОБЛ к группе заболеваний с высоким уровнем социального бремени, так как она имеет широкое распростране- ние, как в развитых, так и в развивающихся странах. Прогноз, составленный экспер- тами ВОЗ до 2020 г., свидетельствует, что ХОБЛ станет не только одной из самых распространенных форм патологии человека, но войдет в число лидирующих причин смертельных исходов ХОБЛ занимает существенное место в структуре болезней у лиц пожилого и стар- ческого возраста, усугубляя старческую полиморбидность, приводя к нарушению каче- ства жизни и летальности. Способы доставки лекарства в легкие (типы ингаляторов) Порошковые дозированные ингаляторы; Жидкостные дозированные аэрозольные ингаляторы, активируемые вдохом; Спейсеры –пластиковые или металлические клапаны, которые насаживаются на ингалятор. Небулайзеры -приборы, распыляющие лекарственный препарат на малые фракции. Глюкокортикоиды (глюкокортикостероиды) Глюкокортикоиды имеют сложный механизм антиастматического действия, в котором можно выделить несколько компонентов: ↓ продукцию в тучных клетках фактора активации тромбоцитов, лейкотриенов и простагландинов; ↓ подавляют синтез простагландинов в очаге воспаления; затрудняют проникновение моноцитов и лейкоцитов в очаг воспаления. Все это приводит к уменьшению воспалительной реакции, препятствует развитию гиперреактивности бронхов и возникновению бронхоспазма. Кроме того, глюкокортикоиды сенсибилизируют β2-адренорецепторы бронхов к циркулирующему в крови адреналину, в результате чего они усиливают бронхолитическое действие адреналина и бронхолитических средств, стимулирующих β2-адренорецепторы. При бронхиальной астме возможно применение любых препаратов глюкокортикоидов для резорбтивного действия (преднизолон, дексаметазон, бетаметазон и т.д.). Однако они вызывают большое количество побочных эффектов (см. лекции I курса), поэтому более целесообразным представляется использование препаратов глюкокортикоидов для ингаляционного введения. ИГК применяются с 1972 г. Беклометазон, флютиказона пропионат, будесонид, триамцинолона ацетонид, флунизолид. Эти препараты практически не всасываются в системный кровоток, вследствие чего удается избежать побочных эффектов, связанных с их резорбтивным действием. Антиастматическое действие глюкокортикоидов нарастает постепенно при их регулярном применении. Используют их обычно как средства профилактики. ПЭ ингаляционных ГК: дисфония, жжение слизистй ВДП, кандидамикоз полости рта (для профилактики следует полоскать рот теплой водой). Стабилизаторы мембран тучных клеток Кромогликат натрия (Интал) – ингаляционный препарат, Кетотифен – per os. препятствуют выходу медиаторов аллергии и воспаления, имеют профилактическое значение, эффективны у 50% больных БА, особенно эффективны при сезонной БА, устраняют стероидную зависимость. Блокаторы лейкотриеновых рецепторов Монтелукаст Зафирлукаст ПкП: профилактика приступов удушья при БА физического усилия. ПЭ: головная боль, бессонница, апатия, гриппоподобные симптомы, артралгия, миалгия, боль в животе и др. ПП: гиперчувствительность, выраженная печеночная и/или почечная недостаточность, возраст до 6 лет. Бронходилататоры (см. лекции I курса: адренергические средства, м-ХБ, ЛС, влияющие на функции органов дыхания). Особенности действия и применения лекарственных для лечения язвенной болезни желудка и двенадцатиперстной кишки. ЯБЖ и ДПК – это хроническое рецидивирующее заболевание, протекающее с образованием язвенного дефекта слизистой оболочки желудка и ДПК, склонное к прогрессированию с вовлечением в патологический процесс других органов системы пищеварения В патогенезе ЯБЖ и ДПК лежит нарушение баланса между факторами защиты и агрессии в сторону проявления агрессии за счет повышения секреции HCl и пепсина. Факторы агрессии: пепсин; HCl, желчные кислоты, НПВП, этанол, хеликобактерии, ишемия, гастрин. Факторы защиты: слизь (мукоза), простагландины, карбонат нормальный кровоток. Гастроцитопротекторы Сукральфат взаимодействует с белками некротизированных тканей, образует пленку на месте дефекта, которая сохраняется в течение 6 часов, системное действие отсутствует, доза: 1 грамм на прием за 40 минут до еды 4 раза в день и на ночь, побочные эффекты (иногда): сухость во рту и запоры. Висмута трикалия дицитрат (Денол) те же эффекты + бактерицидное действие; со слизью образует устойчивые соединения, несколько снижает количество пепсина; таблетка за 30 минут до еды и на ночь; осторожно – в пожилом возрасте; Мизопростол – аналог ПГ стимулирует факторы защиты, наиболее эффективен при язве, вызванной НПВП. Антацидные препараты Альмагель Фосфалугель Маалокс Гелусил и др. МД: нейтрализуют НСl ФЭ: противокислотный обволакивающий адсорбирующий ПЭ (при длительном применении препаратов алюминия нарушается усвоение фосфатов): остеопатии, нефропатии нарушение функции паращитовидных желез, энцефалопатии (нарушение речи, судороги, слабоумие), необратимые процессы у пожилых. М-холиноблокаторы ↓влияние ПСНС на желудок и секрецию пищеварительных желез. Атропин много системных побочных эффектов (см. м-ХБ, I курс), эффективен при ночных болях Пирензепин селективный М-ХБ (избирательное действие на желудок) в меньшей степени подавляет секрецию пищеварительных желез. Блокаторы Н2 – ГЧР Фамотидин подавляют секрецию HCl и пепсина, активизируют кровоток, повышают синтез карбоната и ПГ, восстанавливают клеточный эпителий, повышают продукцию слизи, возможна монотерапия эффективны при язве, вызванной НПВП (лечение и профилактика), сроки рубцевания 2-4 недели, иногда 4-12 недель, эффективность у 60-70% больных. ПЭ (редко): изменения со стороны крови (обратимы), дозозависимая импотенция, аритмии, короноспазм у больных ИБС. Ингибиторы протоновой помпы Омепразол Рабепразол (париет) ↓ секрецию соляной кислоты Бактерицидный (рабепразол) ПЭ: диарея, боль в животе, сухость во рту, анорексия, снижение аппетита, увеличение массы тела, депрессия, нарушение зрения или вкусовых ощущений, стоматит, усиление потоотделения. ПП: беременность. Антихеликобактерные средства денол, метронидазол, денол + метранидазол; макролиды, цефалоспорины Примеры взаимодействия ЛС, применяемых при заболеваниях ССС
|
