реферат ЛД опухолей поджелудочной железы. Реферат Лучевая диагностика доброкачественных и злокачественных опухолей поджелудочной диагностики
 Скачать 230.12 Kb. Скачать 230.12 Kb.
|
|
Московский государственный медико-стоматологический университет Кафедра лучевой диагностики Реферат Лучевая диагностика доброкачественных и злокачественных опухолей поджелудочной диагностики Выполнила: студентка 3 курса лечебного ф-та 14 группы Петровская Т.П. Преподаватель: Буланова Инна Михайловна Москва – 2009 Содержание
Введение Статистика последних лет свидетельствует о неуклонном росте заболеваемости и смертности от рака поджелудочной железы (РПЖ). Наибольшее распространение он получил в индустриально развитых странах: в США за последние 50 лет заболеваемость РПЖ возросла более чем в 3 раза по частоте и достигает уровня 9,0 на 100 000 населения, он является третьей по частоте патологией среди злокачественных опухолей желудочно-кишечного тракта (10%), занимает 4-е место в структуре причин смерти онкологических больных. В структуре всех заболеваний поджелудочной железы рак составляет около 20%. В монографии «Питание и профилактика рака: глобальные перспективы», подготовленной Всемирным фондом изучения рака и Американским институтом по изучению рака, в специальном разделе, посвященном поджелудочной железе, специалисты так оценили возможное влияние факторов питания: возможно риск возникновения опухоли увеличивает употребление мяса, холестерина, высококалорийной пищи; вероятно не влияет на риск возникновения опухолей поджелудочной железы употребление алкогольных напитков, кофе, чая. Наконец, вероятно снижает риск возникновения рака потребление фруктов и овощей. Судя по осторожности оценок («возможно, «вероятно»), достаточно весомых аргументов для оценки влияния различных факторов питания на риск возникновения опухолей поджелудочной железы специалисты не нашли. В недавней монографии МАИР (2003 г.), посвященной оценке роли фруктов и овощей в профилактике рака, ничего определенного в отношении поджелудочной железы также не было сказано. Столь же неопределенна возможная роль профессиональных факторов. Не ясна роль диабета в развитии рака поджелудочной железы. В нашей практике мы часто сталкиваемся с тем, что за 1-2 года до выявления рака поджелудочной железы у больного диагностируется сахарный диабет. До сих пор нет ясности в вопросе: является ли диабет причиной развития опухоли в поджелудочной железе или же диабет развивается на фоне опухолевого процесса? Таким образом, единственным доказанным и устраняемым фактором повышенного риска возникновения опухолей поджелудочной железы из числа перечисленных выше остается пока курение. Мы надеемся, что в ближайшие годы будет совершен прорыв в понимании причин, способствующих возникновению рака поджелудочной железы. Диагностика и лечение опухолей поджелудочной железы продолжает оставаться одной из наиболее сложных проблем онкологии. Большинство больных попадает к врачу с жалобами на боль, желтуху, необъяснимую потерю веса или недавно развившийся диабет. Эти симптомы не являются специфичными для рака поджелудочной железы, похожая симптоматика характерна и для таких заболеваний, как желчно-каменная болезнь, холангит, язвенная болезнь желудка и 12-перстной кишки, хронический панкреатит. Быстро разобраться с диагнозом может позволить только комплексное обследование. Классификация опухолей поджелудочной железы Согласно международной гистологической классификации (WHO, Geneva, 1979), опухоли поджелудочной железы подразделяются следующим образом:
Доброкачественные опухоли, ацинарный и плоскоклеточный рак; цистаденокарцинома, гормональноактивные, неэпителиальные и лимфоидные опухоли поджелудочной железы относятся к редким заболеваниям и каждое их наблюдение представляет повышенный интерес. Кистозные опухоли растут экспансивно, достигают больших размеров, сдавливая и смещая при этом окружающие органы (желудок, поперечно-ободочную кишку). Преимущественной их локализацией является тело и хвост железы. Гормоносекретирующие опухоли APUD-системы (инсулинома, глюкагонома, випома, гастринома, соматостатинома, карциноиды) в 80—90% случаев являются солитарными и хорошо отграниченными. Они исходят из гормонопродуцирующих элементов железы и составляют 0,2—0,3% всех ее новообразований, в 70—75% представлены опухолью из бета-клеток (инсулиномой). Единственным убедительным признаком злокачественности гормоносекретирующих опухолей является наличие гематогенных метастазов, чаще в печени. Протоковый рак (преимущественно высокодифференцированная аденокарцинома) составляет 80% новообразований органов панкреатодуоденальной зоны и более 90% опухолей поджелудочной железы. Клинические проявления Аденомы поджелудочной железы бессимптомны, являются операционными или аутопсийными находками. Цистаденомы и цистаденокарциномы по мере увеличения размеров, достигающих порой 20 и более см, прощупываются через переднюю брюшную стенку. Несмотря на значительные размеры опухоли, общее состояние больного длительное время остается удовлетворительным. Гормоносекретирующие опухоли, выделяя в большом количестве биологически активное вещество (гормон), который не поддается физиологическому регулированию, проявляются характерными яркими клиническими синдромами: инсулинома — гипогликемическим синдромом с гиперинсулинемией, гастринома — синдромом Золлингера—Эллисона, випома — синдромом Вернера—Моррисона, карциноид — карциноидным синдромом с гиперсеротонинемией и пр. Считается, что наиболее ярко клиническая картина карциноидов и глюкагономы проявляется при наличии метастазов в печени. Клинические проявления протокового рака поджелудочной железы разнообразны и зависят от локализации и распространенности опухолевого процесса. Патогномоничных симптомов заболевания нет. Бессимптомное течение в ранних стадиях является основной причиной позднего обращения больных к врачу и, соответственно, поздней диагностики заболевания. По мере распространения и вовлечения в опухолевый процесс окружающих органов, нервных сплетений, магистральных сосудов появляются симптомы, обусловленные самой опухолью и вторичными анатомо-физиологическими изменениями окружающих органов. К первым относятся боли в эпигастральной области с иррадиацией в спину, похудание, анорексия, анемия, общая слабость. Вторая группа симптомов более разнообразна и зависит от степени вовлечения в опухолевый процесс общего желчного и панкреатического протоков, двенадцатиперстной кишки или желудка. Рак головки поджелудочной железы обычно проявляется симптомами механической желтухи с изнуряющим кожным зудом. Положительный симптом Курвуазье (1890) — пальпируемый увеличенный желчный пузырь на фоне безболевой желтухи, — служит достоверным признаком наличия препятствия в общем желчном протоке и встречается при раке головки поджелудочной железы в 66% случаев. Рак тела и хвоста часто проявляется выраженным похуданием, болевым синдромом и сахарным диабетом. Мигрирующий тромбофлебит и тромбоэмболические осложнения при раке органов брюшной полости, впервые описанные Trousseau в 1865 году, являются паранеопластическим синдромом, наиболее характерным для слизеобразующей аденокарциномы тела и хвоста поджелудочной железы. Диагностика опухолей поджелудочной железы Постановка диагноза рака поджелудочной железы без использования современных методов диагностики (ультразвуковая томография, компьютерная томография, магнито-резонансная томография, ангиография) невозможна.Первые клинические симптомы возникают достаточно поздно и, зачастую, при далеко зашедшем опухолевом процессе. Поджелудочная железа анатомически делится на головку, тело и хвост. При локализации опухоли в головке поджелудочной железы первым симптомом заболевания, как правило, является стойкая механическая желтуха, причина которой - распространение опухоли на желчные протоки. Это грозное состояние, которое требует немедленных лечебных мероприятий для его купирования. Раньше единственным способом для разгрузки желчных протоков являлась полостная операция с созданием обходного соустья между желчными протоками и кишечником. В настоящее время, с развитием новой высокотехнологичной специальности - рентгено-эндохирургии - предпочтение отдается методикам, позволяющим произвести отток желчи из печени без открытых полостных вмешательств. При обследовании пациента с объемным образованием в поджелудочной железе врач должен решить многочисленные диагностические задачи. Значительные диагностические трудности возникают при определении характера поражения поджелудочной железы. Даже в специализированных центрах, обладающих всеми современными диагностическими возможностями, не всегда удается сделать однозначный вывод о характере поражения поджелудочной железы. Наиболее сложно отличить рак поджелудочной железы от псевдоопухолевого панкреатита. Инструментальные методы обследования, используемые для диагностики рака органов панкреатодуоденальной зоны (ПДЗ), в т. ч. и опухолей поджелудочной железы, подразделяют на неинвазивные и инвазивные. К первым относятся рентгенологическое исследование желудка и двенадцатиперстной кишки (дуоденография), ультразвуковая вычислительная томография (УЗТ), рентгеновская компьютерная томография (КТ), сцинтиграфия поджелудочной железы (СцГ), к инвазивным — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), селективная артериография (АГ), чреспеченочная портография (ЧПГ), чрескожная чреспеченочная холангиография (ЧЧПХ) и лапароскопия (ЛС). В последние годы большое внимание уделяется чрескожной прицельной биопсии (аспирации) поджелудочной железы под контролем УЗТ или КТ (ЧПБ). Использование столь обширного арсенала инструментальных методов обследования указывает на отсутствие единого информативного метода и свидетельствует о чрезвычайной сложности дифференциальной диагностики опухолей этой локализации. Каждый из этих методов имеет свою разрешающую способность и диагностическую значимость, однако только их сочетание позволяет решить вопросы топической и уточняющей диагностики, дооперационной морфологической верификации опухолевого процесса и тем самым выработать адекватную тактику лечения больных раком органов ПДЗ. Рентгенологическое исследование желудка и двенадцатиперстной кишки (дуоденография) остается наиболее доступным методом обследования больных при подозрении на опухоль поджелудочной железы, однако традиционное его использование имеет сравнительно низкую разрешающую способность (точность метода не превышает 26%) и позволяет выявлять лишь опухоли больших размеров. Разрешающая способность метода повысилась при сочетании дуоденографии с гипотонией и использовании чресзондовой дуоденографии. При поражении головки поджелудочной железы косвенные признаки могут проявляться в виде деформации антрального отдела желудка за счет вдавления опухолью его задней стенки или большой кривизны, деформации и щелевидного сужения различной степени выраженности медиальной стенки луковицы, горизонтального и вертикального отделов двенадцатиперстной кишки. При локализации опухоли в теле поджелудочной железы можно видеть вдавление задней стенки или большой кривизны тела желудка, а при опухоли хвоста поджелудочной железы – вдавление свода желудка. При прорастании опухолью головки поджелудочной железы стенки двенадцатиперстной кишки на фоне вдавления определяется участок характерной опухолевой инфильтрации в виде неподвижности слизистой, изменения ее цвета и структуры поверхности, которая становится тусклой, мелкобугристой, легко кровоточит и фрагментируется при проведении биопсии. Нередко на фоне инфильтрации выявляется изъязвление с плотным неровным дном, покрытым некротическим налетом. Решающим этапом диагностики является прицельная биопсия и взятие мазков-отпечатков с биоптатов для гистологической и цитологической верификации диагноза. При раке тела и хвоста участок прорастания может выявляться на фоне вдавления стенки или без явного его проявления. Визуально прорастание определяется либо в виде изъязвления с плотным неровным дном и инфильтрированными краями, либо в виде уплощенных экзофитных разрастаний, либо в виде сочетания экзофитных компонентов с язвенным дефектом. Рентгенологическая семиотика рака поджелудочной железы Рентгенологические признаки рака поджелудочной железы могут проявляться в виде изменений в различных отделах главного или боковых панкреатических протоков или в паренхиме железы в зависимости от локализации опухоли в головке, теле или хвосте поджелудочной железы, а также сдавления или прорастания общего желчного протока при локализации опухоли в головке железы. Можно выделить ряд основных рентгенологических признаков рака поджелудочной железы: •обструкция главного панкреатического протока, •ограниченный стеноз главного панкреатического протока, •протяженное сужение главного панкреатического протока, •изменение ветвей главного панкреатического протока, •очаговые изменения в паренхиме поджелудочной железы. При раке головки поджелудочной железы, который в подавляющем большинстве случаев сопровождается механической желтухой, патогномоничным рентгенолоическим признаком является сужение просвета внепеченочных желчных протоков различной степени выраженности вплоть до полного блока за счет сдавления или прорастания их опухолью. Наиболее часто поражается общий желчный проток, однако при значительном распространении опухоли изменения могут локализоваться и на уровне общего печеночного протока. В ряде случаев при опухоли, исходящей из краевых отделов головки поджелудочной железы, основные изменения на панкреатохолангиограммах выявляются в желчных протоках при минимальном поражении протока поджелудочной железы. При обструктивном типе на панкреатограммах выявляется полный блок главного панкреатического протока на различном расстоянии от устья в зависимости от локализации опухоли. Характерной для опухолевого поражения является конусовидная, скошенная или булавовидно расширенная культя, а также нитевидное сужение культи протока (симптом "крысиного хвоста"). 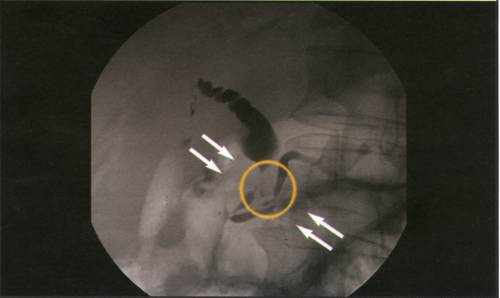 Панкреатохолангиограмма. Рак головки поджелудочной железы. Стенозирующий тип. 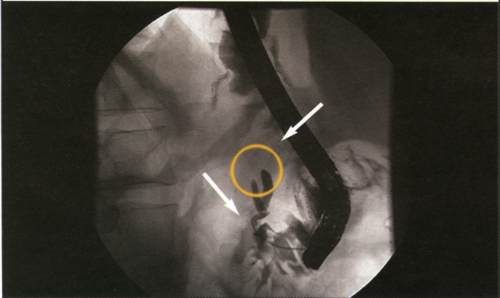 Панкреатохолангиограмма. Рак головки поджелудочной железы. Обструктивный тип. Полный блок главного панкреатического и общего желчного протоков. Сцинтиграфия (СцГ) с использованием методики двухиндикаторного исследования с 75Sе-метионином с 198Au позволяет получить изображение нормальной поджелудочной железы в 53—97% случаев. Диагностика опухоли поджелудочной железы основана на выявлении очаговых дефектов накопления индикатора или значительном снижении радиоактивности в зоне опухоли. Возможности метода ограничены отсутствием критериев различия между СцГ картиной опухоли и хронического панкреатита или кисты ПЖ, в связи с чем в 30% случаев диагноз РПЖ является ложноположительным. Диагностическая точность метода составляет 64%, причем разрешающая способность самых современных аппаратов — опухоли 3 и более см в диаметре. Ангиосцинтиграфия, в связи с анатомическими особенностями кровоснабжения железы, не улучшает результаты метода. Несмотря на малую чувствительность СцГ при опухолях ПЖ, высокая ее специфичность может быть использована в качестве скрининга, т. к. неизмененная сцинтиграфическая картина поджелудочной железы с высокой степенью надежности свидетельствует об отсутствии в ней патологических изменений. Ультразвуковая вычислительная томография (УЗТ) является приоритетным методом в диагностике заболеваний поджелудочной железы, печени, желчных протоков и желчного пузыря. Нормальную поджелудочную железу можно визуализировать с помощью УЗТ в 80% наблюдений. Метод может быть использован для скрининига РПЖ и определения группы повышенного риска развития рака органов ПДЗ. Чувствительность УЗТ при РПЖ составляет 83—93%, специфичность — 81—99%, точность около 84%. УЗТ позволяет выявлять опухоли поджелудочной железы размерами 2-3 см. К основным ультразвуковым признакам опухоли ПЖ относятся наличие объемного образования с неровными, бугристыми контурами и пониженной эхогенностью. Косвенными признаками могут служить увеличение и деформация железы, признаки механической желтухи (расширение внутрипеченочных и внепеченочных желчных протоков, желчного пузыря), а также расширение протока поджелудочной железы. В настоящее время предложен метод, эндоскопической УЗТ (ЭУЗТ) поджелудочной железы. Перспективным направлением в диагностике РПЖ является также интраоперационная УЗТ. Рак головки поджелудочной железы. В головке определяется бугристое образование сниженной эхогенности. Вирсунгов проток расширен до 7 мм. 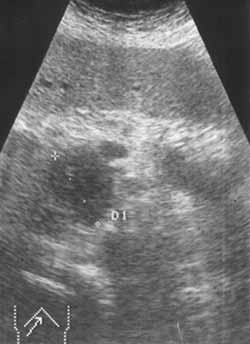 Компьютерная рентгеновская томография (КТ) нашла применение в дифференциальной диагностике опухолей органов ПДЗ. Преимуществом метода является его неинвазивность и возможность визуализации органов. К прямым признакам опухолевого поражения ПЖ относятся увеличение размеров, нечеткость контуров и деформация пораженного участка железы, негомогенность его структуры и инфильтрация перипанкреатической клетчатки, сосудов, стенки двенадцатиперстной кишки. Косвенными признаками служат расширение желчных протоков, увеличение желчного пузыря, наличие асцита, метастазов в печени и забрюшинных лимфатических узлах. При опухолях менее 3 см КТ малоинформативна, что обусловлено отсутствием различий в относительной плотности опухолевой ткани и паренхимы ПЖ. Информативность метода достигает 82—100% при РПЖ III—IV ст. В отличие от солидных опухолей, цистаденомы и кисты поджелудочной железы хорошо визуализируются с помощью КТ. 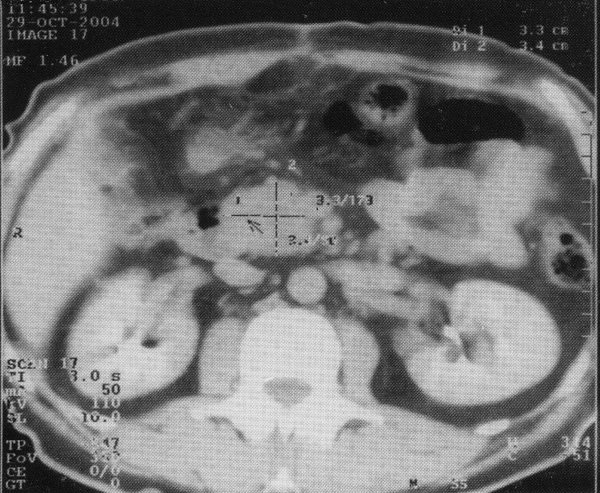 Магнитно-резонансная томография (МРТ) является методикой с высокой разрешающей способностью при опухолях поджелудочной железы. При анализе результатов этого исследования опытный специалист может сделать вывод не только о распространенности опухолевого процесса и связи его с магистральными сосудами, но и предположить гистологическую структуру новообразования. 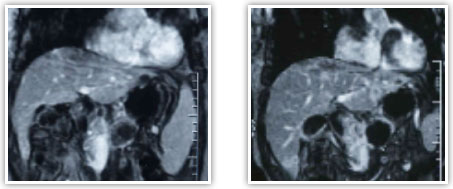 МРТ в Т1 с контрастированием гадолинием 48 летнего пациента с раком поджелудочной железы до и после лечения. При выявлении новообразований поджелудочной железы используется также позитронно-эмисионная томография К рисунку ПЭР: Применение позитронной эмиссионной томографии при раке поджедлудочной железы. Множественные очаги гиперфиксации 18F-ФДГ у пациента с аденокарциномой головки поджелудочной железы и метастазами опухоли (фронтальные срезы). Слева. Срез на уровне головки поджелудочной железы. Стрелками отмечены опухоль головки ПЖ (нижний очаг) и два метастаза в печени. Справа. Срез на уровне почки. Стрелками отмечены три метастаза в печени и метастаз в надключичный лимфатический узел. 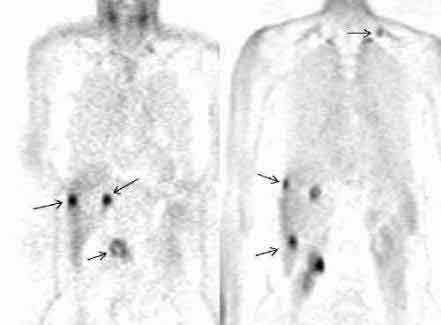 Заключение Морфологическая верификация диагноза рака ПЖ представляет большие трудности. Поэтому при диагностировании опухоли поджелудочной железы часто недостаточно применения одного метода лучевой диагностики. Только комплексное обследование с использованием всего современного диагностического арсенала, включая определение опухолевых маркеров СА-19-9 и РЭА, может позволить установить правильный диагноз. Список использованной литературы 1. Блохин Н.Н., Итин А.Б., Клименков А.А. Рак поджелудочной железы и внепеченочных желчных путей. - М.: Медицина, 1982. 2. Габуния Р.И., Колесникова Е.К.. Компьютерная томография в клинической диагностике. - М. Медицина, 1995. 3.Гарин А.М., Базин И.С. Злокачественные опухоли пищеварительной системы. М., 2003; 171–236. 4. Сафиуллин Р.Р. Роль комплексной лучевой диагностики при новообразованиях поджелудочной железы / Р.Р.Сафиуллин // Тез. докл. научно-практ. конференции молодых ученых. – Казань, 2004. – С. 85-86. 5. Тодуа Ф.И., Федоров В.Д.,.Кузин М.И. Компьютерная томография органов брюшной полости. - М. Медицина, 1991. |
