Родовые травмы. Родовые травмы и повреждения Термин родовая травма
 Скачать 64.98 Kb. Скачать 64.98 Kb.
|
  Болезни внутренних органов Родовые травмы и повреждения Термин «родовая травма» объединяет нарушения целостности (и отсюда расстройство функции) тканей и органов ребенка, возникающие во время родов. Перинатальная гипоксия и асфиксия в родах часто сопутствуют родовым травмам, но могут быть и одним из патогенетических звеньев их возникновения. Одна из причин родовых травм — акушерские пособия в родах. Продолжительная внутриутробная гипоксия, тяжелая интранатальная асфиксия увеличивают вероятность родового травматизма даже при нормальном течении родового акта. Различают родовую травму нервной системы, мягких тканей, костей, внутренних органов. Родовая травма нервной системы включает повреждения головного и спинного мозга, периферической нервной системы (акушерские парезы рук, диафрагмы, мимической мускулатуры). Значительное место в патологии новорожденных занимают переломы костей (ключицы, бедра, голени). При тяжелых родах может возникнуть травма внутренних органов, разрыв мышц с последующим кровоизлиянием. Наиболее частыми повреждениями мягких тканей является родовая опухоль и кефалогематома. Родовая опухоль (рис. 17) — это физиологическое явление, которое характеризуется отеком и расстройством кровообращения в мягких тканях головы при головном предлежании. При образовании родовой опухоли на голове она распространяется за пределы одной кости. Лечения опухоль не требует, самостоятельно проходит через 1-3 дня. Кефалогематома (рис. 18) — это кровоизлияние под надкостницу какой-либо кости свода черепа, чаще теменной или затылочной, которое может появиться лишь через несколько часов после рождения. Опухоль вначале имеет упругую консистенцию, никогда не переходит на соседнюю кость, не пульсирует, безболезненна. Поверхность кожи над кефалогематомой не изменена. В первые дни жизни кефалогематома может увеличиваться. На 2-3-й неделе жизни размеры 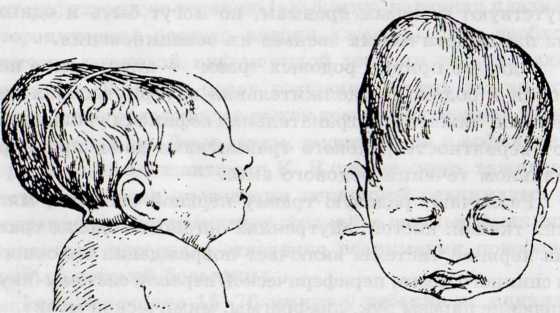   кефалогематомы уменьшаются, и полное рассасыва- Рис. 18. Кефалогематома Рис. 17. Родовая опухоль ние наступает к 6-8 неделе. В некоторых случаях возможно обызвествление, редко — нагноение. Причина кефалогематомы — отслойка надкостницы при движениях головы в момент ее прорезывания, реже при трещинах черепа. Перинатальное повреждение центральной нервной системы Перинатальная патология - это патология, возникающая с 28 недели беременности по 7 день жизни новорожденного. В настоящее время возросло число перинатальной патологии, которая ведет к поражению ЦНС: Гипоксия мозга — 47 % Аномалии (дисплазии мозга) — 28 % TORCH — инфекции — 19 % (токсоплазмоз + краснуха + цитомегаловирусы + герпес + остальные инфекции) Вирус герпеса занимает по тератогенным свойствам 2-ое место после краснухи. Наследственные заболевания обмена: фенилкетонурия (ФКУ), глактоземия, лейциноз (болезнь «кленового сиропа») Под термином «перинатальное повреждение ЦНС (родовая травма ЦНС, внутричерепная родовая травма)» подразумеваются глубокие патоморфологические изменения, прежде всего в головном мозгу в виде кровоизлияний (внутричерепные кровоизлияния) и деструкций ткани (гипоксически-ишемическая энцефалопатия). Внутричерепные кровоизлияния (ВЧК) по происхождению делятся на травматические и гипоксические. Гипоксически-ишемическая энцефалопатия (ГИЭ) — повреждение головного мозга, обусловленное перинатальной гипоксией, приводящее к двигательным нарушениям, судорогам, расстройствам психического развития. Основной причиной родовой травмы ЦНС считается острая или длительная гипоксия плода в анте- и интранатальном периоде, которая создает предпосылки для возникновения кровоизлияний в мозг. Любое неблагополучие в течении беременности у матери для плода трансформируется, прежде всего, в гипоксию. Родовая травма головного мозга и гипоксия патогенетически связаны друг с другом и, как правило, сочетаются, причем в одних случаях повреждение тканей головного мозга и ВЧК являются следствием тяжелой гипоксии, в других — ее причиной. Поражение ЦНС у новорожденных характеризуется разнообразием клинических и морфологических изменений — от легких функциональных нарушений при расстройствах гемоликвороциркуляции до грубых симптомов повреждения мозга и жизненных функций и при диффузном отеке и массивных ВЧК. Клиника. Дети с внутричерепной родовой травмой часто рождаются в асфиксии или вторичная асфиксия появляется на 3-5-й день жизни. В некоторых случаях в первые дни жизни новорожденного внутриутробные повреждения ЦНС проявляются слабо и диагностируются лишь к концу 1-й недели и позже. В течение родовой травмы ЦНС различают следующие периоды: острый (7-10 дней, у недоношенных до 1 месяца), ранний восстановительный (до 4-6 месяцев), поздний восстановительный (до 1- 2 лет) и период остаточных явлений (после 2-х лет). Клиническая картина характеризуется как общемозговыми, так и очаговыми симптомами поражения ЦНС наряду с поражением функций внутренних органов. В остром периоде заболевания преобладают общемозговые нарушения в виде синдрома гипервозбудимости или синдрома угнетения. При синдроме гипервозбудимости отмечаются двигательное беспокойство, судорожная готовность или судороги, «мозговой» монотонный крик, постанывание, повышенный мышечный тонус, ригидность затылочных мышц, тремор рук и подбородка. Синдром угнетения проявляется снижением всех жизненных функций, гипо- и адинамией, мышечной гипотонией, подавлением или отсутствием физиологических рефлексов. К очаговым признакам повреждения мозга относятся спастические парезы и параличи, симптом «заходящего солнца», напряженный взор, нистагм, асимметрия лица, мышечного тонуса, рефлексов. Наиболее часто родовая травма ЦНС сочетается с синдромом дыхательных расстройств и изменениями сердечно-сосудистой системы. Гипоксическое повреждение пищеварительной системы проявляется в виде неустойчивого аппетита вплоть до анорексии, срыгиваний или рвоты, пареза кишечника. В раннем восстановительном периоде формируются астеноневротический, гиперпгензионный или гид- роцефалъный синдромы. При астеноневротическом синдроме преобладает повышенная возбудимость, отмечаются двигательные нарушения с мышечной гипо- или гипертонией. Гипертонус может захватывать мышечные группы сгибателей и разгибателей, а также приводящие мышцы бедра. Гипертензионный синдром представляет собой сочетание симптомов возбуждения ЦНС и общей гипертензии с повышением внутричерепного давления. При спинномозговой пункции ликвор вытекает струей или частыми каплями. Темпы роста окружности головы не превышают верхней границы нормы. Гидроцефалъный синдром обусловлен избыточной секрецией ликвора или нарушением его всасывания. Клинически проявляется нарастанием размера головы, превышающим физиологическую норму (более 2 см ежемесячно в первом квартале жизни), расхождение швов черепа, выраженной венозной сетью на голове, увеличением и выбуханием большого родничка. Отмечаются повышенная возбудимость, пронзительный крик, глазные симптомы, изменяется мышечный тонус (гипо- или гипертонус). Синдромы раннего восстановительного периода в клиническом диагнозе предваряют термином «энцефалопатия», под которым объединяют болезни головного мозга, характеризующиеся его дистрофическими изменениями. В поздний восстановительный период наиболее четко определяется уровень и истинная тяжесть поражения головного мозга. Прогностически неблагоприятными является наличие симптома дряблых плеч, перекреста нижних конечностей и задержка психофизического развития. В периоде остаточных явлений наиболее тяжелым исходом повреждений головного мозга являются детский церебральный паралич, гидроцефалия, эпилепсия. Практически всегда, дети, перенесшие родовую травму ЦНС, страдают в дальнейшем головными болями. Лечение начинается с проведения реанимационных мероприятий в родзале и продолжается в палате интенсивной терапии. В острый период лечение направлено на ликвидацию отека мозга и кровотечения, создание щадящего режима. Лечебные мероприятия включают: дегидратацию (маннитол, лазикс); противосудорожную терапию (седуксен, дропе- ридол, фенобарбитал); укрепление сосудистой стенки (глюконат кальция, аскорбиновая кислота); нормализацию обменных процессов в нервной ткани и повышение устойчивости головного мозга к гипоксии (глюкоза, АТФ, липоевая кислота, альфа-то- коферол, глютаминовая кислота). Проводится посинд- ромная терапия: борьба с дыхательной и сердечно-сосудистой недостаточностью, судорогами, гипертермией. В острый период заболевания ребенку необходимо организовать тщательный уход. При этом должен строго соблюдаться охранительный режим: уменьшение интенсивности звуковых и световых раздражителей; максимально щадящие осмотры, пеленания и выполнения различных процедур; сведение до минимума болезненных назначений; «температурная защита», предупреждающая как охлаждение, так и перегревание, участие матери в уходе за ребенком. Ввиду большой потребности мозговой ткани в кислороде обеспечивают подачу кислорода. По назначению врача применяют краниоцеребральную гипотермию. Важным условием успешного лечения является естественное вскармливание. Кормят детей в зависимости от состояния — либо парентерально, либо через желудочный зонд, либо из бутылочки. Причем необходимо помнить, что в первые дни заболевания кормление грудью матери и кормление из бутылочки — чрезмерная нагрузка для ребенка. Лечение в восстановительном периоде направлено на ликвидацию ведущего неврологического синдрома, одновременно проводится рассасывающая терапия и стимуляция трофических процессов в нервных клетках (витамины группы В, церебролизин, алоэ). Применяют ноотропные препараты (пирацетам, аминалон, пантогам). Для улучшения мозгового кровообращения применяют кавинтон, стугерон, трентал. Хорошие результаты дает применение физиотерапевтического лечения, массажа, гимнастики, лечебной физкультуры. Оценка пренатальных факторов риска Риск в пренатальном периоде — это опасность гибели плода или новорожденного, возможность появления аномалий и уродств, а также развития другой патологии. Возникает он под влиянием неблагоприятных факторов со стороны организма матери, внешней среды и нарушения внутренней среды плода. При первом посещении беременной женской консультации (необходимо, чтобы она сделала это в ранние сроки беременности — до 12 недель) после клинического и лабораторного обследования следует определить, к какой группе риска она относится. Для этого можно пользоваться бальной системой оценки значимости различных пренатальных факторов риска.
К группе высокого риска относятся беременные с суммарной оценкой пренатальных факторов 10 баллов и выше, среднего риска - 5 баллов, низкого - до 4 баллов. Беременные женщины из групп высокого риска должны быть тщательно обследованы в женской консультации с привлечением смежных специалистов (по необходимости). Их наблюдение осуществляется по индивидуальному плану. В отдельных случаях решается вопрос о целесообразности сохранения беременности. Во всех группах вероятность риска определяется три раза: при взятии на учет, в середине беременности и в процессе родоразрешения. Замечено, с течением беременности группа низкого риска, как правило, к родам уменьшается, а среднего и высокого становится больше. |
