паспорт пуз. Паспорт ПУЗ (1). Руководство по внедрению пуз в организациях пмсп астана, 2016 год Актуальность хронических неинфекционных заболеваний
 Скачать 1.71 Mb. Скачать 1.71 Mb.
|
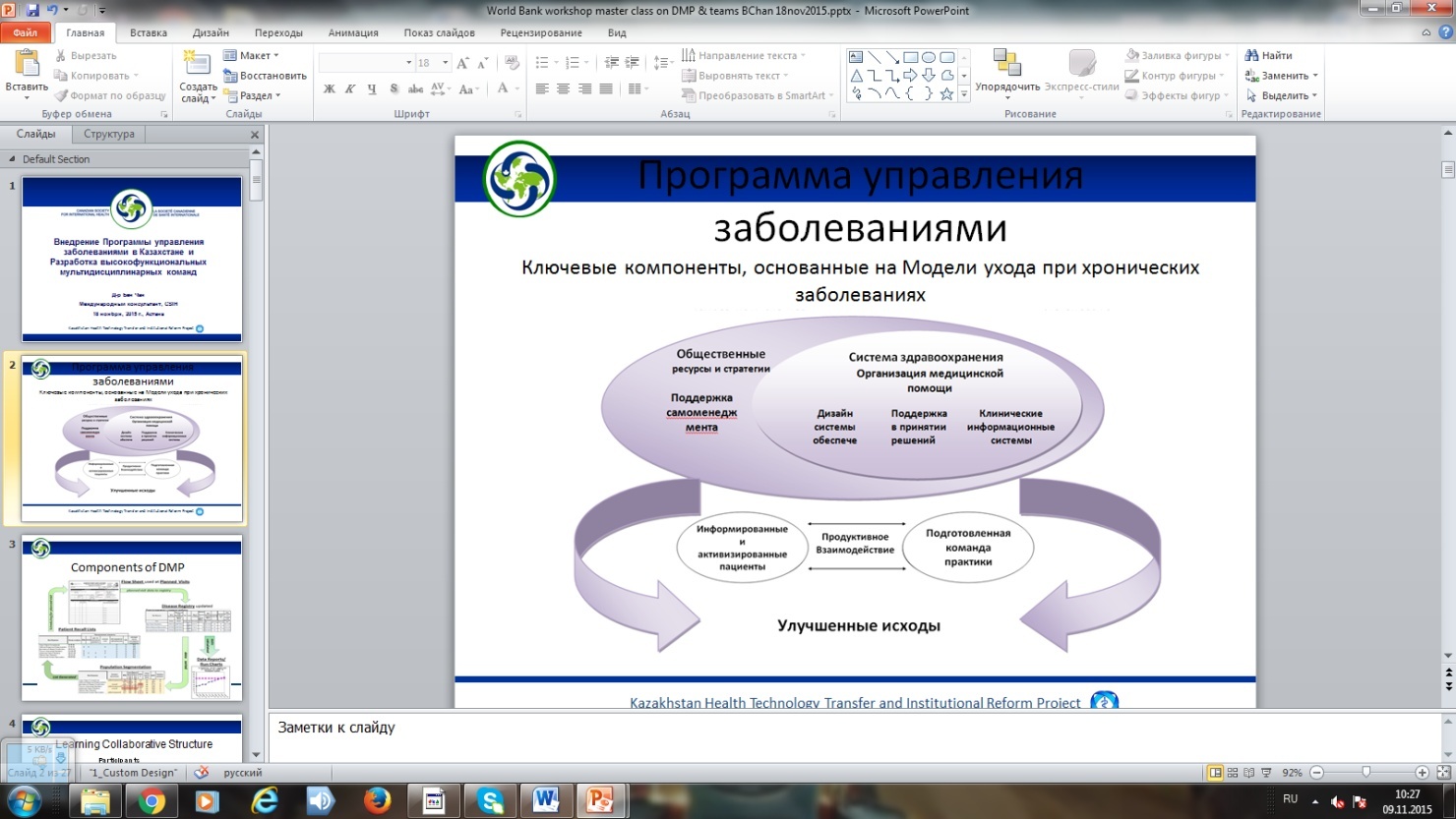
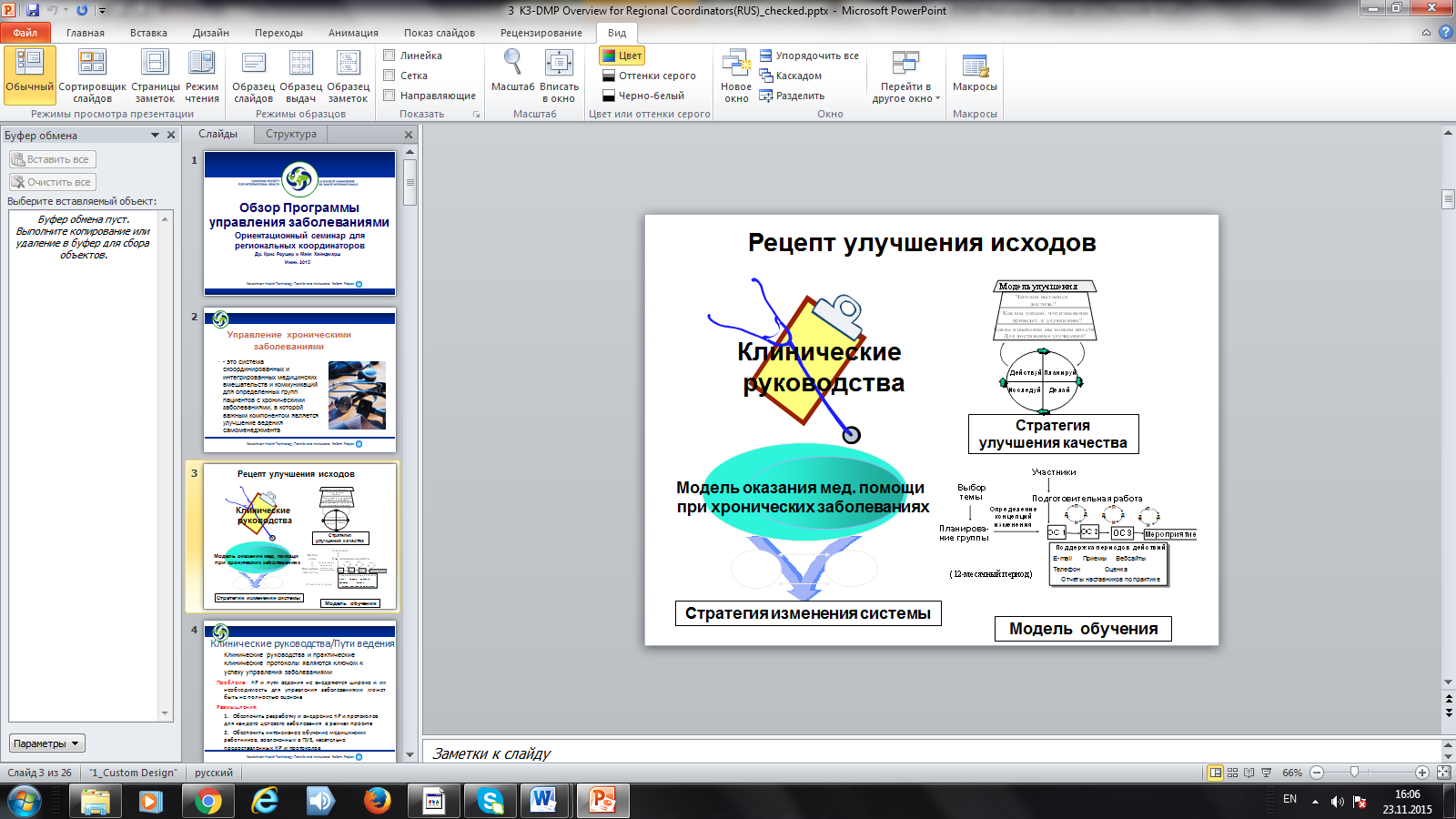
1 2 РГП «Республиканский центр развития здравоохранения» ПАСПОРТ ПРОГРАММЫ УПРАВЛЕНИЯ ХРОНИЧЕСКИМИ НЕИНФЕКЦИОННЫМИ ЗАБОЛЕВАНИЯМИ (ПУЗ) Руководство по внедрению ПУЗ в организациях ПМСП Астана, 2016 год Актуальность хронических неинфекционных заболеваний Актуальность проблем, вызванных хроническими неинфекционными заболеваниями (артериальная гипертензия, ишемическая болезнь сердца, последствия нарушений мозгового кровообращения, онкологические заболевания, хроническая обструктивная болезнь легких, ожирение, сахарный диабет, артрит, артроз) несомненна. Анализ многочисленных отечественных и зарубежных исследований подтвердил, что большинство хронических неинфекционных заболеваний, можно предотвратить. В их развитии важную роль играют личные привычки и социальные условия, модели поведения и такие факторы, как курение, нерациональное питание, потребление алкоголя, низкая физическая активность и т.д., то есть именно те факторы, которые подвержены влиянию культурной среды. Высокая распространенность факторов риска сформировала высокую распространенность хронических неинфекционных заболеваний. Именно эти заболевания возглавляют структуру заболеваемости и смертности населения Казахстана. Учитывая актуальность проблемы ХНЗ в Казахстане, с учетом международного опыта, с 2013 года осуществляется пилотное внедрение проекта управления заболеваниями среди лиц с впервые выявленной патологией ХНЗ. Целью ПУЗ является изменение менталитета медицинских работников и пациента, создание партнерских отношений, вовлеченность пациентов в управление своим личным здоровьем с созданием пациент ориентированной модели для повышения уровня здоровья и качества жизни пациентов, снижение клинических осложнений, смертности и инвалидизации населения при хронических неинфекционных заболеваниях. Программа управления заболевания Программа управления заболеваниями (ПУЗ) представляет собой многогранный, согласованный подход, направленный на оказание помощи организациям ПМСП в принятии наилучших клинических практик по хроническим заболеваниям. Хронические заболевания все чаще признаются в качестве одной из основных причин преждевременной смертности и заболеваемости в Казахстане и других промышленно развитых странах. Тем не менее, все страны мира испытывают трудности в обеспечении соблюдения клинических руководств практикующими врачами, несмотря на веские научные доказательства того, что соблюдение руководств приводят к улучшениям качества жизни и снижению смертности. Некоторые международные исследования показывают, что около 50% времени практические руководства не соблюдаются1. Программа ПУЗ основывается на "Рецепте улучшения исходов", который включает в себя четыре основных компонента: клинические руководства, модель ухода при хронических заболеваниях, модель улучшения, а также модель обучающих проектов (см. Рисунок 1). Практические руководства описывают конкретные медицинские услуги, которые приводят к улучшенным исходам, т.е. тесты, лекарственные препараты, другие услуги, а также изменения в поведении в отношении здоровья. Четыре ингредиента из рецепта подробно описаны в последующих разделах. Схема 1: Рецепт улучшения исходов
Программа управления заболеваниями – это система скоординированных и интегрированных медицинских вмешательств и коммуникаций для определенных групп пациентов с хроническими заболеваниями, в том числе клинический менеджмент и самоменеджмент. Основной концепцией ПУЗ является уход от патернализма (старой модели медицины) к пациент ориентированной модели, которая предусматривает изменение философии взаимоотношений врач-пациент и активное вовлечение пациента в процесс приятия решений по уходу за своим здоровьем. Программа управления заболеваниями включает основной перечень компонентов, взаимосвязанных и взаимозависимых между собой: Регистры и сегментация пациентов Для трех целевых хронических состояний были разработаны регистры заболеваний с соответствующими шаблонами данных (см. Приложение 1). Необходимо, чтобы был сотрудник, работающий с данными и обладающий всеми нужными навыками (например, пользование программой Excel). Для каждого индикатора устанавливаются цели и исходные данные. С помощью регистра можно создавать реестры по улучшениям и следовать им, благодаря чему в перспективе можно отслеживать улучшения и создавать основу для желаемых улучшений. Регистры также используются для сегментации населения. Проводить сегментацию населения возможно на основе предварительно отобранных критериев по "степени контроля заболеваний". Критерии основаны на индикаторах и клинических протоколах по каждому целевому хроническому заболеванию. В сегментацию включен подход, измеряющий степень уверенности пациента для управления пациентом состоянием своего здоровья. В регистрах имеется "фильтр", который помогает в проведении сегментации населения Карты наблюдения за пациентами Карты наблюдения за пациентом.Карта наблюдения за пациентом представляет собой одностраничный документ, который перечисляет всю ключевую информацию о пациенте и включает раздел, в котором медицинский работник должен во время каждого приема документировать ключевую информацию о состоянии пациента, последних лабораторных показателях и о лечении. Дизайн карты наблюдения за пациентом по существу служить в качестве «напоминания» медицинскому работнику о необходимости документировать особо важную информацию или проверять факт предоставление определенных ключевых тестов или услуг (см. Приложение 2) Запланированные приемы Запланированный уход является ключевой функцией для достижения эффективного оказания услуг в рамках ПУЗ и включает в себя поддержку самоменеджмента. Запланированный прием - это обычный механизм проведения запланированного ухода. В настоящее время, запланированные приемы проводятся, но их можно улучшить; в поликлиниках пилотных регионов, проводится тестирование по достижению улучшений. Использование карты наблюдения за пациентом по конкретному заболеванию, чтобы запланировать, а затем структурировать прием, является ключевой стратегией. Обзвон пациентов в рамках последующего наблюдения Интервалы между обзвоном пациентов должны бытьпредварительно определены для каждого сегмента населения. Система обзвона устанавливается для того, чтобы заранее выявлять и обзванивать пациентов для проведения запланированных приемов. Система обзвона может помочь определить пациентов, которые не приходили на последние назначенные приемы, часть из которых могут быть пациенты, которые были "потеряны для последующего наблюдения". Затем можно разработать стратегии повторного вовлечения таких пациентов. В настоящее время, проведение приемов информационно-разъяснительного характера у социальных работников и / или психологов является стратегией работы с такими пациентами. Стратегии клинического ухода и поддержки самоменеджмента должны описывать подход по проведению мониторинга и последующего наблюдения, необходимого для сегментов населения. Это является ключевым аспектом проактивного запланированного медицинского ухода для эффективного оказания услуг в рамках ПУЗ. Карта наблюдения за пациентом - это полезный инструмент для оказания помощи подходу по проведению мониторинга и последующего наблюдения. Групповой прием В случае такого вида группового посещения, на прием приглашаются пациенты со специфическим медицинским заболеванием с группой пациентов с таким же заболеванием. В центре внимания получение информации об общих медицинских потребностях, решаемых в кабинете соответствующего медицинского специалиста, обычно терапевта. При этом также часто присутствует и образовательный компонент. Пациенты делятся своими проблемами и стратегиями друг с другом, и таким образом, учатся друг у друга. Это является обычным видом группового приема и увеличивает возможность медицинского работника проследить пациентов из его/ее группы пациентов. Поддержка самоменеджмента Поддержка самоменеджмента пациента представляет собой комплекс мероприятий, которые медицинские работники должны проводить для того, чтобы подчеркнуть центральную роль пациента в управлении своим заболеванием, а также для поддержки пациента в изменении образа жизни таким образом, чтобы пациент чувствовал себя мотивированным и воодушевленным. Ключевые компоненты включают в себя следующее: Спроси-Расскажи-Спроси. Применение подхода "Спроси-Расскажи-Спроси" помогает пациентам рассказать в чем они заинтересованы, и оценить готовность пациента услышать совет или предложения по улучшению/изменению образа жизни. Краткие планы действий. Эта простая одностраничная форма позволяет документировать небольшие, но вполне определенные цели, которые пациент может попытаться достичь, чтобы добиться прогресса в улучшении своего образа жизни (см. Приложение 3). Индивидуальный план действий - краткий документ, который обобщает рекомендации по поведению пациента в отношении здоровья и постановке разумных целей для осуществления качественного контроля образа жизни. План также помогает пациенту определять тревожные сигналы, за которыми следует наблюдать. Индивидуальный план действий представляет собой инструмент для поддержки принятия решения, как для медицинских работников, так и для пациента (см. Приложение 4 ) Оценка уверенности. Медицинские работники оценивают общий уровень уверенности пациента в себе, используемый для оценки высшего показателя постоянной поддержки по внесению изменений в образ жизни пациента. Для внедрения ПУЗ в регионе необходимо предусмотреть основные условия, которые позволят эффективно реализовывать процесс и повлиять на качество организации процесса по оказанию медицинской помощи лицам, страдающим хроническими неинфекционными заболеваниями: Наличие качественного клинического протокола/руководства, разработанного на основе данных доказательной медицины Выбор нозологии (Артериальная гипертензия, Сахарный диабет, 2 типа, Хроническая сердечная недостаточность) Определение группы пациентов для участия в ПУЗ Отбор и наличие мультидисциплинарной команды Определение Регионального координатора в регионе Клиническое руководство/протокол, разработанный на основе научно-доказательной медицины, будет являться основным стандартом по клиническому ведению пациента, включающий вопросы диагностики, лечения и вопросы самоменеджмента пациента. В рамках внедрения ПУЗ обязательным условием для достижения клинических результатов является внедрение протокола/руководства в клиническую практику. Клинические руководства обобщают все доказательства на основе рандомизированных контролируемых испытаний и других исследований в отношении наиболее выгодных услуг для пациентов. В частности, клинические руководства описывают: тесты и исследования, необходимые для постановки правильного диагноза препараты и другие услуги, необходимые для продолжительного лечения пациента; тесты и обследования, необходимые для мониторинга прогресса, а также поведения в сторону здорового образа жизни для обеспечения оптимального здоровья. В условиях пилотного тестирования необходимо выбрать нозологию для каждой медицинской организации, принимая во внимание наличие клинического потенциала (узкие специалисты – кардиолог или эндокринолог, доступность к методам лабораторного и функционального обследования и тестирования, а также характеристики прикрепленного населения. Министерством здравоохранения РК было определено три заболевания для начала внедрения ПУЗ в Казахстане: Первичная гипертензия, Сахарный диабет, тип 2, Хроническая сердечная недостаточность. Основной целевой группой для участия в ПУЗ является группа пациентов, отобранная на основании критериев, разработанных либо по результатам предложенной мультидисциплинарной командой, либо предложенными уполномоченным органом в области здравоохранения. При определении группы пациентов по одной из нозологий необходимо разработать перечень критериев для включения в ПУЗ. В качестве критериев отбора для пациентов необходимо предусматривать следующие: а) возраст б) пол в) трудоспособное население или пенсионного возраста г) нозология д) стадия заболевания (компенсированная, субкомпенсированная, декомпенсированная), (без осложнений или наличие осложнений). Основными «игроками» в организациях ПМСП будет являться мультидичциплинарная команда, наличие которой позволит полноценное и эффективное внедрение пациент ориентированной модели. Состав мультидисциплинарной команды может отличаться от других наличием тех или иных специалистов в зависимости курируемой нозологии. В каждой МДК должен быть определен лидер или субкоординатор, который будет регулировать процесс работы МДК на уровне поликлиники. Субкоординатор должен быть основной ключевой фигурой, который будет отслеживать прогресс внедрения ПУЗ в организации ПМСП, собирать заседание членов МДК по мере необходимости или появления вопросов, требующих обсуждения или решения в команде. Субкоординатор является основным помощником для Регионального координатора. Организации ПМСП могут самостоятельно набирать нужное количество членов мультидисциплинарных команд, но рекомендуемое число для тестирования одного заболевания составляет 7-9 человек. Примерный перечень специалистов: Врач общей практики Врач-терапевт Врач-эндокринолог (офтальмолог, невропатолог, кардиолог, хирург....) Медицинская сестра Специалисты Школ здоровья Эксперт по внутреннему аудиту Психолог Социальный работник Статистик .................(предложите самостоятельно при необходимости). Роли в команде В рамках смены парадигмы от ранее существовавшей эпизодической пассивной системы ухода к проактивной запланированной системе ухода, с целью удовлетворения потребностей людей с хроническими заболеваниями в обычном медицинском обслуживании должна произойти смена ролей. Эта смена включает в себя: Врачи: Переход от оказания медицинского ухода узкими специалистами к оказанию медицинского ухода терапевтами. В настоящее время это является частью национальной стратегии Казахстана, и данный процесс уже начал происходить в пилотных регионах как вне, так и в рамках ПУЗ. Мультидисциплинарные команды: От врачей к другим членам мультидисциплинарной команды, в частности, к медсестрам, для выполнения большего объема именно медицинских функций. Внутри мультидисциплинарной команды, различные ее участники могут выполнять большее количество стандартных функций при поддержки, если необходимо "пересекающегося по областям обучения", особенно для выполнения функций в рамках ПУЗ. Неклинический персонал может выполнять такие функции, как заполнение регистров и обзвон пациентов. Внутри мультидисциплинарных команд - Определение ролей в команде по оказанию поддержки самоменеджмента, которая в настоящее время тестируется в пилотных регионах ПУЗ. Для эффективной координация работы по внедрению ПУЗ в регионе будет регулироваться Региональным координатором. Региональный координатор – это основное ключевое лицо для мультидисциплинарных команд (МДК) и представителями управлений здравоохранения. Региональный координатор должен оказывать консультативную и практическую помощь МДК или отдельным ее членам, проводить мониторинг и анализ внедрения проекта в регионе. Для Регионального координатора должно быть разработано техническое задание, которое может выглядеть следующим образом: Координация работы по внедрению Программы по управлению неинфекционными заболеваниями в регионе Осуществление взаимодействия с Национальным координатором, Управлением здравоохранения региона, международной консалтинговой компании и медицинскими специалистами, участвующими в реализации ПУЗ Содействие медицинским организациям по внедрению ПУЗ совместно с международными консультантами Обеспечение преемственности в координации деятельности лечебно-профилактических организаций и других служб (ЗОЖ, НПО, ЛИАЦ и др.), участвующих в реализации мероприятий ПУЗ Оказание организационно-методической и технической помощи в проведении ситуационного анализа и существующей практики, картирование медицинских организаций Помощь в организации встреч и обучении медицинского персонала (формирование аудитории слушателей, обеспечение обучающими материалами, оргтехникой и т.д.) Оказание помощи в формировании мультидисциплинарной команды и разработке функциональных обязанностей Участие в разработке рекомендаций по внедрению ПУЗ в пилотных регионах Участие в работе Координационного Совета Оказание помощи во взаимодействии и внедрения мероприятий по ПУЗ на всех уровнях оказания медицинской помощи Совместное участие в проведении совещаний по ПУЗ Консультирование и оказание методической поддержки медицинскому персоналу, участвующему в реализации ПУЗ Помощь в проведении мониторинга и сбора информации для анализа При внедрении ПУЗ в регионе, безусловно, могут возникать проблемы и вопросы организационного и практического характера, обсуждение и решение которых осуществляется на уровне Регионального координационного комитета. Региональный координационный комитет (РКС) – это региональный/местный организационный орган, призванный обсуждать, решать возникшие вопросы в МДК, в организациях ПМСП и решать их для преодоления барьеров. В состав РКС могут входить следующие представители: Представители управления здравоохранения, председатель Региональный координатор Субкоординаторы/лидеры МДК Главные внештатные специалисты Врачи-эксперты ………….. (предложите самостоятельно) Для функционирования РКС необходимо разработать и утвердить график заседаний. По итогам каждого заседания необходимо готовить протокол заседания. В целях эффективной реализации ПУЗ в рамках внедрения программы разработана система индикаторов для каждого заболевания. Для хронического заболевания существуют свои индикаторы, на основе которых необходимо сосредоточить усилия для того, чтобы достичь улучшений в клинических и функциональных исходах, а также исходов здоровья населения. Предварительный набор индикаторов для регионов ПУЗ был отобран на основе международного опыта и текущих клинических руководств, используемых для целевых хронических заболеваний. Очень важно создать систему измерения для отслеживания целей по улучшению по каждому индикатору. Такая система измерений должна быть автоматизирована с помощью информационных технологий, особенно в плане Электронных медицинских записей (ЭМЗ), которые будут использоваться в практике/клинике. Это обеспечит немедленную обратную связь между поставщиками услуг и пациентами по достижению целей в ведении заболевания и самоменеджмента. Такие системы уже доступны и используются во многих международных сферах. Список индикаторов по Программе управления хроническими неинфекционными заболеваниями (ПУЗ) Артериальная гипертензия Измерение исходов: % пациентов < 80 лет с первичной гипертензией с уровнем АД <140/90 на последнем приеме % пациентов > 80 лет с первичной гипертензией с уровнем АД <140/90 на последнем приеме Измерение процесса: % пациентов с первичной гипертензией с зафиксированным показателем АД на последнем приеме % пациентов с первичной гипертензией с задокументированной целью и планом действия по самоменеджменту % пациентов с первичной гипертензией с задокументированной оценкой курения за последние 12 месяцев % пациентов с первичной гипертензией употребляющих табак и проконсультированных по отказу от табакокурения за последние 12 месяцев. Примечание: цели должны определяться на основании исходных данных и доступности диагностических и основных лекарственных средств.
Сахарный диабет 2 типа Целевая аудитория: Взрослые старше 18 лет, больные сахарным диабетом 2 типа Измерение исходов: % пациентов с сахарным диабетом с уровнем гликированного гемоглобина < 7 % пациентов с сахарным диабетом с уровнем гликированного гемоглобина < 9 % пациентов с сахарным диабетом и ССЗ с уровнем ЛПНП<1.8 % пациентов с сахарным диабетом и без ССЗ с уровнем ЛПНП <2.5 Измерение процесса: % пациентов с сахарным диабетом, имеющих задокументированную цель и план действий по самоменеджменту % пациентов с сахарным диабетом, прошедших ежегодный осмотр стоп % пациентов с сахарным диабетом, которым назначалось прохождение лабораторного исследования на уровень гликированного гемоглобина за последние 6 месяцев % пациентов с сахарным диабетом, которым назначалось прохождение лабораторного исследования на уровень ЛПНП за последние 12 месяцев % пациентов с сахарным диабетом, принимающих статины в настоящее время % пациентов с сахарным диабетом, которым назначалось прохождение лабораторного исследования на уровень САК в прошлом году (исключая пациентов, которые принимают АПФ/БРА) % пациентов с сахарным диабетом, у которых задокументирована оценка курения за последние 12 месяцев % пациентов с сахарным диабетом, употребляющих табак и которым было предоставлено консультирование по отказу от табакокурения за последние 12 месяцев % пациентов с сахарным диабетом, прошедших ежегодный осмотр офтальмолога на ретинопатию. Примечание: Цели должны определяться на основании исходных данных и доступности диагностических и основных лекарственных средств.
Хроническая Сердечная Недостаточность Целевая аудитория: Взрослые старше 18 лет с ХСН Измерение исходов: % пациентов с ХСН госпитализированных за последние 12 месяцев Измерениепроцесса: % пациентов с ХСН с дисфункцией левого желудочка (с фракцией выброса <40% по данным ЭхоКГ) и принимающих ингибиторы АПФ или БРА % пациентов с ХСН с дисфункцией левого желудочка (с фракцией выброса <40% по данным ЭхоКГ), принимающих бета-блокаторы % пациентов с ХСН с дисфункцией левого желудочка (с фракцией выброса <35 % по данным ЭхоКГ) от II до IV функционального класса по критериям Нью-Йоркской ассоциации кардиологов, принимающих спиронолактон % пациентов с ХСН, прошедших исследование ЭхоКГ при диагностировании дисфункции левого желудочка % пациентов с ХСН с АД, измеренным на последнем приеме врача % пациентов с ХСН с задокументированными целями и планом действий по самоменеджменту % пациентов с ХСН с задокументированным статусом курильщика за последние 12 месяцев % пациентов с ХСН, употребляющих табак и проконсультированных по отказу от табакокурения за последние 12 месяцев Примечание: Цели должны определяться на основании исходных данных и доступности диагностических и основных лекарственных средств.
Координация работы Для эффективного внедрения ПУЗ второго этапа тестирования Министерством здравоохранения и социального развития была предложена структура ключевых позиций и специалистов, которые ответственны за процесс реализации Программы в семи пилотных регионов с последующим расширением в 2017 году.
1 2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


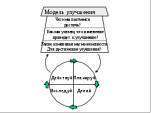 одель улучшения
одель улучшения