Синдром длительного сдавления. Синдром длительного сдавления
 Скачать 196.81 Kb. Скачать 196.81 Kb.
|
|
Синдром длительного сдавления (СДС) – (синонимы: краш-синдром, травматический токсикоз, компрессионная травма, синдром размозжения— возникающий вследствие продолжительного нарушения кровоснабжения (ишемия) сдавленных мягких тканей. Причина - сжатие конечностей, реже туловища тяжелыми предметами, обломками зданий, горной породой. Возникает при землетрясениях, обвалах, а также при дорожно-транспортных происшествиях, железнодорожных катастрофах. Негативное влияние травматического токсикоза характеризуется сочетанием трех факторов: -интенсивного болевого синдрома; -тяжелой потери плазмы, возникающей вследствие выхода жидкой части крови сквозь сосудистую стенку в поврежденные ткани; -травматической токсемии, развивающейся в результате интоксикации организма веществами тканевого распада. Длительный болевой синдром вызывает развитие травматического шока (общая тяжелая реакция организма при массивной травме тканей и кровопотере). Интенсивная потеря плазмы сопровождается сгущением крови, что вызывает тромбоз мелких сосудов. Тяжелая интоксикация при краш-синдроме обусловлена адсорбцией значительного количества продуктов тканевого распада травмироваными мышцами. После устранения сдавления из тканей освобожденной конечности в кровеносную систему в значительном количестве проникают ионы калия, провоцирующие развитие аритмии, а в тяжелых случаях - прекращение функционирования жизненно важных органов. Поврежденные ткани в дальнейшем теряют в высоких дозах миоглобин, калий, фосфор и креатинин. После поступления токсических веществ в кровь у пациента наблюдается развитие ацидоза и нарушение гемодинамики, при этом проникший, в значительном количестве в крови миоглобин провоцирует повреждение и закупорку почечных канальцев, что становится причиной возникновения острой почечной недостаточности. Клиническая картина.
Выделяем 3 периода: 1. Ранний (1-2сут) – травматический шок: болевые реакции, эмоциональный стресс, непосредственные последствия плазмо- и кровопотери. Возможно развитие гемоконцентрации, патологических изменений в моче, повышение остаточного азота крови. Отмечается: болевой шок, общая слабость, бледность кожи, артериальная гипотония и тахикардия. 2. Промежуточный (3-10сут) - острая почечная недостаточность. Отек освобожденной конечности продолжает нарастать, образуются пузыри, кровоизлияния. При исследовании крови обнаруживается прогрессирующая анемия, гемоконцентрация сменяется гемодилюцией, уменьшается диурез, растет уровень остаточного азота. Если лечение оказывается неэффективным, развиваются анурия и уремическая кома. Отмечается: глубокое оглушение, сопор, моча приобретает бурую окраску, прогрессирует олигоанурия, развиваются инфекционные осложнения. 3. Поздний (10сут-2мес) - некрозы тканей, гнойные осложнения. На фоне нормализации функции почек, положительных сдвигов в белковом и электролитном балансе остаются тяжелыми изменения со стороны пораженных тканей. Это обширные язвы, некрозы, остеомиелит, гнойные осложнения со стороны суставом, флебиты, тромбозы и т.д. Нередко именно эти тяжелые осложнения, которые подчас заканчиваются генерализацией гнойной инфекции, приводят к летальному исходу. Первая помощь 1)Введение обезболивающих (промедол, омнопон, морфин, анальгин) либо любые обезболивающие спазмолитики (но-шпа, кетанал, анальгин), седативных и антигистаминных средств 2)Обязательное наложение жгута выше уровня сдавления. 3)Освобождение пострадавшего. Затем быстрое тугое бинтование конечности эластичным или обычным бинтом, после чего снимается жгут. 4)Холод (обкладывание льдом) на повреждённый участок. 5)Иммобилизация конечности при подозрении на перелом с помощью шин Крамера, вакуумных шин. Доврачебной помощи активно можно использывать любые подручные средства. Материалом для шины может служить свернутая газета, журнал, кусок дерева, фанеры и.тд. Наложите шину в том положении на сломанную конечность, в котором она находится. 6)Обработка ран (с помощью перекиси водорода) и наложение асептической повязки на ссадины, раны при их наличии. 7)Противошоковые мероприятия (в\в инфузии, гормоны) 8)Обильное питье при отсутствии повреждений органов брюшной полости. 9)Оксигенотерапия (доступ свежего воздуха, кислорода). 10)Транспортировка в лечебное учреждение на носилках с соблюдением правила «золотого часа» (доставка пациента в операционную в течение часа от момента получения травмы) Квалифицированная хирургическая помощь. Первичная хирургическая обработка раны. Борьба с ацидозом - введение 3-5% раствора бикарбоната натрия в количестве 300-500 мл. назначают большие дозы (15-25 г в день) цитрата натрия, обладающего способностью ощелачивать мочу, что препятствует образование миоглобиновых осадков. Показано также питье бльших количеств щелочных растворов, применение высоких клизм с бикарбонатом натрия. Для уменьшения спазма сосудов коркового слоя почек целесообразны внутривенные капельные вливания 0.1% раствора новокаина (300 мл). в течение суток вводят в вену до 4 л жидкости. Специализированная хирургическая помощь. Дальнейшее получение инфузионной терапии, новокаиновые блокады, коррекция обменных нарушений. Также производится полноценная хирургическая обработка раны, ампутация конечности по показаниям. Выполняется экстракорпоральная детоксикация - гемодиализ, плазмафферез, перитонеальный диализ. После ликвидации острой почечной недостаточности лечебные мероприятия должны быть направлены на быстрейше восстановление функции поврежденных конечностей, борьбу с инфекционными осложнениями, профилактику контрактур. Производятся оперативные вмешательства: вскрытие флегмон, затеком, удаление некротических участков мышц. В дальнейшем применяются физиотерапевтические процедуры и лечебная физкультура. К главным показателям жизненно важных функций относятся:
Травматический шок – остро возникающая несостоятельность кровообращения в результате чрезмерного физического воздействия с критическим расстройством тканевой перфузии, ведущей к дефициту кислорода в тканях, повреждению клеток и нарушению функции органов. Общие принципы оказания помощи при травматическом шоке: − Остановка кровотечения (при возможности). − Устранение нарушений витальных функций. − Восполнение ОЦК. − Анестезия и адекватная травме аналгезия. − Транспортная иммобилизация. 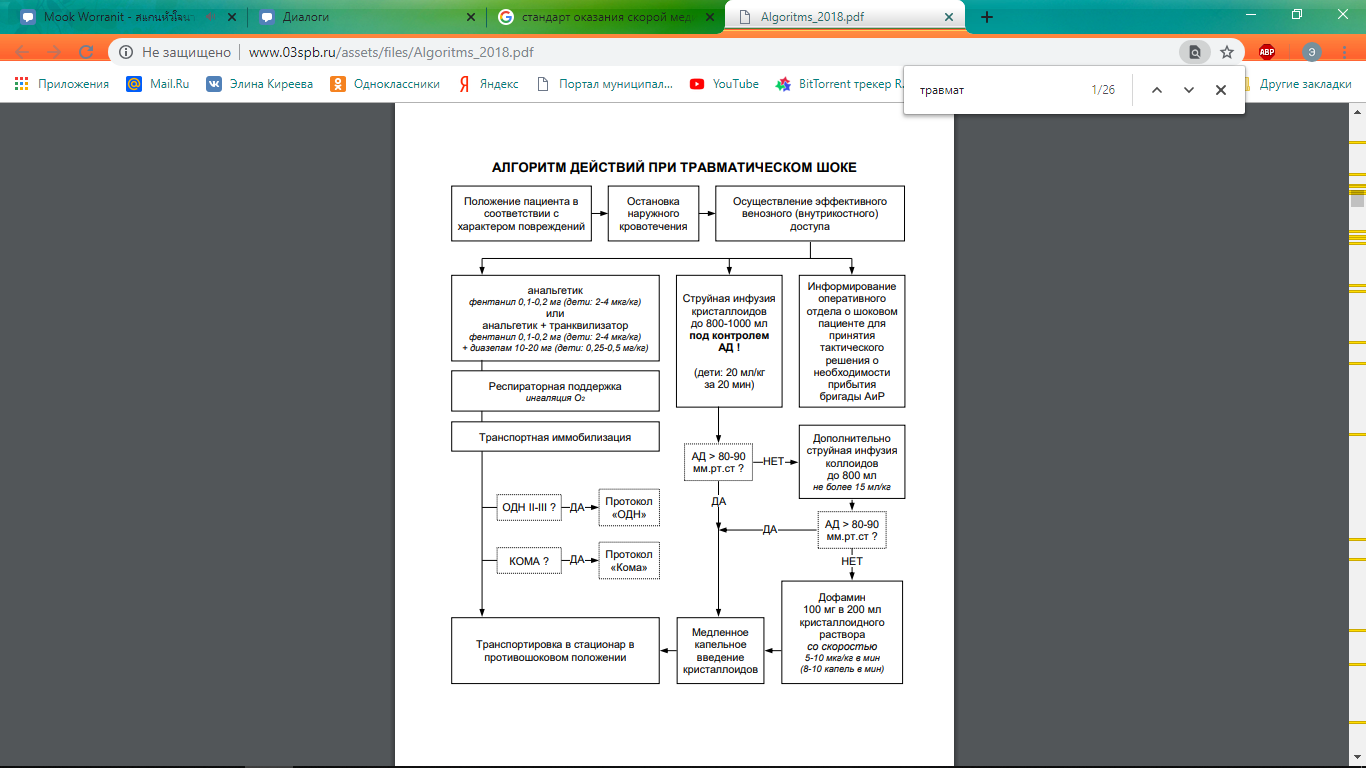 − Коррекция нарушения газообмена. − Скорейшая транспортировка в стационар с соблюдением правила «золотого часа» (доставка пациента в операционную в течение часа от момента получения травмы) Медицинская помощь при травматическом шоке на месте чрезвычайной ситуации Первоначально необходимо, по возможности, выяснить причину травматического шока. Развитие шока следует ожидать у пострадавшего с множественным повреждением костей, нижних конечностей, ребер, таза, при открытых переломах с обширными размозжениями мягких тканей, при глубоких ожогах, при повреждении внутренних органов и т.д. Основные принципы оказания первой помощи при внезапной потере пострадавшим сознания или остановке сердца соответствуют таковым при травматическом шоке. Оказываем реанимационные действия. В целях предупреждения шока или снижения шокогенности травмы необходимо максимально устранить действие основных повреждающих факторов и выполнить следующие мероприятия первой помощи: 1. Устранить причину асфиксии. Нарушение дыхания может развиться при механической асфиксии, торакальных травмах. В первую очередь необходимо обеспечить проходимость верхних дыхательных путей (очистить носовые ходы и полость рта от закупорки кровью, рвотными массами и др., зафиксировать язык при его западении). 2. Остановить наружное кровотечение. При артериальном кровотечении показано наложение жгута, а при венозном и капиллярном – давящей повязки. В случае прекращения сердечной деятельности надлежит провести закрытый массаж сердца. 3. Ввести анальгетик из шприц-тюбика, находящегося в индивидуальной аптечке. 4. Наложить асептическую повязку на рану, используя индивидуальный пакет перевязочный или подручные средства. 5. Наложить шину при переломах длинных трубчатых костей или обширных повреждениях мягких тканей конечности подручными средствами или специальными шинами (транспортная иммобилизация). Это является мощным фактором профилактики шока, так как препятствует подвижности костных отломков в зоне перелома, что уменьшает боль и предупреждает возникновение (усиление) кровотечения. 6. Обеспечить полный покой пострадавшему, придать функционально выгодное положение и создать температурный комфорт (укрыть одеялом, пальто и т.п.). 7. Принять меры к транспортировке пострадавших попутным транспортом до ближайшего лечебного учреждения, если нет условий для вызова скорой помощи. Что нельзя делать при травматическом шоке: • оставлять пострадавшего одного; • переносить пострадавшего без необходимости. Все действия должны быть крайне осторожными, так как неумелые перекладывания и переноска пострадавшего могут причинить серьезную дополнительную травму и ухудшить его состояние. Устранение дефицита ОЦК – один из ведущих компонентов интенсивной терапии, проведение которой необходимо как можно раньше, на месте происшествия и при транспортировке. Оптимальной инфузионной терапией в догоспитальном периоде при травматическом шоке тяжелой степени будет одновременное применение кристаллоидных и коллоидных растворов. Так, например, в одну из катетеризованных вен вливают кристаллоидный раствор, в другую – высокомолекулярный декстран. Объем введенного декстрана в догоспитальном периоде не должен превышать 800 мл для взрослого пациента. Кроме декстрана возможно использование производных крахмала. Коррекция нарушений газообмена. Характер и степень нарушений у пострадавших с травматическим шоком зависят в первую очередь от вида травмы. При травме груди тяжелые нарушения газообмена выступают на первый план. У таких пострадавших первоочередная задача — выявление пневмоторакса и проведение мероприятий, направленных на его устранение. При открытом пневмотораксе используют наложение окклюзионной повязки. При напряженном пневмотораксе возникает угроза не только тяжелых нарушений газообмена, но и быстрого развития остановки кровообращения. В связи с этим у таких больных в догоспитальном периоде следует выполнять дренирование плевральной полости. Медикаментозная терапия, направленная на коррекцию нарушений кровообращения и метаболизма. Традиционное средство лечения пострадавших с травматическим шоком – глюкокортикоиды. Они способствуют стабилизации гемодинамики благодаря сужению емкостных сосудов (вен), увеличивая ОЦК без нарушения микроциркуляции. Кроме того, эти препараты являются мощными блокаторами перекисного окисления липидов и вследствие этого действия уменьшают образование продуктов распада арахидоновой кислоты, вызывающих вазодилатацию и повышение проницаемости клеточных мембран. Наиболее эффективное средство при травматическом шоке – метилпреднизолон. В более тяжелых случаях показаны адреномиметические средства (эфедрин, норадреналин, мезатон). Анальгетики. Наряду с противошоковыми мероприятиями пострадавшим по показаниям вводят противостолбнячную сыворотку и анатоксин, антибиотики. Медицинская помощь при травматическом шоке в лечебном учреждении При проведении медицинской сортировки необходимо установить наличие шока и определить его тяжесть. Наиболее важной и вместе с тем сложной задачей врача, проводящего сортировку, является выделение группы пострадавших в состоянии шока с неблагоприятным прогнозом. Клиника терминального состояния и отрицательный прогноз на основании данных многофакторной оценки тяжести травматического шока служат основанием для выделения таких пострадавших в первую сортировочную группу. Их помещают в отделение для проведения терапии, направленной главным образом на облегчение страдания. Всех остальных пострадавших в состоянии шока относят ко второй сортировочной группе и направляют в противошоковую или операционную. В противошоковую помещают пострадавших с повреждениями, непосредственно не угрожающими жизни, а в операционную – пострадавших, нуждающихся в срочных оперативных вмешательствах. Противошоковые мероприятия, выполняемые в порядке первой врачебной помощи, можно разбить на следующие группы: − борьба с болью; − коррекция расстройств кровообращения и дыхания; − коррекция метаболических расстройств; − борьба с интоксикацией; − оперативное лечение жизнеопасных повреждений. Борьба с болью предусматривает применение анальгетиков, поверхностного наркоза, новокаиновых блокад, а также надежную иммобилизацию поврежденных сегментов опорно-двигательного аппарата. В торпидной фазе шока при установленном диагнозе целесообразно внутривенное введение 1 мл 2%-ного раствора промедола. Морфий лучше не применять, так как он усугубляет расстройство дыхания, особенно у пострадавших с травмой черепа. Достаточного обезболивающего эффекта можно добиться внутривенным введением 2–4 мл 50%-ного раствора анальгина. Важным элементом обезболивающей терапии являются новокаиновые блокады. При повреждении груди выполняют блокады межреберных нервов на стороне повреждения. При закрытом переломе кости конечности 1-2%-ный раствор новокаина (10 мл) вводят в гематому области перелома. При переломах костей таза осуществляют внутритазовую блокаду по Школьникову (300–500 мл 0,25%-ного раствора). Коррекция расстройств кровообращения. Важной составной частью противошоковой терапии после остановки кровотечения является внутрисосудистое переливание крови, коллоидов и кристаллоидов в целях восполнения объема потерянной и депонированной крови, и следовательно нормализации кровообращения. Инфузионно-трансфузионная терапия травматического шока должна основываться на следующих принципах: 1. Для нормализации центральной гемодинамики используют кровезаменитель гемодинамического действия, например полиглюкин. Он длительно удерживается в кровеносном русле и тем самым компенсирует недостающий объем циркулирующей плазмы и восстанавливает артериальное давление. 2. Для нормализации микроциркуляции вводят реополиглюкин – кровезаменитель с низким молекулярным весом. Он обладает способностью разжижать циркулирующую кровь, дезагрегировать эритроциты, «вымывать» эритроциты из депо организма, улучшать транспорт кислорода и тем самым снижать тканевую гипоксию. 3. Для устранения дефицита интерстициальной жидкости вливают кристаллоидные растворы (изотонический раствор натрия хлорида, рингер-лактат, лактасол и др.). 4. Борьба с острой анемией и глубокой гипоксией наиболее эффективно осуществляется с помощью переливания крови. При массивной кровопотере показаны реинфузия или переливание свежей одногруппной крови комнатной температуры. На каждые 500 мл перелитой крови целесообразно ввести 10 мл 10%-ного кальция хлорида. Коррекция расстройств дыхания. Необходимо иметь в виду, что при невосстановленном внешнем дыхании все противошоковые мероприятия оказываются неэффективными. В этих целях нужно прежде всего обеспечить проходимость верхних дыхательных путей. При остановке дыхания показаны интубация и проведение ИВЛ с помощью дыхательной аппаратуры. Коррекция метаболических расстройств. В целях обеспечения организма легкоусвояемым метаболическим материалом и нормализации обмена веществ внутривенно вводят 60–100 мл 40%-ного раствора глюкозы с инсулином (1 ЕД инсулина на 4 г глюкозы), стероидные гормоны – 30 ЕД адренокортикотропного гормона (АКТГ) и 100–200 мг гидрокортизона. Для нормализации кислотно-щелочного равновесия (КЩР) и уменьшения метаболического ацидоза внутривенно капельно в течение 1 сут вводят 200–400 мл 3–5%-ного раствора натрия бикарбоната. Борьба с интоксикацией основана главным образом на выведении из организма токсических компонентов. Для этого необходимо вводить в организм большие количества (1 000–1 500 мл) изотонических растворов при одновременном назначении диуретических средств. Диуретики применяют также для предупреждения острой почечной недостаточности и при развитии симптомов отека головного мозга. Хирургические вмешательства у пострадавших в состоянии шока. Хирургические вмешательства осуществляют только по жизненным показаниям: 1. Дыхательная недостаточность, вызванная нарушением механической проходимости верхних дыхательных путей, не купируемая консервативными методами – наложение трахеостомы. 2. Продолжающееся наружное кровотечение. В случае неэффективности давящей повязки и тугой тампонады раны – наложение зажима на кровоточащий сосуд или прошивание и перевязка кровоточащего сосуда в ране. 3. Напряженный пневмоторакс – прокол грудной стенки иглой большого диаметра с последующей фиксацией иглы лейкопластырем. 4. Тяжелые механические повреждения конечности – отсечение висящей на кожном лоскуте нежизнеспособной конечности. 5. Задержка мочеиспускания. При неудавшейся катетеризации – капиллярная пункция мочевого пузыря. С расширением объема помощи изменяются показания и характер оперативных вмешательств у пострадавших в состоянии шока. |
