|
|
лимфаденопатии дифференциальная диагностика. Синдром лимфаденопатии генерализованная лап (полиаденит) инфекционный мононуклеоз
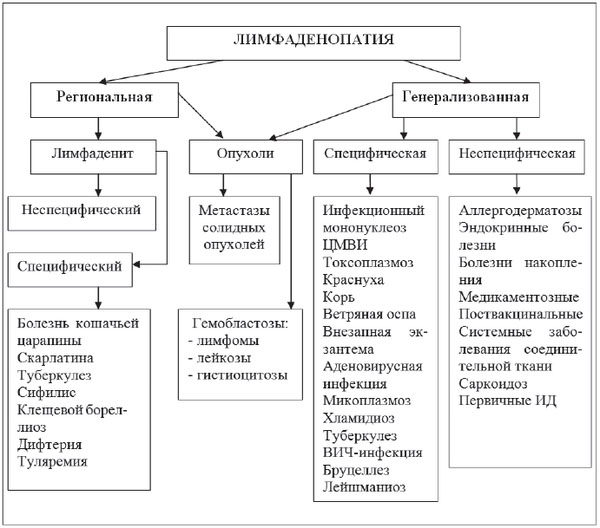
Синдром лимфаденопатии
ГЕНЕРАЛИЗОВАННАЯ ЛАП (ПОЛИАДЕНИТ)
|
|
инфекционный мононуклеоз
корь
краснуха
ВИЧ-инфекция
аденовирусная инфекция
бруцеллез
иерсиниозы
туберкулез
вторичный сифилис
сывороточная болезнь
гемобластозы
метастазы злокачественных новообразований
|
|
ПЕРВИЧНЫЙ АФФЕКТ + РЕГИОНАРНЫЙ ЛИМФАДЕНИТ
|
|
рожа
Лайм-боррелиоз
тонзиллиты
гнойный неспецифический лимфаденит
венерические болезни
флегмоны, абсцессы
|
|
БУБОН
|
|
туляремия
чума
доброкачественный лимфоретикулез (фелиноз)
содоку
|
|
МЕЗАДЕНИТ
|
|
иерсиниозы
тифо-паратифозные заболевания
туберкулез
туляремия
токсоплазмоз
аденовирусная инфекция
| Дифференциально-диагностическая таблица мезаденитов
Признак
|
Брюшной тиф
|
Псевдотуберкулез
|
Иерсинеоз
|
Туляремия
|
Туберкулез
|
Токсоплазмоз
|
Сезонность
|
Осень
|
Зима-весна
|
Зима-весна
|
Лето
|
Нет
|
Нет
|
Инкубационный период (в днях)
|
7-21
|
8-10
|
1-2
|
3-7
|
Течение хроническое
|
Течение хроническое
|
Экзантема
|
Розеолы
|
Мелкоточечная
|
Узловатая эритема в поздние периоды
|
Узловатая эритема в поздние периоды
|
Нет
|
Нет
|
Срок появления экзантемы (дни болезни)
|
7-9-й
|
2-4-й
|
3-я неделя
|
3-я неделя
|
Нет
|
Нет
|
Лихорадка
|
39-40'С
|
38-39°С
|
39-41 "С
|
39-40"С
|
Субфебрилитет
|
Субфебрилитет
|
Артриты
|
Нет
|
При рецидивах
|
Поздние
|
Нет
|
Нет
|
Нет
|
Лимфаденопатия
|
Редко
|
Нет
|
Нет
|
Нет
|
Может быть
|
Часто (90%)
|
Увеличение печени и селезенки
|
70%
|
80%
|
80%
|
Часто
|
Нет
|
Селезенка редко, печень часто
|
Хориоретинит
|
Нет
|
Нет
|
Нет
|
Нет
|
Редко
|
У 20%
|
Анализ крови
|
Лейкопения
|
Лейкоцитоз
|
Лейкоцитоз
|
Лейкопения
|
Лейкоцитоз
|
Лейкопения
|
СОЭ
|
Норма
|
Повышена
|
Повышена
|
Повышена
|
Повышена,
|
Норма
|
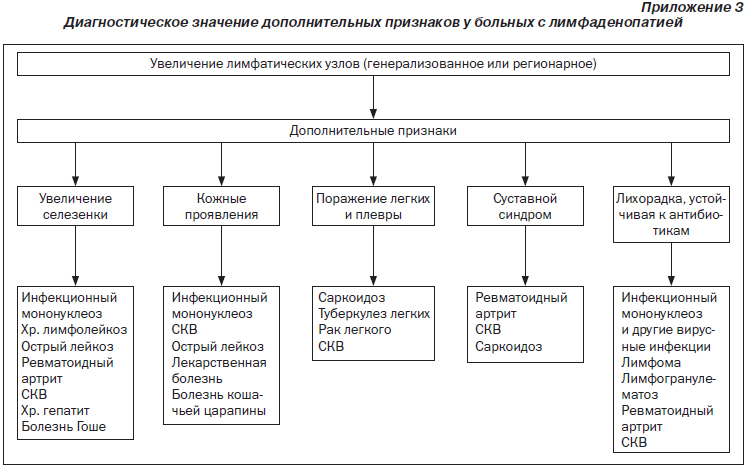
Причины лимфаденопатий у детей

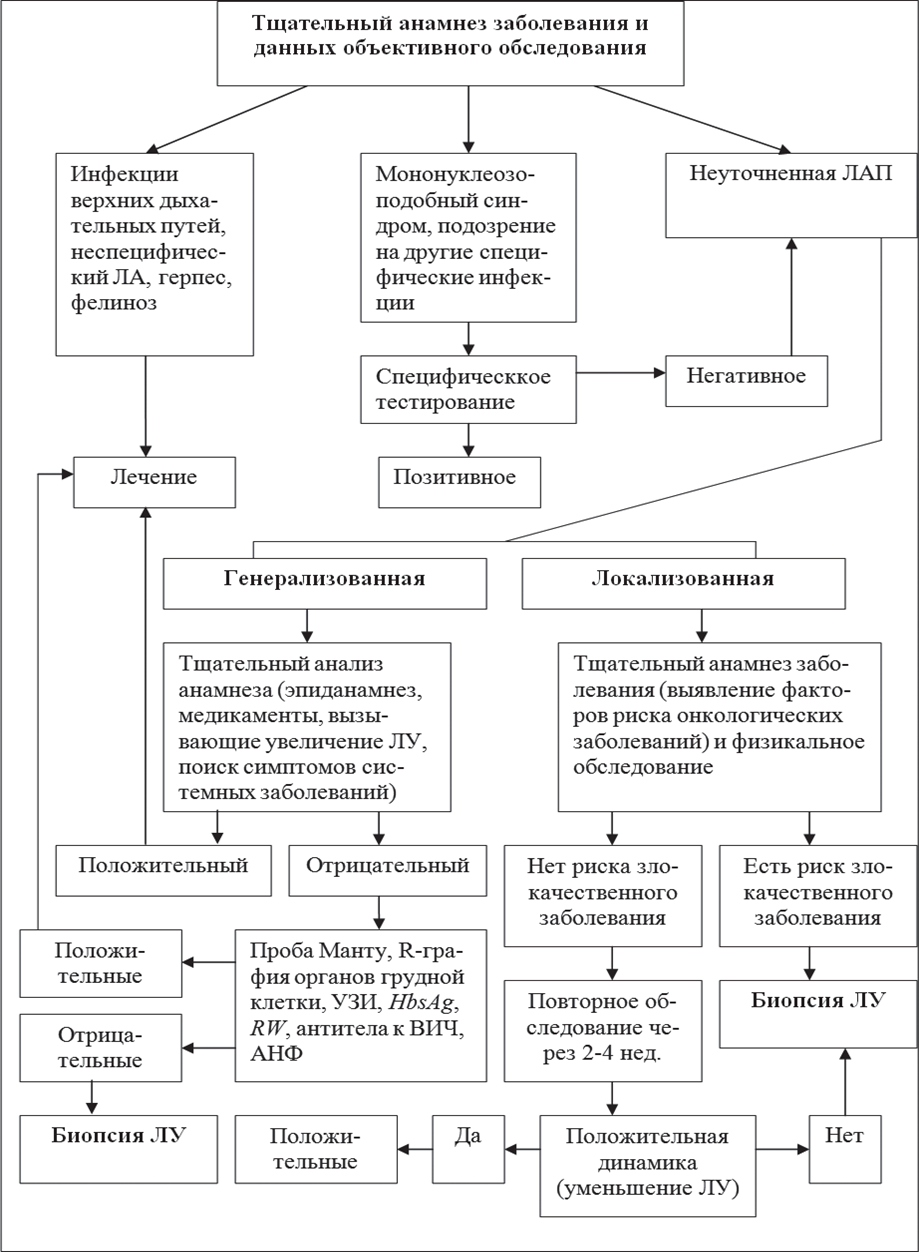
Алгоритм дифференциальной диагностики лимфаденопатий
Основные рекомендации по ведению больных лимфоаденопатией
Выявление дополнительных признаков при первичном осмотре больных
Обязательное исследование периферической крови при первичном обращении больного
Диагностический поиск с учетом выявленных дополнительных признаков
Наблюдение за больными в течение 2–4 нед при «остром» увеличении ЛУ
Назначение антибиотиков только в случаях доказанной бактериальной инфекции
Нецелесообразность назначения глюкокортикоидов при неясных лимфаденопатиях
Строгие показания к биопсии ЛУ (плотные, безболезненные ЛУ размером более 2 см2, надключичная локализация, возраст старше 40 лет)
|
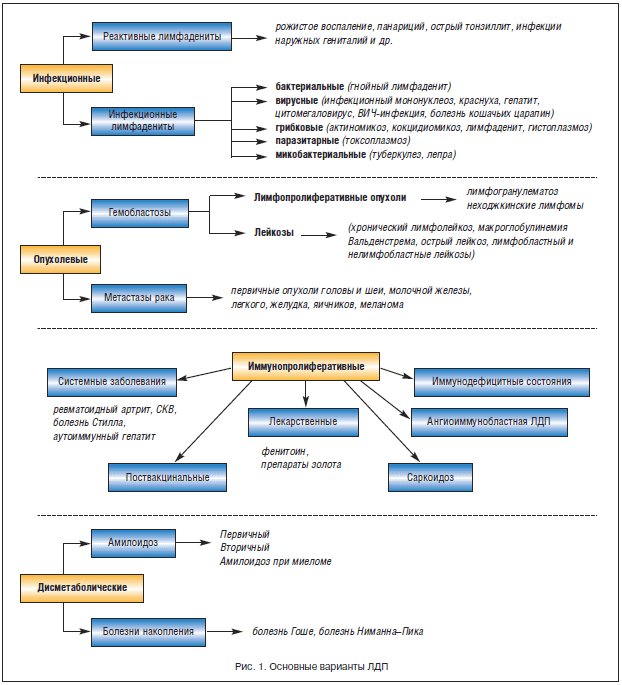
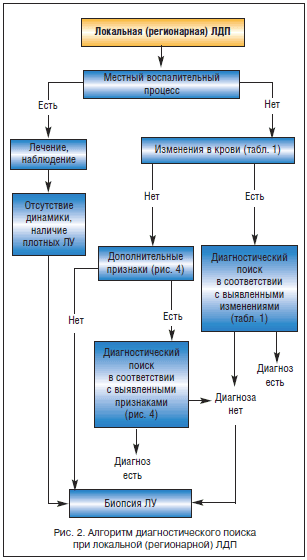 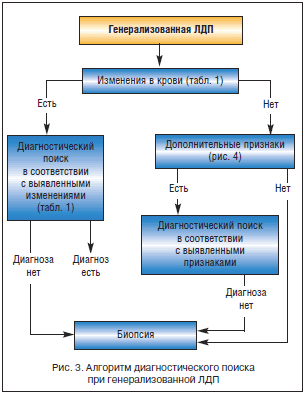 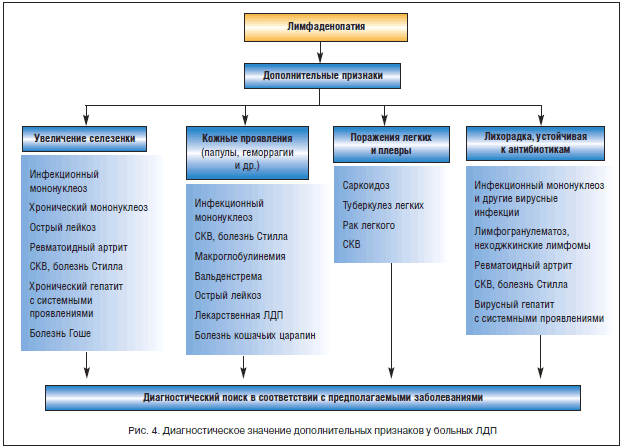
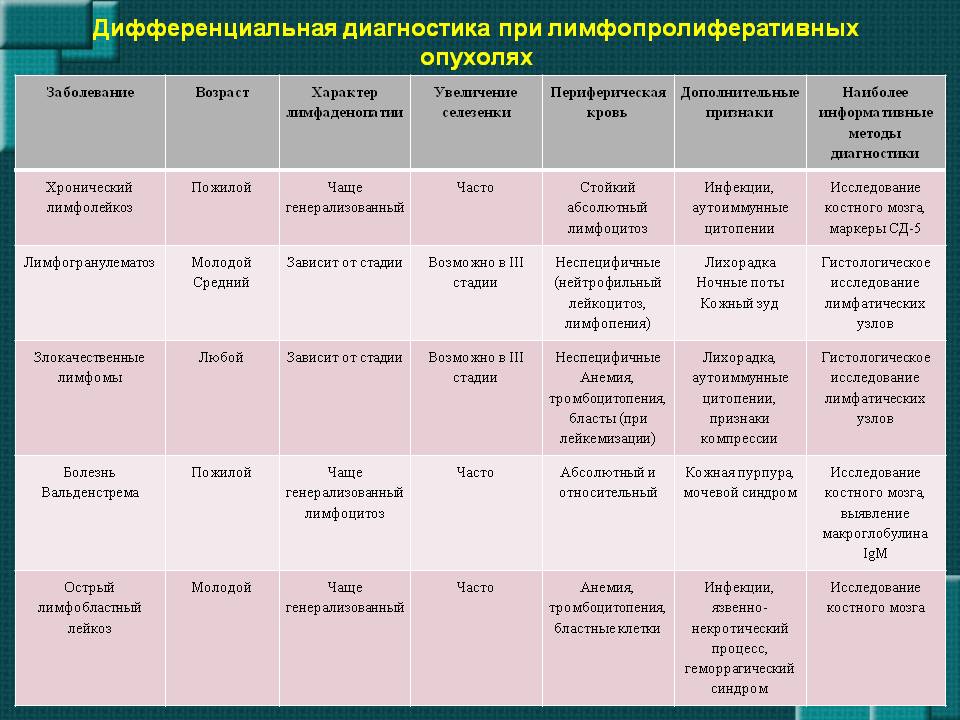
Таблица 2. Гистологическая классификация лимфогранулематоза
Гистологический
вариант
|
Морфологическая
характеристика
|
Частота, %
|
Средняя 5-
летняя вы-живаемость, %
|
Лимфогистиоцтарный (с преобладанием лим-фоцитов)
|
Пролиферация лимфоцитов (диффузная или очаговая), увеличенное количество гистиоцитов, единичные гранулоциты и плазматические клетки, немногочисленные клетки Березовского-Штернберга, часто встречаются клетки Ходжкина; фиброза и некрозов нет
|
3-5
|
90
|
Смешанноклеточныйтип
|
Выраженный клеточныйполиморфизм, инфильтрат состоит из лимфоцитов, плазматических клеток, нейтрофилов, эозинофилов, большого количества клеток Березовского-Штернберга; часто обнаруживаются поля фиброза и очаги некроза
|
25
|
35
|
Нодулярный склероз(узелковосклеротический тип)
|
Узелки лимфомы Ходжкинаокружены плотной фиброзной тканью с двойным лучепреломлением в поляризованном свете, тяжи коллагена располагаются концентрически; имеются клетки Березовского-Штернберга, зозинофилы, нейрофилы, лимфоциты, плазматические клетки; встречаются «лакунарные» клетки с широкой «пустой» цитоплазмой
|
65-67
|
70
|
Лимфоцитопенический(«лимфоидное истощение»)
|
Резкое уменьшение количества лимфоцитов; разрастание фиброзной ткани; многочисленные клетки Березовского-Штернберга; часто встречаются клетки Ходжкина
|
5
|
35
|
Таблица3. Стадии лимфогранулематоза
Стадия I
|
Поражение одной лимфатической зоны или структуры (I) или локализованное поражение одного экстралимфатического органа или ткани (IE) в пределах одного сегмента.
|
Стадия II
|
Поражение двух или более лимфатических областей по одну сторону диафрагмы (например, средостение – одна зона, корни легких – отдельные от средостения самостоятельные зоны) либо локализованное поражение одного экстралимфатического органа или ткани и их регионарных лимфатических узлов с (или без) поражением других лимфатических областей по ту же сторону диафрагмы или без него (II Е). Для II стадии следует указывать число пораженных лимфатических зон, например II4.
|
Стадия III
|
Поражение лимфатических узлов или структур по обе стороны диафрагмы, которое может сочетаться с локализованным поражением одного экстралимфатического органа или ткани (IIIE) либо с поражением селезенки (IIIS) или поражением того и другого (IIIE+S). Рекомендуется выделять верхние абдоминальные лимфатические узлы (ворота печени, селезенки, чревные) – стадия III1 и нижние абдоминальные (парааортальные, мезентериальные) стадия III2.
|
Стадия IV
|
Диссеминированное (многофокусное) поражение одного или нескольких экстралимфатических органов, с поражением лимфатических узлов или без него, либо изолированное поражение экстралимфатического органа с поражением отдаленных (не регионарных) лимфатических узлов. Метастазы в печень и костный мозг – всегда IV стадия.
|
Таблица 4. Современная Кильская классификация лимфом
(модифицирована в 1992 г.)
В-лимфомы
|
Т-лимфомы
|
Лимфомы низкой степени злокачественности
|
Лимфоцитарные:
хронический лимфолейкоз
пролимфоцитарный лейкоз
волосато-клеточный лейкоз
Лимфоплазмоцитарная / цитоидная (иммуноцитома)
Плазмоцитарная
Центробластная-центроцитарная:
фолликулярная±диффузная
диффузная
Центроцитарная (из клеток мантии)
Моноцитойдная (в том числе из клеток маргинальной зоны)
|
Лимфоцитарные:
хронический лимфолейкоз
пролимфоцитарный лейкоз
Из мелких церебриформных клеток:
грибовидный микоз,
синдром Сезари
Лимфоэпителиоидная (лимфома Леннерта)
Ангиоиммунобластная (AILD, LgX)
Лимфома Т-зоны
Плеоморфная из мелких клеток (HTLV±)
|
Лимфомы высокой степени злокачественности
|
Центробластная
Иммунобластная
Лимфома Беркитта
Крупноклеточная анапластическая (Ki-l+)
Лимфобластная
Редкие типы
|
Плеоморфная из средних и крупных клеток (HTLV±)
Иммунобластная (HTLV±)
Крупноклеточная анапластическая
(Ki-l+)
Лимфобластная
Редкие и неклассифицируемые типы
|
В Кильской классификации отсутствуют иммунологические критерии выделения вариантов в пределах В- и Т-клеточных лимфом (см. Приложение 1). Данный пробел в значительной степени восполнен в REAL – классификации (уточнённая европейско-американская классификация лимфом), которая остаётся в большей степени морфологической, чем иммунологической.
Пересмотренная классификация неходжкинских лимфом (REAL)
В-клеточные
1. НХЛ из предшественников В-клеток
- пре-В-клеточный лимфобластный лейкоз/лимфома
2. В-клеточные опухоли из клеток с «периферическим» фенотипом (зрелых)
а. В-клеточный ХЛЛ/мелкоклеточная лимфоцитарная лимфома
б. Лимфоплазмоцитоидная лимфома/иммуноцитома
в. Лимфома из мантийных клеток
г. Лимфома из клеток фолликулярных центров, фолликулярная
- из малых клеток, смешанная из малых и больших клеток,
из больших клеток
- диффузная, преимущественно из малых клеток
д. В-клеточная НХЛ маргинальной зоны
- экстранодальная (MALT ± моноцитоидная)
- нодальная (± моноцитоидная)
- селезеночная (± ворсинчатые лимфоциты)
е. Волосатоклеточный лейкоз
ж. Плазмоцитома/миелома
з. Диффузная крупноклеточная В-клеточная лимфома
подтип: первичная медиастинальная В-клеточная
и. Лимфома Беркитта
Т-клеточные
1. НХЛ из предшественников Т-клеток
а. Т-лимфобластная лимфома/лейкоз
2. Т-клеточная НХЛ из клеток с «периферическим» фенотипом и NK-клеточные опухоли
а. Т-клеточный ХЛЛ/пролимфоцитарный лейкоз
б. Крупногранулярный лимфоцитарный лейкоз (Т-клеточный и NK-клеточный)
в. Грибовидный микоз/синдром Сезари
г. Т-клеточная лимфома с «периферическим» фенотипом
- смешанная НХЛ из средних и больших клеток, из больших клеток, лимфоэпителиоидная
д. Ангиоиммунобластная Т-клеточная лимфома (AILD)
е. Ангиоцентрическая лимфома
ж. Кишечная Т-клеточная лимфома (± энтеропатия)
з. Т-клеточная лимфома/лейкоз взрослых (HTLV-1)
и. Анапластическая крупноклеточная лимфома (CD30+), Т- и нулевого клеточного типа
Опухоли низкой степени злокачественностихарактеризуются медленным прогрессированием, длительной выживаемостью (годы), умеренной чувствительностью к химиоте�рапии и отсутствием возможности излечения при стандартной химиотерапии. В эту группу вклю�чены следующие варианты НХЛ (в соответствии с классификацией REAL):
В-клеточные опухоли.
1. Фолликулярная НХЛ (I−II степени).
2. Диффузная лимфоцитарная НХЛ.
3. НХЛ маргинальной зоны: а) malt-экстраодалъная; б) моноцитовдная − нодальная; в) НХЛ селезенки.
Т-клеточные НХЛ.
Грибовидный микоз/синдром Сезари.
Значительных различий в выживаемости внутри этой группы не выявлено.
Высокоагрессивные лимфомы быстро прогрессируют, выживаемость составляет лишь месяцы, они умеренно и высокочувствительны к химиотерапии и могут быть излечены стандартными методами химиотерапии. Однако внутри этой группы НХЛ выявляются весьма значимые различия в продолжительности жизни: 5-летняя выживаемость колеблется от 78 % при анапластической крупноклеточной лимфоме до 14 % при лимфоме зоны мантии, в то время как при диффузной В-крупноклеточной лимфоме и фолликулярной лимфоме III степени этот показатель равен 38 и 68 % соответственно. В эту группу включены следующие варианты:
В-клеточные опухоли.
1. Диффузная крупноклеточная НХЛ.
2. НХЛ Беркитта и беркиттоподобные опухоли.
Т-клеточные НХЛ.
1. Лимфобластная лейкемия/лимфома.
2. Периферические Т-клеточные НХЛ.
3. Анапластическая крупноклеточная НХЛ.
4. Ангиоиммунобластная НХЛ.
СТАДИИ ЛИМФОМ
Стадия I:
Вовлечение одной группы лимфатических узлов с любой стороны диафрагмы; непосредственное поражение ограниченной области или наличие одного экстранодального очага, являющегося единственным проявлением заболевания.
Стадия II:
Вовлечение 2-х и более групп лимфатических узлов по одну сторону диафрагмы; может вовлекаться селезенка, если некоторые группы лимфатических узлов расположены ниже диафрагмы.
Стадия Ш:
Вовлечение групп лимфатических узлов с обеих сторон диафрагмы, может вовлекаться селезенка.
Стадия IV:
Вовлечение экстранодальных участков, таких, как костный мозг или печень.
А: Отсутствие симптомов интоксикации
В: Лихорадка, ночные поты, потеря веса (более 10% массы тела) ±
кожный зуд.
Таблица 5. Классификация ХЛЛ по K.Rai и соавт.
Стадии
|
Характеристика
|
Прогноз
|
Медиана выживаемости (лет)
|
0
|
Только лимфоцитоз более 15,0•109/л в крови, более 40 % в костном мозге
|
Хороший
|
Такая же, как в популяции
|
I
|
Лимфоцитоз + увеличение лимфатических узлов
|
Промежуточный
|
9
|
II
|
Лимфоцитоз + спленомегалия и (или) гепатомегалия независимо от увеличения лимфатических узлов
|
То же
|
6
|
III
|
Лимфоцитоз + содержание гемоглобина ниже 110 г/л независимо от увеличения лимфатических узлов и органов
|
Плохой
|
1,5
|
IV
|
Лимфоцитоз + количество тромбоцитов менее 100,0 х 109/л независимо от наличия анемии, увеличения лимфатических узлов и органов
|
»
|
1,5
|
Другая предложена в 1981 г. J.Binet и соавт. (табл. 6).
Таблица 6. Классификация ХЛЛ по J.Binet и соавт.
Стадии
|
Характеристика
|
Медиана выживаемости
|
А
|
Содержание гемоглобина более 100 г/л, тромбоцитов – более 100,0•109/л, увеличение лимфатических узлов в 1-2 областях
|
Такая же, как в популяции
|
В
|
Содержание гемоглобина более 100 г/л, тромбоцитов – более 100,0•109/л, увеличение лимфатических узлов в 3 и более областях
|
7 лет
|
С
|
Содержание гемоглобина менее 100 г/л, тромбоцитов – менее 100,0•109/л при любом количестве зон с увеличенными лимфатическими узлами и независимо от увеличения органов
|
2 года
|
В настоящее время именно эти 2 классификации используют для оценки и сопоставлении результатов терапии.
Критерии эффективности терапии ХЛЛ представлены втаблице 7.
Таблица 7. Критерии оценки ответа на терапию ХЛЛ
Результат
|
Международное рабочее
совещание по ХЛЛ (1989)
|
Национальный раковый институт США
|
Полная
ремиссия
|
Признаков болезни нет. Количество лимфоцитов менее 40,0•109/л, гранулоцитов более 1,5•109/л, тромбоцитов более 100,0•109/л, костный мозг в норме, возможны нодулярные лимфоидные инфильтраты.
|
Признаков болезни нет уровень Нb выше 110 г/л без трансфузий. Все показатели сохраняются не менее 2 мес.
|
Частичная
ремиссия
|
Возврат от стадии С к А или В, либо от В к А.
|
Выраженность всех признаков болезни, наблюдавшихся до лечения, уменьшается на 50% или более.
|
Стабилизация
|
Изменений в стадии болезни не произошло
|
Полная или частичная ремиссия не достигнута, но заболевание не прогрессирует.
|
Прогрессирование
|
Возврат от стадии А к В или С, либо от В к С.
|
Увеличение на 50% и более выраженности любого из бывших признаков болезни или появление но-вых. Злокачественная трансформация ХЛЛ в пролимфоцитарный лейкоз или синдром Рихтера (диффузную крупноклеточную лимфому).
|
Экстраторакальные проявления саркоидоза представлены в таблице 8.
Таблица 8. Экстраторакальные проявления саркоидоза
Орган, система
|
Характерные проявления
|
Лимфатическая система (20–45%)
|
Увеличение лимфатических узлов разной локализации, увеличение селезенки, редко в сочетании с анемией, лимфоцитопенией, тромбоцитопенией
|
Сердце (5–7%)
|
Гранулематозное поражение миокарда и проводящей системы. Разной степени блокады и нарушения ритма. Синдром внезапной смерти
|
Печень (50–80%)
|
До 80% поражений бессимптомны (гранулемы в биоптате). Изменения холестатические, воспалительно-некротические и сосудистые
|
Кожа (25–30%)
|
Узловатая эритема как доброкачественное проявление. «Ознобленная волчанка» (lupus pernio) – поражение лица при хронических прогрессирующих формах. Узловые и диффузно-инфильтративные поражения кожи.
|
Глаза (11–83%)
|
Острый передний увеит или хронический увеит. Угроза потери зрения. Нарушения проходимости слезных протоков
|
Нервная система
(7–10%)
|
Изолированный паралич лицевого нерва (Белла) как доброкачественный вариант. Склонность к поражению основания мозга, вовлечение черепных нервов, поражения гипоталамуса и гипофиза. Объемные образования, периферическая нейропатия и нервно-мышечные расстройства
|
Опорно-двигательная система (30–35%)
|
Артралгии и артриты коленных суставов, лодыжек, локтей, запястий, мелких суставов рук и ног. Поражения суставов могут быть острыми и преходящими либо хроническими и постоянными. Деформации крайне редки. Хроническая миопатия возникает чаще у женщин и может быть единственным проявлением заболевания
|
Желудочно-кишечный тракт (0,5–1%)
|
Наиболее часто поражается желудок (гранулематозный гастрит, язва), редко – пищевод, аппендикс, прямая кишка и поджелудочная железа
|
Гематологическая
патология (10–40%)
|
Анемия встречается у 4–20% больных саркоидозом. Гемолитическая анемия редка. Лейкопения отмечена у 40% больных, но она редко бывает тяжелой. При отсутствии спленомегалии лейкопения может отражать вовлечение в процесс костного мозга, хотя основной причиной лейкопении считают перераспределение Т-клеток периферической крови в место поражения
|
Околоушные железы
(5–6%)
|
Входит в синдром Хеерфордта (Heerfordt). Менее чем у 6% больных встречается односторонний или двусторонний паротит, проявляющийся опуханием и болезненностью желез. Примерно в 40% случаев паротит разрешается спонтанно
|
Эндокринная система (до 10%)
|
Гиперкальциемия возникает у 2–10% больных саркоидозом, гиперкальцийурия встречается примерно в 3 раза чаще (следствие нарушения регуляции выработки 1,25-(OH)2-D3 кальцийтриола – активированными макрофагами и клетками гранулемы). Вследствие поражения гипофиза и гипоталамуса может развиться несахарный диабет. Редко встречаются гипо- и гипертиреоидизм, гипотермия, угнетение функции коры надпочечников и вовлечение передней доли гипофиза
|
Мочевыводящая система (20–30%)
|
Нераспознанная постоянная гиперкальциемия и гиперкальцийурия могут привести к нефрокальцинозу, камням в почках и почечной недостаточности. В редких случаях гранулематозный процесс развивается непосредственно в почках, интерстициальный нефрит
|
Женская половая сфера (<1%)
|
Саркоидоз молочной железы в виде одно- или двусторонних локальных образований, требующих биопсии. Поражения матки, дисменоррея, метроррагии. Редко – поражения фаллопиевых труб
|
Мужская половая сфера (<1%)
|
Поражения семенника (1/3 случаев необоснованного удаления яичка). Гранулематозное поражение предстательной железы, придатка яичка, семенного канатика
| Хронический лимфолейкоз
Хронический лимфолейкоз (ХЛЛ) подразделяют на В- и Т-клеточный. Т-ХЛЛ составляет менее 5% от всех случаев ХЛЛ. Наиболее частые аномалии представлены в таблице 1.
Таблица 1.Характерные изменения кариотипа при ХЛЛ
-
В-ХЛЛ
|
Т-ХЛЛ
|
+12
|
inv(14)(q11q32)
|
14q+
|
i(8q)
|
t(11;14)(q13;q32), del(11q)
|
Аномалии Xq28
|
Аномалии 6q
|
12p-
|
Аномалии 13q14
|
—
|
Аномалии 17р
|
—
|
Таблица 2.Хромосомные аномалии, характерные для лимфом
Аномалии
|
Вовлеченные гены
|
Диагноз
|
1р и 1q
|
?
|
В- и Т-клеточные неходжкинские лимфомы, лимфогранулематоз
|
t(2;3)(p12;q27)
|
IGK;LAZ3
|
Диффузные крупноклеточные или фолликулярные лимфомы (В-клеточные)
|
t(2;5)(p23;q35)
|
ILK;NPM
|
Ki-1-лимфомы
|
t(2;8)(p12;q24)
|
IG;MYC
|
Лимфомы Беркитта
|
t(2;18)(pl2;q21)
|
IGK;FVTI
|
Фолликулярные В-клеточные лимфомы
|
+3
|
?
|
Различные В- и Т-клеточные лимфомы
|
Перестройки 3q
|
?
|
Различные В- и Т-клеточные лимфомы, лимфогранулематоз
|
t(3;14)(q27;q32)
|
LAZ3;IGH
|
Диффузные крупноклеточные или фолликулярные (В-клеточные) лимфомы
|
t(3;22)(q27;q11)
|
LAZ3;IGL
|
Диффузные крупноклеточные или фолликулярные лимфомы (В-клеточные)
|
Перестройки 6р
|
?
|
Т-клеточные лимфомы
|
del(6q)
|
?
|
Различные лимфомы (в основном В-клеточные), лимфогранулематоз
|
+7
|
?
|
Различные В- и Т-клеточные лимфомы
|
Перестройки 7q
|
?
|
Лимфогранулематоз
|
t(8;14)(q24;q32)
|
MYC;IGH
|
Лимфомы Беркитта
|
t(8;22)(q24;q11)
|
MYC;IGL
|
» »
|
Перестройки 9q
|
?
|
Различные В- и Т-клеточные лимфомы
|
t(9;14)(pl3;q32)
|
?;IGH
|
Мелкоклеточные В-лимфомы
|
t(10;14)(q24;q32)
|
LYTJO;IGH
|
Различные В-клеточные лимфомы
|
del(11q)
|
?
|
Мелкоклеточные В-лимфомы
|
t(11;14)(ql3;q32)
|
BCU/PRAD1;IGH
|
Мелкоклеточные или центроцитарные В-лимфомы
|
t(11;18)(q21;q21)
|
?
|
Мелкоклеточные В- и MALT-лимфомы
|
+12
|
?
|
Мелкоклеточные или диффузные крупноклеточные В -лимфомы
|
Перестройки 12р
|
?
|
Лимфогранулематоз
|
Перестройки 13р
|
?
|
»
|
Перестройки 14q11
|
TCRA;TCRD
|
Т-клеточные лимфомы
|
del(14q)
|
Т
|
Различные В- и Т-клеточные лимфомы
|
Перестройки 14q32
|
IGH
|
Различные В-клеточные лимфомы, лимфогранулематоз
|
t(14;18)(q32;q21)
|
IGH;BCL2
|
Фолликулярные или диффузные крупноклеточные В-лимфомы
|
+18
|
?
|
Различные В- и Т-клеточные лимфомы
|
t(18;22)(q21;q11)
|
BCL2;IGL
|
Фолликулярные В-клеточные лимфомы
|
-X/+X/-Y
|
?
|
Различные В- и Т-клеточные лимфомы
| |
|
|
 Скачать 1.08 Mb.
Скачать 1.08 Mb.








